Строение органа зрения и международная анатомическая номенклатура

Содержание:
Описание
Зрительный анализатор человека, с каких бы позиций и с какими бы мерками мы не подходили к его оценке, представляется поистине уникальным творением природы.В первую очередь он может служить классическим примером целесообразности всех хитросплетений строения с диапазоном функциональных возможностей по восприятию света, цвета, пространства и его форменных элементов. Исключительность явления состоит еще и в том, что зрительный анализатор, подобно слуховому, обладает парным рецепторным органом в виде глазных яблок, которые к тому же еще и подвижны.
Благодаря конвергентным движениям их зрительные линии, сходящиеся на точке фиксации, способны осуществлять в процессе перемещений непрерывную локацию воспринимаемого пространства как по площади, так и по глубине. Именно по этой причине мир - зрительных образов ощущается нами в объемной форме.
В анатомофункциональном отношении орган зрения человека состоит как бы из нескольких взаимосвязанных, но различных по целевому назначению структурных единиц:
- вспомогательных органов (веки, конъюнктива, слезный аппарат, глазодвигательные мышцы, фасции глазницы);
- оптической системы (роговица, водянистая влага, хрусталик, стекловидное тело), позволяющей при нормально функционирующей аккомодации фокусировать на сетчатке изображения всех внешних объектов, расположенных в пределах области ясного видения конкретного глаза;
- системы восприятия оптических изображений, их «переработки», кодирования и передачи по каналу нейронной связи в корковый отдел зрительного анализатора (сетчатка с ее фоторецепторами и остальные участки нейронного зрительного пути);
- системы жизнеобеспечения основных структур анализатора (кровоснабжение, иннервация, выработка внутриглазной и слезной жидкостей, регуляция гидро- и гемодинамики).
Более детально все перечисленные выше анатомо-функциональные особенности органа зрения человека будут изложены в соответствующих разделах данной главы на основе имеющихся руководств, монографий и учебников с учетом международной анатомической номенклатуры.
↑ Cтруктура зрительного анализатора в целом
Орган зрения человека относится к так называемым анализаторным системам и в анатомическом отношении состоит как бы из нескольких структурных звеньев, обеспечивающих реализацию основного его функционального предназначения— рецепцию адекватных световых раздражителей с конечной трансформацией их в субъективный зрительный образ, отражающий тем не менее достаточно точно объективно существующую реальность.
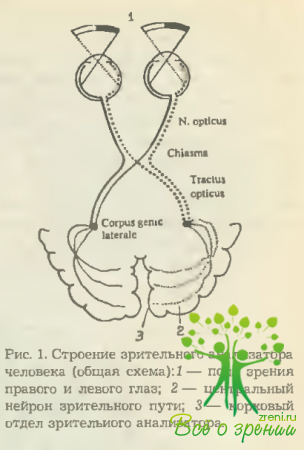
В состав упомянутых звеньев входят: периферический рецептор (представлен двумя глазными яблоками, расположенными во фронтальной плоскости в правой и левой глазницах), его многоступенчатая нейронная система, предназначенная для проведения воспринятых зрительных импульсов в первичный зрительный центр (наружные коленчатые тела), отходящий от его клеток центральный нейрон зрительного пути и корковый сенсорный центр анализатора.
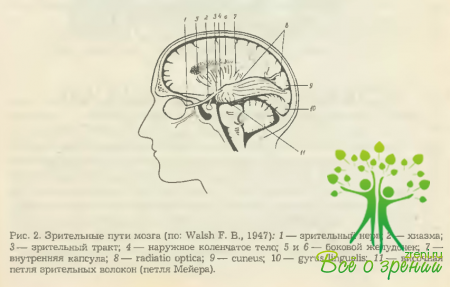
Последний расположен на медиальной поверхности затылочной доли мозга в области шпорной борозды (sul. calcarinus). Верхнюю губу упомянутой борозды составляет cuneus, нижнюю — gyrus lingualis (рис. 1,2).
Конечно, представленные схемы являются именно схемами. Реально, особенно при детализации, все выглядит существенно сложнее.
В этом легко убедиться при знакомстве с материалами, изложенными в последующих разделах главы. К тому же следует иметь в виду, что работоспособность анализатора зависит еще и от функционального состояния вспомогательных органов глаза, его уникальной оптической системы с переменным фокусным расстоянием (при действующей аккомодации), а также разнопрофильных систем жизнеобеспечения (кровоснабжение, иннервация, выработка и циркуляция внутриглазной и слезной жидкостей).?
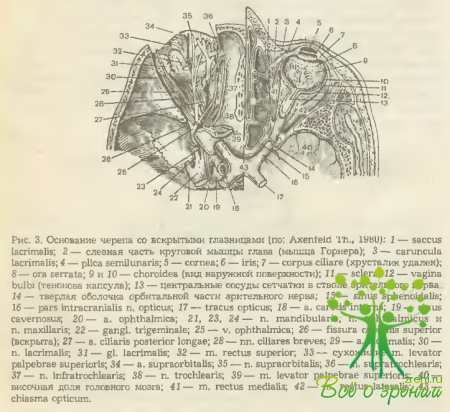
В обзорном виде анатомия периферического и отчасти центрального отделов зрительного анализатора представлена на рис. 3 и 4. На первом из них горизонтальным разрезом вскрыты полости черепа и обеих глазниц.
Благодаря этому имеется возможность увидеть сверху структурные элементы их содержимого, причем в левой половине рисунка в общем виде, а в правой— в отпрепарированном (глазное яблоко и прилежащая к нему часть зрительного нерва рассечены по горизонтали).
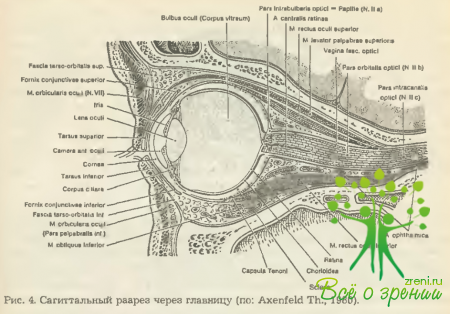
На втором рисунке представлен сагиттальный срез, проходящий через глазницу и глазное яблоко. Он позволяет получить достаточно полное представление об их макростроении и анатомических взаимоотношениях, в том числе и с некоторыми структурами вспомогательных органов глаза (веки, глазодвигательные мышцы).
На рассмотренных рисунках не изображена постхиазмальная часть зрительного пути, которая прерывается сначала в клетках наружных коленчатых тел, а затем продолжается далее в виде центрального нейрона (см рис. 1 и 2). Детальное описание особенностей анатомического строения как этого отдела зрительного анализатора, так и всех других его звеньев приводится последовательно в остальных разделах главы.
↑ Костная глазница (оrвіта) и ее содержимое
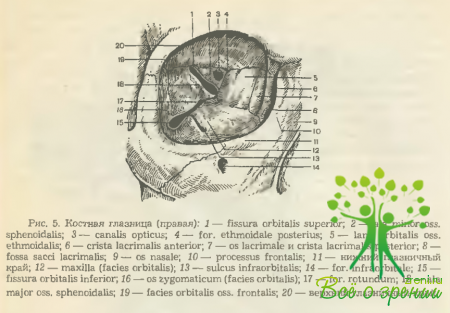
Костная глазница служит вместилищем глазного яблока. Имеет форму усеченной четырехгранной пирамиды, обращенной вершиной в сторону черепа. Глубина ее у взрослого человека 4-5 см, горизонтальный поперечник у входа (aditus orbitae) — около 4 см, вертикальный— 3,5 см (рис. 5).
Три из четырех стенок глазницы (кроме наружной) граничат с околоносовыми пазухами. Это соседство нередко служит исходной причиной развития в ней тех или иных патологических процессов, чаще воспалительного характера. Возможно и прорастание опухолей из решетчатой, лобной и гайморовой пазух.
Наружная, наиболее прочная и наименее уязвимая при заболеваниях и травмах стенка глазницы, образована скуловой, отчасти лобной костью и большим крылом клиновидной кости. Отделяет содержимое глазницы от височной ямки.
Верхняя стенка глазницы сформирована, в основном, лобной костью, в толще которой, как правило, имеется пазуха (sinus frontalis), и отчасти (в заднем отделе) — малым крылом клиновидной кости.
Граничит с передней черепной ямкой, и этим обстоятельством определяется серьезность возможных осложнений в результате ее повреждений. На внутренней поверхности глазничной части лобной кости, у нижнего края, имеется небольшой костный выступ (spina trochlearis), к которому крепится сухожильная (хрящевая) петля. Через нее проходит сухожилие верхней косой мышцы, которая после этого резко меняет направление своего хода. В верхненаружной части лобной кости хорошо видна ямка слезной железы (fossa glandulae lacrimalis).
Внутренняя стенка глазницы образована на большом протяжении очень тонкой структурой— lam.orbitalis решетчатой кости. Спереди к ней примыкают слезная кость с задним слезным гребнем и лобный отросток верхней челюсти с передним слезным гребнем, сзади — тело клиновидной кости, сверху — часть лобной кости, а снизу — верхней челюсти и небной кости.
Между гребнями слезной кости и лобного отростка верхней челюсти имеется углубление — слезная ямка (fossa sacci lacrimalis) размерами 7x13 мм, в которой находится слезный мешок (saccus lacrimalis). Внизу эта ямка переходит в носослезный проток (ductus nasolacrimalis) длиной 10—12 мм, проходящий в стенке верхнечелюстной кости и заканчивающийся в 1,5—2,0 см кзади от переднего края нижней носовой раковины.
Особенность внутренней стенки глазницы состоит в том, что она легко повреждается даже при тупых травмах с развитием эмфиземы век (чаще) и самой глазницы (реже). Кроме того, патологические процессы, протекающие в решетчатой пазухе носа, достаточно свободно распространяются в сторону глазницы с развитием воспалительного отека мягких ее тканей (целлюлит), флегмоны или неврита зрительного нерва.
Нижняя стенка глазницы является одновременно и «крышей гайморовой пазухи. Образована главным образом глазничной поверхностью верхней челюсти, отчасти также скуловой костью и глазничным отростком небной кости. При травмах возможны ее переломы, которые сопровождаются опущением глазного яблока и ограничением его подвижности кверху и кнаружи при ущемлении нижней косой мышцы. Начинается же она от костной стенки, чуть латеральнее входа в носослезный проток. Воспалительные и опухолевые процессы, развивающиеся в гайморовой пазухе, достаточно легко распространяются в сторону глазницы.
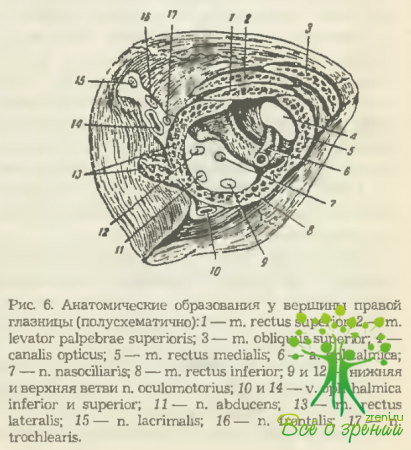
У вершины в стенках глазницы имеется несколько отверстий и щелей, через которые в ее полость проходят стволы ряда крупных нервов и кровеносных сосудов (рис. 6).
Canalis opticus — костный канал с круглым отверстием диаметром около 4 мм и длиной 5-6 мм. Соединяет полость глазницы со средней черепной ямкой. Через него в глазницу проходят зрительный нерв (n. opticus) и глазная артерия (а. ophthalmica).
Fissura orbitalis superior — верхняя глазничная щель. Образована телом клиновидной кости и ее крыльями, соединяет глазницу со средней черепной ямкой. Затянута тонкой соединительнотканной пленкой, прободая которую, в глазницу проходят три ветви, n. ophthalmicus (n. lacrimalis, n. nasociliaris, n. frontalis), n. trochlearis, n. abducens и n. oculomotorius, а покидает ее v. ophthalmica superior (см. рис. 6). При повреждениях этой области развивается характерный симптомокомплекс: полная офтальмоплегия (обездвиженность глазного яблока), птоз, мидриаз, расстройство тактильной чувствительности, расширение вен сетчатки, легкий экзофтальм. Однако «синдром верхней глазничной щели» может быть выражен и не полностью. Это случается, когда страдают не все, а лишь отдельные нервные стволы, проходящие через упомянутую щель.
Fissura orbitalis inferior — нижняя глазничная щель. Образована нижним краем большого крыла клиновидной кости и телом верхней челюсти. Сообщает глазницу с крылонебной (в задней половине) и височной ямками. Щель эта также закрыта соединительнотканной перепонкой, в которую вплетается тонкая орбитальная мышца (m. orbitalis), иннервируемая симпатическими нервными волокнами.
Через эту щель глазницу оставляет одна из двух ветвей нижней глазной вены, анастомозирующая затем с plexus (venosus) pterygoideus, а вводят в нее n. и а. infraorbitalis, n. zygomaticus (отдает почти сразу соединительную ветвь к . lacrimalis) и m. orbitales (отходят от gangl. pterygopalatinum).
Foramen rotundum— круглое отверстие в большом крыле клиновидной кости. Находится сразу же за вершиной глазницы и связывает среднюю черепную ямку с крылонебной. Через это отверстие проходит вторая ветвь тройничного нерва (n. maxillaris), от которой в крылонебной ямке отходит n. infraorbitalis, а в нижневисочной — n. zygomaticus. Оба нерва проникают затем в полость глазницы (первый поднадкостнично) через нижнюю глазничную щель, как это описано выше.
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
Foramen ethmoidale anterius и posterius — решетчатые отверстия, через которые проходят одноименные нервы (ветви носоресничного нерва), артерии и вены.
Кроме того, в большом крыле клиновидной кости имеется еще одно, овальное, отверстие (for. ovale), соединяющее среднюю черепную ямку с подвисочной. Через него проходит третья ветвь тройничного нерва (n. mandibularis), но она не принимает участия в иннервации структур органа зрения.
За глазным яблоком в 7-8 мм от его заднего полюса находится ресничный (цилиарный) узел (gangl. ciliare) размером около 2 мм. Он расположен под наружной прямой мышцей, прилегая в этой зоне к поверхности зрительного нерва (рис. 7). Является периферическим нервным ганглием, клетки которого связаны с чувствительными (radix nasociliaris), двигательными (radix oculomotoria) и симпатическими (radix sympathicus) нервными волокнами.
От цилиарного узла по направлению к глазу отходят 4-6 nn. ciliares breves. На этом пути к ним присоединяются симпатические нервные волокна из сплетения внутренней сонной артерии, которые иннервируют расширитель зрачка. Кроме того, к заднему полюсу глаза подходят еще и 3—4 нервные веточки (nn. ciliares longi), отходящие от ствола n. nasociliaris. Они, как и симпатические волокна, не заходят в цилиарный узел.
Костные стенки глазницы покрыты тонкой, но прочной надкостницей (periorbita), которая плотно сращена с ними по орбитальному краю и у canalis opticus. Отверстие последнего окружено сухожильным кольцом (annulus tendineus communis Zinni), от которого начинаются все глазодвигательные мышцы, за исключением нижней косой (см. рис. 17). Как отмечалось выше, она берет начало от нижней костной стенки глазницы, вблизи от входа в носослезный проток.
Помимо надкостницы, к фасциям глазницы Международная анатомическая номенклатура относит: влагалище глазного яблока (vag. bulbi), мышечные фасции (fasciae musculares), глазничную перегородку (septum orbitale) и жировое тело глазницы (corpus adiposum orbitae).
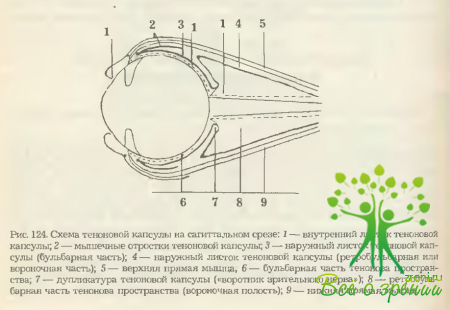
Vap. bulbi (прежнее название — fascia bulbi s. Tenoni) одевает почти все глазное яблоко, за исключением роговицы, и место выхода из него зрительного нерва (рис. 124). Имеет наибольшую плотность и толщину (до 2,5-3,0 мм) в области экватора глаза, где через нее проходят сухожилия глазодвигательных мышц на пути к местам своих прикреплений к поверхности склеры.
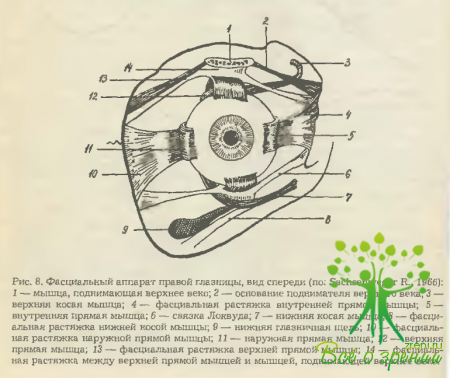
По мере приближения к лимбу роговицы vag. bulbi истончается и в конце концов постепенно теряется в подконъюнкти- вальной ткани. В местах просечения экстраокулярными мышцами она отдает им достаточно плотную соединительнотканную обертку. Из этой же зоны отходят и плотные тяжи (fasciae musculares), связывающие vag. bulbi с надкостницей стенок и краев глазницы. В целом они образуют кольцевидную мембрану, которая параллельна экватору глаза и удерживает его в глазнице в стабильном положении (рис. 8).
Наиболее мощными являются фасциальные растяжки медиальной, латеральной и верхней прямых мышц глаза, а также леватора верхнего века. Причем фасциальные обертки двух последних мышц фактически сливаются, отдавая отростки к верхнему конъюнктивальному своду.
Под глазным яблоком расположен еще один крупный фасциальный тяж, играющий роль его подвешивающей связки (связка Локвуда). С одной (наружной) стороны она крепится к tuberculum orbitae скуловой кости, с другой— к кости позади слезной ямки и, кроме того, связана с фасциальной растяжкой нижней прямой мышцы глаза. Отростки, отходящие от этой растяжки и растяжки нижней косой мышцы, распространяются в нижний конъюнктивальный свод и удерживают его в правильном положении при движениях глазного яблока.
Эписклералъное пространство глаза (spatium episelerale, s. intervaginale) представляет собой систему щелей в рыхлой эписклеральной ткани. Оно обеспечивает глазному яблоку возможность свободного движения в определенном объеме и нередко используется с хирургической и терапевтической целями (производство склероукрепляющих операций имплантационного типа, введение путем инъекций лекарственных средств).
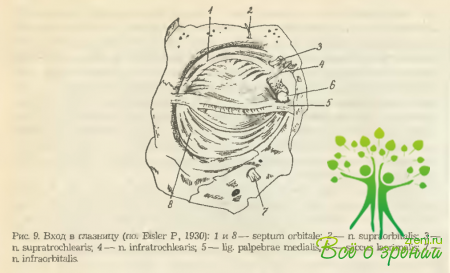
Septurn orbitale (глазничная перегородка) — хорошо выраженная соединительнотканная структура, расположенная фронтально. Представлена фасциями, соединяющими орбитальные края хряшей век с костными краями глазницы. Вместе они образуют как бы пятую, подвижную ее стенку, которая при сомкнутых веках полностью изолирует глазничную полость (рис. 9).
Важно иметь в виду, что в области внутренней стенки глазницы тарзоорбитальная фасция крепится к заднему слезному гребню слезной кости (crista lacrimalis posterior), вследствие чего верхняя половина слезного мешка, лежащего за lig. palpebrale mediale (прикрепляется к crista lacrimalis anterior), находится в пресептальном пространстве, т. е. вне полости глазницы. Естественно, это обстоятельство играет важную положительную роль в тех случаях, когда у пациента, например, развивается гнойный дакриоцистит.
Полость глазницы заполнена жировым телом (corpus adiposum orbitae), которое заключено в тонкий апоневроз и пронизано соединительнотканными перемычками, делящими его на мелкие сегменты. Благодаря пластичности жировая ткань не препятствует свободному перемещению проходящих через нее глазодвигательных мышц (при их сокращении) и зрительного нерва (при движениях глазного яблока). От надкостницы жировое тело отделено щелевидным пространством.
Через глазницу в направлении от ее вершины к входу проходят различные сосуды, двигательные, чувствительные и симпатические нервы, о чем уже частично упоминалось выше, а подробно изложено в соответствующем разделе главы. То же самое относится и к зрительному нерву.
↑ Вспомогательные органы глаза (Organa Осuli Accesoria)
В соответствии с Международной анатомической номенклатурой, к вспомогательным органам глаза относятся: веки, конъюнктива, мышцы глазного яблока, фасции глазницы и слезный аппарат. Описание анатомо-топографических особенностей этих структур, за исключением фасций глазницы, приводятся ниже. Сведения же, касающиеся последних уже изложены по соображениям клинической целесообразности в предыдущем разделе главы.
↑ Веки (Palpebrae)
Веки — верхнее и нижнее — защищают спереди глазное яблоко и за счет своих мигательных движений, способствующих равномерному распределению слезной жидкости по его поверхности, предохраняют роговицу и конъюнктиву от высыхания.
Свободные края их соединяются с носовой и темпоральной сторонами с помощью спаек (cornissura palpebrarum medialis и lateralis) Причем в первом случае приблизительно за 5 мм до слияния края век меняют направление своего хода и образуют дугообразный изгиб. Очерченное ими пространство называется слезным озером (lacus lacrimalis), на дне которого видны небольшое розоватого цвета возвышение — слезное мясцо (caruncula lacrimalis) и полулунная складка конъюнктивы (plica semilunaris conjunctivae).
При открытых веках края их ограничивают миндалевидной формы пространство, называемое глазной щелью (rima palpebrarum). Длина ее по горизонтали равна 30 мм (у взрослого человека), а высота в центральном отделе колеблется от 10 до 14 мм. В пределах глазной щели видны почти вся роговица, за исключением верхнего сегмента, и окаймляющие ее участки склеры белого цвета. С возрастом описанные взаимоотношения меняются. При сомкнутых веках глазная щель полностью исчезает.
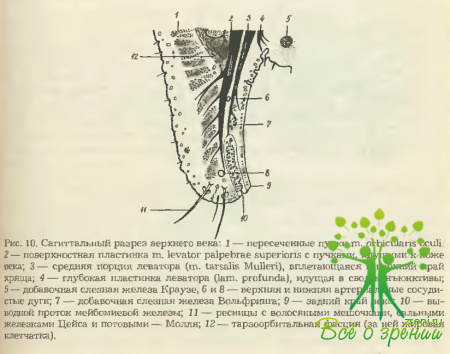
В анатомическом смысле каждое веко состоит как бы из двух пластин: наружной (кожно-мышечной) и внутренней (тарзально-конъюнктивальной; рис. 10).
Кожа век нежна, легко собирается в складки и снабжена сальными и потовыми железками. Лежащая под ней клетчатка лишена жира и очень рыхлая — обстоятельство, которое способствует быстрому распространению в этом месте отеков и кровоизлияний. Обычно на кожной поверхности хорошо видны две орбито-пальпебральные складки — верхняя и нижняя. Как правило, они совпадают с соответствующими краями хрящей.
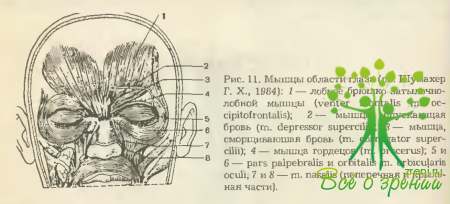
Подвижность век обеспечивается двумя антагонистическими по направленности действия группами мышц: круговой мышцей глаза (m. orbicularis oculi) и поднимателями век (m. levator palpebrae superior и tarsalis inferior).
Круговая мышца глаза состоит из трех частей: орбитальной (pars orbitalis), пальпебральной (pars palpebralis) и слезной (pars lacrimalis).
Орбитальная часть мышцы представляет собой, по сути, круговой жом, начинающийся и заканчивающийся у внутренней связки век и лобного отростка верхней челюсти. Сокращение мышцы ведет к плотному смыканию век (рис. 11).
Волокна пальпебральной части круговой мышцы начинаются от латерального края внутренней связки век. Приобретя дугообразный ход, они доходят до наружного угла глазной щели, где крепятся к медиальному краю наружной связки век. Сокращение этой группы волокон обеспечивает спокойное закрытие век и их мигательные движения.
Слезная часть круговой мышцы (pars lacrimalis, m. Horneri, 1823) представлена глубокой порцией мышечных волокон, которые начинаются несколько кзади от заднего слезного гребня os lacrimalis. Затем они проходят позади слезного мешка и вплетаются в волокна пальпебральной части круговой мышцы, идущие от переднего слезного гребня. В результате слезный мешок оказывается охваченным мышечной петлей, которая при сокращениях и расслаблениях во время мигательных движений век то расширяет, то суживает просвет слезного мешка.
Благодаря этому происходит всасывание слезной жидкости из конъюнктивальной полости (через слезные точки) и продвижение ее по слезным путям в полость носа. Этому процессу способствуют и сокращения тех пучков «слезной» мышцы, которые окружают слезные канальцы.
В качестве особых выделяют и те мышечные волокна круговой мышцы, которые расположены между корнями ресниц вокруг протоков мейбомиевых желез (m. ciliaris Riolаni, 1626). Сокращение их способствует выделению секрета упомянутых желез и прижиманию краев век к глазному яблоку.
Иннервируется круговая мышца глаза скуловыми и передневисочными ветвями лицевого нерва, которые лежат достаточно глубоко и входят в нее преимущественно с нижненаружной стороны. Это обстоятельство следует иметь в виду при необходимости произвести акинезию мышцы (обычно при выполнении полостных операций на глазном яблоке).
Мышца, поднимающая верхнее веко, начинается вблизи canalis opticus, идет затем под крышей глазницы и оканчивается тремя порциями. Средняя из них состоит из тонкого слоя гладких волокон (m. tarsalis superior, rn. Mulieri), вплетается в верхний край хряща и иннервируется симпатическими нервными волокнами. Поверхностная пластинка мышцы, превращаясь -в широкий апоневроз, направляется к тарзоорбитальной фасции, перфорирует ее и оканчивается под кожей века. Глубокая пластинка леватора тоже завершается сухожильной растяжкой, которая достигает верхнего свода конъюнктивы и крепится там. Обе эти мышечные порции иннервируются глазодвигательным нервом.
Нижнее веко оттягивается вниз слабо развитой мышцей (m. tarsalis inferior) и фасциальными отростками, которые проникают в его толщу от влагалища нижней прямой мышцы.
Хрящ (tarsus) лучше выражен на верхнем веке. Имеет вид выпуклой пластинки длиной около 2 см, вышиной 10-12 мм и толщиной 1 мм. Высота хряща на нижнем веке в пределах 5—6 мм. Состоит из плотной соединительной ткани и не имеет собственно хрящевых клеток. С помощью двух уже упоминавшихся связок (lig. palpebrale mediale и laterale) оба хряща прочно связаны со стенками глазницы. Орбитальные края их прочно соединяются с костными краями глазницы посредством плотных фасций (fascia tarsoorbitalis superior и inferior), о чем уже более подробно было изложено выше (см. рис. 8).
В толще хрящей расположены продолговатые альвеолярные мейбомиевы железы (gll. tarsales) — около 25 в верхнем хряще и 20 в нижнем. Они идут параллельными рядами и открываются выводными протоками на свободном крае века ближе к его заднему ребру. Липидный секрет их смазывает межреберное пространство век и тем самым предохраняет эпителий от мацерации и не позволяет слезе скатываться через край нижнего века.
Задняя поверхность век покрыта соединительной оболочкой (конъюнктивой), которая плотно сращена с хрящами, а за их пределами образует мобильные своды— глубокий верхний и более мелкий, легко доступный для осмотра, нижний.
Свободный край века спереди ограничен передним, сзади— задним ребрами. Пространство между ними шириной до 2 мм называется межреберным (интермаргинальным).
Здесь находятся корни ресниц, расположеные в 2—3 ряда (в их волосяные мешочки открываются сальные (Цейса) и видоизмененные потовые (Молля) железки и отверстия выводных протоков мейбомиевых желез. У внутреннего угла глаза, где края век меняют свое направление, т. е. у слезного озера, интермаргинальное пространство суживается и переходит в слезные сосочки (papilli lacrimales). На вершине каждого из них находится отверстие в виде точки (punctum lacrimale), ведущее в слезный каналец (canaliculus lacrimalis).
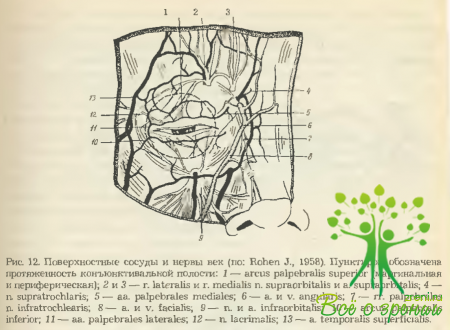
Веки богато снабжены сосудами за счет в основном ветвей а. ophthalmica (из системы а. carotis interna), а также анастомозов, отходящих от а. facialis и а. maxillaris (из системы а. carotis externa). Разветвляясь, они образуют артериальные дуги (arcus palpebralis) — две на верхнем и одну на нижнем веках (рис. 12).
Нижняя дуга верхнего века находится в 1-2 мм от его свободного края (на нижнем веке в 1—3 мм), что необходимо учитывать при проведении операционных разрезов.
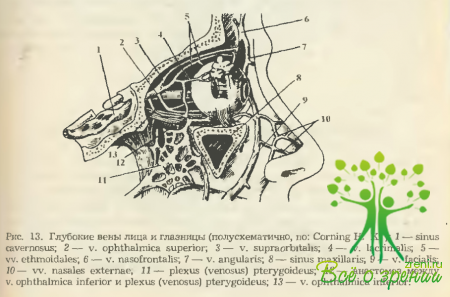
Описанным выше артериям век сопутствуют и соответствующие вены, по которым отток венозной крови происходит в основном в сторону v. angularis, v. lacrimalis и v. temporalis superficialis. Причем из-за отсутствия в этих венах клапанов при наличии большого количества анастомозов кровь может оттекать по ним в сторону как лицевых вен, так и вен глазницы. Крупнейшим анастомозом здесь является v. angularis. Именно она коммутирует два важнейших венозных ствола— v. facialis anterior и V. ophthalmica superior (рис. 13).
Понятно, что такого рода венозные связи в некоторых клинических ситуациях, например при развитии на коже лица гнойных процессов, могут послужить причиной возникновения тяжелых внутричерепных осложнений.
Веки имеют также хорошо развитую лимфатическую сеть, которая расположена на двух уровнях — на передней и задней поверхностях хрящей. При этом лимфатические сосуды верхнего века впадают в предушные лимфтические узлы, а нижнего — в подчелюстные.
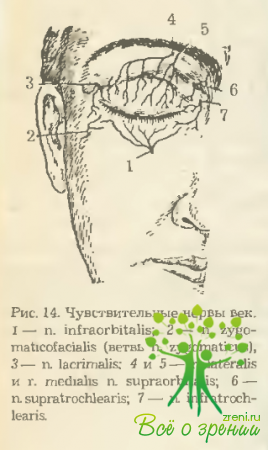
Чувствительная иннервация кожи лица осуществляется за счет трех ветвей тройничного нерва, веточек VII и X пары черепных нервов, а также большого ушного нерва. Распределение чувствительных нервов непосредственно в области век показано на рис. 14. На нем видно, что концевые веточки п. ophthalmicus иннервируют кожу верхнего века и лба в пределах соответствующих зон.
Напомним, что основными его ветвями являются: n. lacrimalis, n. frontalis и n. nasociliaris. Кожа и конъюнктива нижнего века получают чувствительную иннервацию от двух основных ветвей n. maxillaris: infraorbitalis (отдает m. palpebrals inferiores) и n. zygomaticus. От ствола последнего также отходят ветви— m. zygomaticotemporalis, иннервирующий кожу передней части виска и скуловой области, и m. zygomaticofacialis.
↑ Конъюнктива (Tunica Conjunctiva)
Конъюнктива — тонкая, прозрачная слизистая ткань, которая в виде нежной оболочки покрывает всю заднюю поверхность век (tun. conjunctiva palpebrarum) и, образовав своды конъюнктивального мешка (fornix conjunctivae superior и inferior), переходит на переднюю поверхность глазного яблока (tun. conjunctiva bulbi). Оканчивается она у лимба роговицы.
В конъюнктиве век выделяют, в свою очередь, две части — тарзальную (conjunctiva tarsi), плотно сращенную с подлежащей тканью, и мобильную орбитальную в виде переходной (к сводам) складки.?
При закрытых веках между листками конъюнктивы образуется щелевидная полость, более глубокая вверху, напоминающая мешок (saccus conjunctivae). Когда веки открыты, объем его заметно уменьшается (на величину глазной щели). Существенно изменяются объем и конфигурация конъюнктивального мешка и при движениях глаза.
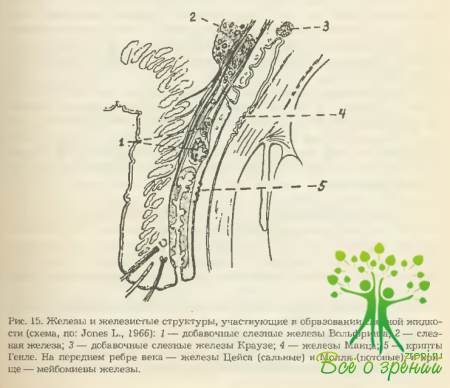
Конъюнктива хряща покрыта двухслойным цилиндрическим эпителием и содержит у края век бокаловидные клетки, а около дистального конца хряща— крипты Генле (Henle, цит. по Virchov Н, 1911) (рис. 15). И те, и другие секретируют муцин. В норме сквозь конъюнктиву просвечивают описанные ранее мейбомиевы железы (образуют рисунок в виде вертикально о «частокола»). Под эпителием находится ретикулярная ткань, прочно спаянная с хрящем. У свободного края века конъюнктива гладкая, но уже в 2—3 мм от него приобретает шероховатость, обусловленную наличием здесь сосочков.
Конъюнктива переходной складки гладкая и покрыта 5—6-слойным цилиндрическим эпителием с большим количеством бокаловидных слизистых клеток (выделяют муцин). Ее подэпителиальная рыхлая соединительная ткань, состоящая из эластических волокон, содержит плазматические клетки и лимфоциты, способные образовывать скопления в виде фолликулов или лимфом. За счет хорошо развитой субконъюнктивальной ткани эта часть конъюнктивы весьма мобильна.
На границе между тарзальной и орбитальной частями в конъюнктиве находятся дополнительные слезные железы Вольфринга (Wolfring, 1872) — 3 у верхнего края верхнего хряща и еще одна ниже нижнего хряща, а в области сводов— Краузе (Krause, 1842). Число последних достигает 6-8 на нижнем веке и от 15 до 40— на верхнем. По своему строению они аналогичны главной слезной железе, выводные протоки которой открываются в темпоральной части верхнего конъюнктивального свода.
Конъюнктива глазного яблока покрыта плоским эпителием, рыхло соединена со склерой и поэтому может легко смещаться по ее поверхности. Лимбальная часть конъюнктивы содержит островки цилиндрического эпителия с секретирующими клетками Бехера (Becher, цит. по Hiwatari К., 1921). В этой же зоне, радиально к лимбу (в виде пояска шириной 1- 1,5 мм), расположены и продуцирующие муцин клетки Манца (Manz, 1859).
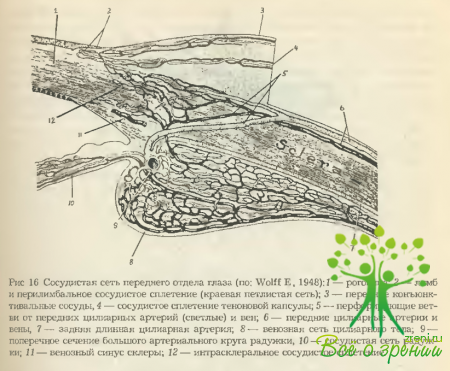
Кровоснабжение пальпебральной конъюнктивы осуществляется за счет сосудистых стволов, отходящих от артериальных дуг век, которые их перфорируют. В конъюнктиве же склеры имеется два слоя сосудов — поверхностный и глубокий (перилимбальный). Поверхностный образован ветвями уже упомянутых выше перфорирующих артерий век, а также передних цилиарных артерий (ветви мышечных артерий). Первые из них идут в направлении от сводов конъюнктивы к роговице, вторые — навстречу им.
Глубокие (эписклеральные) сосуды конъюнктивы являются ветвями только передних цилиарных артерий. Они направляются в сторону роговицы и образуют вокруг нее густую перикорнеальную сеть. Основные же стволы передних цилиарных артерий, не дойдя до лимба роговицы, уходят внутрь глаза и участвуют в кровоснабжении цилиарного тела (рис. 16).
Вены слизистой оболочки сопутствуют соответствующим артериям. Отток крови идет в основном по кожной и пальпебральной системам сосудов в лицевые вены. Конъюнктива имеет также богатую сеть лимфатических сосудов. Отток лимфы от слизистой оболочки верхнего века происходит в предушные лимфатические узлы, а от нижнего — в подчелюстные.
Чувствительная иннервация конъюнктивы обеспечивается за счет n. lacrimalis, n. infratrochlearis и n. infraorbitalis.
↑ Мышцы глазного яблока (musculi bulbi)
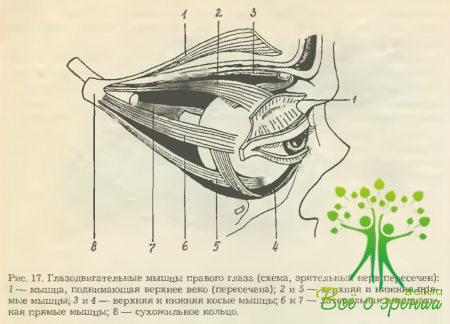
Мышечный аппарат каждого глаза состоит из трех пар антагонистически действующих глазодвигателей:
- m. rectus superior и inferior;
- m. rectus medialis и lateralis;
- m. obliquus superior и inferior (рис. 17).
Все мышцы, за исключением нижней косой, начинаются (так же, как и подниматель верхнего века) от сухожильного кольца (annulus tendineus communis), расположенного вокруг зрительного канала глазницы (см. рис. 6).
Четыре прямые мышцы направляются затем, постепенно див ергируя, кпереди и после прободения теноновой капсулы вплетаются своими сухожилиями в склеру. Линии их прикрепления находятся на разном расстоянии от лимба: внутренней прямой — в 5,5—5,75 мм, нижней — в 6,0-6,5 мм, наружной— в 6,9—7,0 мм и верхней — в 7,7-8,0 мм (рис. 34).
Верхняя косая мышца от зрительного отверстия направляется к костному блоку, расположенному у верхневнутреннего угла глазницы, и, перекинувшись через него, идет назад и кнаружи в виде компактного сухожилия. Прикрепляется к склере в верхненаружном квадранте глазного яблока в 16 мм от лимба.
Нижняя косая мышца начинается от нижней костной стенки глазницы несколько латеральнее места выхода носослезного протока, идет назад и кнаружи между стенкой глазницы и нижней прямой мышцей. Прикрепляется к склере в 16 мм от лимба (нижненаружный квадрант глазного яблока).
Внутренняя, верхняя и нижняя прямые мышцы, а также нижняя косая мышца иннервируются веточками от n. oculomotorius, наружная прямая — от n. Abducens и верхняя косая — от n. trochlearis.
При сокращении той или иной мышцы глаз совершает движения вокруг оси, которая перпендикулярна ее плоскости. Последняя проходит вдоль мышечных волокон и пересекает точку вращения глаза. Это означает, что у большинства глазодвигателей (за исключением наружной и внутренней прямых мышц) оси вращения имеют тот или иной угол наклона по отношению к исходным координатным осям.
Поэтому при сокращении таких мышц, например верхней косой, глазное яблоко совершает уже сложное движение. Характерна в этом отношении и верхняя прямая мышца. При среднем положении глаза она поднимает его кверху, ротирует кнутри и несколько поворачивает к носу. Понятно, что амплитуда вертикальных движений глаза будет возрастать по мере уменьшения угла расхождения между сагиттальной и мышечной плоскостями, т. е. при повороте его кнаружи.
Все движения глазных яблок подразделяют на сочетанные (ассоциированные, конъюгированные) и конвергентные (фиксация разно удалённых объектов за счет конвергенции). Под первыми понимают те из них, которые направлены в одну сторону: вверх, вправо, влево и т. д. Эти движения совершаются мышцами-синергистами. Например, при взгляде вправо на правом глазу сокращается наружная, а на левом — внутренняя прямые мышцы.
Конвергентные движения реализуются действием внутренних прямых мышц каждого глаза. Разновидностью их являются фузионные движения. Будучи очень мелкими, они осуществляют особо точную фиксационную установку глаз, благодаря чему создаются условия для беспрепятственного слияния в корковом отделе анализатора двух сетчаточных изображений в один образ.
↑ Слезный аппарат (apparatus lacrimalis)
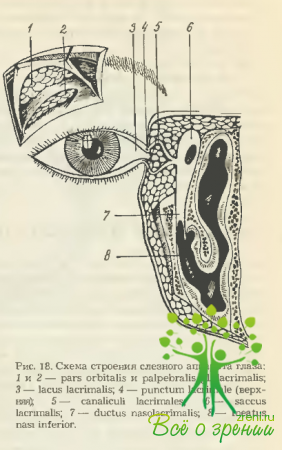
Собственно слезоотводящие пути состоят из слезных канальцев, слезного мешка и носослезного протока (рис. 18).
Слезные канальцы (canaliculi acrimalis) начинаются слезными точками (punctum lacrimale), которые находятся на вершине слезных сосочков обоих век и погружены в слезное озеро.
Диаметр точек при открытых веках 0,25-0,5 мм. Они ведут в вертикальную часть канальцев (длина 1,5— 2,0 мм). Затем ход их меняется почти на горизонтальный. Далее они, постепенно сближаясь, открываются позади lig. palpebrale mediale в слезный мешок, каждый в отдельности или слившись предварительно в общее устье. Длина этой части канальцев 7—9 мм, диаметр 0,6 мм.
Стенки канальцев покрыты многослойным плоским эпителием, под которым находится слой эластических мышечных волокон.
Слезный мешок (saccus lacrimalis) расположен в костной, вытянутой по вертикали, ямке между передним и задним коленами lig. Palpebrale mediale и охвачен мышечной петлей (m. Horneri). Купол его выступает над этой связкой и находится пресептально, т. е. вне полости глазницы. Изнутри мешок покрыт многослойным плоским эпителием, под которым находится слой аденоидной, а затем плотной волокнистой тканей.
В нижнем отделе упомянутой ямки слезный мешок открывается в носослезный проток (ductus nasolacrimalis), который проходит сначала в костном канале (длина 9 мм). В нижнем же отделе он имеет костную стенку только с латеральной стороны, в остальных отделах граничит со слизистой носа и окружен богатым венозным сплетением. Открывается под нижней носовой раковиной в 3—3,5 см от наружного отверстия носа.
Общая длина его 15 мм, диаметр 2—3 мм. У новорожденных выходное отверстие канала нередко закрыто слизистой пробкой или тонкой пленкой, благодаря чему создаются условия для развития гнойного или серозно-гнойного дакриоцистита. Стенка канала имеет такое же строение, как и стенка слезного мешка. У выходного его отверстия слизистая оболочка образует складку (plica lacrimalis), которую Hasner описал как запирающий клапан.
В целом можно принять, что слезоотводящий путь состоит из небольших мягких трубок различной длины, формы и переменного диаметра, которые стыкуются под определенными углами. Они соединяют конъюнктивальную полость с носовой, куда и происходит постоянный отток слезы. Последний обеспечивается за счет мигательных движений век, сифонного эффекта с капиллярным притяжением жидкости, заполняющей слезные пути, перистальтического изменения диаметров канальцев, присасывающей способности слезного мешка (вследствие чередования в нем положительного и отрицательного давления при мигании) и отрицательного давления, создающегося в полости носа при аспирационном движении воздуха.
Продукция собственно слезы осуществляется слезной железой (glandula lacrimalis) и мелкими добавочными железками Краузе и Вольфринга. Однако именно они обеспечивают суточную потребность глаза в увлажняющей его жидкости. Главная же слезная железа активно функционирует лишь в условиях эмоциональных всплесков (положительных и отрицательных), а также в ответ на раздражение чувствительных нервных окончаний в слизистой оболочке глаза или носа (рефлекторное слезоотделение).
Слезная железа лежит под верхненаружным краем глазницы в fossa glandulae lacrimalis лобной кости (рис. 18). Сухожилие поднимателя верхнего века делит ее на большую орбитальную и меньшую пальпебральную части. Выводные протоки орбитальной доли железы (в количестве 3-5) проходят между дольками пальпебральной железы, принимая попутно ряд ее многочисленных мелких протоков, и открываются в своде конъюнктивы в нескольких миллиметрах от верхнего края хряща.
Кроме того, пальпебральная железа имеет и самостоятельные протоки, которых насчитывается от 3 до 9. Поскольку она лежит сразу же под верхним сводом конъюнктивы, то при вывороте верхнего века ее дольчатые контуры обычно хорошо видны.
Слезная железа иннервируется секреторными волокнами n. facialis, которые, проделав сложный путь, достигают ее в составе n. lacrimalis, являющегося ветвью n. ophthalmicus. У детей она начинает функционировать к концу второго месяца жизни. Поэтому до истечения этого срока при плаче их глаза остаются сухими.
Слеза (lacrima) — прозрачная жидкость со слабощелочной реакцией (рН 7,0-7,4) сложного биохимического состава, большую часть которой составляет все же вода (98-99 %). В норме она вырабатывается в небольших количествах (от 0,5-0,6 мл до 1,0 мл в сутки). В состав слезной жидкости, помимо собственно слезы, входит также секрет, выделяемый бокаловидными клетками конъюнктивы, криптами Генле, железами Манца (все продуцируют муцин), а также мейбомиевыми, Цейса и Молля (продуцируют липиды). В связи с этим прекорнеальная пленка слезной жидкости состоит из трех слоев: тонкого муцинового (контактирует с роговичным эпителием), водянистого (по объему основного) и наружного липидного.
Она выполняет ряд важных функций, а именно:?
- защитную (удаление пылевых частиц, бактерицидное действие);
- оптическую (сглаживает микроскопические неровности поверхности роговицы, обеспечивает ее влажность, гладкость и зеркальность);
- трофическую (участие в дыхании и питании роговицы).
Продуцируемая упомянутыми выше железами слеза скатывается по поверхности глазного яблока сверху вниз в капиллярную щель между задним ребром нижнего века и глазным яблоком, где и образуется слезный ручеек (rivus lacrimalis), впадающий в слезное озеро (laeus lacrimalis). Продвижению слезы в его сторону способствуют мигательные движения век. При смыкании они не только идут навстречу друг другу, но и смещаются кнутри (особенно нижнее веко) на 1-2 мм, укорачивая тем самым глазную щель.
↑ Глазное яблоко (bulbus oculi)
Глазное яблоко, являющееся периферическим (рецепторным) отделом зрительного анализатора, расположено приблизительно на две трети в полости глазницы, заполненной в заднем (ретробульбарном) отделе жировым телом (corpus adiposum orbitae). Через ее пространство проходят также фасциальные образования, глазодвигательные мышцы, леватор верхнего века, кровеносные сосуды, ветви ряда двигательных и чувствительных нервов. Выступающая из полости глазницы передняя треть глазного яблока защищена мобильными веками (см. рис. 4).
В целом анатомическое строение глазного яблока представляется, на первый взгляд, обманчиво простым (рис. 19): три основные оболочки (фиброзная, сосудистая, сетчатая с фоторецепторами в виде палочек и колбочек) и оптическая система (роговица, водянистая влага передней камеры, хрусталик, стекловидное тело).
Последняя позволяет получать на сетчатке обратное, уменьшенное и действительное изображение фиксируемых внешних объектов в пределах пространства, ограниченного дальнейшей и ближайшей точками ясного видения конкретного глаза.
Это качество зрения обеспечивается способностью его аккомодационного аппарата (хрусталик, ресничная мышца, связки ресничного пояска) мгновенно изменять длину фокусного расстояния имеющейся оптической системы.
Эмметропический глаз ребенка и взрослого (вес, или масса, от 6,3 г до 7,8 г) имеет почти шаровидную форму (длина анатомической оси у последнего 24,27 мм, вертикальной — 23,6 мм, поперечной — 24,32 мм) с двумя условными полюсами — передним и задним. Первый из них соответствует центру роговицы, второй — диаметрально противоположной точке.
Срезы, мысленно проведенные через эти полюса, образуют меридианы, которые принято маркировать в часах и минутах. Два из них — вертикальный и горизонтальный, проведенные одномоментно, — делят глаз на квадранты: верхне- и нижневнутренние (носовые), верхне- и нижненаружные (височные). Разрез же, проходящий только через вертикальный меридиан, делит глазное яблоко на носовую (медиальную) и височную (латеральную) половины.
Одиночный разрез по горизонтальному меридиану выделит в нем верхнюю и нижнюю половины. Приведенными выше ориентирами и следует пользоваться в случаях, когда требуется описать место нахождения внутри глаза или на его поверхности того или иного патологического фокуса.
Кроме перечисленных выше, существуют и некоторые другие понятия рассматриваемого плана, с которыми офтальмолог должен быть хорошо знаком.
Перечень их с необходимыми пояснениями приводится ниже:
- анатомическая (геометрическая, сагиттальная) ось глаза — линия, соединяющая его полюса;
- оптическая ось — линия, соединяющая оптические центры роговицы и хрусталика (практически совпадает с анатомической осью);
- зрительная ось — линия, соединяющая точку фиксации глаза с центральной ямкой сетчатки;
- угол гамма (у) — угол расхождения анатомической и зрительной осей глаза;
- вертикальная ось — линия, проходящая через центральную точку глаза на анатомической оси и перпендикулярная ей; соединяет противолежащие точки на поверхности склеры;
- горизонтальная (поперечная) ось — линия, аналогичная вертикальной, но проходящая в перпендикулярном к ней направлении;
- экватор глаза — окружность, мысленно проведенная по склере на расстоянии, равно удаленном от его полюсов (у взрослого эмметропа длина ее колеблется от 72,2 до 77,6 мм).
Центр вращения глаза — неподвижная точка, лежащая на 2 мм кзади от середины сагиттальной оси. Все движения глазного яблока осуществляются только вокруг нее.
Важным для клинициста показателем является длина сагиттальной оси глаза, определяемая с помощью ультразвуковой биометрии. С ростом ребенка она постепенно меняется в сторону увеличения, но до известного предела.
В норме переднезадние размеры глаза, по данным И. С. Зайдуллина (1991), следующие (в миллиметрах):
- у новорожденных— 17,23 ± 0,06;
- в 1 год — 20, 48 ± 0,13;
- в 3 года — 22,08 ± 0,24;
- в 5 лет — 22, 49 ± 0,15.
У взрослых эмметропов этот показатель колеблется от 24,0 до 24, 27 мм.
Сагиттальная ось миопического глаза больше, а гиперметропического меньше, чем змметропического, и коррелирует со степенью аметропии.
Наличие двух функционально полноценных глазных яблок позволяет человеку воспринимать трехмерность внешнего мира. Два измерения (высота и ширина) являются результатом проекции в фовеолу сетчаток каждого глаза изображений фиксируемого объекта, третье (глубина) — воссоздается за счет одновременного восприятия и тех точек пространства, которые находятся ближе и дальше этого объекта и проецируются в силу данной причины не на симметричные, а на диспаратные точки тех же сетчаток.
Симметричными (корреспондирующими) называются точки сетчатки, расположенные на одинаковом расстоянии от центральных ямок (и в них самих), в одном и том же меридиане и с одним и тем же знаком: минусом для точек левых половин сетчаток и плюсом — для точек правых их половин. Бее остальные точки сетчаток диспаратны.
↑ Фиброзная оболочка глаза (tunica fibrosa bulbi)
↑ Роговица (Cornea)
Роговица— прозрачная часть (1/6) наружной (фиброзной) оболочки глаза. Место перехода ее в склеру (лимб) имеет вид полупрозрачного кольца шириной до 1 мм. Наличие его объясняется тем, что глубокие слои роговицы распространяются кзади несколько дальше, чем передние. Основные размеры роговицы с возрастом претерпевают изменения (табл. 1,табл. 3).
Температура роговицы у лимба +35,4 "С, в центре +35,1 "С, при открытых веках +30 °С. Поэтому в ней возможен рост плесневых грибков с развитием специфического кератита.
Гистологически в роговице выделяют пять слоев, каждый из которых играет вполне определенную роль. В частности, 5-6-слойный полиморфный роговичный эпителий выполняет следующие функции: оптическую («выравнивает» все неровности поверхности), осмотическую (регулирует поступление жидкости в строму), тектоническую (заполняет глубокие дефекты ткани) и дыхательную («захватывает» кислород, растворенный в слезной пленке).
Обе пограничные пластинки (lam. limitans anterior s. Bowman и posterior s. Descemett) бесструктурны, но при этом задняя (т. е. десцеметовая оболочка) отличается высокой эластичностью и устойчивостью к действию повреждающих факторов. При разрывах она пружинит и скатывается на протяжении 1 мм по обе стороны от раны в рулончики. В случае тотального распада стромы (глубокий ожог, гнойный процесс) задняя пограничная пластинка под воздействием внутриглазного давления выпячивается кпереди в виде маленькой кисты, именуемой десцеметоцеле.
Задний эпителий (epithelium posterius) выполняет функцию осмотической мембраны и защищает гидрофильную строму от пропитывания камерной влагой; при повреждениях не восстанавливается, а за счет хаотичного размножения может образовать ретрокорнеальные шварты.
Собственное вещество роговицы (substantia propria) представлено упорядоченно расположенными (параллельно ее поверхности) пластинками и роговичными клетками, находящимися в промежутках между ними. В свою очередь, каждая пластинка состоит из коллагеновых фибрилл (около 1000), очень тонких (до 0,3 мкм в диаметре), «склеенных» в единое целое так называемой межуточной субстанцией.
Эти пластинки располагаются горизонтальными слоями на всю глубину стромы, отдавая вверх и вниз многочисленные тканевые анастомозы, которые не мешают, однако, выкраивать в ней при необходимости послойные трансплантаты нужной толщины.
Роговичные клетки за счет протоплазматических отростков образуют своеобразный межпластинчатый синтиций неуловимой толщины. Обладая выраженной регенеративной способностью, они принимают активное участие в заживлении ран роговицы.
Прозрачность роговицы обеспечивается упорядоченным гистологическим строением, одинаковым показателем преломления света фибриллами пластинок и межуточным веществом, а также определенным содержанием воды. Недостаточная или избыточная гидратация роговицы сопровождаются ее помутнением.
Роговица обладает тремя видами чувствительности: тактильной (n. nаsociliaris — ветвь n. ophthalmicus), болевой и температурной, пороги которых не совпадают. Наиболее низок он у тактильного восприятия и очень высок у температурного.
Веточки нервных стволов, входящие в строму роговицы, лишены миелиновой обкладки и поэтому не видны при обычных методах исследования. Концевые разветвления их образуют под эпителием густую сеть.
Обменные процессы, протекающие в роговице, регулируются трофическими нервами, которые отходят от plexus pericornealis (образуется анастомозами длинных и коротких цилиарных нервов). При повреждениях их или тройничного узла в роговице могут развиться тяжелые дистрофические изменения. Следует также иметь в виду, что в ее иннервации известную роль играет и симпатическая нервная система.
Что касается питания роговицы, то оно осуществляется двояко: за счет диффузии из перилимбальной сосудистой сети, образованной передними цилиарными артериями, и осмоса из влаги передней камеры и слезной жидкости.
Отличительные признаки нормальной роговицы: сферичная, зеркально блестящая, прозрачная, лишена кровеносных сосудов и обладает высокой тактильной чувствительностью.
Выполняет две основные функции: оптическую (преломляющая сила 43 дптр.) и защитную.
Оптические свойства роговицы определяются ее прозрачностью, менисковой формой и более высоким (1,377) показателем преломления, чем у воздуха (1,0). Поскольку оптическая плотность роговицы и водянистой влаги (1,336) передней камеры глаза практически одинакова, то преломление светового пучка осуществляется в основном ее передней поверхностью. В воздушном же «окружении» (например, при введении после экстракции катаракты в переднюю камеру пузырька воздуха) роговица ведет себя уже как слабая минусовая линза (радиус кривизны передней поверхности 7,7 мм, задней — 6,8 мм).
↑ Склера (Sclera)
Склера— непрозрачная часть наружной (фиброзной) оболочки (5/6) глазного яблока толщиной от 0,3 до 1,0 мм. Наиболее тонка она в области экватора (0,3-0,5 мм) и в месте выхода зрительного нерва. Здесь внутренние слои склеры образуют решетчатую пластинку, через которую проходят аксоны ганглиозных клеток сетчатки. Зоны истончения склеры уязвимы к воздействию повышенного внутриглазного давления (развитие стафилом, экскавация диска зрительного нерва) и повреждающих факторов, прежде всего механических (субконъюнктивальные разрывы в типичных местах — на участках между местами прикрепления экстраокулярных мышц). Вблизи роговицы толщина склеры составляет 0,6-0,8 мм.
Как уже отмечалось выше, место перехода роговицы в склеру называется лимбом. По ряду причин эта анатомическая область представляет особый клинический интерес. Во-первых, здесь происходит слияние трех совершенно разных структур — роговицы, склеры и конъюнктивы глазного яблока.
По этой причине эта зона может быть исходным пунктом для развития полиморфных патологических процессов, начиная от воспалительных и аллергических до опухолевых (папиллома, меланома), в том числе связанных с аномалиями развития (дермоид). Во-вторых, лимбальная зона богато васкуляризирована за счет передних цилиарных артерий (ветви мышечных артерий), которые в 2—3 мм от нее отдают веточки не только внутрь глаза, но и еще в трех направлениях: непосредственно к лимбу (образуют краевую сосудистую сеть), к эписклере и прилежащей конъюнктиве (образуют сплетение передних конъюнктивальных сосудов). В-третьих, по окружности лимба расположено густое нервное сплетение, образованное короткими и длинными цилиарными нервами. От него отходят ветви, входящие затем в роговицу.
Собственно, склеральная ткань состоит из плотных коллагеновых волокон, между которыми находятся фиксированные клетки — фиброциты. Их отростки, сливаясь, образуют своеобразную сеть. Наружные слои склеры разрыхлены и их принято выделять в отдельный эписклеральный слой, который хорошо васкуляризирован за счет аа. episclerales и многочисленными соединительнотканными тяжами связан с теноновой капсулой глаза. Внутренний слой склеры имеет вид бурой пластинки (lamina fusca). Он состоит из истонченных волокон склеры с примесью эластической ткани и пигментсодержащих клеток (хроматофоров) и покрыт эндотелием.







Комментариев 0