Болезни гипофиза и гипоталамо-гипофизарной системы

Содержание:
Описание
Гипоталамус и гипофиз находятся в тесной анатомической и функциональной связи, поэтому их рассматривают как единую систему. Рекомендуют даже выделять гипоталамо-адреногипофизарную систему. В гипоталамусе вырабатываются рилизинг-гормоны, стимулирующие или тормозящие гормоны адреногипофиза. В нейрогипофизе осуществляется накопление и выделение в кровь вазопрессина и окситоцина — гормонов, которые синтезируются в супраоптических и паравентрикулярных ядрах гипоталамуса. Эти гормоны называют нейрогормонами, а супраоптические, паравентрикулярные ядра гипоталамуса и нейрогипофиз рекомендуют называть гипоталамо-нейрогипофизарной железой внутренней секреции [Баранов В. Г. и др., 1977].Так как многие гипоталамо-гипофизарные заболевания, при которых наблюдаются глазные симптомы, обусловлены опухолями гипофиза, рассмотрим данный вопрос в начале этой главы.
↑ Опухоли гипофиза
Основной формой патологии гипофиза являются опухоли. Это преимущественно аденомы передней или железистой доли (аденогипофиза). Различают три группы аденом: эозинофильные, базофильные и хромофобные. Эндокринные нарушения при аденомах дают возможность отличить поражения хиазмы, обусловленные этими опухолями, от поражений ее другого происхождения.
Эндокринные расстройства при опухолях гипофиза весьма многообразны, но наблюдаются не всегда, иногда они отсутствуют при хромофобных аденомах. Аденому гипофиза без эндокринных расстройств выделяют в особую клиническую форму и называют ее «офтальмической формой». Ведущим ее проявлением, кроме разрушения турецкого седла, являются глазные симптомы [Трон Е. Ж., 1966].
Опухоли гипофиза в той или иной степени разрушают турецкое седло, что выявляется при рентгенологическом исследовании черепа; правда, при очень небольших по размеру опухолях, рентгенологически они не выявляются.
В связи с избыточной продукцией соматотропного гормона передней долей гипофиза развивается клиническая картина акромегалии. Наиболее ранним проявлением акромегалии являются половые расстройства, головные боли.
В связи с непропорциональным разрастанием костей форма черепа, преимущественно лицевого, сильно изменяется, особенно заметно увеличена нижняя челюсть. Разрастаются хрящи и мягкие ткани, ушные раковины; нос становится толстым, увеличивается язык, утолщаются губы, появляется отек век. Сильно увеличиваются кисти рук, стопы и др.
В связи с расстройством различных эндокринных функций гипофиза нарушаются функции и других эндокринных желез (сахарный диабет, заболевания щитовидной железы, несахарный диабет).
Очень часто наблюдаются глазные симптомы в сочетании с эндокринными расстройствами при таких опухолях, как краниофарингиомы. Краниофарингиома обычно расположена супраселлярно (иногда интерселлярно) и представляет собой кисту с кристаллами холестерина, имеет склонность к обызвествлению. Опухоль сдавливает III желудочек или блокирует монроево отверстие, вследствие чего повышается внутричерепное давление. Рост краниофарингиомы сопровождается давлением на турецкое седло, хиазму и гипоталамическую область.
Из эндокринных расстройств следует отметить понижение функции гипофиза и гипоталамуса; это проявляется у детей отставанием роста, недоразвитием половых органов, вторичных половых признаков, отложением жира на груди, животе, сонливостью развитием несахарного диабета. В молодом возрасте отмечается расстройство половой функции.
Своевременная диагностика названных опухолей и соответствующее лечение (лучевая терапия, хирургическое удаление) имеют первостепенное значение для предотвращения слепоты, а нередко и для сохранения жизни больного, поэтому роль офтальмолога в обследовании таких больных трудно переоценить.
↑ Адипозогенитальная дистрофия (синдром Пехкаранца—Бабинского—Фрелиха)
Адипозогенитальная дистрофия возникает в связи с опухолью (чаще хромофобная аденома или краниофарингиома), водянкой III желудочка, тромбозом сосудов, кровоизлияниями, родовой травмой. Данное заболевание может развиться также вследствие поражения гипоталамуса при различных острых (грипп, брюшной тиф и т. д.) и хронических (туберкулез, сифилис) инфекционных заболеваниях и внутриутробной инфекции (токсоплазмоз).
Больные с этим заболеванием жалуются на быструю утомляемость, сонливость, понижение работоспособности, прибавку массы тела и др. Болезнь проявляется в ожирении и гипогенитализме. У мальчиков наблюдается отложение жира по женскому типу отсутствие вторичных половых признаков, недоразвитие половых органов, крипторхизм. У девочек в возрасте 14—15 лет отсутствуют менструации, отмечается недоразвитие матки и ее придатков.
Глазные симптомы при адипозогенитальной дистрофии обусловлены названными выше патологическими процессами, в зависимости от локализации которых и возникают характерные изменения. При опухоли III желудочка наиболее частым глазным симптомом являются застойные диски зрительных нервов. Застойные диски могут сочетаться с симптомами поражения хиазмы, связанными с давлением на нее дна расширенного III желудочка.
Из нарушений глазодвигательного аппарата при опухолях III желудочка встречаются параличи и парезы наружных глазных мышц, параличи и парезы взора, нистагм.
↑ Гигантизм
Гипофизарный гигантизм и акромегалия рассматриваются как возрастные варианты одной и той же патологии. Исходя из этого представления, заболевание, начавшееся до полового созревания проявляется как гигантизм, а в зрелом возрасте как акромегалия.
Гигантизм — редкое заболевание, чаще встречающееся у мужчин; оно проявляется обычно в период полового созревания и обусловлено повышенным выделением гормона роста в связи с гиперплазией эозинофильных клеток передней доли гипофиза, эозинофильной аденомой или злокачественной опухолью. Гипофизарный гигантизм характеризуется высоким ростом (для мужчин выше 200 см, для женщин выше 190 см). Длина конечностей преобладает над длиной туловища, размеры черепа не соответствуют росту (относительно малы). Часто отмечается нарушение функции половых желез. Нередко наблюдается увеличение щитовидной железы с явлениями гипертиреоза, иногда с экзофтальмом. Так как в детском возрасте эозинофильная аденома невелика, обычно не наблюдается расстройств со стороны органа зрения; изменения, характерные для нее, развиваются в более позднем периоде.
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
↑ Несахарный диабет
Различают гипоталамическую и почечную формы несахарного диабета. Гипоталамический несахарный диабет вызывается недостатком продукции антидиуретического гормона. Он может быть самостоятельным заболеванием или одним из проявлений некоторых эндокринных и неэндокринных заболеваний; чаще возникает в возрасте от 18 до 25 лет.
Почечный несахарный диабет наблюдается только у лиц мужского пола. Заболевание генетически детерминировано, наследуется по рецессивному, связанному с полом типу.
Несахарный диабет наиболее часто вызывается нейротропными вирусными инфекциями (грипп и др.)» может быть связан и с другими острыми и хроническими заболеваниями (коклюш, скарлатина, брюшной тиф, возвратный тиф, сепсис, туберкулез, сифилис), а также с черепно-мозговой травмой, опухолями гипофиза и гипоталамуса. Это заболевание может сочетаться и с другой эндокринной патологией (адипозогенитальная дистрофия, акромегалия и гигантизм, гипофизарный нанизм, синдром Симмондса, болезнь Иценко—Кушинга).
Недостаток антидиуретического гормона может быть абсолютным, при повреждении супраоптического и паравентрикулярного ядра гипоталамуса, а также и гипоталамо-гипофизарного тракта, по волокнам которого нейросекрет поступает в заднюю долю гипофиза, и относительным, обусловленным избыточностью его разрушения на периферии.
Несахарный диабет также может развиться при врожденной патологии рецепторов канальцев почек.
Недостаток антидиуретического гормона вызывает уменьшение реабсорбции воды канальцами почек и повышенный диурез. Наступает обезвоживание организма, что сопровождается раздражением соответствующего центра гипоталамуса, в результате чего появляется сильная жажда.
Несахарный диабет наиболее часто возникает внезапно, реже развивается постепенно. Больные предъявляют жалобы на постоянную жажду и частое обильное выделение мочи, понижение аппетита, головную боль, слабость и др.
Может наступить расширение желудка из-за приема большого количества жидкости, а также опущение его; иногда развивается гастрит, колит.
У женщин в ряде случаев отмечается нарушение менструального цикла вплоть до аменореи, наклонность к самопроизвольным абортам. У мужчин отмечаются снижение либидо п импотенция. У детей наблюдается задержка роста и полового развития, ночное недержание мочи.
Изменения органа зрения при несахарном диабете в основном наблюдаются в тех случаях, когда это заболевание развивается в результате поражения гипоталамо-гипофизарной области опухолью, воспалительным процессом. Если имеет место сдавление опухолью или другим образованием области перекреста зрительных нервов, то развивается хиазмальный синдром, а если повышение внутричерепного давления, то возникает застойный диск зрительного нерва. Возможно повышение внутриглазного давления.
При несахарном диабете описаны и другие изменения органа зрения. Иногда наблюдаются жалобы на «сухость» глаз, быструю утомляемость при чтении. Отмечено значительное понижение чувствительности роговой оболочки, вялость зрачковых реакций.
↑ Гипергидропексический синдром (синдром Пархона)
Данное заболевание, встречающееся преимущественно у мужчин, обусловлено избыточной продукцией антидиуретического гормона, при этом в организме периодически задерживается жидкость, возникает водная интоксикация, олигурия с высокой относительной плотностью мочи (1,020—1,030).
Больные с гипергидропектическим синдромом жалуются на головную боль, уменьшенное количество выделяемой мочи. У больных отмечается сухая и бледная кожа тела, равномерное ожирение, часто возникают отеки на различных
участках тела. У женщин может развиться аменорея, у мужчин отмечается понижение половой функции, импотенция.
Считают, что в возникновении синдрома Пархона имеют известное значение психические травмы, токсико-инфекционные воздействия и аллергические факторы.
Из глазных симптомов отмечают сужение артерий сетчатой оболочки, что связывают с вазопрессорным действием ангидиуретического гормона. Однако общее артериальное давление у больных с данным синдромом не повышено, что имеет определенное диагностическое значение.
↑ Синдром Лоренса—Муна—Барде—Бидля
Это заболевание, как и адипозогенитальная дистрофия, связано с поражением гипоталамо-гипофизарной системы.
Клинические проявления синдрома Лоренса—Муна—Барде—Бидля имеют большое сходство с таковыми при адипозо-генитальной дистрофии: ожирение, гипоплазия половых органов, снижение половой функции, слабое развитие вторичных половых признаков.
Кроме указанных симптомов, отмечаются нарушение процесса роста, деформация черепа, полидактилия, умственная отсталость. Характерна мышечная слабость, сонливость, повышенный аппетит и жажда.
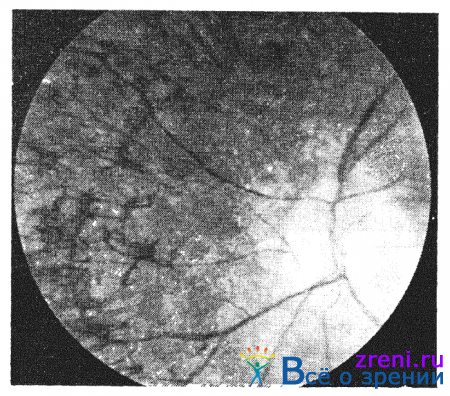
Существенное место в клинике заболевания занимают глазные симптомы: косоглазие, нистагм, близорукость, пигментная дистрофия сетчатой оболочки.
Больные с пигментной дистрофией сетчатой оболочки жалуются на понижение зрения и затруднение ориентировки в сумерках. При офтальмоскопическом исследовании глазного дна на его периферия определяются характерные пигментные очажки, по форме напоминающие костные тельца (рис. 42).
Рис. 42. Пигментная дистрофия сетчатки.
Постепенно количество их увеличивается, они распространяются к центру, сосуды сетчатой оболочки суживаются. Другие участки глазного дна обесцвечиваются, иногда настолько сильно, что просвечивает собственно сосудистая оболочка. Диск зрительного нерва становится желтовато-белым, атрофичным.
Центральное зрение длительное время остается высоким. Поле зрения концентрически суживается, причем на крайней периферии (в пределах 10°) оно сохраняется. По мере прогрессирования процесса наблюдается дальнейшее сужение поля зрения, вплоть до трубчатого. В далеко зашедшей стадии иногда наблюдаются осложнения: катаракта, глаукома. Могут возникнуть и изменения в области желтого пятна.
↑ Гипоталамо-гипофизарная кахексия (синдром Симмондса) и послеродовой гипопитуаризм (синдром Шиена)
Гипоталамо-гипофизарная кахексия (синдром Симмондса) развивается в результате деструктивных изменений в передней доле гипофиза и в гипоталамусе. Это приводит к недостаточности аденогипофиза и прогрессирующему истощению. Заболевание наиболее часто поражает женщин в возрасте 30—40 лет и обусловлено поражением гипоталамо-гипофизарной области опухолями, а также острым или хроническим инфекционным заболеванием (грипп, тифы, туберкулез, сифилис и др.), а также травмой черепа, сопровождающейся кровоизлиянием в переднюю долю гипофиза. Сипдром Симмондса может возникнуть и после операцпп — гииофиз-эктомии.
В связи с указанными поражениями выпадает функция тройных гормонов аденогипофиза и как следствие снижается функция периферических желез внутренней секреции, главным образом щитовидной железы, половых желез и корковой части надпочечников.
Больные предъявляют жалобы на слабость, потерю аппетита, головную боль, сонливость, зябкость, запоры, чередующиеся с поносами, понижение либидо, нарушение менструального цикла.
Характерны признаки преждевременного старения, резкое истощение, слабая выраженность подкожного жирового слоя, бледность и атрофия кожи, выпадение волос, атрофия нижней челюсти, кариес зубов и их выпадение. Отмечаются брадикардия, гипотония, атония и птоз кишечника, нарушение функции печени. Возникают выраженные изменения в нервно-психической сфере: вялость, депрессия, потеря памяти и др. По мере прогрессирования процесса развиваются симптомы, наблюдающиеся при шизофрении.
При синдроме Симмондса встречаются различные симптомы и со стороны органа зрения. Больные иногда предъявляют жалобы на понижение зрения, быструю утомляемость при чтении. В ряде случаев отмечается выпадение волос в области бровей, ресницу отек век, сужение глазных щелей, атрофия подкожной и глазничной клетчатки, мышц, западение глазных яблок. Иногда наблюдаются отек конъюнктивы век и глазного яблока, понижение чувствительности роговой оболочки, вялые зрачковые реакции, развитие катаракты.
Изменения органа зрения обусловлены в основном поражением аденогипофиза опухолью или другими патологическими процессами. Наиболее часто бывает хиазмальный синдром (битемпоральная гемианопсия или битемпоральное сужение поля зрения), позднее развивается первичная атрофия диска зрительного нерва. Если рост опухоли сопровождается повышением внутричерепного давления, может развиться застойный диск зрительного нерва. Естественно, что все указанные изменения сопровождаются снижением зрения.
Послеродовой гипопитуаризм (синдром Шиена) по своей клинической картине имеет сходство с синдромом Симмондса, но выражен в меньшей степени. Заболевание развивается медленно, имеет хроническое течение; резкого истощения не наблюдается. Часто отмечаются симптомы недостаточности щитовидной железы, сопровождающиеся ее пастозностыо, иногда отек лица, нижних конечностей.
Изменения психики при синдроме Шиена выражены слабо и связаны с гипотиреозом.
Считают, что послеродовой гипопитуаризм обусловлен спазмом сосудов аденогипофиза, наступающим при родовых кровотечениях.
Изменения органа зрения при синдроме Шиена аналогичны таковым при синдроме Симмондса, но бывают выражены в меньшей степени.
↑ Синдром персистирующей лактации и аменореи (Чиари—Фромеля)
Синдром Чиари—Фромеля возникает у женщин и девушек в результате поражения гипоталамуса с последующим развитием эндокринных расстройств. Часто причиной заболевания является хромофобная аденома гипофиза, опухоль гипоталамуса. В связи с этим пролактин-рилизинг — ингибирующий фактор перестает оказывать тормозящее влияние на продукцию пролактина, что ведет к непрекращающейся лактации.
Больные с данным синдромом жалуются на головную боль, нарушение менструального цикла, выделение молока из молочных желез, причем это не связано с беременностью и кормлением ребенка. В одних случаях отмечается истощение, в других, наоборот, избыточное отложение жира. Наблюдается гипертрихоз.
Глазные симптомы обусловлены в основном опухолью гипофиза, которая оказывает давление на перекрест зрительных нервов. Это вызывает битемпоральное сужение поля зрения, битемпоральную гемианопсию. В дальнейшем развивается нисходящая атрофия зрительных нервов.
Изменения органа зрения наблюдаются не во всех случаях, у ряда больных процесс не прогрессирует в течение длительного времени и синдром Чиари—Фромеля проявляется только персистирующей лактацией и нарушением менструального цикла, аменореей.
↑ Болезнь и синдром Иценко—Кушинга
В 1932 г. Н. Cushing детально описал клиническую картину заболевания, связанного с наличием базофильной аденомы гипофиза. Но еще в 1924 г. Н. М. Иценко сообщил о сходной картине заболевания, при котором установлены изменения в межуточном мозге. В связи с этим было предложено называть описанное этими авторами патологическое состояние болезнью Иценко—Кушинга.
Исходя из современных представлений о единой системе гипоталамус—гипофиз-кора надпочечников, многие авторы называют болезнью Иценко—Кушинга патологический процесс, при котором первично поражаются гипоталамус и другие отделы центральной нервной системы, регулирующей функцию гипоталамуса, гипофиз (аденома гипофиза), а синдром Иценко—Кушинга — патологический процесс, при котором первично поражаются надпочечники [Гпнчерман Е. 3., 1971; Васкжова Е. А. и др., 1975, и др.].
Синдром Иценко—Кушинга может быть также обусловлен эктопированными опухолями, продуцирующими АКТГ-подобные вещества, и гиперкортицизмом, связанным с лечением кортикостероидами различных заболеваний.
Гиперкортицизм является основным проявлением как болезни Иценко—Кушинга, так и синдрома Иценко—Кушинга. В клинических проявлениях болезни Иценко—Кушинга и синдрома Иценко—Кушинга много общих симптомов.
Болезнь и синдром Иценко—Кушинга у женщин наблюдается в 5 раз чаще, чем у мужчин. Заболеванию подвержены лица в возрасте от 20 до 40 лет. Уже в раннем периоде больные жалуются на слабость, что, вероятно, связано с усиленным катаболизмом, обусловленным повышенной продукцией кортизола, а также с гипокалиемией. Довольно часты жалобы на головную боль, боль в области сердца, учащенное сердцебиение, нередки — на боли в области позвоночника, ребер. Женщин беспокоят нарушения менструального цикла, бесплодие, мужчин — ослабление полового влечения и половой функции.
Жалобы на изменение внешнего вида (ожирение, окраска кожи) предъявляются при уже развившемся процессе. Принято считать, что гиперкортицизмом обусловлены такие проявления заболевания, как остеопороз, стероидный диабет, гипокалиемия, атрофия мышц, характерное ожирение, матронизм, трофические изменения кожи. Головную боль, головокружение, зрительные расстройства и расстройства слуха, сонливость, бессонницу, нарушение вестибулярных функций, ночное чувство голода, психическую депрессию рассматривают как гипоталамические и общемозговые симптомы.
Естественно, что это деление условно, например артериальная гипертония может иметь центральное происхождение и может быть связана с гиперкортицизмом, а также со вторичным нарушением функции почек.
При болезни и синдроме Иценко—Кушинга больные имеют характерный вид: лицо становится круглым, лунообразным. Наблюдается ожирение шеи, надключичных областей, грудных желез, живота, спины (в области верхних грудных позвонков). Признаков ожирения конечностей не отмечается. Кожа лица становится багрово-цианотичной, появляется мраморный рисунок на коже плеч, голеней, бедер, весьма характерны стрии. Часто возникают угри, фурункулы. У женщин наблюдается избыточное оволосение.
Часто отмечается атрофия мышечной ткани, вызванная нарушением белкового обмена (обусловленным катаболическим действием глюкокортикоидов, торможением сиптеза белка). Очень часто наблюдается остеопороз, нередко приводящий к переломам костей. Остеопороз, возникающий, как правило, в позднем периоде заболевания, обусловлен катаболическим действием глюкокортикоидов на костную ткань.
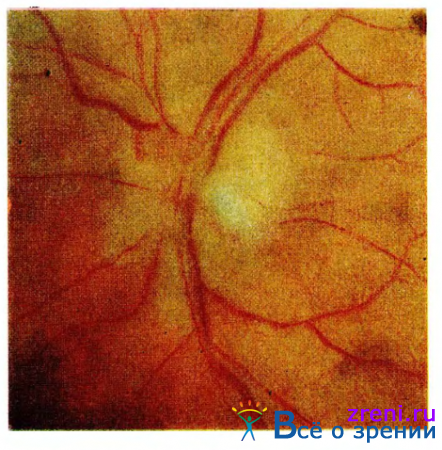
Наиболее ранним и частым признаком болезни и синдрома Иценко—Кушинга является артериальная гипертония (рис. 43).
Рис. 43. Гипертонические изменения глазного дна у больного с синдромом Иценко — Кушинга.
Артериальное давление может достигать высокого уровня (систолическое 250 мм рт. ст., диастолическое 150 мм рт. ст.). Чем тяжелее форма заболевания, тем выраженнее артериальная гипертония. При этом могут развиться явления сердечно-сосудистой недостаточности.
Отмечаются также свойственные артериальной гипертонии изменения функции почек. В патогенезе гипертонического синдрома наряду с нарушением центральных механизмов регуляции сосудистого тонуса имеет значение гиперсекреция минералокортикоидных гормонов — альдостерона, кортикостерона. Нарушения обмена электролитов, приводящие к гипокалиемии и гипернатриемии, могут способствовать появлению отеков.
Одним из ранних признаков болезни и синдрома Иценко—Кушинга является расстройство функций половых желез. У женщин это проявляется в нарушении менструального цикла, вплоть до аменореи, нарушении детородной функции, гипертрихозе, гирсутизме.
При болезни и синдроме Иценко—Кушинга нередко нарушается толерантность к глюкозе и развивается скрытый или явный диабет. Особенностями течения легкой или средней тяжести сахарного диабета при этих заболеваниях являются редкостью кетоацидоза, частая глюкозурия при невысокой гликемии (несоответствие между уровнем гликемии и глюкозурии)
При болезни Иценко—Кушинга примерно у 10% больных наблюдается гиперпигментация кожи на шее, локтях, животе, обусловленная повышенной секрецией адренокортикотропного и меланоцитостимулирующего гормонов. При синдроме Иценко—Кушинга гиперпигментация кожи отсутствует.
Таким образом, болезнь Иценко—Кушинга можно отнести к нейроэндокринным формам гипоталамического синдрома, к ним же можно отнести и так называемый юношеский гнперкортицизм. Последний отличается от типичной болезни Иценко—Кушинга тем, что у лиц юношеского возраста с этим поражением рост более высокий, чем у их сверстников, что обусловлено избыточной продукцией соматотропного гормона наряду с адренокортикотропным гормоном.
Кроме типичной формы болезни Иценко—Кушинга, наблюдается так называемая стертая форма болезни, когда на фоне кушингоидного изменения внешности больного отсутствуют характерные для болезни Иценко—Кушинга симптомы: остеопороз, артериальная гипертония, явное нарушение углеводного обмена [Васюкова Е. А. и др., 1975].
Синдром Иценко—Кушинга, вызванный опухолями вненадпочечниковой локализации (бронхи, поджелудочная железа, средостение и др.) отмечается быстрым прогрессированием и значительной выраженностью всех симптомов заболевания.
В настоящее время значительно усовершенствованы методы диагностики болезни Иценко—Кушинга и синдрома Иценко—Кушинга, что обеспечивает возможность дифференциальной диагностики между ними. К этим методам относятся определение скорости секреции и исследование содержания кортикостероидов в крови и моче. При болезни Иценко—Кушинга в значительной мере повышается секреция кортизола при относительно незначительном повышении секреции других кортикостероидов; при доброкачественных опухолях коры надпочечников продукция кортикостероидов и содержание их в крови и моче мало отличаются от соответствующих показателей при болезни Иценко—Кушинга, а при злокачественных опухолях коры надпочечников отмечается значительное увеличение секреции 11-дезоксикортизола и кортикостерона.
Известное значение для дифференциальной диагностики болезни Иценко—Кушинга и синдрома Иценко—Кушинга имеют функциональные тесты. Большое распространение получили пробы с метапирином и дексаметаэоном.
В диагностике болезни и синдрома Иценко—Кушинга рентгенологическое исследование играет незначительную роль. Базофильные аденомы гипофиза, которые могут вызвать болезнь Иценко—Кушинга, имеют небольшие размеры и рентгенологически не выявляются (в силу этого отсутствуют и глазные симптомы, свойственные опухолям гипофиза). Опухоли коры надпочечников, вызывающие синдром Иценко—Кушинга, рентгенологически выявляются лишь тогда, когда они достигают больших размеров, а в большинстве случаев они не определяются.
При болезни и синдроме Иценко—Кушинга возникают различные глазные симптомы. В связи с артериальной гипертонией наиболее часто выявляется ангиопатия сетчатой оболочки, которая исчезает при нормализации артериального давления; реже развивается гипертонический ангиосклероз сетчатой оболочки и еще реже гипертоническая ретинопатия. Преимущественное возникновение небольших изменений сетчатой оболочки (ангиопатия), по- видимому, обусловлено тем, что и болезнь, и синдром Иценко— Кушинга развиваются в молодом возрасте, когда внутриглазная сосудистая система обладает высокой устойчивостью к повреждающим факторам [Марголис М. Г., 1973].
При болезни и синдроме Иценко—Кушинга определяются также нарушения регуляции внутриглазного давления, обычно по типу транзиторной симптоматической гипертензии. Повышение офтальмотонуса может быть и стойким, с развитием симптомов глаукомы. Имеются исследования, свидетельствующие о том, что первичная глаукома может быть следствием гиперкортшщзма.
При болезни Иценко—Кушинга иногда может развиться экзофтальм, что связывадот с повышенной гормональной функцией передней доли гипофиза, из которой выделен специальный экзофтальмический фактор.
При болезни Иценко—Кушинга могут быть симптомы, вызванные поражением базально-диэнцефальных отделов мозга: чувство выпирания глазных яблок, боль в области надбровных дуг и за глазными яблоками. При воспалительных процессах на основании мозга могут развиться изменения в зрительных нервах; иногда возникают птоз верхнего века, анизокорпя, паралич взора вверх, что, по-видимому, обусловлено поражением четверохолмия и ядер глазодвигательных нервов [Гинчерман Е. 3., и др., 1969].
↑ Нарушения регуляции внутриглазного давления при гипоталамо-гипофизарных поражениях
Вопрос о нарушении регуляции внутриглазного давления при гипоталамо-гипофизарных нарушениях является весьма актуальным.
Многочисленными исследователями установлено, что при этой патологии очень часто возникают различные нарушения регуляции внутриглазного давления, нередко имеющие сходство с первичной глаукомой, поэтому рядом авторов был предложен термин «диэнцефальная глаукома». Позднее стали называть состояние, при котором имеется повышение внутриглазного давления, симптоматической гппертензпей глаза. Данный термин в большей степени отражает сущность встречающихся изменений при указанном состоянии.
Нарушение регуляции внутриглазного давления выражается не только в повышении внутриглазного давления, но и в высоких суточных кривых внутриглазного давления. Очень важна дифференциальная диагностика между первичной глаукомой и гипертензией глаз, обусловленной гипоталамо-гипофизарными нарушениями, так как от этого зависит характер терапевтических воздействий. Для симптоматической гипертензии глаз характерны некоторые особенности, позволяющие отвергнуть диагноз первичной глаукомы. При гипоталамо-гипофизарных нарушениях внутриглазное давление очень лабильное, может изменяться в значительной 'мере в течение суток, но может быть и довольно стойким в течение продолжительного времени. Повышение внутриглазного давления сопровождается в ряде случаев ухудшением общего состояния, появляется головная боль, учащенное сердцебиение, возможна рвота. Провокационные пробы (темновая, кофеиновая,С водной нагрузкой) не вызывают повышения офтальмотонуса. Применение миотических средств (пилокарпин, эзерин, прозерин, тосмилен, фосфакол и др.) не снижает внутриглазного давления.
При симптоматической гипертензии глаз не отмечается дистрофических изменений переднего отдела глазного яблока, а также изменений глазного дна, характерных для глаукомы (сдвиг сосудистого пучка в носовую сторону, краевая экскавация диска зрительного нерва).
Тонографические исследования дают возможность установить, что при симптоматической гипертензии глаз повышена секреция внутриглазной жидкости при нормальном коэффициенте легкости оттока. Границы поля зрения обычно остаются нормальными, острота зрения не снижается.
Подтверждением симптоматической гипертензии глаз, а не глаукомы является также и то, что лечение, проводимое по поводу гипоталамо-гипофизарных нарушений, оказывает нормализующее действие на внутриглазное давление. Однако следует иметь в виду, что при симптоматической гипертензии глаз, отмечаемой в течение длительного времени, может возникнуть вторичное поражение дренажной системы глаза и развиться глаукома.
Токсические поражения гипоталамуса (хроническое отравление тетраэтилсвинцом) также могут вызвать симптоматическую гипертензию глаз [Скрипниченко 3. И., 1965]. Под воздействием токсического вещества на область гипоталамуса нарушается регуляция внутриглазного давления и гидродинамика глаза. По прекращении действия токсического вещества нормализуется внутриглазное давление и гидродинамика глаза.
Симптоматическая гипертензия глаз может возникнуть и при отравлении ядохимикатами [Глазко И. В., 1969], а также при черепно-мозговой травме [Кальфа С. Ф., 1970].
Возникновение симптоматической гипертензии глаз при шейном остеохондрозе связывают с сдавлением позвоночной артерии, а это ведет, в частности, к ухудшению кровоснабжения гипоталамуса [Золотарева М. М., 1970].
Мы не останавливаемся на вопросе о нарушении регуляции внутриглазного давления, обусловленном изменениями в системе гипоталамус—гипофиз—щитовидная железа, а также в системе гипоталамус—гипофиз—надпочечники и в системе гипоталамус—гипофиз—половые железы. Данный вопрос освещен в соответствующих разделах настоящей главы.
Следует сделать вывод, что у больных с гипоталамо-гипофизарными нарушениями необходимо проводить тщательное офтальмологическое исследование (тонометрия, эластотонометрия, тонография, биомикроскопия, микрогониоскопия, офтальмоскопия, периметрия и др.) с тем, чтобы своевременно установить правильный диагноз.
---
Статья из книги: Патология органа зрения при общих заболеваниях | Комаров Ф.И., Нестеров А.П., Марголис М.Г., Бровкина А.Ф.


Комментариев 2