Клиническая классификации близорукости

Содержание:
Описание
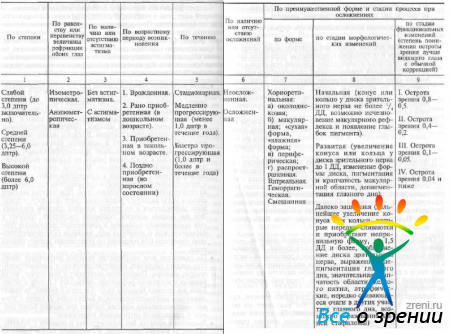
Клиническая классификация близорукости должна служить практическим целям и предусматривать выделение наиболее характерных и информативных ее признаков, позволяющих в каждом конкретном случае правильно установить развернутый диагноз, определить динамику процесса, рациональную тактику лечения, его эффективность и прогноз. Клиническая классификация не должна содержать такие признаки, которые врач не в состоянии выявить, основываясь на анамнестических данных и результатах обследования пациента.По мнению ряда авторов, прогрессирующая осложненная близорукость представляет собой отдельную нозологическую форму, которая имеет характерный только для нее патогенез. Видимо, все согласны с тем, что это действительно особая форма миопии. Однако никто еще не представил доказательств того, что она с самого начала отличается какими-то особенностями развития. Как показывают катамнестические данные и длительные наблюдения, все формы миопии, за исключением врожденной, практически начинаются одинаково. Исследования последних лет все больше убеждают в том, что близорукость из оптического дефекта может превратиться в серьезную болезнь глаза, если в организме имеются для этого потенциальные благоприятствующие условия, в частности ослабленная склера. Словом, осложненная близорукость может быть и формой, и стадией миопии. Рассматриваемая тема выходит за рамки чисто научного спора, она имеет важное практическое значение. Вопрос ставится так: предупреждая дальнейшее развитие начальной миопии, исключаем ли мы тем самым возможность возникновения в части случаев высокой осложненной близорукости? По нашему мнению, на этот вопрос можно ответить утвердительно.
Для упомянутой формы близорукости предлагают термин «миопическая болезнь». Однако он не содержит никакой конкретной характеристики и ничего не добавляет к тому, что мы знаем о миопии. Не случайно немногочисленные авторы, пользующиеся этим термином, для характеристики особенностей каждого случая «миопической болезни» прибегают к таким признакам, как степень миопий, прогрессирование процесса, его осложненный характер. Очевидно, в клинической классификации лучше использовать эти конкретные признаки, а не заменять их нечетким и аморфным понятием.
Следует различать истинную близорукость, или миопию, о которой идет речь в настоящей книге, и ложную близорукость, или псевдомиопию. Последняя включает: а) собственно псевдомиопию, или спазм аккомодации, как отдельную нозологическую форму; б) ночную миопию, или миопию пустого поля; и) транзиторную (преходящую) миопию (медикаментозную, на почве общих заболеваний, связанную с местными патологическими процессами). Клиническая классификация миопии, разработанная Э. С. Аветисовым, представлена в табл. 32.
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
Таблица 32. Клиническая классификация миопии
• Хотя выделение миопии слабой (до 3,0 дптр включительно), средней (от 3,25 до 6,0 дптр) и высокой (6,0 дптр и более) степени не имеет четких обоснований, целесообразно сохранить указанные градации, ставшие общепринятыми. Это позволит правильно оценивать нынешний и предыдущий опыт изучения миопии, получая сопоставимые данные по однородным группам. В общем можно отметить, что слабая степень — это в основном аккомодационная миопия, чаще всего проявление приспособительной реакции организма к зрительной работе на близком расстоянии при ослабленной аккомодации. Миопия средней степени свидетельствует о тенденции к прогрессированию процесса, о потенциальной возможности превращения близорукости из оптического дефекта в болезнь глаза. При миопии высокой степени могут развиться осложнения (хотя они могут в принципе наблюдаться и на стадии миопии средней степени). Эти две формы миопии, особенно последняя, требуют к себе повышенного внимания и применения энергичных профилактических и лечебных мер, включая склероукрепляющую инъекцию или операции по укреплению заднего полюса глаза.
• По равенству или неравенству величин рефракции обоих глаз следует различать изометропическую и анизометропическую миопию. Последнюю выделяют в том случае, когда разница в величинах рефракции составляет 1,0 дптр и более. Если эта разница большая (4,0—5,0 дптр и более), то может появиться анизометропическая амблиопия. В связи с этим анизометропическая миопия требует как можно более ранней и правильной оптической коррекции.
• Выделение миопии без астигматизма и миопии с астигматизмом не требует пояснений. В последнем случае требуется особенно тщательная оптическая коррекция. Следует учитывать астигматизм в 1,0 дптр и более.
• По времени (возрасту) появления целесообразно различать врожденную, рано приобретенную (в дошкольном возрасте), приобретенную в школьном возрасте и поздно приобретенную (во взрослом состоянии) миопию.
По происхождению можно выделить три формы врожденной миопии:
1) врожденная миопия вследствие дискорреляции между анатомическим и оптическим компонентом рефракции как результат сочетания относительно длинной оси глаза с относительно сильной преломляющей способностью его оптических сред (главным образом хрусталика). Если это не сочетается со слабостью склеры, то такая близорукость обычно не прогрессирует: удлинение глаза в процессе роста сопровождается компенсаторным уменьшением преломляющей силы хрусталика;
2) врожденная миопия, связанная со слабостью склеры и ее повышенной растяжимостью. Такая близорукость интенсивно прогрессирует и представляет собой одну из наиболее неблагоприятных в прогностическом отношении форм;
3) врожденная миопия при различных пороках развития глазного яблока в целом. Миопическая рефракция, обусловленная анатомо-оптической дискорреляцией, сочетается в этом случае с различной патологией и аномалиями развития глаза (косоглазие, нистагм, колобомы оболочек глаза, подвывих хрусталика, частичное его помутнение, частичная атрофия зрительного нерва, дегенеративные изменения сетчатки и др.). При условии ослабления склеры такая близорукость может прогрессировать.
Общая особенность всех форм врожденной миопии, — как правило, низкая корригированная острота зрения. Причинами этого являются органические изменения в зрительной системе и относительная амблиопия, связанная как с этими изменениями, так и с длительным проецированием на сетчатку неясных изображений предметов внешнего мира. Такая амблиопия обычно требует плеоптического лечения.
Неблагоприятен прогноз обычно и при близорукости, приобретенной в дошкольном возрасте, что указывает на роль склерального фактора в ее происхождении. Последний может оказывать отрицательное влияние и на течение миопии, связанной с ранним приобщением детей к зрительной работе на близком расстоянии.
Близорукость, возникающая у взрослых, нередко бывает профессиональной, обусловленной условиями труда. Обычно это прецизионные виды труда, связанные с рассматриванием мелких деталей на близком расстоянии.
• Основная цель лечебно-профилактических мероприятий при миопии — замедлить или задержать ее прогрессирование. В связи с этим указанный признак — один из важнейших в клинической классификации. К стационарной следует относить близорукость, величина которой при повторных исследованиях остается без изменений по меньшей мере в течение 2 лет. Необходимо учитывать возможность перехода стационарной формы миопии в прогрессирующую и наоборот. Быстрое прогрессирование близорукости — одно из основных показаний к укреплению склеры заднего отдела глаза.
• Форма и стадия морфологических изменений в глазу при осложненной миопии, представленных в классификации, во многом определяют тактику лечения и ориентировочный прогноз. Сопоставление этих изменений в процессе лечения позволяет оценить его эффективность и уточнить прогноз.
• Как известно, слабовидящими считают лиц, у которых острота зрения лучшевидящего глаза с обычной оптической коррекцией составляет 0,05—0,4. К категории практически слепых относят лиц с остротой зрения лучшевидящего глаза с переносимой коррекцией от светоощущения до 0,04.
Указанные градации послужили основанием для выделения в классификации соответственно II, III и IV стадий функциональных изменений при осложненной близорукости. К первой стадии таких изменений отнесены все остальные случаи — с остротой зрения 0,5—0,8.
Хориоретинальные изменения при осложненной миопии могут протекать как по центральному, гак и по периферическому типу. Для более детальной оценки этих изменений, особенно в научных целях, целесообразно пользоваться двумя приводимыми ниже дополнительными классификациями.
↑ Классификация хориоретинальных изменений при близорукости, протекающих по центральному типу [Аветисов Э. С., Флик Л. П., 1974]
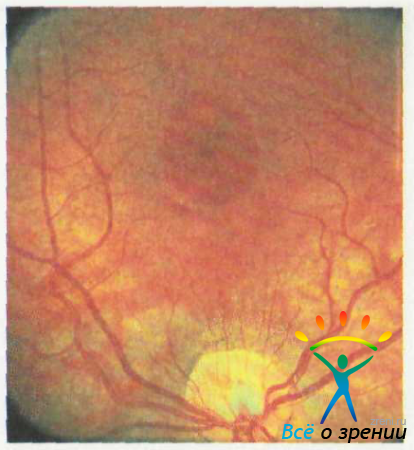
I стадия: начальные изменения у диска зрительного нерва в виде склерального кольца, образования конусов до 1/4 ДД, реже больших размеров, при нормальной офтальмоскопической картине желтого пятна в обычном и бескрасном свете (рис. 49).
Рис. 49. I стадия изменений глазного дна. Объяснение в тексте.
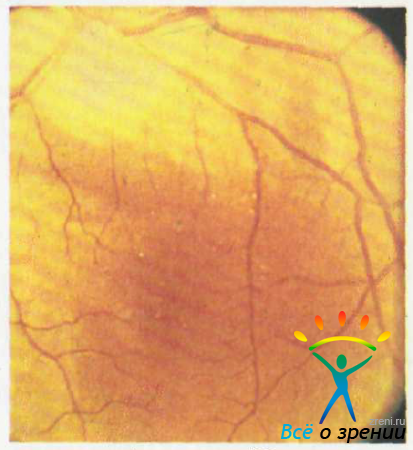
II стадия: начальные нарушения пигментации глазного дна, изменение формы и окраски диска зрительного нерва, конусы разной величины, чаше до 1/2ДД. исчезновение ареолярных рефлексов (рис. 50).
Рис. 50. II стадия изменений глазного дна. Объяснение в тексте.
При бескрасной офтальмоскопии желтое пятно оранжево-желтого цвета, нормальной формы, без рефлексов.
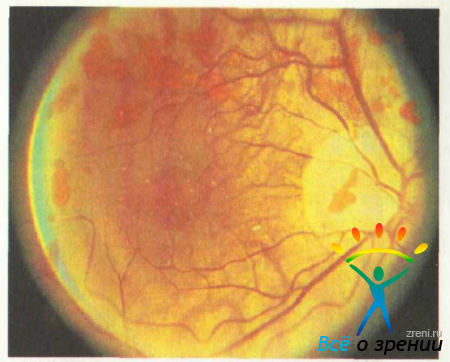
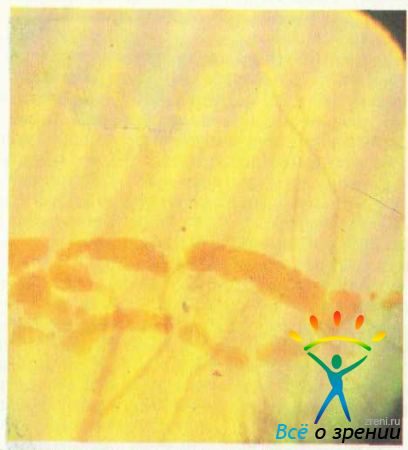
III стадия: выраженные нарушения пигментации глазного дна, увеличение промежутков между сосудами хориоидеи, большие конусы — до 1 ДЦ. В обычном свете макулярная область «паркетного» типа или темно-пигментированная (рис. 51).
Рис. 51. III стадия изменений глазного дна. Объяснение в тексте.
В бескрасном свете определяется деформированное желтое пятно со светло-желтыми очагами или белыми вкраплениями на оранжево-желтом фоне.
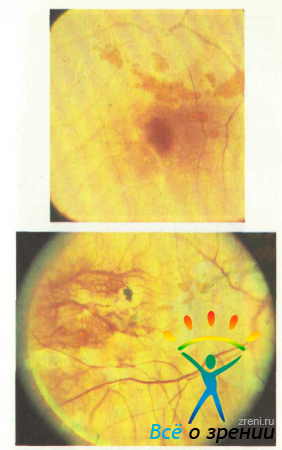
IV стадия: депигментация, конусы более 1 ДД, истинная стафилома. Желтое пятно в обычном свете напоминает ткань, разъеденную молью (рис. 52).
Рис. 52. IV стадия изменений глазного дна. Объяснение в тексте.
Возможны атрофические очаги вне макулярной области. В бескрасном свете желтое пятно обесцвечено, резко деформировано и напоминает светложелтую кляксу.
V стадия: обширный конус более 1 ДЦ, истинная стафилома.
В макулярной области атрофический очаг, иногда сливающийся с конусом (рис. 53, а, б, рис. 54, а, б).
Рис. 53. V стадия изменений глазного дна.
а — истинная стафилома. Кровоизлияние в атрофические очаги в макулярнои области; б — истинная стафилома. В макулярнои области пятно Фукса
.а — истинная стафилома. Кровоизлияние в атрофические очаги в макулярнои области; б — истинная стафилома. В макулярнои области пятно Фукса
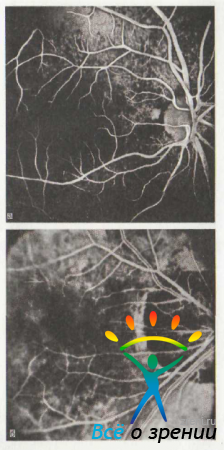
Рис. 54. Ангиограмма глазного дна.
а — в норме; б — при осложненной миопии высокой степени. Вследствие деструкции пигментного эпителия и сетчатки видна сеть запустевших хориоидальных сосудов. Старое атрофическое пятно Фукса.
а — в норме; б — при осложненной миопии высокой степени. Вследствие деструкции пигментного эпителия и сетчатки видна сеть запустевших хориоидальных сосудов. Старое атрофическое пятно Фукса.
При бескрасной офтальмоскопии желтая окраска отсутствует или определяется в виде отдельных островков.
↑ Классификация хориоретинальных изменений при близорукости, протекающих по периферическому типу [Саксонова Е. О. и др., 1983]
I. Хориоретинальные изменения в области экватора.
1. Решетчатая дистрофия.
2. Патологическая геперпигментация.
3. Разрывы сетчатки с клапанами и крышечками.
II. Хориоретинальные изменения в области зубчатой линии.
1. Кистовидная дистрофия
2. Ретиношизис.
3. Хориоретинальная атрофия.
III. Смешанные формы.
----
Статья из книги: Близорукость | Э. С. Аветисов


Комментариев 0