Катаракта
Содержание:
Описание
К великому сожалению, жизнь наша такова, что с возрастом приходят не только знания, профессиональный опыт и житейская мудрость. В организме нашем происходят определенные физиологические изменения, и со временем сама грань между здоровьем и болезнью становится практически малоразличимой. На фоне процессов старения и увядания отдельных функций возникают и свойственные этому периоду заболевания. В том числе — и органов зрения.
Речь у нас пойдет о катаракте. Эта болезнь однозначно связана с изменениями, происходящими в хрусталике глаза; при этом в большинстве случаев они носят как раз возрастной характер — но оговоримся сразу же: существуют и другие причины возникновения этой болезни, о чем еще будет сказано отдельно.
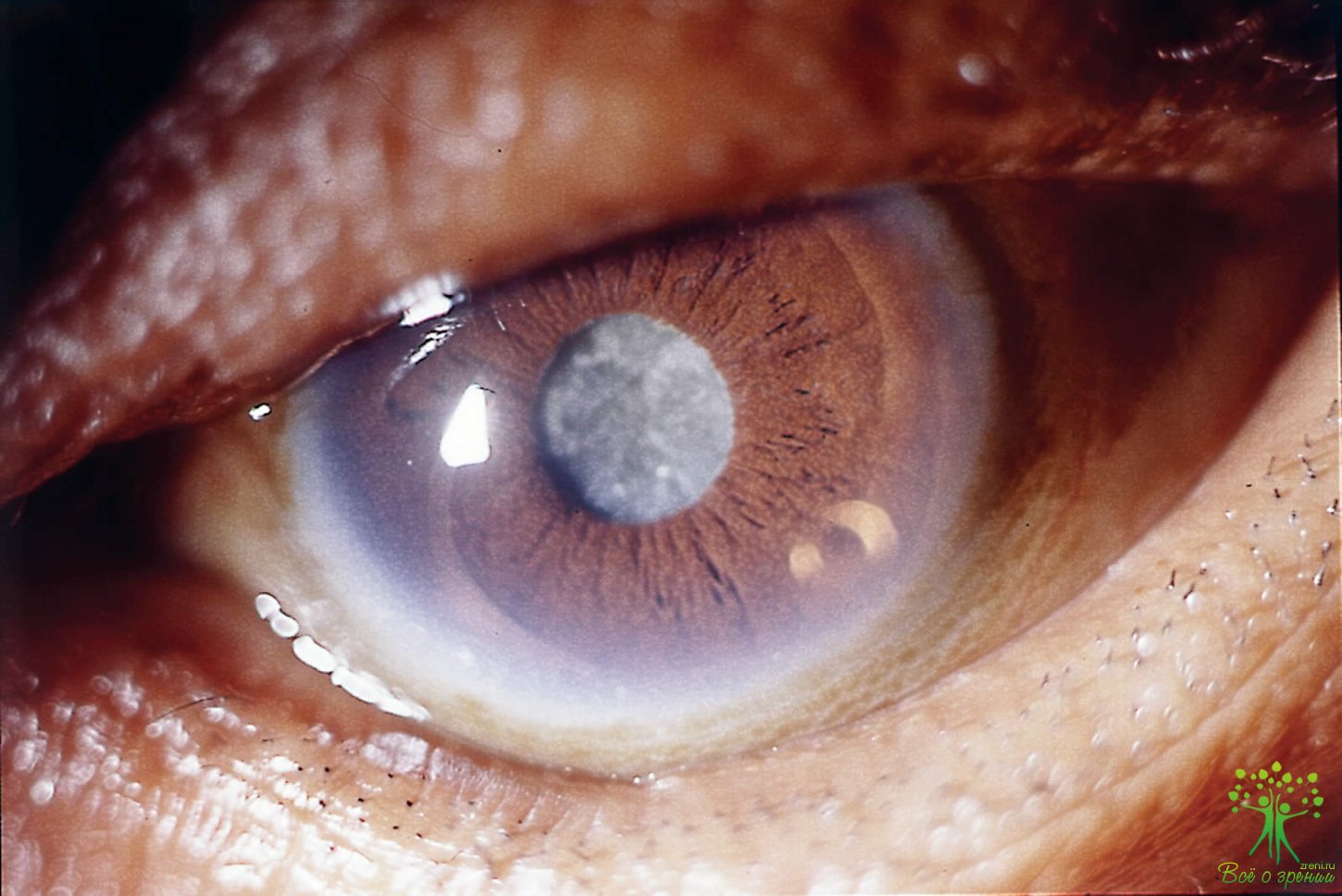
Катаракта — греческое слово, обозначающее в переводе «водопад». Видимо, это связано с представлением о мутной пленке, закрывающей при катаракте зрачок и чем-то напоминающей водопад. На самом же деле катаракта — это помутнение хрусталика.
Данные официальной медицинской статистики по катаракте весьма неутешительны: эта болезнь развивается почти у 75 % людей, перешагнувших 65-летний рубеж, по всему миру. Но мало того: 20 % общего числа больных — в возрасте от 40 до 60 лет,- в последнее же время участились случаи развития катаракты и в более молодом возрасте.
↑ Возраст и частота возникновения катаракты
Поговорим теперь немного о хрусталике. Более подробно анатомическое строение этого органа рассмотрено в разделе об анатомии зрительного анализатора, но, думается, нелишним будет вернуться к отдельным моментам — а именно тем, которые наиболее важны для понимания сущности катаракты.
Хрусталик занимает совершенно особое место в оптической системе глаза. Это напоминающая двояковыпуклое стекло биологическая линза. В норме хрусталик абсолютно прозрачен; он не только пропускает лучи света, но и способен менять свою кривизну под действием специальных мышц, что обеспечивает нам возможность видеть на разном расстоянии. Однако с возрастом эти мышцы в определенной степени утрачивают свою эластичность, что и отражается на зрительной функции (конкретно — процессе аккомодации). Возникает необходимость носить очки или линзы, для того чтобы компенсировать зрение. Но гораздо хуже обстоят дела, когда ухудшение зрения связано с изменением прозрачности хрусталика — что и есть, по сути, катаракта.
Хрусталик состоит из воды, белков, минеральных веществ. Он не имеет ни сосудов, ни нервных волокон, а питается за счет внутриглазной жидкости, которая вырабатывается в глазу и постоянно омывает его. С внутриглазной жидкостью хрустали к получает все необходимые ему питательные вещества,- она же уносит и отработанные продукты метаболизма. С возрастом (либо в результате целого ряда заболеваний) жидкость утрачивает свою функцию: в ней все более накапливаются продукты обмена, которые оказывают токсическое действие на весь глаз. Но в первую очередь это токсическое воздействие сказывается именно на хрусталике. Нарушение питания и действие токсинов приводят к потере прозрачности, помутнению, катаракте.
Помутнение хрусталика может носить различный характер и локализацию. Вид изменений, их клиническая оценка и обусловливают то разнообразие типов катаракт, которое мы наблюдаем.
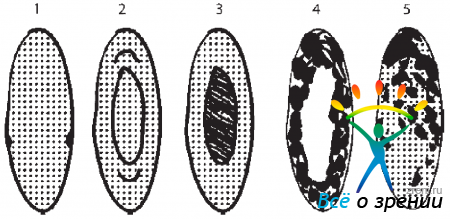
Рис. 2. Виды катаракт. 1 — передняя и задняя полярные катаракты; 2 — ядерная катаракта; 3 — бурая ядерная катаракта; 4 - кортикальная катаракта; 5 — полная катаракта (помутнение распространено на капсулу хрусталика)
Существуют следующие типы катаракты:
- Ядерная, или «бурая» — помутнение локализуется в ядре хрусталика. Эта форма прогрессирует, как правило, медленно. При ее развитии пациент может ощущать нарастание близорукости.
- Кортикальная — помутнение формируется непосредственно в веществе хрусталика. Наиболее характерный признак — больной видит все окружающее очень расплывчато.
- Заднекапсулярная. Помутнение в данном случае расположено прямо под задней капсулой хрусталика. Данный тип практически всегда ведет к быстрому ухудшению зрения. Характерно также развитие в более молодом (до 60 лет) возрасте.
Существуют и смешанные типы катаракт:
По клиническому течению различают три стадии заболевания:
- начальную катаракту;
- созревающую катаракту;
- зрелую катаракту.
Хотя современной медицинской науке и неизвестно в точности, от каких конкретно процессов в наибольшей степени зависит возникновение и развитие катаракты, а также отчего иногда один глаз поражается больше другого, с полной уверенностью можно утверждать следующее:
- Изменения в хрусталике является нормальным возрастным процессом.
- Существует взаимосвязь с определенными заболеваниями, например диабетом.
- Некоторые медикаментозные препараты могут стимулировать возникновение помутнения хрусталика (например, длительный прием в больших дозах гормональных препаратов — преднизолона и других).
- Возникновение катаракты вполне может быть связано с травмой глаза.
- Катаракта часто возникает после воспалительных процессов внутри глаза.
- Развитию катаракты способствуют некоторые виды излучений.
- Катаракта может быть и врожденной.
Катаракта развивается обычно на обоих глазах, но чаще всего происходит это не одновременно. Основной симптом этой болезни — расстройство зрения, на самых ранних стадиях не слишком значительное. У одних больных эта стадия может длиться годами, у других процесс созревания катаракты идет очень быстро. Хрусталик становится все более мутным, теряя прозрачность. Он может также набухать и увеличиваться в объеме, что сопровождается повышением внутриглазного давления (глаукома) и нередко требует срочного оперативного вмешательства. При зрелой катаракте человек способен лишь отличить свет от тьмы, предметов же он практически не видит. Естественно, что очки при катаракте помочь не могут: они не повысят степень прозрачности хрусталика.
↑ О важности своевременной диагностики и лечения катаракты на ранних стадиях
Катаракта — чрезвычайно коварное заболевание. Развитие катаракты в подавляющем большинстве случаев не вызывает ни болевых ощущений, ни покраснения глаз (за исключением лишь запущенных случаев).
Само развитие протекает медленно, на протяжении даже не месяцев, но часто даже лет. При этом человек отнюдь не сразу замечает изменения в своем зрении. С этим связано позднее обращение за помощью: как правило, больной идет на прием к окулисту лишь после того, как ему уже становится трудно различать детали предметов (например, стрелки часов и т. д.).
Но следует всегда помнить о том, что развивающуюся катаракту человек замечает или нет в зависимости от того, где расположена область помутнения в хрусталике и какого она размера. Чем ближе очаг помутнения к центру хрусталика, тем быстрее возникают проблемы со зрением. Если же созревающая катаракта расположена на периферии, то можно довольно долго ничего не знать о своей болезни. Сначала теряет четкость видимость предметов; контур их размыт, иногда изображение двоится. Далее эти симптомы усиливаются, а зрачок (обычно черный) светлеет, приобретая желтоватый оттенок или белый оттенок.
Кроме того, часто процесс начинается с утолщения хрусталика. Его поверхность приобретает большую, чем прежде, выпуклость, соответственно световые лучи преломляются более резко. Ближнее зрение в результате обостряется, и возникает близорукость. Чаще это можно наблюдать у пожилых людей с дальнозоркостью: они вдруг обнаруживают, что «лучше стали видеть» — потому что могут читать без очков. Однако период кажущегося улучшения краток, и после этого зрение начинает быстро снижаться.
Также характерным симптомом является улучшение зрения в сумерках и ухудшение его при ярком свете. Этот симптом проявляется в тех случаях, когда помутнела центральная часть хрусталика, расположенная сразу за зрачком. При ярком свете зрачок сужается, а лучи света, через него проходящие, попадают именно на пораженную катарактой центральную его часть. При слабом же освещении зрачок расширяется и свет проходит к сетчатке через сохранившую прозрачную часть хрусталика.
Наконец, следуют дальнейшие симптомы: возникает потребность в более ярком освещении при чтении или мелкой работе, требующей напряжения зрения; больной постоянно протирает очки — ему кажется, что стекла запотевают; возникает ощущение «пленки» на глазах, которую хочется стереть. При чтении сливаются буквы и строчки текста. Затем человек уже вообще плохо различает даже довольно крупные надписи и т. д.
↑ Возможные симптомы развития катаракты
- Расплывчатость изображения, причем не поддающаяся коррекции с помощью очков.
- Изменение общего зрения в сторону близорукости. Нередко больной катарактой на ранних стадиях заболевания неожиданно для себя начинает читать без очков.
- Ощущение внезапных бликов, вспышек перед глазами (особенно в ночное время). Повышение чувствительности к свету — но при этом без появления боли в глазах.
- Появление ореолов вокруг источников света.
- Двоение изображения в глазах.
- Ухудшение цветового зрения.
Если вы обнаруживаете у себя любые из симптомов, перечисленных выше, — совершенно необходимо срочно обратиться к офтальмологу за консультацией и необходимой квалифицированной помощью. Помните: лишь раннее лечение катаракты может быть в какой-то мере эффективным без оперативного вмешательства; кроме того, поставить точный диагноз, определить тип и форму помутнения хрусталика может исключительно специалист.
↑ Медикаментозное лечение
К сожалению, надежные и эффективные лекарственные препараты, способные излечить катаракту, вплоть до сегодняшнего дня нигде в мире не разработаны. Имеются и широко применяются капли, которые способны лишь замедлить процесс созревания катаракты. Эти капли в большинстве своем являются по сути витаминными и содержат различные витамины, микроэлементы, аминокислоты и ферменты.
Среди готовых лекарственных форм наиболее широко применяются
- квинакс,
- катахром,
- сэнкаталин,
- витайодурол.
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
Какими именно каплями пользоваться, на протяжении какого срока и т. д., может решить исключительно врач на базе целого ряда данных. Необходимо учитывать как характер помутнения хрусталика, так и причины, которыми вызвано развитие катаракты; кроме того, важно знать все сопутствующие заболевания и индивидуальные особенности больного (противопоказания для отдельных лекарств).
В связи с тем, что в очень многих случаях катаракта развивается довольно медленно, врачи часто рекомендуют просто менять очки на более сильные по мере ослабления зрения.
Неблагоприятным фактором является то, что прозрачность хрусталика (особенно в среднем и преклонном возрасте) в значительной степени подвержена негативному воздействию со стороны различных медикаментов химической природы, особенно при длительном их применении.
Из лекарственных препаратов в наибольшей степени помутнение хрусталика вызывают миотики и стероидные гормоны, которые нередко применяются при терапии глаукомы. Менее выраженное, но несомненное воздействие оказывают также и такие препараты, как производные пурина (аллопуринол), антидепрессанты, гормоны щитовидной железы, мочегонные средства (в особенности — калийсберегающие), антибиотики ряда тетрациклинов.
С другой стороны, в медицинских изданиях встречаются и оптимистические утверждения о том, что при начальных стадиях катаракты неплохие результаты может дать чисто медикаментозное лечение, нормализующее обменные процессы в хрусталике, а с операцией можно не спешить. Действительно, сегодня есть лекарства, для которых доказано их тормозящее действие на развитие помутнений (витафакол, витайодурол, трифосфаденин, каталин и др.). Лечение ими действительно эффективно, не причиняет больному заметных неудобств, а в сочетании с препаратами, содержащие витамины В2 (рибофлавин) и С (аскорбиновую кислоту), которые улучшают питание тканей глаза, длительность лечебного воздействия возрастает.
Если зрение продолжает ухудшаться, операция становится неизбежной. Опасность длительного медикаментозного лечения кроется в том, что двойная нагрузка на здоровый глаз ведет к его быстрому поражению, ухудшению и его зрения. Лекарств, которые восстановили бы прозрачность хрусталика, не может быть по той причине, что процесс этот — необратимое изменение белков на молекулярном уровне.
Во всем мире единственным эффективным методом лечения созревшей катаракты считается хирургическое вмешательство. При этом современные технологии позволяют удалять катаракты любой зрелости, и время операции подбирают индивидуально для каждого больного, с учетом индивидуальных особенностей. Так, трудоспособным людям среднего возраста, которые из-за развития катаракты начинают испытывать затруднения на работе и тем более в быту, ни в коем случае не следует ждать, пока процесс достигнет какой-то стадии. Следует удалять хрусталик и имплантировать искусственный, тем более что это связано и с определенными чисто медицинскими особенностями различных стадий катаракты.
С другой стороны, после операции глаз лишается своего важнейшего органа, хрусталика. Преломляющие свойства роговицы, камерной влаги и стекловидного тела не могут заменить его, и коррекция необходима. Для нее могут применяться и очки, и специальные контактные линзы; в подавляющем большинстве случаев используется искусственный хрусталик, который имплантируется непосредственно в процессе операции. Однако при выборе способа оптической коррекции следует полностью доверять врачу, так как необходимо учитывать сразу множество факторов: состояние тканей и сосудов глаза, а также некоторые из сопутствующих общих хронических заболеваний могут служить прямым противопоказанием для имплантации искусственного хрусталика. Возраст, даже очень преклонный, сам по себе противопоказанием являться не может.
В некоторых случаях (например, при травме) операция может быть единственным выходом для больного.
↑ Время - важнейший фактор. Не дайте катаракте окончательно созреть!
Буквально до самого последнего времени была общепринятой точка зрения, согласно которой операцию по удалению катаракты наиболее целесообразно проводить на самых поздних стадиях развития процесса. Т. е. во многих случаях от начала заболевания до операции проходило более пяти лет. И действительно, оперировать зрелую катаракту значительно проще: для этого достаточно просто вскрыть хрусталик, его содержимое после этого вытечет само. Без внедрения современных технологий такой подход, несомненно, был практически оправдан.
Однако следует учитывать, что удаление зрелой катаракты связано с целым рядом отрицательных моментов. Прежде всего — чем «старше» процесс, тем плотнее ядро хрусталика. Об этом можно судить и по видимым признакам, в первую очередь цвету. По мере развития катаракты хрусталик окрашивается (и это можно наблюдать через зрачок) последовательно в серый, серо-желтый, янтарный, а на самой конечной стадии — в коричневый цвет. В момент операции непрозрачность хрусталика препятствует хирургу видеть его капсулу.
Далее, когда катаракта окончательно созрела, страдает и сама капсула хрусталика: за счет выраженных дистрофических изменений может значительно уменьшиться ее прочность. Это также может осложнить операцию, но главное — при вживлении искусственного хрусталика относительно велика вероятность такого послеоперационного осложнения, как разрыв капсулы. Наконец, еще одно: при перезревшей катаракте какое-то количество помутневшей массы, переполняющей пораженный катарактой хрусталик, практически всегда попадает в глазную камеру, избежать чего крайне трудно. А между тем это влечет за собой повышение внутриглазного давления, в связи с чем сам процесс заживления идет и медленнее, и хуже. И последнее: при очень застарелой катаракте помутнеть может даже капсула хрусталика, а это уже необратимо приводит к потере зрения.
В связи с описанными выше моментами на сегодняшний день считается, что наиболее разумный срок для определения времени оперативного вмешательства является показатель не времени, а снижения зрительной функции. Конкретнее — операцию следует делать после того, как зрение пораженного катарактой глаза понизилось на 20-30 %. Именно на этих сроках удаление хрусталика дает наилучший результат.
↑ Суть оперативного вмешательства
В настоящее время оперативные методики не только хорошо отработаны, но и сочетаются с использованием новейшего оборудования и микрохирургических технологий. В результате практически все оперативные вмешательства по поводу удаления (медицинское научное название этой операции — экстракция) катаракты протекают в подавляющем проценте случаев без каких-либо последующих осложнений.
Прежде, в середине прошлого века, наиболее применялась так называемая криоэкстракция катаракты, когда помутневший хрусталик удалялся очень сильно охлажденным инструментом (до минус 50-60° С). С тех пор изменились технологии и сама методика, но по-прежнему операция сводится к удалению всего содержимого сумки хрусталика — с сохранением при этом ее задней стенки. Это позволяет легко имплантировать искусственный хрусталик.
Экстракапсулярная экстракция катаракты. Через разрез на роговице удаляется хрусталик без его капсулы, производится имплантация искусственного хрусталика, после чего на роговицу накладывают швы. Операция длится около 30 минут. Больной выписывается домой через неделю после нее, но швы с роговицы снимают лишь через 3-4 месяца. Зрение, как правило, восстанавливается через 2-4 недели.
Интракапсулярная экстракция. Хрусталик удаляется вместе со своей капсулой. Данный вид операции производится крайне редко и только в связи с серьезными показаниями, так как в этом случае высок риск послеоперационного отека с последующей отслойкой сетчатки.
С конца 60-х — начала 70-х гг. прошлого века для удаления катаракты начали все шире использовать ультразвук. Метод с использованием низкочастотного ультразвука называется факоэмульсификацией, и в последнее время именно он получил наибольшее распространение. Удаление катаракты через малые и сверхмалые разрезы делает эту операцию малотравматичной, одновременно резко снижается риск возможных осложнений. Правда, данная методика позволяет удалять катаракту не у всех больных в связи с отрицательным влиянием ультразвука на ткани. В этих случаях для операции используется лазер. Вид операции индивидуален для каждого больного и определяется исключительно врачом после целого ряда необходимых исследований.
Нужно сказать, что если развитие катаракты происходит на фоне уже имеющейся глаукомы, то хирургическое вмешательство так или иначе связано с определенным риском, но очень многое зависит как от метода операции, так и от аппаратуры. Если применяется устаревший сегодня метод (экстракапсулярная экстракция катаракты), когда хрусталик извлекается «вручную», осложнения действительно возможны: в этом случае удаление хрусталика связано с механическим давлением на глазное яблоко.
Новейшие методики, в частности метод факоэмульсификации, то есть дробления вещества хрусталика, на сегодняшний день в большинстве развитых стран практически вытеснил традиционный способ оперативного вмешательства.
Операция проводится под местным обезболиванием, и, как правило, больной во время нее не испытывает значительного дискомфорта. Продолжительность операции — порядка 20 минут. Хирург работает со специальным микроскопом, который не только увеличивает, но и ярко освещает все операционное поле. Методика самой операции по хирургическому удалению пораженного катарактой хрусталика прекрасно отработана: на сегодняшний день не менее 95% операций проходят успешно и приводят к существенному улучшению на долгие годы. Нужно сказать, что чаще применяется импортное электронное оборудование. При этом операцию хорошо переносят даже пожилые люди в возрасте старше 80 лет.
Операция: производится разрез 3-4 мм, и через него в хрусталик вводится полая игла с силиконовым покрытием, предохраняющим ткани от повреждения. По ней подается ультразвук строго определенной частоты, который дробит помутневшее ядро хрусталика. Затем масса отсасывается с помощью специального прибора, который очищает внутреннюю поверхность капсулы. Затем специальным инжектором вставляется интраокулярная линза, то есть искусственный хрусталик.
Несколько слов об искусственном хрусталике. Делается он из прозрачного пластика, который, во-первых, по своим свойствам максимально приближается к естественному хрусталику, а во-вторых, не вызывает воспаления ткани капсулы и отторжения. Характеристики преломления света искусственного хрусталика рассчитываются, как правило, для каждого больного и зависят от индивидуальных особенностей его глаза. Во многих случаях врачу необходимо учесть требования профессии и условия повседневной жизни пациента. Если человек часто водит машину, ему подбирают такую линзу, чтобы обходился без очков, когда смотрит вдаль, если же необходимо много читать и писать, подбирают искусственный хрусталик, который позволит хорошо видеть без очков вблизи.
Если катарактой поражены оба глаза, то сначала оперируют один глаз, а второй — спустя два-три месяца.
В большинстве случаев уже через два часа после операции больному разрешается вставать. На следующий день проверяется острота зрения, а на третий день пациент, как правило, покидает стационар.
↑ Советы для тех, кто перенес операцию
После выписки из стационара больному, перенесшему операцию, как правило, уже можно читать, смотреть телевизор, заниматься обычными делами. Однако важно в течение первых двух-трех недель соблюдать некоторые ограничения. Вот они:
- не трите глаз, не нажимайте на него, не допускайте попадания мыла при умывании;
- не спите на той стороне, где находится прооперированный глаз;
- если вам необходимо что-либо поднять с пола — не нагибайтесь, а присядьте;
- не поднимайте тяжестей;
- при ярком солнечном свете надевайте солнцезащитные очки;
- воздерживайтесь от вождения машины в течение как минимум двух недель, а лучше месяца после операции;
- женщинам не рекомендуется делать химическую завивку и красить волосы.
А определенные ограничения тем, кто перенес операцию по поводу катаракты, необходимо соблюдать на протяжении всей жизни.
- прооперированный глаз следует особенно тщательно беречь от ударов и других механических воздействий;
- недопустим подъем тяжестей (весом более 10—15 кг), в особенности если это связано с наклоном тела и головы;
- любые физические нагрузки должны быть разумно ограничены. Нельзя заниматься определенными видами спорта — силовыми (борьбой, тяжелой атлетикой и т. д.), прыжками в воду и т. д.; все это вам обязан рассказать ваш лечащий врач. Консультироваться с ним желательно по возможности регулярно.
Итак, дорогой читатель, вы ознакомились с основными понятиями и характеристиками двух серьезных заболеваний среднего и преклонного возраста — глаукомы и катаракты — с чисто научной, медицинской точки зрения.




Комментариев 0