Фармакотерапия заболеваний сосудистой оболочки

Описание
Среди заболеваний сосудистой оболочки наиболее часто возни кают воспалительные заболевания — увеиты.Увеиты можно разделить по этиологии, локализации, активности процесса и течению.
Классификация увеитов (Н. С. Зайцева, 1984)
А. По этиологии:
I. Инфекционные и инфекционно-аллергические увеиты.
- Вирусные.
- Бактериальные.
- Паразитарные.
- Грибковые.
II. Аллергические неинфекционные увеиты.
[ol]
III. Увеиты при системных и синдромных заболеваниях.
[ol]
IV. Посттравматические увеиты.
[ol]
V. Увеиты при других патологических состояниях организма.
[ol]
VI. Увеиты невыясненной этиологии.
Б. По локализации процесса:
I. Передний увеит: ирит, иридоциклит, циклит, кератоувеит.
II. Периферический увеит.
III. Задний увеит: хориоретинит (очаговый, мультифокальный, диссеминированный), нейрохориоретинит, эндофтальмит.
IV. Панувеит: генерализованный увеит, увеакератит, панофтальмит.
В. По активности процесса:
- Активный.
- Субактивный.
- Неактивный.
Г. По течению:
[ol]
Клиническая картина передних увеитов:
- при возникновении переднего увеита снижается зрение, возникает светобоязнь, слезотечение, боль в глазу. Боль связана с поражением окончаний тройничного нерва, может наблюдаться иррадиация боли по всем направлениям разветвлений тройничного нерва. Боль усиливается при изменении степени освещения и работе аккомодации. При пальпации отмечается цилиарная болезненность глазного яблока;
- наблюдается перикорнеальная, реже смешанная инъекция глазного яблока;
- на роговице на линии Эрлиха — Тюрка (в центральной или нижней части роговице), а иногда и на хрусталике появляются преципитаты (рис. 99),
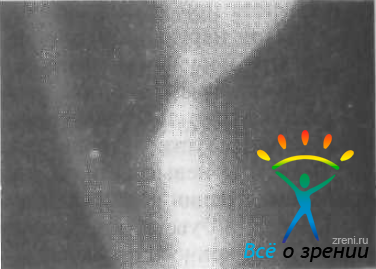 Рис. 99. Преципитаты на эндотелии роговицы.
Рис. 99. Преципитаты на эндотелии роговицы.
которые могут быть точечными, фибриноидными, хлопкообразными или реже пластическими. Вначале заболевания преципитаты серо-белые, затем они становятся пигментированными; - во влаге передней камеры появляется экссудативная реакция: симптом Тиндаля различной степени выраженности, фибрин (рис. 101),
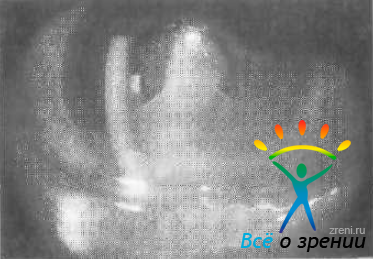 Рис. 101. Фибринозно-пластический иридоциклит.
Рис. 101. Фибринозно-пластический иридоциклит.
гипопион (рис. 100);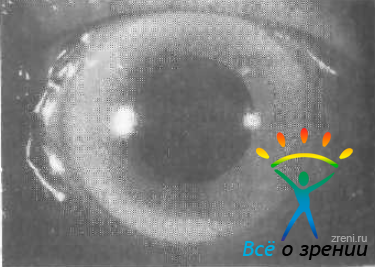 Рис. 100. Иридоциклит с гипопионом.
Рис. 100. Иридоциклит с гипопионом. - наблюдается отек и изменение архитектоники радужки (стушеванность рисунка радужки), происходит изменение цвета радужки (появляется ржавый оттенок). Вследствие расширения собственных сосудов радужки, они становятся видны в виде радиальных линий — гиперемия радужки. В случаях подострого или хронического воспаления на радужке могут появляться узелки Кеппе и Буссака;
[banner_centerrs] {banner_centerrs} [/banner_centerrs] - наблюдается миоз, реакция на свет слабая или отсутствует;
- возможно образование задних синехий, вплоть до сращения и заращения зрачка. Могут формироваться гониосинехии;
- возможно реактивное повышение внутриглазного давления, в некоторых случаях отмечается гипотония глазного яблока.
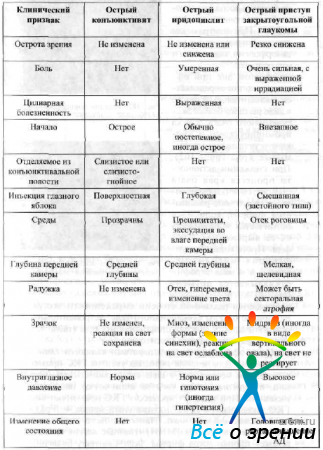
Наиболее часто проводят дифференциальную диагностику иридоциклита, острого конъюнктивита и острого приступа глаукомы (табл. 42).
Таблица 42. Дифференциально-диагностические признаки острого конъюнктивита, иридоциклита и острого приступа закрытоугольной глаукомы
Клиническая картина заднего увеита:
- характерно снижение остроты зрения (при локализации воспалительного фокуса в центральной зоне);
- как при центральном, так и при периферическом расположении воспалительного фокуса появляются фотопсии. При центральном поражении появляются метаморфопсии, макропсии и микропсии;
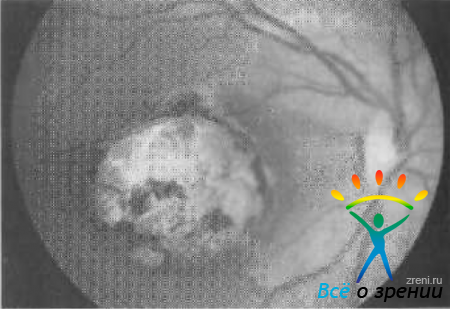
- на глазном дне при офтальмоскопии определяется воспалительный фокус в виде рыхлого белого экссудативного очага, слегка проминирующего и имеющего неправильные размытые края (рис. 102). Рис. 102. Рецедив хориоретинита токсоплазмозной этиологии.
При снижении активности процесса края очага становятся четко очерченными, в его зоне развивается фиброз, хориоидея истончается и развивается ее выраженная атрофия. Происходит пролиферация пигментных клеток и в зоне атрофии откладывается пигмент (рис. 103).Рис. 103. Исход центрального хориоретинита токсоплазмозной этиологии. - наблюдается различной степени выраженности экссудация в различные отделы стекловидного тела: ретролентально, в передних и задних отделах стекловидного тела (табл. 43).Таблица 43. Степень помутнения стекловидного тела, определяемая офтальмоскопически
Принципы фармакотерапии (увеитов):
- наиболее эффективными препаратами являются глюкокортикостероиды. Для лечения передних увеитов ГКС применяются в основном местно или в виде субконъюнктивальных инъекций. в терапии задних увеитов используют парабульбарные инъекции. При тяжелых процессах ГКС применяют системно:
- ГКС закапывают в коньюнктивальный мешок 4-6 раз в день, на ночь закладывают мазь. Наиболее часто используют 0.1% раствор дексаметазона [МНН] (глазные капли и мазь «Максидекс» производства фирмы Alcon-Couvreur, Бельгия);
- субконъюнктивально или парабульбарно вводят по 0,3-0,5 мл раствора, содержащего 4 мг/мл дексаметазона [МНН] (раствор для инъекций «Дексаметазон», фирма КrКа D.D., Словения). Кроме того, используют пролонгированные формы ГКС: триамцинолон [МНН] вводится 1 раз в 7-14 дней (раствор для инъекций по 10 мг/мл «Кеналог», Bristol-Myers Squibb, Германия), комплекс бетаметазона динатрия фосфата и дипропионата [МНН] вводится 1 раз в 15—30 дней (раствор для инъекций «Дипроспан», Shering-Plough, Бельгия).
- в особо тяжелых случаях назначают системную терапию ГКС. При системной терапии суточную дозу препарата следует вводить между 6 и 8 ч утра до завтрака.
Различают непрерывную терапию ГКС — преднизолон внутрь пo 1 мг/кг/сут утром (в среднем 40-60 мг), дозу снижают постепенно каждые 5—7 дней на 2,5—5 мг (таблетки «Преднизолон» по 1 и 5 мг, Россия) или в/м пролонгированные формы ГКС — «Кеналог» по 80 мг (при необходимости доза может быть увеличена дo 100-120 мг) 2 раза с интервалом в 5-10 дней, затем вводят 40 мг 2 раза с интервалом в 5—10 дней, поддерживающая доза составляет 40 мг с интервалом 12—14 дней в течение 2 мес.
При проведении прерывистой терапии ГКС вводят 48-часовую дозу одномоментно, через день (альтернирующая терапия) или препарат применяют в течение 3-4 дней, затем делают перерыв на 3-4 дня (интермиттирующая терапия). Разновидностью прерывистой терапии является пульс-терапия: в/в капельно метилпреднизолон вводят в дозе 250-500 мг 3 раза в неделю через день, затем дозу снижают до 125—250 мг, которая вводится сначала 3 раза в неделю, затем 2 раза в неделю (Л. А. Кацнельсон, 1998). В тяжелых случаях метилпреднизолон вводится по 1 г/cyт ежедневно в течение 3 дней, и затем введение повторяют 1 раз в месяц (T. J. Zimmerman, 1998) (порошок для приготовления раствора для инъекций «Метипред» во флаконах по 250 мг, фирма Orion, Финляндия). Л .А. Кацнельсон рекомендует вводить дексаметазон [МНН] внутривенно капельно в дозе 250—500 мг 3 раза в неделю через день, затем дозу снижают до 125-250 мг через день в течение недели, а затем в той же дозе 2 раза в неделю. - ГКС закапывают в коньюнктивальный мешок 4-6 раз в день, на ночь закладывают мазь. Наиболее часто используют 0.1% раствор дексаметазона [МНН] (глазные капли и мазь «Максидекс» производства фирмы Alcon-Couvreur, Бельгия);
- при умеренно выраженном воспалительном процессе применяют НПВС местно в виде инстилляций 3-4 раза в день - 0,1% раствор диклофенака натрия [МНН] (глазные капли «Наклоф», фирма Novartis ophthalmics, Франция). Местное применение НПВС сочетают с их применением внутрь или парентерально — индометацин [МНН] внутрь по 50 мг 3 раза в сутки после еды или ректально по 50-100 мг 2 раза в сутки. В начале терапии для более быстрого купирования воспалительного процесса применяют в/м по 60 мг 1—2 раза в день в течение 7—10 дней, затем переходят к применению препарата внутрь или ректально;
- при неэффективности противовоспалительной терапии и выраженном процессе проводят иммуносупрессивную терапию:
- циклоспорин [МНН] (таблетки по 25, 50 и 100 мг «Сандиммун-Неорал», фирма Novartis, Швейцария) внутрь по 5 мг/ кг/сут в течение 6 нед, при неэффективности дозу увеличивают до 7 мг/кг/сут, препарат используют еще 4 нед. При купировании воспалительного процесса поддерживающая доза составляет 3-4 мг/кг/сут в течение 5-8 мес. Возможно комбинированное использование циклоспорина с преднизолоном: циклоспорин по 5 мг/кг/сут и преднизолон по 0,2-0,4 мг/кг/сут в течение 4 нед, или циклоспорин по 5 мг/кг/сут и преднизолон по 0,6 мг/кг/сут в течение 3 нед, или циклоспорин по 7 мг/кг/сут и преднизолон по 0,2-0,4 мг/кг/сут в течение 3 нед, или циклоспорин по 7 мг/кг/сут и преднизолон по 0,6 мг/кг/сут в течение не более 3 нед. Поддерживающая доза циклоспорина 3—4 мг/кг/сут;
- азатиоприн [МНН] внутрь по 1,5-2 мг/кг/сут (таблетки по 50 мг «Имуран», фирма Glaxo Wellcome, Великобритания),
- метотрексат [МНН] внутрь по 7,5—15 мг/нед (таблетки но 2,5 и 10 мг «Метолрексат-Эбеве», фирма Ebewe Arzneimittel, Австрия).
- циклоспорин [МНН] (таблетки по 25, 50 и 100 мг «Сандиммун-Неорал», фирма Novartis, Швейцария) внутрь по 5 мг/ кг/сут в течение 6 нед, при неэффективности дозу увеличивают до 7 мг/кг/сут, препарат используют еще 4 нед. При купировании воспалительного процесса поддерживающая доза составляет 3-4 мг/кг/сут в течение 5-8 мес. Возможно комбинированное использование циклоспорина с преднизолоном: циклоспорин по 5 мг/кг/сут и преднизолон по 0,2-0,4 мг/кг/сут в течение 4 нед, или циклоспорин по 5 мг/кг/сут и преднизолон по 0,6 мг/кг/сут в течение 3 нед, или циклоспорин по 7 мг/кг/сут и преднизолон по 0,2-0,4 мг/кг/сут в течение 3 нед, или циклоспорин по 7 мг/кг/сут и преднизолон по 0,6 мг/кг/сут в течение не более 3 нед. Поддерживающая доза циклоспорина 3—4 мг/кг/сут;
- при лечении передних увеитов назначают мидриатики, которые инстиллируют в конъюнктивальный мешок 2-3 раза в день и/или вводят субконъюнктивально по 0,3 мл: атропин [МНН] (1% глазные капли «Атромед», фирма Promed Exports Pvt Ltd, Индия, и 0,1% раствор для инъекций Россия), фенилэфрин [МНН] (2,5 и 10% глазные капли «Ирифрин», фирма Promed Exports Pvt Ltd, Индия, или 1% раствор для инъекций «Меэатон» — Россия);
- для уменьшения явлений фибриноидного синдрома применяют фибринолитические препараты:
- урокиназу [МНН] вводят под конъюнктиву по 1250 IЕ/0,5 мл 1 раз в день — «Пуроцин» (Slavo SPA, Италия) — лиофилизированный порошок для приготовления раствора по 100 000 МЕ (флаконы). Для субконъюнктивально] о введения содержимое флакона ex temporae растворяют в 40 мл растворителя;
- рекомбинантную проурокиназу [МНН] вводят под конъюнктиву и парабульбарно по 5000 МЕ/мл («Гемаза», России). Для приготовления инъекционного раствора содержимое ампулы ex temporae растворяют в 1 мл физиологического раствора;
- коллализин [МНН] вводят под конъюнктиву по 30 МЕ. Для приготовления инъекционного раствора содержимое ампулы ex temporae растворяют в 10 мл 0,5% раствора новокаина. («Коллализин» - лиофилизированный порошок по 500 МЕ в ампулах, Россия);
- гистохром [МНН] 0,02% раствор вводят субконъюнктивально или парабульбарно («Гистохром», Россия);
- лидазу вводят по 32 ЕД в виде электрофореза;
- «Вобэнзим» (Afucos Pharma, Германия) принимают по 8—10 драже 3 раза в день в течение 2 нед, далее 2—3 нед по 7 драже 3 раза в день, далее по 5 драже 5 раз в день в течение 2-4 нед, далее по 3 драже 3 раза в день в течение 6-8 нед.
- «Флогэнзим» (Mucos Pharma, Германия) принимают по 2 драже 3 раза в день в течение нескольких месяцев. Драже принимают за 30—60 мин до еды, запивая большим количеством волы;
- урокиназу [МНН] вводят под конъюнктиву по 1250 IЕ/0,5 мл 1 раз в день — «Пуроцин» (Slavo SPA, Италия) — лиофилизированный порошок для приготовления раствора по 100 000 МЕ (флаконы). Для субконъюнктивально] о введения содержимое флакона ex temporae растворяют в 40 мл растворителя;
- также для уменьшения явлений фибриноидного синдрома применяют ингибиторы протеаз:
- апротинин [МНН] вводят субконъюнктивально и парабульбарно: «Гордокс» (Gedeon Richter. Венгрия) — раствор в ампулах по 100000 КИЕ (для субконъюнктивальной) введения содержимое ампулы разводят в 50 мл физиологического раствора, под конъюнктиву вводят 900—1500 КИЕ), «Контрикал» (Arzniemittelwerk Dresden, Германия) — раствор 10 000 КИЕ во флаконах (для субконъюнктивального введения содержимое флакона разводят в 10 мл физиологического раствора, под конъюнктиву вводят 300-500 КИЕ; для парабульбарного введения содержимое флакона разводят в 2,5 мл физиологического раствора, под конъюнктиву вводят 4000 КИЕ).
- апротинин [МНН] вводят субконъюнктивально и парабульбарно: «Гордокс» (Gedeon Richter. Венгрия) — раствор в ампулах по 100000 КИЕ (для субконъюнктивальной) введения содержимое ампулы разводят в 50 мл физиологического раствора, под конъюнктиву вводят 900—1500 КИЕ), «Контрикал» (Arzniemittelwerk Dresden, Германия) — раствор 10 000 КИЕ во флаконах (для субконъюнктивального введения содержимое флакона разводят в 10 мл физиологического раствора, под конъюнктиву вводят 300-500 КИЕ; для парабульбарного введения содержимое флакона разводят в 2,5 мл физиологического раствора, под конъюнктиву вводят 4000 КИЕ).
- проводят дезинтоксикационную терапию: в/в капельно «Гемодез» по 200—400 мл, 5—10% раствор глюкозы 400 мл с аскорбиновой кислотой по 2,0 мл;
- применяют десенсибилизирующие препараты: в/в 10% раствор кальция хлорида; лоратадин [МНН] взрослым и детям старше 12 лет внутрь по 10 мг 1 раз в день; детям 2—12 лет по 5 мг 1 раз в день — препарат «Кларитин» производства фирмы Schering-Plough, Бельгия;
- этиологическая противомикробная терапия зависит от причины заболевания:
Бруцеллезный увеит: применяют тетрациклины (тетрациклин [МНН]) внутрь по 2 г 4 раза в день; доксициклин [МНН] («Вибрамицин», Pfizer SA, Бельгия) внутрь по 0,1 г 2 раза в день в первый день, затем по 0,1 г 1 раз в день; метациклин [МНН] по 300 мг 2 раза вдень), аминогликозиды (стрептомицин [МНН] в/м по 0,5 г 2 раза вдень), рифампицин [МНН] («Рифамор», ISN Galenica, Югославия) внутрь по 900 мг в сутки, сульфаниламиды — ко-тримоксазол («Бисептол») по 2 таблетки/сут. Терапию проводят в течение 4 нед: в первые 20 дней применяют 2 антибиотика (препараты выбора — доксициклин и стрептомицин, альтернативные препараты -доксициклин и рифампицин, ко-тримоксазол и рифампицин или стрептомицин), в течение следующих 10 дней применяют 1 антибиотик.
Лепрозный увеит: проводят трехкомпонентную терапию в течение нескольких лет — сочетание сульфонов (диафенилсульфон (дапсон) по 50—100 мг/сут и клофазимин) и рифампипина [МНН] («Рифамор», ISN Galenica, Югославия). Препараты применяют по 6 мес с перерывами на 1—2 мес.
Лептоспирозные увеиты: амоксициллин внутрь по 0,5—0,75 г 4 раза в день, доксициклин внутрь по 0,1 г 2 раза в день в первый день, затем по 0,1 г 1 раз в день в течение 6-12 дней, в/м вводят противолептоспирозный гамма-глобулин по 10 мл в течение 3 дней.
Сифилитический увеит: бензатин бензилпенициллин (ретарпен) в/ м 2 400 000 ЕД 1 раз в 7 дней по 3 инъекции, бензилпенициллина новокаиновая соль в/м по 600 000 ЕД 2 раза в день в течение 20 дней, бензилпенициллина натриевая соль по 1 000 000 каждые 6 ч в течение 28 дней. При непереносимости бензилпенициллина применяют доксициклин внутрь по 100 мг 2 раза в день в течение 30 дней, тетрациклин по 500 мг 4 раза в день в течение 30 дней, эритромицин в той же дозе, цефтриаксон в/м по 500 мг/сут в течение 10 дней, ампициллин или оксациллин в/м по 1 г 4 раза в сутки в течение 28 дней.
Токсокариозный увеит: для этиологической терапии применяют антигельминтные препараты — тиабензол [МНН] по 25—50 мг/кг/сут в течение 7—10 дней, мебендазол [МНН] («Вермокс») внутрь по 200—300 мг/сут в течение 1—4 нед, карбендацим [МНН] («Медамин») внутрь по 10 мг/кг/суг несколько циклов по 10-14 дней, альбендазол [МНН] внутрь по 10 мг/кг/сут в два приема в течение 7-14 дней.
Токсоплазмозный увеит: применяют сочетание пириметамина [МНН] («Хлоридин») внутрь по 25 мг 2—3 раза в день и сульфадимезина по 1 г 2-4 раза в день. Проводят 2-3 курса по 7—10 дней с перерывами по 10 дней. Возможно применение комбинированного препарата «Фансидар» (F. Hoffmann La Roche, Швейцария), который содержит 25 мг пириметамина и 500 мг сульфадоксина. Данный препарат применяют внутрь по 1 таблетке 2 раза в день через 2 дня в течение 15 дней или по 1 таблетке 2 раза в день 2 раза в неделю в течение 3-6 нед. При в/м введении 5 мл препарата вводится 1—2 раза в день через 2 дня в течение 15 дней. Пиримстамин применяют вместе с препаратами фолиевой кислоты (по 5 мг 2—3 раза в неделю) и витамином В12. Вместо пириметамина можно применять аминохинол внутрь по 0,1 -0,15 г 3 раза в день.
Применяют антибиотики группы линкозаминов (линкомицин и клиндамицин) и макролидов (спирамицин). Линкомицин [МНН] применяют субконъюнктивально или парабульбарно по 150—200 мг, в/м по 300—600 мг 2 раза в день или внутрь по 500 мг 3—4 раза в день в течение 7—10 дней. Клиндамицин [МНН] применяют субконъюнктивально или парабульбарно по 50 мг 5 дней ежедневно, далее 2 раза в неделю в течение 3 нед, в/м по 300-700 мг 4 раза в день, или внутрь по 150—400 мг 4 раза в день в течение 7—10 дней. Спирамицин [МНН] в/в капельно медленно по 1 500 000 МЕ 3 раза в день, или внутрь но 6 000 000-9 000 000 МЕ 2 раза в день в течение 7-10 дней.
Туберкулезный увеит: при тяжелом активном увеите в течение первых 2—3 мес применяют комбинацию изониазида [МНН] (внутрь по 300 мг 2—3 раза в день, в/м по 5—12 мг/кг/сут в 1—2 введении, субконъюнктивально и парабульбарно вводят 3% раствор) и рифампицина [МНН] (внутрь по 450-600 мг 1 раз в день, в/м или и/ в по 0,25—0,5 I в день), затем в течение еще 3 мес проводят сочетанную терапию изониазидом и этионамидом [МНН] (внутрь по 0,5—1 г в сутки в 2—3 приема).
При первичном увеите средней тяжести в течение первых 12 мес применяют сочетание изониазида и рифампицина, затем в течение 6 мес применяют комбинацию изониазида и этионамида или стрептомицина [МНН] (внутрь по 0,5 г 2 раза в день в первые 3*-5 дней, а затем по 1,0 г 1 раз в сутки, субконъюнктивально или парабульбарно вводят раствор, содержащий 50 000 ЕД/мл).
При хронических увеитах применяют комбинацию изониазида с рифампицином или этионамидом, стрептомицином, канамицином и глюкокортикостероидами.
Вирусный увеит: при инфекциях, вызванных вирусом простого герпеса, применяют ацикловир [МНН] внутрь пo 200 мг 5 раз в день в течение 5 дней или валацикловир [МНН] внутрь но 500 мг 2 раза в день в течение 5-10 дней. При инфекциях, вызванных вирусом Herpes zoster, применяют ацикловир [МНН] внутрь по 800 мг 5 раз вдень в течение 7 дней, или валацикловир [МНН] по 1 г 3 раза в день в течение 7 дней. При тяжелой герпетической инфекции ацикловир применяется в/в капельно медленно по 5—10 мг/кг каждые 8 ч в течение 7—11 дней, или интравитреально в дозе 10—40 мкг/мл.
При инфекциях, вызванных цитомегаловирусом, применяют ганцикловир [МНН] в/в капельно медленно но 5 мг/кг каждые 12 ч в течение 14—21 дня, далее вводят поддерживающую терапию ганцикловиром в/в по 5 мг/мл ежедневно в течение недели или по 6 мг/мл 5 дней в неделю или внутрь по 500 мг 5 раз в день или по 1 г 3 раза в день.
Ревматический увеит: феноксиметилпенициллин [МНН] по 3 000 000 ЕД/сут в 4-6 введений в течение 7-10 дней.
Увеит при синдроме Рейтера: существует несколько способов применения антибиотиков:
- Прием в течение 1, 3 или 5 дней.
- Прием в течение 7—14 дней.
- Прием в течение 21—28 дней.
- Пульс-терапия — проводится 3 цикла антибиотикотерапии по 7-10 дней с перерывами в 7—10 дней.
Наиболее целесообразно использовать следующие антибиотики:
- кларитромицин [МНН] («Кларицид», Abbott Laboratories, США) внутрь по 500 мг/сут в 2 приема в течение 21—28 дней;
- азитромицин [МНН] («Сумамед», Pliva, Хорватия) — внутрь по 1 г/сут однократно;
- доксициклин [МНН] («Вибрамицин», Pfizer SA, Бельгия) — внутрь по 200 мг/сут в 2 приема в течение 7 дней. Детям до 12 лет применять не рекомендуется;
- рокситромицин [МНН] («Рулид», Roussel Uclaf, Франция) — внутрь по 0,3 г/сут в 1—2 приема, курс лечения 10—14 дней;
- офлоксацин [МНН] («Офлоксацин», Leciva, Чехия) взрослым по 200 мг внутрь 1 раз в день в течение 3 дней. Детям не рекомендуется;
- ципрофлоксацин [МНН] («Ципробай», Bayer, Германия) — взрослым по 0,5 г/сут внутрь в первый день, а затем по 0,25 г/сут в 2 приема в течение 7 дней. Детям не рекомендуется.
----
Статья из книги: Офтальмофармакология. Руководство для врачей | Е.А. Егоров, Ю.С. Астахов, Т.В. Ставицкая




Комментариев 0