Токсоплазмоз глаз (Часть 1)

Описание
Этиология, эпидемиология и иммунология токсоплазмоза
Этиология.
Возбудитель токсоплазмоза — Toxoplasma gondii (греч. — toxon — дуга, plasma — нечто оформленное), обнаруженный независимо друг от друга Ch. Nicolle и L. Manceaux (1909) у грызунов гонди (Ctenodactylus gondii) и А. Splendore (1909) у кроликов, относится к типу простейших (Protozoa), к классу споровиков (Sporozoa).
Для изучения морфологии и биологии возбудителя токсоплазмоза применяют цитологические, паразитологические, иммунологические, цитогенетические и другие методы исследования. Морфология токсоплазм изучалась как прижизненно (фазово-контрастная микроскопия и микрокиносъемка), как и на фиксированных препаратах в световом и электронном микроскопах, включая сканирующий.
Токсоплазмы имеют форму полумесяца и размер 4—7х1,5—2 мкм. При окраске по Романовскому—Гимзе цитоплазма паразита окрашивается в голубые тона, ядро — в рубиново-красные. На основании электронно-микроскопических исследований разработана схема субмикроскопического строения возбудителя.
Токсоплазмы
облигатные внутриклеточные паразиты, проникающие в клетки хозяина в основном активным путем с помощью коноида, а также с помощью выделяемых ферментов и так называемого стимулированного (паразитом) фагоцитоза. Они локализуются, как правило, в цитоплазме клетки хозяина. Электронно-микроскопические данные Акиншиной Г. Т. (1983) свидетельствуют, что вирулентные штаммы токсоплазм обнаруживаются и в ядрах клеток.
Токсоплазмы могут паразитировать в соединительнотканных, эпителиальных, эндотелиальных, мышечных, нервных и других клетках. Они культивируются на лабораторных животных (белые мыши, хомячки, морские свинки, кролики, белые крысы и др.), на куриных эмбрионах и в культурах клеток.
Жизненный цикл токсоплазм включает половую и бесполую фазы развития. Половое размножение токсоплазм (шизогония, гаметогония и начало спорогонии) происходит только в эпителиальных клетках кишечника кошек и других представителей семейства кошачьих, являющихся их окончательными хозяевами.
Бесполое развитие токсоплазм происходит в клетках различных тканей и органов человека, млекопитающих (в том числе кошек) ш птиц, являющихся их промежуточными хозяевами. Таким образом, кошка может быть и окончательным, и промежуточным хозяином токсоплазм.
Вокруг токсоплазм, проникших в цитоплазму клетки хозяина, к началу их деления формируется паразитофорная вакуоль, ограниченная нежной мембраной, как полагают, клеточного происхождения. Деление токсоплазм происходит путем внутреннего почкования с образованием двух дочерних клеток (эндодиогения). Однако при делении вирулентных штаммов токсоплазм могут формироваться 4—8 и более дочерних особей, что получило название множественной эндодиогении или эндополигении. Бесполая стадия развития токсоплазм завершается образованием эндозоитов и цистозоитов.
Эндозоиты (тахизоиты, трофозоиты, пролиферативш.те формы)
это отдельные клетки паразита, располагающиеся внеклеточное или внутри клеток. Скопления эпдозоитов, находящихся в паразитофорных вакуолях клетки хозяина, иногда называют псевдоцистами. Эндозоиты — это стадия быстро развивающихся токсоплазм. Во внешней среде они могут сохраняться от нескольких часов до нескольких дней.
Цистозоиты (брадизоиты)
это токсоплазмы, располагающиеся внутри цисты. Циста — скопление паразитов (цистозоитов) в цитоплазме клеток хозяина, окруженное собственной сложно устроенной плотной оболочкой, в основном паразитарного происхождения, непроницаемой для антител. При разрушении клеток хозяина цисты находятся внеклеточно. Циста имеет округлую форму и диаметр от 20—70 до 100—200 мкм и содержит несколько тысяч цистозоитов.
Цистозоиты
это стадия медленно развивающихся токсоплазм. В организме хозяина цисты с живыми цистозоитами могут сохраняться в течение многих лет, иногда в течение всей его жизни. Во внешней среде они более устойчивы, чем эндозоиты. Например, в мясе животных они могут сохраняться 30 дней и более.
Для человека, млекопитающих и птиц все стадии жизненного цикла токсоплазм (спорозоиты, эндозоиты и цистозоиты) являются инвазионными.
Эпидемиология.
Примерно около Уз населения земного шара инфицировано токсоплазмами. Однако необходимо подчеркнуть, что показатели заболеваемости токсоплазмозом значительно ниже показателей инфицированности. Вместе с тем частота заболеваемости токсоплазмозом до настоящего времени изучена недостаточно, так как в большинстве стран мира нет обязательной его регистрации.
Токсоплазмоз — зоонозная инвазия.
Поскольку по широте круга хозяев токсоплазмы не имеют себе равных среди паразитических простейших, источником инвазии для человека являются многие представители животного мира, главным образом зараженные токсоплазмами плотоядные (кошки, собаки, домашние кролики) и сельскохозяйственные животные (крупный рогатый скот, лошади, козы, овцы, свиньи), а также домашние птицы (куры, гуси, цесарки, индейки).
Основным источником заражения токсоплазмами человека и животных являются кошки. В отдельных случаях не исключена возможность заражения человека от диких животных. Убедительных данных о возможности инвазии токсоплазмами человека от человека в постнатальном периоде в обычных условиях нет.
В литературе имеются сообщения о заражении при гемотрансфузии и трансплантации органов и тканей. Однако вертикальная передача инвазии не вызывает сомнений. Наиболее велика опасность вертикальной передачи инфекции при заражении женщин токсоплазмами во время беременности.
Основными путями заражения человека при приобретенном токсоплазмозе является пероральный (особенно при употреблении сырого и полусырого мяса, плохо вымытых овощей и ягод) и контаминационный (через поврежденные кожные покровы и неповрежденные слизистые оболочки), при врожденном — трансплацентарный.
Токсоплазмы могут выводиться из организма во внешнюю среду в период острой стадии токсоплазмоза: с мочой, фекалиями, молоком, слюной, отделяемым верхних дыхательных путей. В хронической стадии заболевания, когда возбудитель находится в инцистированной форме, выведение токсоплазм во внешнюю среду, очевидно, менее интенсивно и имеет место главным образом при обострении инфекционного процесса.
Иммунитет при токсоплазмозе инфекционный, нестерильный. Раньше считалось, что иммунитет при токсоплазмозе в основном гуморальный. Однако в настоящее время установлено, что при большинстве протозойных инфекций, включая токсоплазмоз, важную роль играют и факторы клеточного иммунитета. При внедрении токсоплазм имеют значение и неспецифические факторы защиты организма.
Патогенез токсоплазмоза глаз
Изучению патогенеза токсоплазмоза глаз посвящены многие клинические и экспериментальные исследования. Как и при экспериментальной токсоплазмозной инфекции, токсоплазмоз у человека может протекать в виде острою и хронической инфекции. Весьма широко распространены латентная инвазия и бессимптомное носительство токсоплазм.
Развитие инфекционного процесса происходит последовательно: из места внедрения возбудитель проникает в лимфатические узлы, развивается региональный лимфаденит, затем гематогенная диссеминация возбудителя с формированием очагов инфекции во многих органах и тканях. Острая инфекция весьма часто переходит в хроническую с образованием цист в мозге, сетчатке, миокарде, скелетных мышцах.
Хронически протекающее заболевание чаще заканчивается переходом в латентную инфекцию с длительной персистенцией возбудителя в мозге, сетчатке, миокарде, скелетных мышцах, вызывающей периодические обострения болезни.
Согласно современному представлению о патогенезе токсоплазмоза человека, поражение органа зрения может происходить в результате ослабления гематоэнцефалического и гематоофтальмического барьера и в острой стадии развития инфекционного процесса. Однако поражение глаз наблюдается главным образом при хроническом токсоплазмозе.
Характер поражения органа зрения, как и общие клинические проявления при врожденном токсоплазмозе, зависят от срока беременности, в котором произошло инфицирование плода токсоплазмами.
Вопрос об эмбриопатиях токсоплазмозной этиологии является спорным и нуждается в дальнейшем изучении. Многие исследователи полагают, что заражение плода в I триместре беременности (в котором происходит органогенез) обычно приводит к поражениям, несовместимым с жизнью, и беременность в этих случаях, как правило, заканчивается абортом.
В этой связи мы полагаем, что сообщения клиницистов о возможности токсоплазмозной этиологии таких врожденных истинных пороков развития органа зрения, как анофтальм, микрофтальм, колобомы век, сосудистого тракта, сетчатки, зрительного нерва и др., требуют более углубленного изучения.
Поражение глаз при врожденном токсоплазмозе, очевидно, следует рассматривать как фетопатии, которые обусловлены заражением плода токсоплазмами во II и III триместрах беременности. При заражении плода во II триместре беременности у новорожденных и детей раннего детского возраста наблюдается подострая или хроническая токсоплазмозная инфекция и во многих случаях обнаруживается заболевание глаз.
Степень выраженности воспалительного процесса в тканях глаза (хориоретинит, увеит, неврит зрительного нерва и др.) зависит от стадии инфекционного процесса (подострая, хроническая). По нашим наблюдениям, данным Н. И. Шпака (1978) и др., при этих сроках инфицирования плода у детей обнаруживается обычно хроническая форма врожденного токсоплазмоза.
У наблюдавшихся нами детей, как правило, имели место последствия внутриутробно перенесенного воспалительного процесса органа зрения: хориоретинит в стадии рубцовых изменений, псевдомикрофтальм, осложненная катаракта как исход генерализованного увеита или эндофтальмита, атрофия зрительного нерва как исход перенесенного неврита, нистагм оптический или смешанный и др.
При заражении плода в начале III триместра беременности у новорожденных и детей раннего детского возраста может наблюдаться подострая токсоплазмозная инфекция. Нередко при этом развивается поражение глаз (хориоретинит, увеит). Степень выраженности воспаления в оболочках глаза зависит от стадии инфекционного процесса.
При заражении плода в III триместре беременности незадолго до родов у новорожденных и детей раннего детского возраста наблюдается токсоплазмозная инфекция в острой или подострой форме. Поражение органа зрения в этой стадии инфекционного процесса протекает в форме острого воспаления сетчатки. Для иллюстрации сказанного приведем следующий пример.
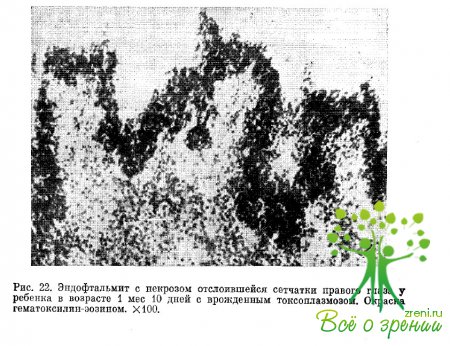
Под нашим наблюдением находился ребенок с подострой формой врожденного токсоплазмоза, у которого клинически отмечались гидроцефалия, менингоэнцефалит, двусторонняя пневмония и эндофтальмит обоих глаз. Ребенок умер в возрасте 1 мес.10 дней. Данные микроскопического исследования свидетельствовали о наличии у пего генерализованной токсоплазмозной инфекции с поражением мозга, глаз, печени, легких, надпочечников, скелетных мышц.
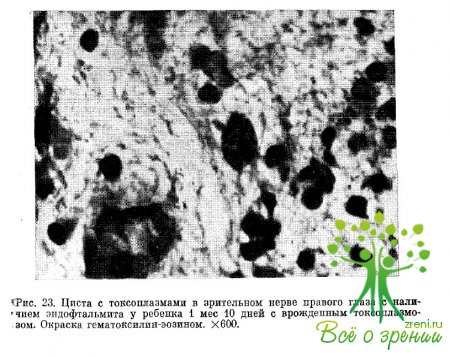
В тканях глаза и других органов наблюдалось некротически-продуктивное воспаление. Наиболее выраженным изменением в глазу явился распространенный некротически-геморрагический ретинит (рис. 22). В очагах некроза сетчатки обнаруживались отдельные особи токсоплазм (эндозоиты), в зрительном нерве — единичные цисты токсоплазм (рис. 23).
Мы полагаем, что распространение возбудителя в ткани глаза в описанном случае могло происходить не только гематогенным путем, но и по продолжению из мозга по зрительному нерву в сетчатку. Такое предположение подтверждается тем, что поражение зрительного нерва предшествовало изменениям в сетчатке.
В результате перенесенного неврита и нериневрита в зрительном нерве и его оболочках наблюдалось продуктивное воспаление с явлениями фиброза, тогда как в сетчатке — острое некротически-геморрагическое воспаление. Токсоплазмы в зрительном нерве находились в инцистированной форме и в зоне их расположения не наблюдалось реакции окружающих тканей. В сетчатке, в которой имели место более свежие изменения, токсоплазмы находились в форме эндозоитов, и в зоне их расположения обнаруживалась выраженная некротическая реакция.
Следовательно, многие клинические особенности токсоплазмозной инфекции глаз могут быть объяснены с позиций современного представления о патогенезе этой инфекции. Например, сравнительно редкое изолированное поражение глаз объясняется наличием в патогенезе токсоплазмозной инфекции стадии гематогенной диссеминации возбудителя.
Заболевание глаз как при врожденном, так си при приобретенном токсоплазмозе, как правило, сочетается с заболеваниями других органов и тканей и чаще всего с поражением головного мозга. В связи с этим возникло клиническое представление о характерной тетраде врожденного токсоплазмоза: хориоретинит, микро- или гидроцефалия, внутримозговые кальцификаты, нарушение психики.
Рецидивирующее течение хориоретипитов и увеитов токсоплазмозной этиологии можно объяснить способностью токсоплазм к цистообразованию, обеспечивающему их длительную персистенцию, в частности, в оболочках глаза. Периодическое освобождение возбудителя из цист приводит к рецидивам заболевания.
Наши клинические наблюдения и сообщения других авторов свидетельствуют о возможности первой манифестации глазной патологии у больных врожденным токсоплазмозом во втором и даже третьем десятилетии жизни. Поздние рецидивы хориоретипитов при врожденном токсоплазмозе также можно объяснить длительной персистенцией возбудителя. В заключение следует подчеркнуть, что многие вопросы патогенеза токсоплазмоза глаз требуют углубленного изучения.
Поражение глаз при врожденном токсоплазмозе
Поражение глаз при врожденном токсоплазмозе происходит в период внутриутробного заражения плода токсоплазмами, циркулирующими в крови материнского организма. Паразитемия в организме матери может наблюдаться как при остром, так и при хроническом токсоплазмозе в период его обострения под влиянием различных неблагоприятных факторов. Возбудитель проникает в плод гематогенным путем через плаценту.
Развитие инфекционного процесса у плода начинается со стадии гематогенной диссеминации возбудителя. Затем развивается токсоплазмозный сепсис с формированием очагов инфекции во многих органах и тканях плода. Если плод в этот период не погибает, то наступает постепенное угасание токсоплазмозной инфекции, и острая стадия заболевания переходит в хроническую с формированием цист в мозге, тканях глаза, миокарде, скелетных мышцах. Хроническая инфекция плода чаще не заканчивается его выздоровлением, а переходит в латентную инфекцию.
Согласно современным представлениям о патогенезе токсоплазмозной инфекции человека, общие клинические проявления врожденного токсоплазмоза и клинические проявления врожденного токсоплазмоза глаз, степень выраженности воспалительного процесса в тканях глаза, течение и исход заболевания зависят от срока беременности, в котором произошло инфицирование плода токсоплазмами, а также от вирулентности и дозы возбудителя, специфических и неспецифических факторов защиты материнского организма и плода и ряда других причин. У новорожденных констатируются острая, подострая, хроническая и реже латентная форма врожденного токсоплазмоза.
Острая форма врожденного токсоплазмоза протекает как генерализованная инфекция: с высокой температурой, желтухой, мелкопапулезной сыпью, отеками, петехиальными кровоизлияниями кожных покровов, гепато- и спленомегалией, пневмонией. Могут обнаруживаться также миокардит, энтерит, нефрит, лимфаденит, миозит, менингоэнцефалит. В крови отмечаются аномия, оритробластоз, эозинофилия, лейкоцитоз, тромбоцитонения, наблюдаются также альбуминурия, гематурия, цилиндрурия.
Для подострой формы врожденного токсоплазмоза характерны поражения главным образом головного мозга и глаз. При этом у ребенка развиваются энцефалит, менингоэпцефалит с судорожным синдромом, микро- или гидроцефалия, энцефаломиелит, мепингомиелит, острый или подострый хориоретинит, эндофтальмит, генерализованный увеит.
Для хронической формы врожденного токсоплазмоза, которая встречается чаще всего, наиболее характерно наличие остаточных симптомов или последствий перенесенного плодом внутриутробно воспалительного процесса головного мозга и глаз, иногда эндокринных желез.
При этом у новорожденного могут выявляться хронический энцефалит, менингоэнцефалополиневриты, микро- или гидроцефалия, внутримозговые кальцификаты, псевдомикрофтальм, осложненная катаракта, атрофия зрительного нерва, нистагм, косоглазие и чаще всего хориоретинит в стадии Рубцовых изменений. В результате перенесенного энцефалита или поражения соответствующих желез внутренней секреции могут возникать симптомы поражения различных эндокринных желез (поджелудочная, щитовидная, зобная и др.).
Врожденный токсоплазмоз (с учетом формы и стадии заболевания) дифференцируют от врожденного сифилиса, листериоза, цитомегалии, сепсиса новорожденных кокковой и другой этиологии, гемолитической болезни новорожденных, обусловленной несовместимостью крови матери и ребенка по резус-фактору и группам крови, остаточных симптомов органического поражения центральной нервной системы в результате родовой травмы или перенесенного менингоэнцефалита различной этиологии.
Поражение органа зрения при врожденном токсоплазмозе, по данным литературы, наблюдается более чем в 90% случаев и, как правило, сочетается с поражением других органов и тканей, чаще всего головного мозга. Как известно, при заражении плода токсоплазмами происходит гематогенная диссеминация возбудителя, а затем формируются очаги инфекции.
Поражение мозга и глаз плода происходит в период перехода острой стадии инфекции в хроническую, для которой характерно образование цист в мозге и оболочках глаза. Этим и объясняется большая частота поражения органа зрения при врожденном токсоплазмозе с одновременным поражением головного мозга.
Наши клинические наблюдения согласуются с данными других авторов, свидетельствующими, что врожденный токсоплазмоз глаз встречается чаще, чем приобретенный. Е. Perkins (1973), J. Remington и S. Anderson (1973) почти все случаи хориоретинита токсоплазмозной этиологии относят к врожденной инфекции, расценивая первое его клиническое проявление в постнатальном периоде как поздний рецидив врожденного токсоплазмоза. По наблюдениям JI. П. Пастуховой (1971), Л. С. Письменной (1971), Л. П. Тоновой (1974), J. Beverley (1972) и др., врожденный токсоплазмоз глаз составляет 17,8—45,8% случаев врожденных заболеваний глаз.
Врожденный токсоплазмоз глаз впервые описал чешский офтальмолог J. Janku в 1923 г. Наиболее характерным клиническим проявлением поражения глаз при врожденном токсоплазмозе служит хориоретинит, который наблюдается у 80—99% больных. При этом степень выраженности воспалительного процесса в тканях глаза зависит от стадии токсоплазмозной инфекции у новорожденного (острая, подострая, хроническая).
Активный хориоретинит наблюдается редко. На глазном дне обоих глаз, как правило, в области желтых пятен, обнаруживаются хориоретинальные гранулемы округлой формы серовато-белого цвета, которые доминируют в стекловидное тело и имеют нечеткие границы. Вокруг хориоретинальных гранулем могут располагаться интра- и субретинальные кровоизлияния.
При гистологическом исследовании энуклеированных глаз умерших детей с врожденным токсоплазмозом, у которых при жизни наблюдался острый очаговый хориоретинит, в сетчатке и сосудистой оболочке определяются воспалительные гранулемы, которые состоят из лимфоцитов, плазмоцитов, эозинофилов, небольшого количества эпителиоидных и гигантских клеток и фибриноидного экссудата.
В центре гранулемы — коагуляционный некроз, геморрагии, некротические клетки, детрит, макрофаги, очаги обызвествления и развитие фиброзной и глиозной ткани. В зоне воспалительных хориоретинальных очагов наблюдаются деструкция всех слоев сетчатки, дегенерация и гибель нервных клеток, деструкция и пролиферация клеток пигментного эпителия.
В тканях глаза (сетчатке, сосудистой оболочке, зрительном нерве, роговой оболочке, наружных мышцах глазного яблока) выявляются токсоплазмы в форме эндозоитов, располагающиеся внутриклеточно (в экссудате внеклеточно), а также в форме цистозоитов, находящихся в цистах. Токсоплазмы обнаруживаются чаще не в зоне воспалительно-некротического очага (где они претерпевают дегенеративные изменения), а в неповрежденных тканях, окружающих воспалительный очаг.
В некоторых случаях воспалительный процесс в глазу может иметь распространенный характер (эндофтальмит, генерализованный увеит). У одного из наших больных, ребенка с врожденным токсоплазмозом в подострой форме, поражение глаз протекало в форме двустороннего эндофтальмит а, сопровождавшегося уменьшением размеров глазных яблок. Ребенок умер при явлениях нарастающей гидроцефалии.
При микроскопическом исследовании одного глаза обнаружен продуктивно-некротический эндофтальмит. Наиболее выраженные морфологические изменения (обширное некротически-геморрагическое воспаление) выявлялись в сетчатке. Вследствие токсического поражения сосудов сетчатки имелись обширные интра- и субретинальные кровоизлияния.
Отмечалась также перифокальная реакция: серозиофибрипозный интра- и субретинальный экссудат и реактивное продуктивное воспаление сосудистого тракта. Кроме того, обнаруживались и фибронластические процессы с организацией очагов некроза и кровоизлиянии, рубцеванием серозно-фибринозного экссудата и очаговодиффузной инфильтрации в оболочках глаза. Вблизи диска зрительного нерва наблюдался очаговый хориоретинит, имевший характер продуктивного воспаления с явлениями фиброза, который, очевидно, предшествовал распространенному остро протекавшему некротически геморрагическому ретиниту.
Очаговый хориоретинит, по-видимому, в результате массивной инвазии возбудителя и пониженной сопротивляемости организма ребенка распространился на всю сетчатку и привел к полному ее некрозу с последующим развитием фибропластических процессов. Вследствие распространенного поражения сетчатки и сосудистой оболочки развилась субатрофия глазного яблока (псевдомикрофтальм).
Таким образом, наши наблюдения и сообщения других авторов позволяют в ряде случаев при врожденном токсоплазмозе трактовать поражения органа зрения, сопровождающиеся склерозом и грубой деформацией глазного яблока, как остаточные явления перенесенного внутриутробно воспаления, а не как пороки развития.
Субатрофия и полная атрофия глазного яблока в таких случаях развиваются в результате распространенного воспалительного процесса в сетчатке и сосудистой оболочке и последующего рубцевания очагов некроза, кровоизлияний, экссудатов.
Следовательно, у некоторых больных микрофтальм является следствием внутриутробно перенесенного эндофтальмита различной этиологии, в том числе токсоплазмозной. В таких случаях необходимо тщательно проводить дифференциальную диагностику.
В связи с тем, что чаще встречается хроническая форма врожденного токсоплазмоза, к моменту рождения ребенка очаговый воспалительный процесс в сетчатке и сосудистой оболочке обычно затухает. На месте остро протекавшей внутриутробно инфекционной гранулемы определяется атрофический очаг.
Как правило, в обоих глазах, чаще в области желтых пятен, значительно реже в парамакулярной, экваториальной области глазного дна или на его периферии обнаруживаются одиночные или множественные очаги округлой формы белого или желто-белого цвета. Границы очагов четкие, размер их варьирует от одного до четырех—пяти диаметров диска зрительного нерва.
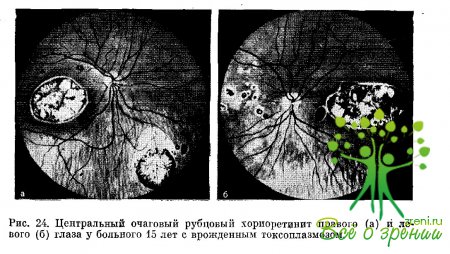
В пределах очага отмечается атрофия сетчатки и подлежащей сосудистой оболочки, по его окружности и на поверхности — отложение ретинального пигмента. Рубцовый центрально расположенный хориоретинальный очаг по строению и форме в одних случаях напоминает розетку, в других — псевдоколобому желтого пятна (рис. 24, а, б).
Если очаг по своему строению и форме напоминает розетку, то его центральная часть выполнена плотной тканью, состоящей из соединительнотканных элементов и глии, и окружена ретинальным пигментом. Вокруг центральной части очага располагается несколько атрофических очагов округлой формы, которые также окружены ретинальным пигментом. Многие авторы полагают, что хориорстинальный атрофический очаг в форме розетки является патогномоничным для врожденного токсоплазмоза.
Хориоретинальный очаг, по строению и форме напоминающий колобому желтого пятна, на всем протяжении равномерно атрофичен на его поверхности и по окружности располагается ретинальный пигмент. В отличие от истинной колобомы желтого пятна, возникающей при нарушении эмбриогенеза тканей глаза, псевдоколобома желтого пятна является следствием внутриутробно перенесенного очагового хориоретинита.
Этиология воспаления сетчатки и сосудистой оболочки глаза может быть различной, в том числе и токсоплазмозной. При обнаружении врожденной колобомы желтого пятна ее необходимо дифференцировать от псевдоколобомы желтого пятна. Следовательно, наиболее частым клиническим проявлением поражения глаз при врожденном токсоплазмозе является двусторонний центральный очаговый хориоретинит в стадии Рубцовых изменений.
Характерная особенность хориоретинитов при врожденном токсоплазмозе — их рецидивирующее течение, которое обусловлено длительной персистенцией возбудителя в тканях глаза и периодическим освобождением токсоплазм из цист. Согласно наблюдениям G. Desmonts (1976) и др., патогенез рецидивирующих хориоретинитов представляется следующим образом. В процессе рубцевания хориоретинального очага погибают не все токсоплазмы, часть из них инцистируется и долгие годы (по некоторым данным, 13— 40 лет) находится в сетчатке и сосудистой оболочке.
В дальнейшем под влиянием ряда неблагоприятных факторов (сопутствующая инфекция, травма и др.) может произойти разрыв цист с высвобождением сохранивших жизнеспособность токсоплазм. Сенсибилизированные ткани глаза отвечают на это выраженной воспалительной реакцией (реакция гипертермического типа), в процессе которой токсоплазмы погибают.
Клинически это проявляется развитием острого хориоретинита. При недостаточном напряжении гуморального и клеточного иммунитета часть высвободившихся из цист токсоплазм проникает в неповрежденные клетки сетчатки и сосудистой оболочки глаза, вследствие чего развивается истинная инфекционная гранулема.
Некоторые исследователи полагают, что развитие рецидивирующего хориоретинита может быть обусловлено и повторным гематогенным заносом токсоплазм вследствие их эксцистирования в других органах и тканях. Такой механизм развития рецидивов врожденного токсоплазмоза глаз, по-видимому, менее вероятен, так как, согласно современным представлениям о патогенезе токсоплазмозной инфекции, обострение хронического органного токсоплазмоза в очень редких случаях приводит к повторной гематогенной диссеминации возбудителя, генерализации процесса и повторному токсоплазмозному сепсису.
Рецидивы хориоретинита в 71% случаев наблюдаются у больных в возрасте 10—30 лет и почти всегда бывают односторонними. Обострение воспалительного процесса в сетчатке и сосудистой оболочке происходит, как правило, по краю или вблизи старого хориоретинального очага.
Как свидетельствуют наблюдения L. Miller и соавт. (1971) и др., в ряде случаев первые клинические признаки заболевания глаз при врожденном токсоплазмозе могут появляться относительно поздно, нередко во втором и третьем десятилетии жизни больного. В этих случаях обычно ставят ошибочный диагноз приобретенного токсоплазмоза.
Патогенез поздних проявлений врожденного токсоплазмоза органа зрения, вероятно, обусловлен не гематогенным заносом, а длительной персистенцией возбудителя в тканях глаза. Многие авторы полагают, что в период внутриутробного заражения в силу различных причин токсоплазмы, попавшие в сетчатку или сосудистую оболочку глаза, могут перейти в цистную стадию своего жизненного цикла, не вызывая клинических проявлений поражения глаз.
Под влиянием неблагоприятных факторов может произойти разрыв цист. Высвободившиеся из них токсоплазмы вызывают воспалительную реакцию в тканях глаза (увеит, хориоретинпт). При позднем проявлении врожденного токсоплазмоза глаз в большинстве случаев клинически наблюдается хориоретинит, реже — иридоциклит, увеит, неврит зрительного нерва, и воспалительный процесс, как правило, бывает односторонним.
Этиология наружного экссудативного ретинита Коатса остается неизвестной. Ряд авторов считают, что его причиной может быть инфекция, в частности токсоплазмозная. Такое предположение подтверждается тем, что у некоторых больных отмечаются положительные серологические и внутрикожная аллергическая реакции па токсоплазмоз, обнаруживаются токсоплазмоподобные тельца в осадке цереброспинальной жидкости, а также цисты токсоплазм в сосудистой оболочке и цилиарном теле эиуклеированного глаза. В одном случае после внутримозгового и внутрибрюшинного введения белым мышам взвеси гомогенизированных оболочек глазного яблока, удаленного у больной с ретинитом Коатса, выделен штамм Toxoplasma gondii.
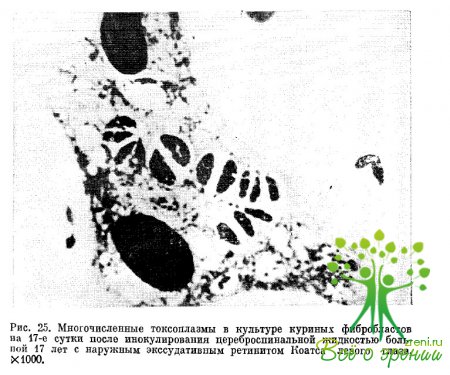
Под нашим наблюдением находилось 5 больных врожденным токсоплазмозом, у которых развился односторонний наружный экссудативный ретинит Коатса. У 2 из них заболевание обнаружилось в возрасте 11 лет, у одного — в 12лет и у 2 — в 14 лет. У всех больных имелись клинические симптомы врожденного токсоплазмоза, в том числе симптомы поражения головного мозга. Результаты иммунологических реакций на токсоплазмоз у них были положительными. У 2 больных проведено микроскопическое и паразитологическое исследование цереброспинальной жидкости, подтвердившие наличие хронической токсоплазмозной инфекции.
При микроскопическом исследовании цереброспинальной жидкости в фазово-контрастном микроскопе у 2больных обнаружены токсоплазмы (эидозоиты). В результате заражения культуры куриных фибробластов цереброспинальной жидкостью одной из наблюдавшихся больных па первом пассаже выделена Toxoplasma gondii (рис. 25). Таким образом, результаты клинико-лабораторного обследования наших больных позволяют рассматривать диагностированный у них наружный экссудативный ретинит Коатса как поздний рецидив врожденного токсоплазмоза.
Поражение глаз при приобретенном токсоплазмозе
Приобретенный токсоплазмоз может протекать как острая, подострая и чаще всего как хроническая или латентная (бессимптомная) инфекция. Острая стадия приобретенного токсоплазмоза вследствие гематогенной диссеминации возбудителя протекает как генерализованная инфекция: с высокой температурой, гепато- и спленомегалией, папулезной сыпью кожных покровов, энтеритом, миокардитом, пневмонией. В подострой стадии приобретенного токсоплазмоза вследствие токсоплазмозного сепсиса, формирования воспалительных гранулем во многих органах наблюдаются симптомы поражения главным образом центральной нервной системы, органа зрения, миокарда, миометрия, скелетных мышц.
В хронической стадии приобретенного токсоплазмоза могут наблюдаться симптомы вяло текущего воспалительного процесса различных отделов головного мозга, органа зрения, лимфатических узлов, небных миндалин, миокарда, миометрия, скелетных мышц, органов желудочно-кишечного тракта, эндокринных желез. Приобретенный токсоплазмоз протекает легче, чем врожденный, так как организм человека в постнатальном периоде обладает более совершенным механизмом защиты (гуморальный и клеточный иммунитет, фагоцитоз, синтез интерферона и др.).
По локализации патологического процесса J. Siim (1971) различает 5 основных форм приобретенного токсоплазмоза: лимфогландулярную, экзантемную, энцефалитическую, глазную, миокардитическую. Однако при приобретенном токсоплазмозе может наблюдаться также поражение легких (интерстициальная пневмония), желудочно-кишечного тракта (энтерит, энтероколит), печени (мезенхимальный гепатит) и желчевыводящих путей, эндокринных желез (воспаление щитовидной, поджелудочной железы, надпочечников), скелетных мышц (миозит) и других органов и тканей.
Лимфогландулярная форма
наиболее часто встречающийся клинический вариант приобретенного токсоплазмоза — наблюдается при остром, подостром и хроническом течении заболевания, имеет благоприятный прогноз. Могут поражаться затылочные, шейные, паратрахеальные, медиастипальпые, мезентериальные, аксиллярные, паховые лимфатические узлы, небные миндалины. Возможны рецидивы заболевания.
Экзантемная форма
наиболее редко встречающаяся и тяжело протекающая клиническая разновидность приобретенного токсоплазмоза. Часто наблюдается летальный исход. Это острый генерализованный токсоплазмоз, напоминающий тифозное заболевание: с высокой температурой, папулезной сыпью кожных покровов, гепато- и спленомегалией, энцефалитом, пневмонией, миокардитом.
Энцефалитическая форма
отмечается преимущественно при подостром и хроническом приобретенном токсоплазмозе и характеризуется полиморфизмом клинических проявлений, длительным течением, периодами обострения и ремиссий энцефалита, менингоэнцефалита, арахноидита. Следует подчеркнуть, что в подострой и хронической стадиях приобретенного токсоплазмоза могут поражаться и другие отделы центральной нервной системы: спинной мозг, периферическая и вегетативная нервная система.
Миокардитическая форма
наблюдается при остром, подостром и хроническом приобретенном токсоплазмозе. Поражение сердца может быть ведущим в клиническом проявлении токсоплазмоза или сочетаться с поражением других органов и тканей. Поражается миокард, реже перикард. Вовлечение в процесс эндокарда не описано. Токсоплазмозный миокардит может быть очаговым и диффузным. Острый миокардит, как правило, переходит в хронический с последующим развитием кардиосклероза, реже дает летальный исход.
Глазная форма
встречается у больных с приобретенным токсоплазмозом, протекающим подостро, чаще хронически и латентно. Приобретенный токсоплазмоз глаз может наблюдаться в любом возрасте. При этом заболевание глаз может быть как односторонним, так и двусторонним. В ряде случаев поражение второго глаза развивается спустя несколько недель, месяцев или даже лет после заболевания первого глаза. Поражение глаз — это, как правило, не единственное проявление приобретенного токсоплазмоза. Чаще оно сочетается с другими его клиническими формами (наиболее часто с поражением головного мозга).
Статья из книги: Терапевтическая офтальмология | Краснов М.Л.; Шульпина Н.Б..


Комментариев 1