Исследование глаза (Часть 2) | Руководство по детской офтальмологии

Описание
Вначале осматривают радужно-роговичный угол в диффузном свете. Для того чтобы провести его детальное исследование, применяют фокальное щелевое освещение и 18—20-кратное увеличение. По окончании исследования гониоскоп извлекают из конъюнктивальной полости и впускают в нее 30% раствор сульфацил-натрия.У детей младшего возраста (до 3 лет, а нередко и у более старших в связи с их беспокойным поведением проведение гониоскопии сопряжено со значительными трудностями, поэтому исследование у них осуществляют только под наркозом (рис. 32).
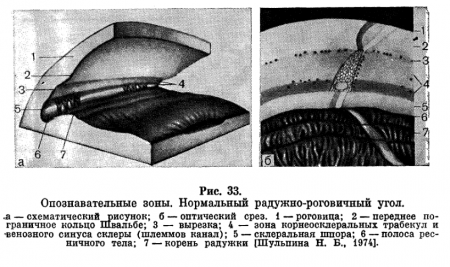
Гониоскопия позволяет определить форму радужно-роговичного угла (широкий, среднеширокий, узкий, закрытый), исследовать его опознавательные зоны (рис. 33), а также выявить различные патологические изменения радужно-роговичного угла: наличие мезодермальной эмбриональной ткани, переднее прикрепление радужки, отсутствие дифференцировки зон при врожденной глаукоме; сужение или закрытие угла при вторичной глаукоме различного генеза; наличие новообразованной ткани при опухолях радужки и ресничного тела и др.
Биомикроциклоскопия — метод исследования ресничного тела и периферических отделов сетчатки. Исследование осуществляют с помощью трехзеркального гониоскопа Гольдмана, гониоскопов Краснова и Зарубина, а также гониоскопа Бойнингена в условиях максимального медикаментозного мидриаза. Передняя биомикроциклоскопия предполагает осмотр отростчатой части ресничного тела, задняя — исследование зубчатой линии и периферических отделов сетчатки.
Диафаноскопия. Диафаноскопия, хотя в известной мере и утратила свое значение в связи с внедрением нового, более совершенного метода диагностики — эхобиометрии (графии), применяется и в настоящее время во многих случаях, особенно в поликлинической практике и в сельской местности. Большое значение имеет это исследование при помутнениях прозрачных сред глаза для выявления грубых патологических изменений во внутриглазных структурах (опухоли, инородные тела и др.).
Диафаноскопию или диасклеральное просвечивание глаза, осуществляют с помощью диафаноскопа под местным обезболиванием, у детей дошкольного возраста, а нередко и у школьников — преимущественно в условиях общей анестезии.
По достижении хорошего обезболивания или общей анестезии исследование проводят в темной комнате.
Подводя подключенный к электросети диафаноскоп к глазному яблоку и перемещая его по конъюнктиве, с различной силой прижимая к склере, наблюдают за свечением области зрачка. При отсутствии внутриглазной патологии свечение зрачка яркое, равномерное. Если имеются нерезко уплотненные структуры, то свечение зрачка становится менее ярким и интенсивным.
Наконец, в тех случаях, когда внутриглазная структура в области зрачка твердая, свечение или отсутствует, или очень слабой интенсивности. Ослабление или отсутствие свечения определяется на стороне залегания патологического очага и соответствует его величине и контурам.
Тонометрия. Внутриглазное давление определяют с помощью специальных приборов - тонометров. По форме деформации роговицы в области контакта ее с поверхностью тонометра различают аппланационный и импрессионный способы тонометрии.
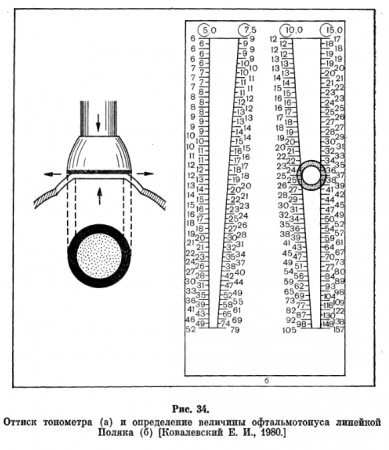
При апплаиационной тонометрии возникает уплощение роговицы, при импрессионной происходит вдавление ее стержнем (плунжер) прибора. В нашей стране наиболее широко применяют тонометр Маклакова (аппланационный тип, рис. 34). Его выпускают в виде набора тонометров различной массы (5,0; 7,5; 10,0; 15,0 г).
Для определения истинного внутриглазного давления и коэффициента ригидности оболочек глазного яблока используют аппланационный тонометр в виде приставки к щелевой лампе ЩЛ-56. В детской офтальмологической практике его практически не применяют.
Тонометрию у детей до 3 лет, а у беспокойных детей более старшего возраста (4—5 лет) проводят в стационаре в условиях углубленного физиологического сна, под наркозом или с использованием премидикации (рис. 35). Применение снотворных, седативных и анальгезирующих средств не оказывает существенного влияния на уровень офтальмотонуса, снижая его более чем на 2—3 мм.
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
Большая часть анестезирующих средств, в том числе фторотан, снижает внутриглазное давление. Возможность небольшого снижения уровня внутриглазного давления надо учитывать при оценке данных, полученных при исследовании офтальмотонуса под наркозом.
Оценивая результаты исследований, проведенных у детей, надо также учитывать состояние переднего отрезка глаза: увеличение или уменьшение роговицы, уплощение ее могут оказывать влияние на офтальмотонус. Кроме того, результаты тонометрии необходимо сопоставлять с возрастными нормами. У детей в возрасте до 3 лет, особенно на первом году жизни, нормальный уровень офтальмотонуса на 1,5—2,0 мм выше по сравнению с детьми более старшего возраста.
Тонометрии может предшествовать ориентировочное пальпаторное определение внутриглазного давления. У детей младшего возраста (до 3 лет) метод является практически единственно возможным для оценки офтальмотонуса в амбулаторных условиях.
Суточные измерения внутриглазного давления возможны у детей более старшего возраста (старше 5—6 лет), у которых исследование можно проводить без наркоза. Офтальмотонус определяют утром в 7 ч (в постели) ив 19 ч.
Эластотонометрия — метод определения реакции оболочек глаза при измерении офтальмотонуса тонометрами различной массы.
Тонография - метод исследования изменений уровня водянистой влаги с графической регистрацией внутриглазного давления. Позволяя выявлять нарушения оттока внутриглазной жидкости, метод имеет большое значение в диагностике и оценке эффективности лечения глаукомы, в том числе врожденной.
Сущность тонографии заключается в том, что на основе результатов продленной тонометрии, которую обычно проводят в течение 4 мин, вычисляют основные показатели гидродинамики глаза: коэффициент легкости оттока (С) и минутный объем водянистой влаги (Р). Коэффициент легкости оттока показывает, какой объем внутриглазной жидкости (в кубических миллиметрах) оттекает из глаза в минуту на каждый миллиметр ртутного столба фильтрующего давления. Исследование проводят с помощью электронного тонографа или применяют методы упрощенной тонографии.
Методика исследования с помощью электронного тонографа
Нестерова. Исследование проводят в положении больного лежа на спине. После эпибульбарной анестезии 0,5% раствором дикаина за веки вставляют пластиковое кольцо и устанавливают на роговицу датчик тонографа. В течение 4 мин графически регистрируют изменения внутриглазного давления.
По тонографической кривой и результатам проведенной предварительно калибровки прибора с помощью специальных таблиц определяют истинное внутриглазное давление (Ро), среднее тонометрическое давление (Pt) и объем вытесненной из глаза жидкости. Затем по специальным формулам вычисляют коэффициент оттока (С) и минутный объем внутриглазной жидкости (Е). Основные показатели гидродинамики можно определить, не производя расчеты, а пользуясь специальными таблицами.
Методы упрощенной тонографии.
- Измеряют внутриглазное давление тонометром Маклакова массой 10 г. После сдавления глаза в течение 3 мин склерокомпрессором массой 15 г вновь измеряют офтальмотонус. Об ухудшении оттока внутриглазной жидкости судят по уровню пост-компрессионного внутриглазного давления.
- Дважды внутриглазное давление измеряют тонометром Маклакова массой 5 и 15 г. Затем на 4 мин на роговицу устанавливают тонометр массой 15 г, после чего им измеряют офтальмо-тонус. По разнице диаметров кружков сплющивания до и после компрессии по таблице определяют и рассчитывают Р.
- Метод упрощенной тонографии по Гранту: после эпибульбарной анестезии устанавливают тонометр Шиотца на центр роговицы и измеряют внутриглазное давление (Р1). Не снимая тонометр в течение 4 мин, вновь измеряют офтальмотонус (Р2). Показатели гидродинамики и коэффициент вычисляют по таблице Фриденвальда.
Тонографию у детей до 3—5 лет осуществляют под наркозом. При интерпретации результатов тонографии у детей с врожденной глаукомой возникают определенные трудности в связи с изменением размеров и кривизны роговицы, а также с возможностью некоторого влияния анестетиков на показатели гидродинамики. Наиболее чувствительным тестом при гидрофтальме является показатель Беккера (P0/C), который в норме не превышает 100.
При оценке результатов тонографии у детей, особенно младшего возраста, необходимо учитывать возрастные нормы. При этом следует иметь в виду, что у здоровых детей до 3 лет, особенно на первом году жизни, показатели гидродинамики глаза отличаются от таковых у детей более старшего возраста. У детей первого года жизни Р0 составляет в среднем 18,08 мм рт. ст., С — 0,49 мм3/мин, Е —4,74 мм3/мин. У взрослых эти показатели равняются соответственно 15,0—17,0; 0,29— 0,31; 2,0.
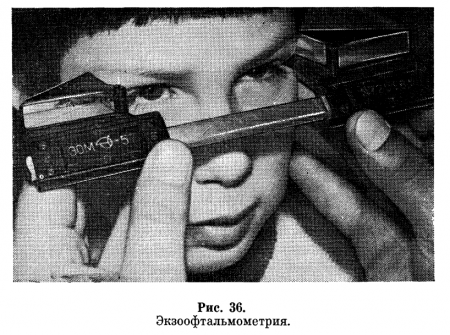
Экзофтальмометрия. Экзофтальмометрия — один из методов определения выстояния (выпячивание, экзофтальм) глаза из орбиты, которое особенно важно при ретробульбарных процессах (кровоизлияние, опухоль, лимфома, венозный тромбоз, диффузный токсический зоб и др.).
Трудности возникают в тех случаях, когда процесс двусторонний или отмечаются явления одностороннего энофтальма. В подобной ситуации необходимо рассматривать другие признаки, в том числе анамнестические и общие («кофейные пятна» на теле, гемангиомы в области головы, перелом костей орбиты и др.).
Методика экзофтальмометрии проста, наглядна, для проведения исследования требуется мало времени.
Для определения величины выстояния глаза используют специальное устройство — экзофтальмометр. Исследование проводят после того, как наружные ребра (ножки) прибора устойчиво установлены к наружным краям глазниц, при этом в документации (история болезни, амбулаторная карта) отмечают, насколько отодвинута передвижная рама.
Это нужно для того, чтобы повторное исследование проводили в идентичных условиях. В зеркальных полосках, укрепленных в металлических рамках, отражаются положения роговицы (+ и -), на минусовой пленке нанесена миллиметровая шкала от 0 до 30 мм. Врач определяет, какой цифре шкалы соответствует положение вершины роговицы, — это и является показателем экзофтальма. В процессе диагностики и лечения состояний, связанных с выстоянием глаза, показаны повторные экзофтальмометрии (рис. 36).
Кератометрия. Кератометрию используют уже при исследовании органа зрения у ребенка в родильном доме. Это необходимо для раннего выявления врожденной глаукомы. Кератометрия, которую может осуществить практически каждый человек, основана на измерении горизонтального размера роговицы с помощью линейки с миллиметровым делением или полоски листа из тетради в клетку.
Подставив линейку как можно ближе, например, к правому глазу ребенка, врач определяет деление на линейке, которое соответствует темпоральному краю роговицы, закрывая свой правый глаз, а соответствующее назальному краю — закрывая левый глаз. Таким же образом следует поступать, когда к глазу подносится «клеточная полоска» (ширина каждой клетки равна 5 мм).
Производя кератометрию, необходимо помнить возрастные нормы горизонтального размера роговицы: у новорожденного 9 мм, у 5-летнего ребенка 10 мм, у взрослого около 11 мм. Так, если у новорожденного она вписывается в две клетки полоски бумаги и остается маленький зазор, то это норма, а если выходит за пределы двух клеток, то возможна патология. Для более точного измерения диаметра роговицы предложены приборы - кератометр, фотокератометр (рис. 37).
Необходимо отметить, что при исследовании роговицы важно определить не только ее прозрачность, чувствительность, целость и размеры, но и сферичность. Особенно большое значение это исследование приобретает в последние годы в связи со все большим распространением контактной коррекции зрения. Для определения сферичности роговицы применяют кератоскопы.
Алгезиметрия. Важным критерием в диагностике, оценке тяжести и динамики патологического процесса является состояние чувствительности роговицы. Наиболее простым из известных способов, хотя и грубым, позволяющим получить лишь приблизительное представление о чувствительности роговицы, является алгезиметрия с помощью ворсинки ваты или волоска.
Для того чтобы не пугать детей, следует подносить ворсинку или волосок к глазу не прямо, а с височной стороны, делая это медленно, как бы незаметно, то правой, то левой рукой, слегка раздвигая веки (раскрывая глазную щель) другой рукой со стороны носа. Такое исследование позволяет судить о наличии выраженной чувствительности или значительном ее нарушении.
Более сложное, но вполне доступное и достаточно информативное исследование — определение чувствительности роговицы с помощью набора волосков (по Самойлову) различной упругости (0,5; 1,0; 3,0; 5,0; 10,0 и др.), которые можно фиксировать в расщелине конца спички. Предварительно на аналитических весах определяют упругость волосков (масса, сила движения, при которой волосок сгибается). Готовят, как правило, 4-6 разных волосков и каждый из них нумеруют.
Хранят волоски в коробочке (маленький стерилизатор для шприца). Сначала исследование проводят в разных точках по периферии и в центре роговицы (6— 8 точек и более), используя наименее упругий волосок. Если с помощью этого волоска чувствительность не определяется, то последовательно применяют волоски с большей упругостью. Чувствительность роговицы устанавливают по тому волоску, который вызвал реакцию.
Чувствительность в разных точках может быть различной, в этих случаях регистрируют чувствительность в каждой точке. Для того чтобы оценить динамику чувствительности роговицы в процессе заболевания и под влиянием лечения, необходимо сопоставлять результаты повторных исследований с исходными данными, но начинать исследование вновь необходимо, как и при первом исследовании, с волосков наименьшей упругости.
Наиболее совершенными приспособлениями для исследования и регистрации состояния чувствительности роговицы являются алгезиметры различной конструкции, которые предложены А. Н. Добромысловым и Б. Л. Радзиховским. Однако ими пользуются, как правило, в ходе научно-исследовательской и клинико-экспериментальной работы. На практике же достаточно провести исследование волосковой чувствительности роговицы, но обязательно в динамике и на каждом глазу.
Методы исследования слезных путей. Исследование слезных путей у детей необходимо проводить в родильном доме, а затем в течение всего первого полугодия жизни. Почти у 5% новорожденных носослезный проток закрыт желатинозной пробкой, которая растворяется в первые дни жизни в результате воздействия слизисто-слезной жидкости, содержащей фермент лизоцим, и путь для слезоотведения оказывается открыт.
Однако примерно у 1% новорожденных эта пробка не растворяется, а организуется в соединительнотканную перегородку, в результате чего слезоотведение оказывается невозможным. Кроме того, причиной нарушения проходимости слезных путей могут быть изменения в каждом из их отделов, а также в носу.
Первым признаком патологии слезных путей является постоянное слезостояние, а нередко и слезотечение. Для того чтобы установить причину или причины слезостояния и слезотечения, необходимо последовательно осуществить ряд исследований, начиная с простого визуального определения положения век по отношению к глазному яблоку.
В норме верхнее и нижнее веки соприкасаются с глазным яблоком, и, таким образом, можно считать, что в полной мере функционирует слезный ручей. Наличие выворота, заворота, колобомы век, лагофтальма и других изменений преимущественно края век могут быть причиной слезостояния и слезотечения.
Очень важно установить также, есть ли у новорожденного слезные точки, как они выражены и где расположены. Для этого необходимо слегка оттянуть каждое веко у внутреннего угла глазной щели и определить состояние каждой слезной точки. Если при обычном положении век слезные точки не видны и появляются только при нежном оттягивании века, то, значит, они расположены правильно. В норме слезные точки четко определяются в виде миниатюрного воронкообразного углубления в слезном бугорке.
Нажимая пальцем или стеклянной палочкой на область слезного канальца при оттянутом веке проверяют нет ли слизистого или иного отделяемого из слезных точек. Как правило, выделений из слезных точек при этой манипуляции не бывает.
Следующим этапом исследования является определение наличия и функционирования слезного мешка. С этой целью пальцем или стеклянной палочкой нажимают на кожу около нижневнутреннего угла глазницы, т. е. в области проекции слезного мешка. Веко при этом должно быть оттянуто от глазного яблока, чтобы была видна слезная точка.
Если при надавливании на данную область не наблюдается отделяемого из слезной точки или оно очень скудное, прозрачное и жидкое (слеза), то, значит, слезный мешок есть. Однако с уверенностью сказать, что он хорошо функционирует и имеет правильное расположение и размеры нельзя. Если же при данной манипуляции отмечается обильное слизистое или слизисто-гнойное отделяемое из слезных точек, то это свидетельствует о непроходимости носослезного протока.
В тех же редких случаях, когда при нажатии на область слезного мешка его содержимое выходит не через слезные точки, а через нос (под нижнюю носовую раковину), можно думать о неправильном строении и форме слезного мешка и проходимости костной части носослезного протока.
В заключение осматривают область нижней носовой раковины, определяют состояние носовой перегородки. Кроме того, обращают внимание на наличие или отсутствие (затруднение) носового дыхания.
После проведения визуально-мануальных исследований следует выполнить функциональные слезные и слезно-носовые пробы.
Функциональные пробы проводят в два этапа. Первый этап — оценка функниоиирования слезных путей от слезной точки до слезного мешка (канальцевая проба Веста), второй -от слезного мешка до выхода жидкости из-под нижней носовой раковины (слезно-носовая проба Веста). Слезно-носовую пробу Веста выполняют следующим образом.
Под нижнюю носовую раковину вводят рыхлый тампон ваты или марли; в конъюнктивальную полость инстиллируют 2—3 капли 1—3% раствора колларгола или флюоресцеина; отмечают время закапывания и время исчезновения красящего вещества из конъюнктивального мешка (в норме оно не должно превышать 3 5 мин).
Спустя 5 мин после закапывания красящего вещества каждую минуту пинцетом извлекают тампон из носа и устанавливают время появления его окрашивания.
Слезно-носовую пробу Веста считают положительной, если окрашивание тампона произошло в первые 7 мин после инсталляции красящего вещества, и слабоположительной или отрицательной, если окрашивание отмечено позже 10 мин либо вовсе не наступало.
В тех случаях, когда канальцевая или слезно-носовая пробы Веста либо обе вместе оказываются замедленными или отрицательными, следует провести диагностическое зондирование боуменовским зондом (№1). В процессе осторожного зондирования выявляют или свободную проходимость каждого из отделов слезных путей, начиная от слезной точки и кончая костной частью носослезного протока, или препятствие в каком-либо из отделов.
Перед зондированием или после него осуществляют промывание слезных путей. Для этого с помощью шприца и тупоконечной прямой или изогнутой иглы под давлением через верхнюю (в случае необходимости через нижнюю) слезную точку вводят слабый раствор антисептика, антибиотика, сульфаниламидного препарата, изотонического раствора хлорида натрия, лидазы.
Если раствор выделяется только через нос, то данная проба положительная, если и через нос, и через вторую слезную точку, то слабоположительная, а если только через вторую слезную точку, то отрицательная. В тех случаях, когда жидкость выделяется из этой же слезной точки, т. е. не проходит через канальцы, пробу считают резко отрицательной. Для того чтобы в таких случаях исключить наличие препятствия в носослезном протоке, вместе с оториноларингологом проводят ретроградное зондирование.
Наконец, для того чтобы окончательно установить локализацию и размеры патологии слезных путей, следует осуществить рентгенографическое исследование. В качестве контрастного вещества используют йодолипол, который вводят через слезные точки, после чего делают рентгеновский снимок. По рентгеноконтрастной картине выявляют стриктуры и дивертикулы, непроходимость различных отделов слезных канальцев, слезного мешка, костной части носослезного протока.
Только после последовательного проведения всех диагностических исследований можно поставить правильный диагноз и выбрать адекватный метод лечения (бужирование, зондирование, реконструктивная операция на слезных путях, в носу).
В связи с тем, что патология слезных органов состоит не только в нарушении слезоотведения, но и в изменениях слезопродуцирующего аппарата (слезная железа), необходимо знать, что о дисфункции слезной железы можно судить по показателям пробы Шпримера. Суть этой пробы состоит в том, что за нижнее веко на 3 -5 мин закладывают полоску фильтровальной бумаги шириной 0,5 см и длиной 3,5 см.
Если вся бумага в течение этого времени становится гомогенно-влажной, то это свидетельствует о нормальном функционировании железы, если же быстрее или медленнее, то, значит, отмечается соответственно ее гипер- или гипофункция.
Флюоресцеиновая проба. Флюоресцеиновую пробу проводят при подозрении на нарушение целости роговицы (кератиты, повреждения, дистрофия).
В конъюнктивальную полость (на роговицу) инсталлируют 1—2 капли раствора флюоресцеина (в тех случаях, когда нет раствора флюоресцеина, пробу можно выполнить с помощью раствора колларгола), а затем быстро промывают полость изотоническим раствором хлорида натрия или любыми глазными растворами антисептиков, антибиотиков, сульфаниламидных препаратов.
После этого комбинированным методом с помощью бинокулярной лупы, ручной или стационарной щелевой лампы осматривают роговицу и конъюнктиву. Если в роговице имеется дефект (нарушена целость эпителия и более глубоких ее слоев), то в этом месте будет видно желтовато-зеленоватое окрашивание. В процессе лечения заболевания (повреждения) роговицы пробу применяют многократно, что позволяет следить за динамикой процесса, эффективностью лечения и восстановлением ее целости.


Комментариев 0