Исследование функций глаза (Часть 1) | Руководство по детской офтальмологии

Описание
О наличии зрения у новорожденного можно судить по прямой и содружественной реакции зрачков на свет, а также возникновению при резком и внезапном освещении глаз феномена Пейпера, который выражается в сужении зрачка, смыкании век и сильном откидывании головы ребенка назад.В первые 2—3 нед жизни ребенок реагирует на появление в поле зрения ярких предметов поворотом глаз в их сторону и может в течение небольшого периода времени следить за движением этих предметов. Ребенок 1—2 мес уже способен достаточно длительно фиксировать обоими глазами движущийся предмет.
Для того чтобы получить представление о наличии форменного зрения у ребенка 2—5 мес, предлагают пользоваться ярко-красным шариком, диаметром 4 см, висящим на нитке на фоне окна. Ребенка постепенно приближают к шарику и отмечают расстояние, с которого он начинает следить за шариком глазами или тянется к нему рукой. Во время исследования рекомендуется слегка раскачивать шарик.
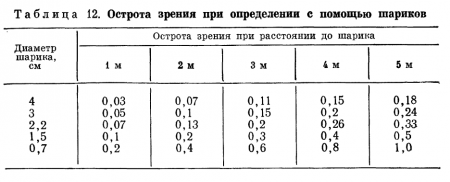
Аналогичную методику применяют также при обследовании детей 6—12 мес, однако при этом пользуются шариком диаметром 0,7 см. Если ребенок начинает различать шарик (появляются следящие движения) с расстояния 5 м, то острота зрения у него равна примерно 1,0, с 1 м — 0,2, с 50 см - 0,1.
Для определения остроты зрения у детей в возрасте 1—2 лет рекомендуется использовать следующую методику. Ребенка с повязкой на одном глазу вводят в светлую комнату длиной не менее 5 м. На полу комнаты начерчены концентрические дуги, расстояние между которыми равно 1 м. На дуге с отметкой 5 м находится белый шарик диаметром 4 см.
Ребенку показывают аналогичный шарик и просят его найти взором и принести тог шарик, который лежит на отметке 5 м. Если ребенок не справляется с этой задачей, то шарик кладут на отметку 4 м, 3 м и т. д., пока он не будет обнаружен. После того как ребенок находит шарик диаметром 4 см, его заменяют шариком меньшего размера. Для того чтобы судить о степени остроты зрения, пользуются данными, представленными в табл. 12.
У детей в возрасте 3 лет и старше остроту зрения определяют с расстояния 5 м по таблице с буквенными знаками или картинками (для дошкольников). Наибольшее распространение получили детские таблицы Орловой. Таблицу помещают на стенке осветительного аппарата на такой высоте, чтобы средний ряд знаков таблицы был примерно на уровне глаз ребенка. Его просят сидеть прямо и спокойно, не прищуривая глаза и не нагибаясь вперед.
Неисследуемый глаз выключают из акта зрения с помощью пластинки из пластмассы, металла или картона, поместив ее так, чтобы внутренний край этой пластинки находился на средней линии носа.
Если до обращения к врачу ребенок уже пользовался очками, то остроту зрения каждого глаза необходимо определять без очков и в очках. При исследовании очень важно применять одну и ту же методику и тщательно выполнять все правила, перечисленные в инструкции, которая прилагается к каждому аппарату для освещения таблиц. Правильно определить остроту зрения у детей дошкольного возраста не так просто, как кажется.
Целесообразно до исследования подвести ребенка к таблице и попросить назвать изображенные на ней картинки, чтобы он мог освоиться с тем, что от него потребуют. Вначале определяют остроту зрения лучше видящего, а затем хуже видящего глаза (если он заранее известен).
Авторы, утверждающие, что при этом ребенок может запомнить расположение картинок, в результате чего будет установлена более высокая острота зрения хуже видящего глаза, явно переоценивают возможности детей. Следует учитывать, что во время исследования дети устают, поэтому его лучше проводить следующим образом: начиная с верхней строки таблицы, показывать ребенку в каждой строке только по одной картинке.
Если он не сможет назвать ее, то следует предъявить для распознания все остальные картинки данной строки, выше расположенной строки и т. д., пока не будет правильно названо большинство картинок в одной строке. По этой строке определяют величину остроты зрения у обследуемого ребенка.
При остроте зрения ниже 0,1 рекомендуют определять ее не с помощью счета пальцев на разном расстоянии от глаз, а приближая обследуемого к таблице и вычисляя затем остроту зрения (V) по формуле:
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
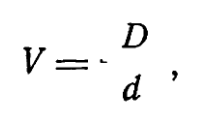
где d — расстояние, с которого велось наблюдение, м; D — расстояние, с которого виден данный знак при нормальном зрении, м (обычно отмечено на левой стороне таблицы). Однако и это не лучший способ исследования: два знака верхней строки больные, действительно, легко запоминают, что затрудняет правильную оценку остроты зрения. В таких случаях удобно пользоваться набором оптотипов Поляка или таблицами с переставленными строками.
Набор состоит из 6 кольцевых и 6 трехлинейных оптотипов различных размеров.
Следует отметить, что таблицы для определения остроты зрения у детей имеют существенные недостатки. Степень узнаваемости знаков одного и того же ряда в этих таблицах заметно варьирует и во многом зависит от уровня развития ребенка. Положенный в основу таблиц для взрослых принцип, согласно которому соотношение между деталью знака и самим знаком равно 1: 5, в детских таблицах не соблюдается.
В связи с этим остроту зрения у детей предлагают исследовать с помощью иной методики. Так, некоторые офтальмологи предпочитают при исследовании остроты зрения у детей 3—6 лег пользоваться таблицами, содержащими один разнонаправленный знак, например, букву Е с укороченной средней полосой или силуэт кисти руки человека с растопыренными пальцами. Испытуемый должен указать направление знака.
Можно использовать три знака — квадрат, круг и треугольник, нанесенные по одному на каждую грань куба. Кроме того, ребенку предъявляют объемные изображения тех же знаков. Во время определения остроты зрения он может, не называя фигур, показывать на эти изображения. Н. А. Пучковская и И. В. Клюка (1966) предлагают давать ребенку в руки листы картона с изображением знаков испытательной таблицы. При показе того или иного знака ребенок поднимает лист картона с соответствующим изображением.
В последнее время еще больше, чем испытательные знаки, изменяет способы их предъявления. Так, за рубежом значительное распространение получили транспарантные приборы, в которых испытательный знак изображен на молочном стекле, за которым находится источник света. Для предъявления испытательных знаков используют и так называемый коллиматорный способ. При этом способе знак предъявляют с близкого расстояния, но с помощью оптических устройств его изображение как бы переносится в бесконечность.
Наибольшее распространение получили проекторы испытательных знаков. Использование ярких источников света и хороших объективов позволяет получать вполне удовлетворительное изображение даже с расстояния 5—6 м. Однако для того чтобы повысить контрастность и резкость изображения, располагать проекторы предпочитают, как можно ближе к экрану. В практической работе чаще всего используют приборы типа ПЗ-1, ПЗ-01 и нистагм-аппарат.
При отсутствии форменного зрения важно выяснить, сохранилось ли у ребенка ощущение света или он абсолютно слеп. Это определяют по наличию или отсутствию прямой реакции зрачка на свет.
Статическая рефракция. Существуют объективные и субъективные методы определения рефракции. К первым относятся скиаскопия и исследование рефракции с помощью приборов рефрактометров, ко вторым — определение рефракции с помощью очковых линз и лазеррефрактометрия.
Определить рефракцию у детей в возрасте до 4 лет можно только с помощью скиаскопии, которая является основным методом объективного определения рефракции и у детей более старшего возраста.
У детей 4—5 лет и старше обычно удается исследовать рефракцию с помощью приборов, а также на лазерном анализаторе рефракции. Во всех случаях, когда позволяет возраст больного, целесообразно уточнить рефракцию с помощью оптимальной корригирующей линзы. При определении рефракции у старших школьников этот метод может быть использован как самостоятельный.
Точно определить статическую рефракцию глаза у детей можно только в условиях медикаментозного паралича аккомодации. Следует иметь в виду, что у новорожденных из-за недостаточной иннервации ресничной мышцы и ее неадекватной реакции на освещение глаза трудно вызвать расслабление аккомодации даже с помощью сильных циклоплегических средств.
Вследствие этого при скиаскопии у новорожденных «миопическую» рефракцию выявляют значительно чаще, чем это имеется в действительности. При повторном скиаскопическом исследовании, которое проводят у тех же детей спустя несколько месяцев после рождения, часто устанавливают другие, более точные показатели рефракции. «Игра аккомодации» и некоторая ее заторможенность затрудняют определение рефракции также у детей грудного возраста, у них нередко даже в условиях циклоплегии получают показатели рефракции, несколько сдвинутые в сторону миопии.
При первом исследовании рефракции с целью назначения очков в качестве циклоплегического средства лучше применять раствор сульфата атропина (детям до 2 лет включительно 0,3%. раствор, 3—7 лет — 0,5%, 8—14 лет — 1%). Его впускают по одной капле в оба глаза 2 раза в день утром и вечер на протяжении 3 дней и утром 4 дня. В этот день проводят скиаскопическое исследование.
При наличии псевдомиопии или подозрении на нее инстилляции раствора сульфата атропина проводят в течение 7 дней и скиаскопическое исследование выполняют на 4-й и 7-й день после начала атропинизации. Если полученные показатели скиаскопии совпадут, то атропинизацию прекращают. При различии в скиаскопических показателях, полученных при исследованиях, проведенных на 4-й и 7-й день, в 1,0 дптр и больше атропинизацию продолжают до 10 дней.
Если по каким-либо причинам (например, в связи с занятиями в школе) многодневная атропинизация нежелательна, то можно применить метод дробной инстилляции раствора сульфата атропина: три капли его впускают в глаз с 5-минутными интервалами и через 45 мин проводят скиаскопическое исследование.
Родителей ребенка, которому назначены инстилляции раствора атропина, необходимо ознакомить с правилами его применения и возможными токсическими проявлениями. Атропин целесообразно выписывать на специальных рецептурных бланках с отпечатанной на обороте памяткой для родителей «Как пользоваться раствором атропина».
При выраженной светобоязни на время атропинизации можно рекомендовать носить затемненные очки. Если появились признаки отравления атропином (резкое покраснение кожных покровов и слизистых оболочек, возбуждение, сухость во рту), то следует прекратить инстилляции раствора атропина и произвести скиаскопию в условиях его неполного циклоплегического действия.
При повторных определениях рефракции с целью назначения очков, а также при исследовании ее с другими целями (табл. 13) можно использовать 1—2% раствор циклоборина, 1% раствор гоматропина, 0,5—1% раствор амизила или 0,25% раствор скополамина. Раствор скополамина инстиллируют по 1 капле 1 раз, растворы других препаратов — по 1 капле 2 раза с интервалом 10 мин. Рефракцию определяют через 45 мин.
Скиаскопию проводят по следующей методике. Врач сидит напротив больного, обычно на расстоянии 0,67 см или 1 м, освещает зрачок исследуемого глаза скиаскопом или зеркалом офтальмоскопа и, поворачивая его вокруг горизонтальной или вертикальной оси в одну и другую сторону, наблюдает за характером движения светового пятна в области зрачка.
При скиаскопии плоским зеркалом с расстояния 1 м в случае гиперметропии, эмметропии и миопии меньше 1,0 дптр пятно на зрачке движется в ту же сторону, что и зеркало, а при миопии больше 1,0 дптр - в противоположную сторону. При применении вогнутого зеркала соотношения обратные. Отсутствие движения светового пятна в области зрачка при скиаскопии и плоским, и вогнутым зеркалом свидетельствует о том, что у обследуемого миопия 1,0 дптр.
Таким способом определяют вид рефракции. Для установления ее степени обычно пользуются методом нейтрализации движения пятна. При миопии больше 1,0 дптр к исследуемому глазу приставляют скиаскопическую линейку с отрицательными линзами, начиная со слабых и переходя к более сильным, пока движение пятна на зрачке не прекратится.
Степень миопии определяют, прибавляя к силе нейтрализующего стекла 1,0 дптр (поправка на расстояние). При гиперметропии, эмметропии и миопии меньше 1,0 дптр аналогичную процедуру проводят с положительными линзами и степень рефракции определяют, отнимая 1,0 дптр от силы линзы, при которой прекращается движение Пятна на зрачке.
При астигматизме делают то же по отдельности в двух главных меридианах. При исследовании с расстояния 67 и 50 см к силе стекла прибавляют или от нее отнимают 1,5 и 2,0 дптр соответственно.
В общем виде эти вычисления производят по формуле:
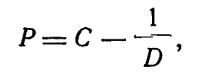
где Р — рефракция исследуемого глаза в дптр (миопия со знаком -, гиперметропия со знаком +); С- сила нейтрализующей линзы в дптр; В — расстояние, с которого производится исследование, в метрах.
Для того чтобы при скиаскопии получить более точные данные, можно рекомендовать:
- по возможности использовать электроскиаскоп, а при его отсутствии — плоское зеркало и лампу накаливания с прозрачным баллоном (меньше площадь источника света); при исследовании с помощью плоского зеркала (в сравнении с вогнутым) тень более резкая и гомогенная, движения ее легче оценить, для перемещения тени требуются меньшие повороты зеркала;
- проводить скиаскопию с расстояния 67 см, которое практически легче соблюдать в течение всего времени исследования, особенно при определении рефракции у детей младшего возраста, когда держать скиаскопическую линейку перед исследуемым глазом приходится самому врачу;
- просить обследуемого при исследовании глаза в условиях циклоплегии смотреть на отверстие зеркала, а при исследовании в тех случаях, когда аккомодация не расслаблена, — мимо уха врача на стороне исследуемого глаза;
- держать линейку вертикально и на стандартном расстоянии от глаза (примерно 12 мм от вершины роговицы), при использовании дополнительной насадки 10,0 дптр поворачивать ее к исследуемому глазу;
- в том случае, если пятно остается неподвижным при смене ряда линз, то за показатель скиаскопии принимать среднеарифметическое силы этих линз.
При проведении скиаскопии в условиях циклоплегии могут встретиться следующие трудности. Световое пятно движется в различных направлениях и нейтрализуется разными линзами на разных участках зрачка — так называемый симптом ножниц.
При этом имеется неправильный астигматизм, чаще всего обусловленный несферической формой роговицы. Диагноз в этом случае уточняют с помощью офтальмометра и щелевой лампы. Если имеется какая-либо закономерность в движении пятна, например, различный его характер в центре и на периферии зрачка, то следует нейтрализовать его движение в центральной зоне.
Отмечается неустойчивый, меняющийся характер движения пятна во время исследования. Это свидетельствует о недостаточности циклоплегии; если она была кратковременной, то следует перейти к длительной, если длительной, то необходимо продолжить инсталляцию атропина.
Могут возникать трудности при монокулярном скиаскопическом исследовании глаза с низкой остротой зрения и неустойчивой нецентральной фиксацией. Вследствие постоянного перемещения этого глаза во время исследования будет определяться рефракция не области желтого пятна, а других нецентральных участков сетчатки.
В таких случаях ведущему глазу предъявляют для фиксации какой-либо предмет, передвигают его и с помощью содружественных движений устанавливают плохо видящий глаз в положение, при котором световой блок офтальмоскопа или скиаскопа расположится в центре роговицы. Больного просят продолжать фиксировать предмет ведущим глазом и проводят скиаскопию другого глаза.
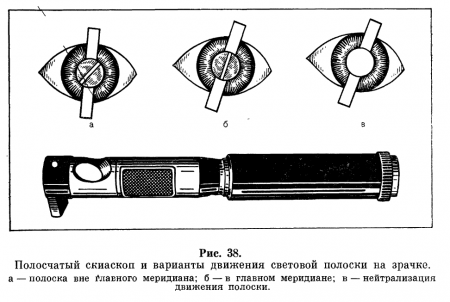
Для уточнения рефракции глаз при астигматизме можно использовать штрих-скиаскопию или полосчатую скиаскопию. Исследование осуществляют с помощью специальных скиаскопов, имеющих источник света в виде полоски, которую обследуемый может устанавливать в разных положениях (рис. 38).
Установив световую полоску прибора в нужном положении (так, чтобы при переходе на зрачок ее направление не изменялось), скиаскопируют по общим правилам в каждом из найденных главных меридианов, добиваясь прекращения движения полоски; в этот момент полоска на зрачке исчезает, свечение всего зрачка сразу же сменяется чернотой.
Уточнить данные, полученные при скиаскопии, позволяет цилиндроскиаскопия. Вначале проводят обычную скиаскопию с линейками, ориентировочно определяют положение главных меридианов астигматического глаза и силу линз, при использовании которых прекращается движение пятна в каждом из них.
Пациенту надевают пробную оправу и устанавливают в гнезде против исследуемого глаза сферическую и астигматическую линзы, которые должны обеспечить одновременное прекращение движения пятна в обоих главных меридианах.
Проводят скиаскопию в обоих меридианах. Прекращение движения пятна в одном и другом направлениях свидетельствует о том, что скиаскопические показатели рефракции определены правильно. Если движение пятна прекращается в направлении оси цилиндра и не прекращается в сторону его деятельного сечения, то цилиндр ослабляют или усиливают до тех пор, пока движение прекратится.
При сохранении движения пятна в обоих направлениях сначала добиваются прекращения движения в направлении оси цилиндра, подобрав соответствующую сферу, а затем — в перпендикулярном направлении с помощью подобранного цилиндра. Если пятно движется не по направлению оси цилиндра или его деятельного сечения, а между ними (чаще всего примерно под углом 45° к ним), то, значит, ось цилиндра стоит неправильно. При этом поворачивают цилиндр в оправе до тех пор, пока направление движения пятна не совпадает с направлением оси.
Добиваются нейтрализации движения пятна в обоих главных сечениях. Затем уменьшают силу положительной или увеличивают силу отрицательной сферической линзы в зависимости от расстояния, с которого производили скиаскопию: при расстоянии 1 м-на 1,0 дптр, 67 см —на 1,5 дптр, 50 см —на 2,0 дптр. Полученная сфероцилиндрическая комбинация соответствует рефракции данного глаза.
Для объективного определения рефракции, степени астигматизма и направления главных меридианов у детей 4 лет и старше, особенно в тех случаях, когда скиаскопическое исследование не позволяет получить четкие результаты, можно применить специальный прибор — рефрактометр или офтальмометр.
Однако следует иметь в виду, что фиксация расположенной близко от глаза оптической части рефрактометра вызывает у обследуемого ребенка импульс к напряжению аккомодации. В связи с этим при исследовании с помощью этого прибора даже в условиях циклоплегии обычно определяется несколько более сильная рефракция, сдвинутая в сторону близорукости.
Не следует также переоценивать возможности офтальмометра. С помощью этого прибора можно определить только роговичный астигматизм, который, как правило, отличается от общего астигматизма глаза: общий прямой астигматизм обычно несколько меньше, а общий обратный несколько больше, чем роговичный астигматизм. Могут не совпадать, особенно при небольших степенях астигматизма (до 2,0—3,0 дптр), также направления главных меридианов для общего и роговичного астигматизма.
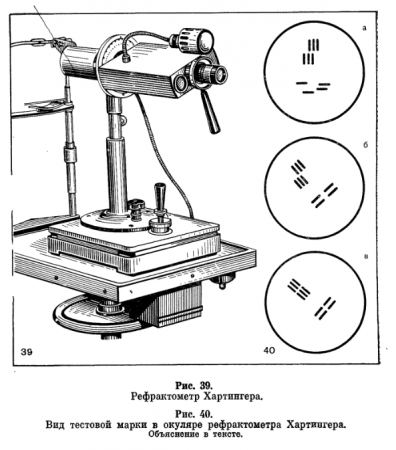
Из приборов, применяемых для объективного определения рефракции, наиболее совершенным и распространенным является рефрактометр совмещения Хартингера (рис. 39, 40). Пределы измерений рефрактометра Хартингера от —20,0 до +20,0 дптр, точность измерений до 0,25 дптр.
Предложена призматическая насадка к рефрактометру. Одна сторона призмы обращена книзу, а вторая, перпендикулярная к ней, — к тубусу прибора. Это позволяет исследовать рефракцию у спящего ребенка, находящегося в горизонтальном положении.
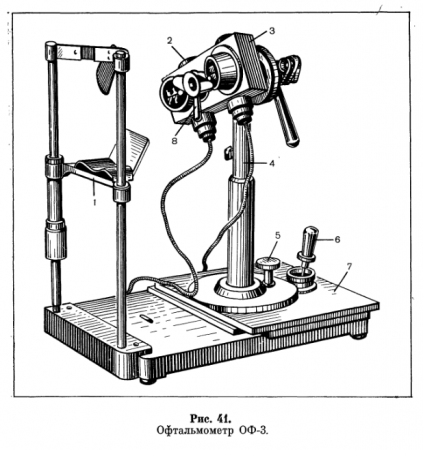
Офтальмометр (рис. 41) основан на измерении расстояния между изображениями фигурок, отраженных от роговицы.
Офтальмометрию проводят в темной комнате. Голову обследуемого фиксируют на специальной подставке. После включения осветительной системы прибора и правильной его установки на роговице исследуемого глаза получаются изображения двух фигурок — лесенки и прямоугольника, которые врач видит через окуляр оптической трубы.
С помощью особого винта обе фигурки перемещают до соприкосновения друг с другом и совмещения линий, делящих каждую из них пополам. Такая установка соответствует положению одного из главных меридианов, определяемого по шкале. Затем прибор поворачивают на 90 в положение второго главного меридиана.
При этом фигурки либо расходятся, либо находят друг на друга. По степени совмещения лесенки и прямоугольника судят о величине роговичного астигматизма: каждая ступенька лесенки соответствует 1 дптр. В новых моделях офтальмометра степень астигматизма и направление главных меридианов определяют непосредственно по шкале.



Комментариев 0