Воспаления роговицы (Кератиты) (Часть 1) | Руководство по детской офтальмологии

Описание
Кератиты (keratitis) составляют примерно 0,5% в структуре детской глазной заболеваемости, однако из-за выраженных остаточных помутнений часто приводят к снижению зрения (до 20% случаев слепоты и слабовидения).
Ведущий признак кератита — наличие воспалительного инфильтрата (инфильтратов) в разных отделах роговицы, характеризующегося многообразной формой, величиной, различной глубиной залегания, цветом, чувствительностью, васкуляризацией.
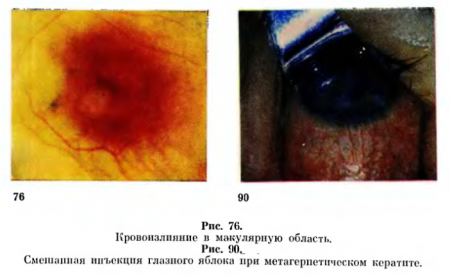
Очень рано кератит можно заподозрить при возникновении светобоязни, блефароспазма, слезотечения, чувства инородного тела в глазу (засоренность), боли, а также перикорнеальной инъекции. Инъекция может быть также конъюнктивальной, т. е. смешанной (рис. 90). В связи с тем, что воспаление роговицы характеризуется потерей ее прозрачности, возникает различной степени снижение зрения.
Цвет инфильтратов зависит от их клеточного состава. Так, при небольшом количестве лейкоцитов инфильтраты имеют серый цвет, с увеличением гнойной инфильтрации помутнение роговицы приобретает желтоватый, а после ее исчезновения — белесоватый оттенок. Свежие инфильтраты имеют расплывчатые границы, а в стадии обратного развития — более четкие.
При появлении в роговице инфильтрата теряется ее прозрачность, сферичность, зеркальность и блеск, что, как правило, обусловлено в первую очередь нарушениями целости эпителия. При многих видах кератитов, особенно поверхностных, эпителий в области инфильтрации разрушается, отслаивается и эрозируется. В этом легко убедиться, если капнуть на роговицу 1- 2% раствор щелочного флюоресцеина, который окрашивает эрозцрованную поверхность в зеленоватый цвет. Глубокие инфильтраты могут изъязвляться.
Чаще всего к инфильтратам роговицы из области лимба подходят или в них врастают (окружают, пронизывают) поверхностные либо глубокие сосуды (паннус). Поверхностные сосуды имеют ярко-красный цвет. Они древовидно ветвятся и анастомозируют. Глубокие сосуды проникают в толщу роговицы из эписклеры и склеры.
Они менее ярко окрашены, имеют вид кисточек, щеточек, а также прямолинейный ход, что обусловлено особенностями условий новообразования сосудов и плотностью ткани роговицы. Как правило, сосуды в роговице появляются в период прогрессирования заболевания.
Появление сосудов в роговице положительно влияет на рассасывание инфильтрата и служит компенсаторным, защитным актом, однако при врастании сосудов снижается прозрачность роговицы. Поверхностный или глубокий паннус при различных кератитах имеет разнообразную локализацию и интенсивность, что отличает его от своеобразного паннуса при трахоме, когда он располагается почти исключительно в верхнем сегменте лимба и роговицы, спускаясь все ниже и ниже, иногда поражая всю роговицу.
Наиболее частый исход кератитов — помутнение роговицы. Оно обусловлено не столько прорастанием сосудов, сколько соединительнотканным перерождением (рубцевание) ее глубоких нерегенерирующих структур и, как правило, не подвергается полному обратному развитию. В связи с этим при кератитах отмечается стойкое снижение остроты зрения разной степени.
В зависимости от свойств возбудителя кератиты могут сопровождаться изменением чувствительности роговицы. При этом возможно, как снижение, даже потеря, так и повышение (токсико-аллергические процессы) чувствительности. Снижение чувствительности роговицы может отмечаться не только в больном, но и в здоровом глазу, что свидетельствует об общем нарушении нервной трофики (герпес и др.).
Клинические проявления определенных видов и форм кератитов могут варьировать у детей разного возраста в зависимости от общего исходного состояния их организма, свойств возбудителя, путей его распространения и локализации поражения, а также от состояния оболочек глаза.
Для того чтобы облегчить диагностику, а также выбор и осуществление лечения в детской практике целесообразно различать кератиты только по этиологическому принципу — бактериальные, вирусные, аллергические, обменные (табл. 23).
Ниже приведена классификация кератитов у детей.
В последние два десятилетия у детей наблюдаются в основном герпетические, стафило- и стрептококковые и токсико-аллергические кератиты. Изредка встречаются туберкулезно-метастатические и еще реже — сифилитические, а также грибковые кератиты. Как осложнения при повреждениях глаз развитаются посттравматические кератиты.
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
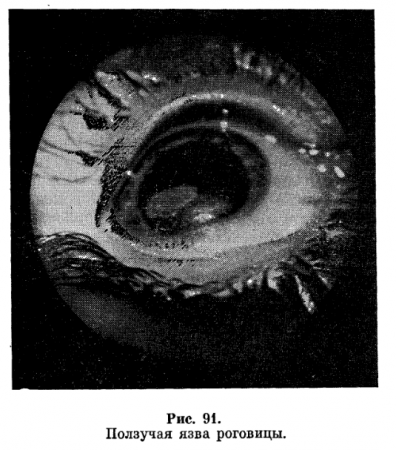
Бактериальные кератиты. Ползучая язва роговицы (Ulcus semens). Заболевание характеризуется сильными режущими болями в глазу, слезо- и гноетечением, светобоязнью, блефароспазмом, выраженной смешанной инъекцией и хемозом. Инфильтрат в роговице имеет серовато-желтоватый цвет. В первые сутки он распадается, в результате чего образуется язва дисковидной формы с гнойным кратерообразным дном (рис. 91).
Один край этой язвы — регрессирующий, гладкий, другой - прогрессирующий, подрытый, желтый; в этом месте всегда отмечаются диффузные помутнения и инфильтрация роговицы.
Прогрессирующий край быстро растет, и в течение нескольких дней язва захватывает большую часть роговицы. Сосуды, глубокие или поверхностные, к язве обычно не подходят. За короткий период в процесс вовлекается сосудистая оболочка. Нарастают боли в глазу, цвет радужки становится желто-зеленым, зрачок принимает неправильную форму из-за возникновения мощных задних спаек. На дне передней камеры образуется гипопион желтого цвета и жидкой консистенции, состоящий из фибрина и лейкоцитов.
Могут наступить лизис (растворение) роговицы и ее прободение. Если инфекция через прободное отверстие попадает внутрь глаза, то развивается острое воспаление всех оболочек глаза (панофтальмит).
Язва роговицы встречается преимущественно у детей, проживающих в сельской местности, где возникновение язвы почти всегда связано с нарушениями целости эпителия роговицы во время уборки и обмолота колосовых культур, заготовления сенажа и др.
Находящиеся в конъюнктивальной полости плазмокоагулирующие штаммы бактерий, чаще всего пневмококки, стафило- и стрептококки, диплобацилла, синегнойная палочка и др., внедряются в поврежденную роговицу и, обладая мощными протеолитическими свойствами, вызывают бурный, молниеносный, воспалительно-некротический процесс.
Лечение язвы роговицы состоит прежде всего в общем и местном применении ударных доз антибиотиков и сульфаниламидных препаратов. Незамедлительно следует устранить (купировать) боль в глазу путем закапывания анестетиков, лучше 5% раствора новокаина, через каждый час.
Антибактериальные, нейротрофические, регенераторные и другие препараты в виде капель и мази вводят в конъюнктивальный мешок форсированным методом через каждые 5 мин в течение часа с последующим часовым перерывом, а затем вновь в продолжение часа и так 3—4 раза в день на протяжении 3—5 дней, т. е. до стихания процесса и начала эпителизации язвы.
Предварительно перед инстилляциями глаза промывают слабыми дезинфицирующими растворами, а также очень слабыми растворами кислот и щелочей для подкисления или ощелачивания среды конъюнктивального мешка в зависимости от свойств возбудителя.
Одновременно с сульфаниламидными препаратами и антибиотиками применяют витаминные капли, а также мидриатики или миотики (2—3 раза в день) в зависимости от глубины язвы. При быстром течении процесса, когда имеется опасность прободения роговицы, производят крио- и диатермокоагуляцию прогрессирующего края, парацентез и промывание передней камеры антибиотиками широкого спектра действия; при не утихающих болях в области глаза и торпидном течении процесса назначают периорбитальные новокаиновые блокады.
Внутрь назначают анальгетики (салицилаты), десенсибилизаторы (глюконат кальция, супрастин и др.). В период выздоровления проводят рассасывающую терапию (дионин, лидаза и др.) в виде капель и электро(фоно)фореза. Кортикостероиды и ферменты в активной стадии болезни противопоказаны, а в стадии регенерации. -полезны. Нередко в последующем (через .6 - 12 мес) можно ликвидировать бельмо с помощью наиболее оптимального варианта, кератопластики или кератопротезирования.
Катаральная язва роговицы (Ulcus catarrhalis). Катаральная язва роговицы, или поверхностный катаральный кератит, характеризуется тем, что на фоне бактериального конъюнктивита, заболеваний края век (блефарит и др.) или слезных органов (дакриоцистит) по краю роговицы концентрично лимбу появляются небольшие сероватые инфильтраты.
Они располагаются преимущественно поверхностно — в эпителйи и под ним. Возникновение инфильтратов сопровождается перикорнеальной инъекцией, светобоязнью, слезотечением и блефароспазмом. Нередко ощущается боль. Инфильтраты в одних случаях склонны к обратному развитию без рубцевания, в других сливаются, некротизируются, после чего образуются более или менее глубокие язвы в виде дугообразно изогнутых канавок, оставляющие после себя помутнение роговицы.
Процесс обычно вялый, но продолжительный. Сравнительно (благоприятное течение данного вида кератита обусловлено слабой вирулентностью и патогенностью, возбудителя и устойчивостью роговицы. Этиологический диагноз основывается на клинических данных и результатах лабораторных исследований (соскоб, посев).
Лечение катаральной язвы роговицы состоит в общем и местном применении антибиотиков и сульфаниламидных препаратов, к которым чувствительна бактериальная флора. Антибиотики, сульфаниламидные препараты, амидопирин, витамины и рассасывающие средства назначают в виде форсированных инстилляций (по 4- 5 циклов в день в течение 7—10 дней). Перед закапыванием этих препаратов обязательно вводят анестетики (лучше 5% раствор новокаина) и промывают полость подогретым раствором одного из антисептиков.
Назначают также мидриатики, чаще короткого действия (1% раствор гоматропина, 0,25% раствор скополамина), 2—3 раза в день, витаминные капли и мази.
В периоде стихания и обратного развития болезни проводят более активную рассасывающую терапию в виде электро(фоно) фореза ферментов, тканевых препаратов и др. Показана также общая и местная десенсибилизирующая терапия (кортикостероиды, хлорид кальция, супрастин и др.). Принимают меры к устранению источника заражения.
Необходимо помнить, что каждая патогенная флора, вызывающая язвы роговицы, развивается в определенной среде и обладает чувствительностью не ко всем антибиотикам и сульфаниламидным препаратам. Так, например, при диплобациллярной язве антибиотики и сульфаниламидные препараты неэффективны.
Их назначение без результатов лабораторных исследований лишь задержит применение нужных медикаментов (сульфат цинка), а следовательно, создаст условия для ухудшения течения процесса.
Еще один пример. Развитию пневмококка способствует щелочная среда, следовательно, при наличии таковой показаны промывание глаз 2% борной кислотой. В случае обширных рубцовых изменений через 6 12 мес после выздоровления может быть произведена кератопластика или кератопротезирование.
Туберкулезные кератиты. К туберкулезным кератитам относят гематогенные метастатические кератиты. На роговицу процесс может распространиться из ресничного тела через венозный синус склеры (ПТлеммов канал), радужки при образовании передних спаек, влаги передней камеры с роговичных преципитатов, со слизистой оболочки или с кожи век.
Клинически, как правило, различают две основных формы туберкулезного метастатического кератита — глубокий диффузный и глубокий ограниченный. Поражается, как правило, один глаз.
Диагноз туберкулезного метастатического кератита устанавливают на основе клинико-лабораторных данных и сведений о предшествующих заболеваниях.
Глубокий диффузный кератит (keratitis profundus diffusus) проявляется смешанной инъекцией сосудов глазного яблока с преобладанием перикорнеальной, незначительной светобоязнью и слезотечением. Роговица выглядит полиморфно-диффузно мутной. В глубине этого помутнения роговицы при биомикроскопии видны отдельные серовато-желтые инфильтраты разных размеров.
С области наружного и внутреннего лимба к этим инфильтратам тянутся вновь образованные сосуды. Близ инфильтратов они дихотомически ветвятся и охватывают их, т. е. инфильтраты находятся как бы в корзиночках. Эти инфильтраты могут распространяться со стороны эндотелия и глубоких слоев на средние и поверхностные слои, сопровождаясь изъязвлением.
Обычно инфилыграты не склонны к слиянию и проходят самостоятельный цикл развития. На эндотелии роговицы могут обнаруживаться полиморфные серовато-желтоватые преципитаты. Нередко в воспалительный процесс вовлекается и радужка. Течение заболевания длительное, отмечаются ремиссии. Помутнения роговицы не склонны к просветлению. Зрение неуклонно и резко снижается.
Глубокий ограниченный (склерозирующий) кератит (keratitis profundus circumscriptus), так же как и диффузный, развивается с явлениями раздражения глаза. Чаще в наружной половине склеры вблизи лимба появляется секторообразный участок выраженной гиперемии и отека. От этого участка в средние и глубокие слои роговицы начинают распространяться единичные или множественные серовато-белые инфильтраты.
Эпителий над ними приподнят и «истыкан». Васкуляризация роговицы вначале выражена незначительно. Течение заболевания длительное, наблюдаются рецидивы. Обычно к нему присоединяется воспаление сосудистой оболочки (передний увеит, иридоциклит).
Через месяцы, а иногда и годы в тех местах, где раньше были инфильтраты, даже невооруженным глазом можно обнаружить диффузное белесоватое языкообразное помутнение роговицы, локаливующееся преимущественно у лимба. Область лимба в этом месте не контурируется. Примыкающая склера имеет аспидно-серый цвет и может быть даже немного истончена. На участках склерозированной роговицы и лимба видны вновь образованные сосуды.
Лечение туберкулезных метастатических кератитов проводит окулист совместно с фтизиатром. Оно включает в себя общее и местное применение специфических антибактериальных и десенсибилизирующих препаратов в сочетании с комплексом витаминов группы В. Кроме того, назначают высококалорийную диету с ограничением углеводов и солей.
Рекомендуют производить инсталляции не только антибактериальных средств, но также кортикостероидов, мидриатиков короткого действия, салицилатов (амидопирин), сульфаниламидных препаратов. Рано начинают проводить рассасывающую терапию (дионин, йодид калия, лидаза, кислород и др.).
Лечение продолжают в течение 2 мес в условиях стационара. Вопрос о продолжении общего этапного (санаторное) лечения после клинического излечения кератита решает фтизиатр.
Переболевшие дети должны находиться под диспансерным наблюдением в специализированном диспансере и глазном кабинете. Под влиянием комплексной терапии даже в отдаленные сроки нередко наступает заметное просветление роговицы, особенно у детей дошкольного возраста, зрение значительно повышается.
Сифилитический кератит (keratitis syphiliticus). Заболевание может быть врожденным и приобретенным. Сифилитический кератит встречается очень редко, чаще развивается при врожденном сифилисе. Процесс носит паренхиматозный характер. Явления воспаления возникают в задних слоях роговицы, ее строме. Обычно заболевают дети в возрасте от 5 лет и старше. Кератит нередко является одним из признаков триады Гетчинсона.
В клинике паренхиматозного кератита чаще наблюдаются три последовательных периода:
- прогрессивный период, или период инфильтрации, характеризуется тем, что внезапно среди полного здоровья в лимбе появляется сероватое матовое помутнение. При детальном биомикроскопическом исследовании устанавливают, что это помутнение состоит из инфильтратов, расположенных в средних и задних слоях роговицы. Отдельные инфильтраты сливаются между собой (в отличие от туберкулезных), постепенно помутнение достигает центра, и, наконец, вся роговица становится мутной, как матовое стекло, но изъязвления не наступает (как при туберкулезе). Поверхность роговицы над помутнением шероховатая. Явления раздражения сначала выражены нерезко, однако по мере увеличения инфильтрации появляются светобоязнь, блефароспазм, слезотечение и боль. В процесс вовлекается сосудистая оболочка, возникает иридоциклит. Имеется смешанная инъекция глаза, резко нарушаются зрительные функции. Период инфильтрации длится около 3—4 нед;
- период васкуляризации характеризуется тем, что из лимба в роговицу начинают прорастать сосуды. Они располагаются в глубоких слоях, идут прямолинейно, не разветвляются, не анастомозирущт и имеют вид щеточек (а не корзиночек, как при туберкулезе). Количество сосудов может быть настолько большим, что васкуляризированная роговица напоминает спелую вишню. Зрение значительно снижено. Процесс сопровождается явлениями ирита и циклита. Этот период продолжается в среднем 6 -8 нед;
- регрессивный период, или период рассасывания помутнений, проявляется постепенным уменьшением признаков раздражения и воспаления. Периферия роговицы медленно просветляется, позже рассасываются помутнения и в центральной части.
Уменьшаются боли, светобоязнь, инъекция глаза. По мере рассасывания помутнений зрение восстанавливается. Рассасывание идет очень медленно и может продолжаться больше года.
При сифилитическом кератите, как правило, поражаются оба глаза, однако чаще второй глаз вовлекается в патологический процесс через недели, месяцы, а иногда и годы. Могут возникать рецидивы болезни, но не ранее чем через год.
Различают лимбальную, центральную (инфильтраты в центральной части глубоких слоев роговицы), кольцевую и аваскулярную (бессосудистая) формы сифилитического кератита.
Диагностика и дифференциальная диагностика сифилитического кератита основывается на том, что при этом заболевании выявляются положительные специфические серологические реакции (Вассермана, Нонне — Аппельта и др.), а также пять характерных клинических признаков:
- цикличность;
- двустороннее поражение;
- отсутствие изъязвлений роговицы;
- сопутствующий ирит или иридоциклит;
- восстановление зрения.
Сифилитический кератит необходимо дифференцировать в основном от туберкулезного метастатического кератита.
Приобретенный сифилитический керитат, как правило, односторонний, течение его более легкое и продолжительность заболевания меньше. Прогноз при приобретенном сифилитическом кератите, как правило, благоприятный. В 70% случаев зрение в той или иной мере восстанавливается, однако в ряде случаев на роговице могут оставаться стойкие помутнения (бельма).
Лечение паренхиматозного кератита осуществляют в кожно-венорологическом диспансере. Не нужно забывать о том, что основным заболеванием является врожденный сифилис, поэтому в первую очередь проводят специфическую терапию сифилиса антибиотиками, а затем препаратами ртути, мышьяка и др.
Местное лечение в основном должно быть направлено на блокирование воспаления, рассасывание инфильтрата и инактивацию ирита и иридоциклита. С этой целью проводят форсированные инстилляции антибиотиков, салицилатов, витаминов, циклофосфана, а также энергичную атропинизацию (1% раствор атропина или мазь).
Если с помощью атропина не удается максимально расширить зрачок, то применяют следующий метод: сначала инсталлируют 1% раствор кокаина, затем через 3—5 мин закапывают 1% раствор атропина (а иногда 10% раствор атропина или мезатона) и спустя 15 -20 мин делают аппликацию с 0,1% раствором адреналина в течение 10 -15 мин. Показания пиявки на область виска, а также тепло на глаз в любом виде парафин, лампа-солюкс, грелка и др.).
Особенно важное значение имеет применение кортикостероидов в ранние сроки. Форсированные инсталляции, а нередко и субконъюнктивальные инъекции этих препаратов во многих случаях способствуют быстрому улучшению состояния роговицы. Иногда их применение вызывает абортивное течение процесса: быстро исчезает инфильтрация в роговице и запустевают сосуды.
По мере стихания воспалительных явлений для рассасывания помутнений можно назначать фонофорез дионина, лидазы, алоэ и др. Если спустя 2 года после активного лечения в роговице все же осталось помутнение и в результате этого резко снижено зрение (менее 0,2), то может быть произведена кератопластика или кератопротезирование.
Инфекционно(токсико)-аллергические кератиты. Фликтенулезный кератит (keratitis phlyctaenulosus). Фликтенулезный, или скрофулезный, кератит в недалеком прошлом был самым распространенным заболеванием глаз у детей, преимущественно дошкольного возраста. Наиболее частой его причиной была туберкулезная интоксикация.
В настоящее время в связи с ранней обязательной профилактикой этой патологии, а также благодаря высокому санитарно-гигиеническому уровню, хорошим жилищным условиям и полноценному питанию случаи туберкулезной интоксикации и заболевания туберкулезом в СССР значительно снизились.
Это привело к резкому уменьшению заболеваемости скрофулезом. Среди детского городского населения случаи скрофулеза глаз стали единичными.
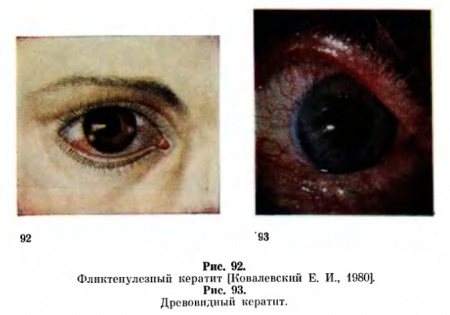
Фликтенулезный кератит - острое заболевание с резко выраженными признаками воспаления роговицы (рис. 92). Фликтена представляет собой субстрат неспецифического воспаления, в ней нет возбудителя болезни.
Она состоит из эпителиоидных, лимфоидных и гигантских клеток, по строению напоминает папулу, возникающую на коже после реакции Пирке. Пузырек под влиянием пролиферативных процессов преобразуется в узелок. В зависимости от локализации, величины фликтен и васкуляризации роговицы принято различать несколько разновидностей кератита: поверхностный фликтенулезный; глубокий инфильтративный (краевой инфильтрат, краевая язва); фасцикулярный (иучочковидный); паннозный; некротический. У детей встречаются преимущественно фасцикулярный и поверхностный кератит.
Фликтены располагаются или вблизи от лимба, или на центральных участках роговицы, занимая ее поверхностные или глубокие слои. Прогрессирование процесса обычно наблюдается у ослабленных детей и приводит к тому, что фликтены, расположенные в любой части роговицы, изъязвляюсь, захватывают строму вплоть до задней пограничной пластинки. В зависимости от локализации и величины инфильтратов снижается зрение.
В случаях частых рецидивов заболевания, а иногда и при первой атаке может развиваться скрофулезный паннус, который распространяется с любого участкеилимба, а не только сверху (как при трахоме). Клинически этот характеризуется врастанием в роговицу густой сети поверхностных сосудов, среди которых располагается большое количество мелких круглых инфильтратов, сливающихся между собой по мере развития процесса.
Отмечаются диффузное помутнение и красноватый оттенок роговицы. После ликвидации паннуса остаются стойкие и значительные помутнения роговицы.
Фасцикулярный (пучочковый) кератит (keratitis fasciculosus), или «странствующая фликтена», развивается из краевого инфильтрата, расположенного у лимба. Особенностью его является наличие прогрессирующего края, обращенного к центру роговицы. Периферический край инфильтрата очищается и эпителизируется, а прогрессирующий распространяется нередко до тех пор, пока головка инфильтрата не дойдет до противоположной части лимба.
Инфильтрат распространяется как бы в сопровождении сосудов и имеет вид кометы. Процесс характеризуется резко выраженным корнеальным синдромом и повышенной чувствительностью роговицы. После рассасывания инфильтрата остается лентовидное помутнение роговицы и более или менее выраженное снижение зрения.
Поверхностный фликтенулезный кератит (keratitis superficialis phlyctaenulosa) проявляется множеством серовато-белых помутнений с нечеткими границами, располагающихся в поверхностных слоях. Максимум заболеваемости приходится на первые 2—3 года жизни, так как в этот период повышается инфициробанность туберкулезом и отмечается высокая общая аллергизация, характерная для младшего детского возраста.
Грудные дети болеют редко, поскольку в этом возрасте инфицированность туберкулезом вообще невелика.
Скрофулезные проявления возникают чаще у детей двух крайних конституциональных типов, характеризующихся следующими признаками:
- торпидный тип скрофулезный вид лица и шеи (вид «молодого поросенка»), гиперстенические признаки, гидрофильность тканей, склонность к диатезам, гипотиреоидные симптомы;
- эретический тип - астеническое телосложение, нежная тонкая кожа, яркий румянец, длинные ресницы, гипертиреоз.





Комментариев 0