Заболевания орбиты (Часть 1) | Детская офтальмология

Содержание:
Описание
↑ Заболевания орбиты у детей
Заболевания орбиты в детском возрасте могут быть связаны с нарушениями развития, но могут иметь и приобретенный характер. У детей с приобретенной патологией орбиты, как правило, присутствуют жалобы и симптомы, свойственные разрастанию ткани внутри орбиты.
Больных беспокоит:
- снижение зрения;
- ограничение подвижности глазного яблока;
- боль и проявления воспалительного процесса;
- экзофтальм.
У детей заболевания орбиты в основном представлены структурной патологией (включая кисты) и новообразованиями, в то время как у взрослых патология орбиты в 50% случаев имеет воспалительное происхождение, а структурные расстройства встречаются реже чем в 20% случаев.
При обследовании ребенка с патологией орбиты тщательный сбор анамнеза и проведение адекватного обследования значительно облегчают дифференциальный диагноз. Важными факторами являются возраст, в котором впервые проявилось заболевание, место расположения патологического очага и длительность существования орбитальных проблем.
Офтальмологическое обследование включает:
- проверку остроты зрения;
- оценку движений глазного яблока;
- экзофтальмометрию;
- исследование на щелевой лампе;
- исследование состояния зрачка (особое внимание уделяют афферентным зрачковым реакциям);
- исследование рефракции в состоянии циклоплегии;
- осмотр глазного дна;
- общее обследование (особенную важность оно имеет в случаях подозрения на нейрофиброматоз, ювенильную ксантогранулему и гистиоцитоз клеток Лангерганса).
У большинства детей с патологией орбиты необходимо проведение нейрорентгенологического исследования, включающего:
- стандартную рентгенографию;
- рентгенографию придаточных пазух;
- компьютерную томографию (КТ);
- магнитно-резонансную томографию (МРТ).
↑ Воспалительные процессы
Воспалительные заболевания орбиты у детей могут быть разделены на неспецифические (ранее относимые к псевдоопухолям) и специфические, такие как саркоидоз и грануломатоз Вегенера (Wegener). Частота их возникновения возрастает на втором десятилетии жизни, когда патология орбиты у детей начинает иметь сходство с таковой у взрослых.
↑ Неспецифические воспалительные заболевания орбиты
Представляют собой острые и подострые воспалительные процессы неизвестной этиологии, клинические проявления которых зависят от локализации воспалительного очага:
- Идиопатическое воспаление переднего отдела орбиты. Наиболее распространенная форма неспецифического воспалительного процесса, встречающегося в детском возрасте. Патология ограничивается передним отделом орбиты и прилежащей поверхностью глазного яблока. Проявления включают:
- а. боль;
- б. экзофтальм;
- в. отек век;
- г. сопутствующий конъюнктивит;
- д. снижение зрения;
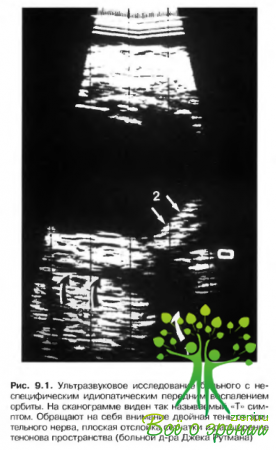
- е. сопутствующий передний и задний увеит (рис. 9.1).
- а. боль;
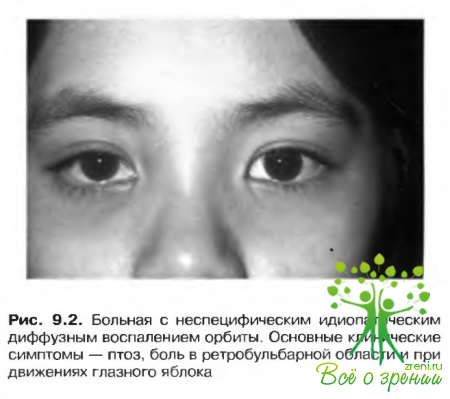
- Диффузное идиопатическое воспаление орбиты. Клинически напоминает воспаление переднего отдела орбиты, но, как правило, имеет более тяжелое течение и характеризуется:а. более выраженным ограничением подвижности глазного яблока;б. более значительным снижением остроты зрения, обусловленным присоединившейся отслойкой сетчатки или атрофией зрительного нерва; в. диффузными воспалительными изменениями орбиты (рис. 9.2).
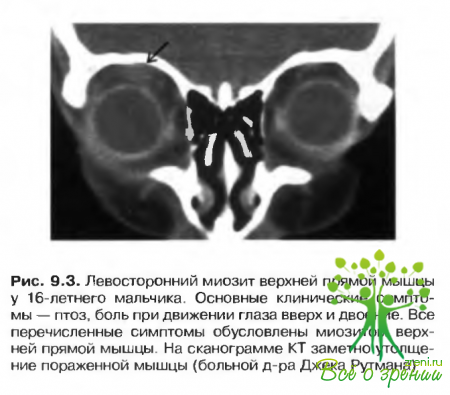
- Идиопатический миозит орбиты. Это воспалительное заболевание характеризуется:
- а. болью и ограничением подвижности глазного яблока (обычно возникает паре) вовлеченных в патологический процесс мышц);
[banner_centerrs] {banner_centerrs} [/banner_centerrs] - б. двоением;
- в. птозом;
- г. отеком век;
- д. хемозом конъюнктивы;
- е. в некоторых случаях экзофтальмом (рис. 9.3).
Визуализация неврологических исследований выявляет гипертрофию мышц и сухожилии, что отличает данное расстройство от заболеваний орбиты тироидного происхождения, при которых сухожилия не увеличены в объеме.
- а. болью и ограничением подвижности глазного яблока (обычно возникает паре) вовлеченных в патологический процесс мышц);
- Идиоматическое воспаление слезной железы. Легко диагностируемая форма воспалительного процесса, проявляющая себя:
- а. болью, отеком и болезненностью верхнего века;
- б. птозом и «Б-образной» деформацией верхнего века;
- в. смещением глазного яблока вниз и медиально;
- г. хемозом конъюнктивы в верхне-височном сегменте;
- д. отсутствием сопутствующего увеита.
Визуализация неврологических исследований выявляет очаг воспаления, локализованный в слезной железе, при этом в процесс часто вовлекается прилежащая поверхность глазного яблока.Практически все формы неспецифического воспаления орбиты хорошо поддаются лечению стероидными препаратами, хотя при воспалении переднего отдела орбиты и диффузном воспалении может потребоваться более длительный курс лечения, чем при миозите или идиопатическом воспалении слезной железы. - а. болью, отеком и болезненностью верхнего века;
Специфические воспаления орбиты
- Грануломатоз Вегенера (Wegener). Некротический грануломатозный васкулит преимущественно поражающий дыхательные пути и почки. У детей встречается редко.
- Саркоидоз. Грануломатозное воспалительное заболевание неизвестной этнологии; может стать причиной инфильтрации зрительного нерва и наружных глазных мышц, увеита и гипертрофии слезной железы. Существуют единичные сообщения о возникновении этой патологии в подростковом возрасте.
- Тиреоиднсш орбитопатия. Данное заболевание является распространенной причиной экзофтальма у детей старшего возраста. В целом у детей тиреоидная орбитопатия протекает легче, чем у взрослых. Так, нейропатия зрительного нерва, тяжелая патология роговицы, а также грубые изменения наружных мышц глаза в детском возрасте наблюдаются редко.
↑ Гистиоцитозы, патология системы кроветворения и лимфопролиферативные расстройства
Патология орбиты и органа зрения встречается при трех формах гистиоцитозов.
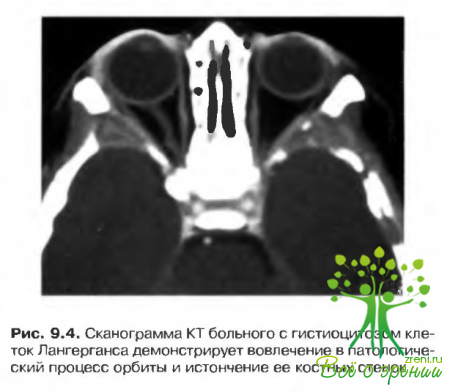
- Лангергансово-клеточный гистиоцитоз (гистиоцитоз X). Редкое заболевание, характеризующееся локальной пролиферацией патологически измененных гистиоцитов в различных тканях.
В процесс могут быть вовлечены:- а. кожа;
- б. кости;
- в. селезенка;
- г. печень;
- д. лимфатические узлы;
- е. легкие.
Вовлечение в патологический процесс органа зрения встречается часто, при этом поражаются различные структуры глазного яблока, включая:- а. сосудистую оболочку — наиболее часто наблюдается у детей на первом году жизни;
- б. зрительный нерв, хиазму или зрительный тракт;
- в. III, IV, V и VI пары черепно-мозговых нервов;
- г. орбиту — обычно в процесс вовлекается париетальная и фронтальная кости, с формированием деструктивных очагов (рис. 9.4).
При ситуации, угрожающей потерей зрения, назначают депомедрон, стероидные препараты или лучевую терапию. Выбор лекарственных средств зависит от того, какие ткани вовлечены в патологический процесс. При изолированном поражении одной системы организма (например, скелета) прогноз благоприятный. Перспектива резко ухудшается при генерализованной или висцеральной форме заболевания. Смертность детей младше двухлетнего возраста (у которых особенно часто развивается генерализованное поражение) составляет 50-60%. У детей старшего возраста смертность ниже. - а. кожа;
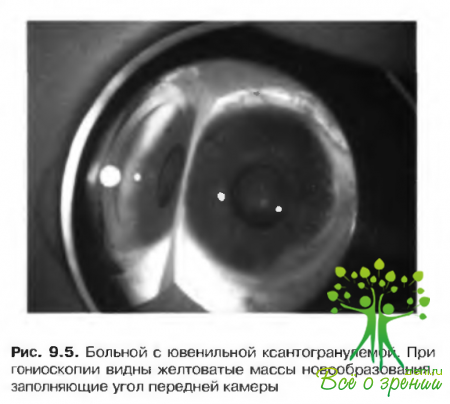
- Другие формы гистиоцитоза. Ювенильная ксантограпулема — заболевание невыясненной этиологии, характеризующееся патологической пролиферацией. Патогномоничным симптомом является поражение кожных покровов. Вовлечение в процесс органа зрения наблюдается менее чем у 5% больных и проявляется поражением радужки, цилиарного тела и сосудистой оболочки. В типичных случаях повреждения радужки имеют вид желтоватых или кремовых очагов и сопровождаются риском возникновения спонтанной гифемы и вторичной глаукомы (рис. 9.5). Эффективно общее назначение стероидных препаратов. Вовлечение в воспалительный процесс орбиты и эпибульбарных тканей встречается редко.
- Гистпопитоз придаточных пазух. Гистпопитоз придаточных пазух — заболевание невыясненной агиологии, главным образом поражающее детей и лиц молодого возраста Характеризуется распространенной безболезненной лимфаденопатией в области шеи и сопутствующим пораженном орбиты, верхних дыхательных путей, слюнной железы, кожи и скелета.
В патологический процесс вовлекаются мягкие ткани орбиты, без поражения се костных стенок. В некоторых случаях развивается прогрессирующий офтальм и сопутствующая патология зрительного нерва.
↑ Сосудистые заболевания
↑ Опухоли
В орбите могут локализоваться различные сосудистые опухоли. У детей чаще всего встречаются нижеперечисленные новообразования.
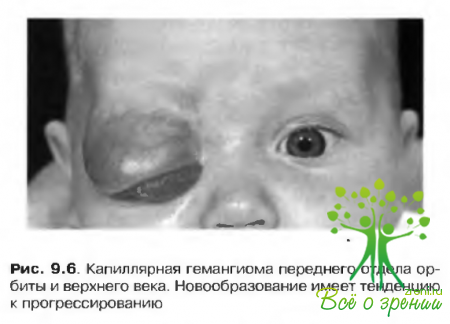
↑ Капиллярная гемангиома
Наиболее распространенная опухоль орбиты, встречающаяся в детском возрасте. У девочек возникает чаще, чем у мальчиков. Характерной чертой является возможность спонтанной регрессии.
Клинические признаки капиллярной гемангиомы:
- наиболее часто локализуется на верхнем веке или в орбите (рис. 9.6);
- в течение первых месяцев жизни ребенка опухоль отличается быстрым ростом, затем следует период медленной регрессии;
- экзофтальм;
- амблиопия обычно обусловлена анизометропией, а иногда — косоглазием или депривацией (в результате выраженного птоза).
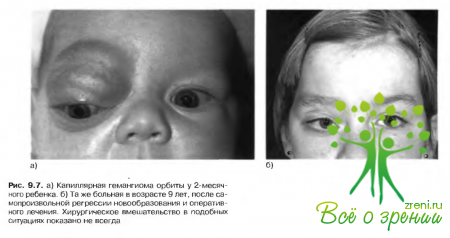
Так как самопроизвольная регрессия наблюдается практически во всех случаях, лечение назначают лишь при угрозе развития амблиопии (рис. 9.7).
↑ Гемангиоперицитома
Редкая опухоль, происходящая из адвентициальных клеток (клетки Руже). Обычно возникает во взрослом возрасте. Характеризуется инвазивным ростом и способна к образованию отдаленных метастазов. Наиболее типичным клиническим проявлением является увеличивающийся экзофтальм.
↑ Лимфогемангиома
Сосудистое новообразование, часто развивается в детском возрасте. Дифференциальный диагноз с гемангиомой затруднен. Однако в отличие от капиллярной гемангиомы опухоль не склонна ни к прогрессированию, ни к самопроизвольной регрессии. Новообразование может располагаться поверхностно, а может локализоваться в глубине орбиты, проявляясь экзофтальмом. До тех пор, пока функции остаются высокими, хирургическое вмешательство не показано.
↑ Врожденное варикозное расширение вен орбиты
Без проведения контрастной вазографии орбиты сложно дифференцировать данную патологию с лимфангиомой. Варикозное расширение вен проявляет себя рецидивирующими кровоизлияниями и внезапно появляющимся, быстро увеличивающимся экзофтальмом. При легких степенях экзофтальма ограничиваются консервативным лечением (рис. 9.8).
↑ Нейрогенные опухоли
↑ Опухоли зрительного нерва
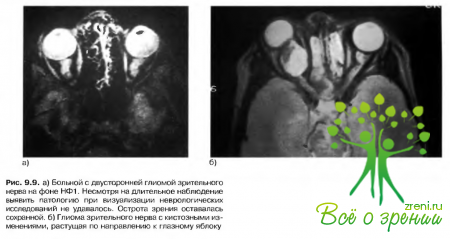
Глиомы (астроцитомы) могут поражать передний отдел зрительного пути. Возможно также развитие глиом в орбите и полости черепа (рис. 9.9).
Глиома зрительного нерва (орбитальной его части)
В детском возрасте эти новообразования проявляют себя разнообразными симптомами:
- осевой экзофтальм;
- снижение зрения, обусловленное атрофией зрительного нерва;
- косоглазие с ограничением подвижности глазного яблока или без нее;
- застойный диск зрительного нерва;
- формирование оптоцилиарных шунтов.
Характерными признаками данной патологии при рентгенографическом исследовании являются:
- извитость зрительного нерва непосредственно в ретробульбарной области;
- расширение канала зрительного нерва.
Глиомы зрительного нерва относятся к медленно растущим пилоидным астроцитомам. Тактика лечения до настоящего времени остается дискутабельной. Во многих случаях функции сохраняются неизменными, и ситуация отличается стабильностью на протяжении длительного периода (табл. 9.1).
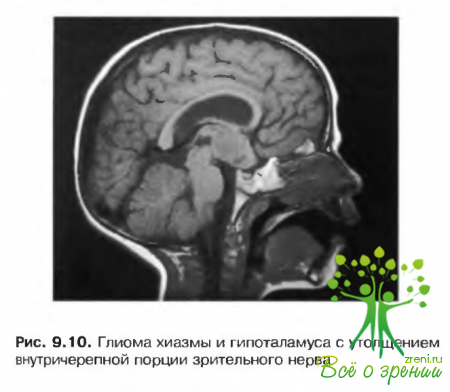
Глиома хиазмы
Более распространенное новообразование, чем глиома орбиты. Клинические проявления обычно включают:
- двустороннее снижение зрения;
- нистагм (возможен мимический спазмус нутанс);
- косоглазие;• двустороннюю атрофию зрительного нерва;
- застойный сосок;
- задержку развития;
- экзофтальм встречается редко, если в патологический процесс не вовлечен сам зрительный нерв (рис. 9.10).
Тактика лечения остается спорной, так как у многих больных положение сохраняется стабильным в течение длительного времени. Обязательными компонентами лечения являются эндокринологическое обследование и коррекция выявленных эндокринологических расстройств, а также, при необходимости, лечение гидроцефалии. У больных с прогрессирующим снижением зрения оправдано применение лучевой и химиотерапии.
Менингиома
Очень редко возникает у детей, но встречается в подростковом возрасте.
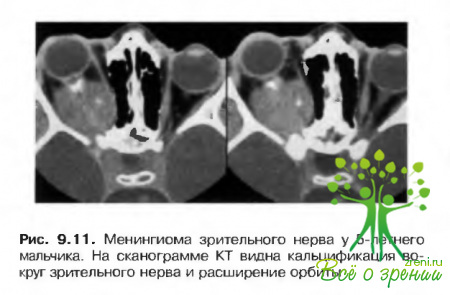
Оболочечная менингиима зрительного нерва
Проявляет себя:
- потерей зрения;
- легким экзофтальмом;
- косоглазием и двоением:
- атрофией зрительного нерва;
- наличием оптоцилиарных шунтов (рис. 9.11).
Потеря зрения может возникать па ранних стадиях заболевания и быть полной, если опухоль расположена внутри канала зрительного нерва, Лечебные мероприятия, как правило, нецелесообразны, хотя иногда производят хирургическое удаление опухоли и назначают лучевую терапию. Данная патология часто сопутствует НФ2.
Внеорбиталышя менингиома
При этой патологии в процесс вовлекаются крыло сфеноидальной кости, область над турецким седлом или обонятельная борозда. Снижение зрения связано с компрессией переднего отдела зрительного пути. Редко встречается в детском возрасте.
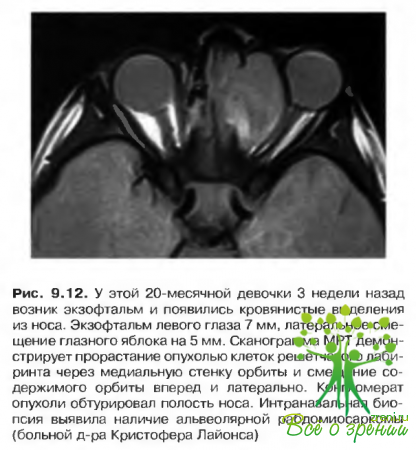
Рабдомиосаркома
Первичные злокачественные новообразования орбиты у детей возникают исключительно редко, наиболее распространенное из них — рабдомио-саркома. В большинстве случаев опухоль развивается в возрасте 4-10 лет, однако существуют данные о появлении этой патологии у грудных детей. Описаны семейные случаи, которые относят к мутации р53 гена, локализованного на коротком плече 17 хромосомы.
Клинические проявления заболевания включают:
- экзофтальм, который может появиться неожиданно, в течение нескольких дней, и имеет тенденцию к нарастанию;
- эритему и отек века;
- офтальмоплегию;
- птоз;
- новообразование в толще века, доступное пальпации.
Рабдомиосаркома активно распространяется за счет инвазивного роста, в некоторых случаях наблюдается вовлечение в процесс передней или средней черепной ямки, крылонебной ямки или полости носа (рис. 9.12).
КТ в типичных случаях демонстрирует однородное новообразование, с нечеткими границами. Для уточнения диагноза необходима биопсия.
Гистологическая классификация рабдомиосарком включает три следующие группы:
- анапластические;
- мономорфные;
- смешанные.
Длительность жизни этих больных возросла благодаря ранней диагностике заболевания и современным методам лечения. Тактика ведения включает биопсию или частичное удаление опухоли в сочетании с лучевой и химиотерапией. Из-за возможности серьезных осложнений, связанных с ранним облучением орбиты и глазного яблока, предпочтение в выборе метода воздействия отдают длительной химиотерапии.
↑ Другие заболевания соединительной ткани
Дисплазия
Фиброзная дисплазия орбиты — редкое расстройство невыясненной этиологии, при котором происходит замещение нормальной костной ткани на пористую фиброзную. Проявляется, как правило, в детском возрасте.
Клинические симптомы зависят от того, какая стенка орбиты была первоначально вовлечена в патологический процесс.
- Верхняя стенка орбиты:
- а. экзофтальм;
- б. смещение глазного яблока и орбиты вши.
- а. экзофтальм;
- Верхняя челюсть:
- а. смещение глазного яблока вверх:
- б. стойкая эпифора.
- а. смещение глазного яблока вверх:
- Клиновидная кость: атрофия зрительного нерва при вовлечении в патологический процесс канала зрительного нерва.
- Турецкое седло: компрессия хиазмы с последующей атрофией зрительного нерва.




Комментариев 0