Воспалительные заболевания глазницы

Описание
Относятся к категории тяжелых заболеваний, которые могут привести не только к изменению зрительных функций, но и к смерти больного. Гнойный процесс может распространяться из подвисочной и крылонебной ямок непосредственно через нижнюю глазничную щель или вследствие тромбофлебита вен крылонебного сплетения, воспалительный процесс распространяется по анастомозам в орбиту. Причиной воспалительных процессов могут быть острые и хронические синуситы, острые респираторные заболевания, специфические инфекции (сифилис, туберкулез), травматические повреждения костных стенок орбиты или послеоперационное инфицирование, распространение инфекции при заболеваниях век, слезных органов или метастатического распространения инфекции при различных гнойных процессах в организме. Возбудителями воспалительных заболеваний орбиты у взрослых чаще всего являются стрептококки или стафилококки, реже Pseudomon&s или Е. coli, у детей-Haemophilus influenzae.Тромбофлебит глазницы — острый воспалительный процесс в венах глазницы. Как правило, процесс распространяется через угловую вену при развитии острых гнойных очагов в области век, слезного метка, кожи лица, околоносовых пазух.
Клиническая картина:
- возникает экзофтальм;
- развивается ограничение подвижности глазного яблока;
- наблюдается отек век и конъюнктивы (хемоз);
- вены век и кожи лица расширены;
- характерна застойная гиперемия кожи век и лица;
- на глазном дне определяются симптомы застойного диска зрительного нерва и кровоизлияния в сетчатку;
- повышается температура тела, возникает слабость, головная боль.
Процесс может перейти в абсцесс, нередко он предшествует флегмоне орбиты. При распространении процесса из глазницы в череп возможно развитие тромбоза кавернозного синуса, менингита или абсцесса головного мозга.
Абсцесс глазницы — ограниченное воспаление тканей глазницы. Выделяют субпериостальный и орбитальный абсцессы орбиты. Субпериостальный абсцесс локализуется между периостом и костной стенкой орбиты. Орбитальный абсцесс локализуется в ретробульбарной клетчатке. Для заболевания характерно острое начало.
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
Клиническая картина:
- возникают гиперемия и отек кожи век, хемоз конъюнктивы;
- пальпация век и края орбиты резко болезненна. При передней локализации абсцесса возможно определение флюктуации по краю орбиты. Чаще всего источником воспаления является решетчатая пазуха (процесс локализуется у внутреннего утла глазной щели) или лобная пазуха (процесс локализуется в средней трети верхнего края глазницы);
- развивается экзофтальм (при задней локализации абсцесса) или смещение глазного яблока, которое сопровождается диплопией. Подвижность глазного яблока резко ограничена;
- при локализации у вершины орбиты может возникнуть синдром верхней глазничной щели;
- повышается температура тела, возникает слабость, головная боль.
Абсцессы орбиты специфической этиологии протекают как передние субпериостальные абсцессы.
Туберкулезный абсцесс, как правило, возникает у детей и подростков после тупой травмы глазницы. Локализуется в нижнем и наружном отделах. Для него характерно длительное торпидное течение, отсутствие болей и самопроизвольное вскрытие с образованием свищевых ходов, через которые выделяются гной и костные секвестры. В последующем в области свища образуются грубые рубцовые изменения.
Абсцесс орбиты сифилитической этиологии локализуется в верхних отделах орбитального края. Для него характерно длительное торпидное течение с возникновением спонтанных ночных болей.
При абсцессе орбиты возможно постепенное рассасывание инфильтрата, самопроизвольное его вскрытие с образованием свищевого хода или прорыв гнойного очага и развитие разлитого гнойного воспаления клетчатки — флегмоны орбиты.
Флегмона (целлюлит) орбиты — диффузное гнойное воспаление орбитальной клетчатки с последующими явлениями некроза (рис. 116).
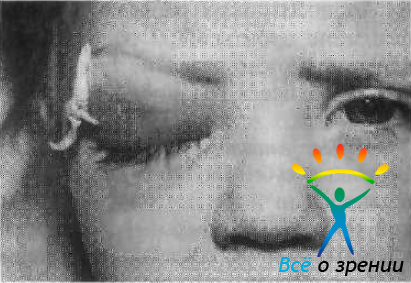
Рис. 116. Флегмона орбиты.
Возникает остро, развивается быстро в течение нескольких часов, иногда в течение 1—2 дней. Процесс, как правило, односторонний.
Клиническая картина:
- резко возникают распирающие пульсирующие боли в глазнице, появляется головная боль, повышается температура тела и возникают другие симптомы интоксикации;
- появляются выраженный отек и гиперемия век с цианотичным оттенком, раскрыть веки не удается даже при большом усилии;
- конъюнктива резко отечна и ущемлена между веками (хемоз);
- быстро нарастает выраженный экзофтальм;
- подвижность глазного яблока резко ограничена или полностью отсутствует;
- может наблюдаться диплопия;
- происходит резкое снижение зрения вследствие вовлечения в процесс зрительного нерва (могут развиться неврит зрительного нерва, застойный диск зрительного нерва, тромбоз ЦВС, впоследствии может появиться атрофия зрительного нерва);
- вследствие трофических нарушений, связанных со сдавлением нервов, может наблюдаться кератит и гнойная язва роговицы;
- воспалительный процесс может распространяться на глазное яблоко (панофтальмит).
При распространении процесса из глазницы в череп возможно развитие тромбоза кавернозного синуса, менингита или абсцесса головного мозга.
Принципы фармакотерапии:
- лечение проводят в стационаре (совместно с отоларингологом и стоматологом);
- системно (внутрь или парентерально) в течение 7—10 дней применяют антибиотики.
Препаратами первого ряда являются следующие антибиотики:- пенициллины — бензилпенициллина натриевая соль [МНН] в/м или в/в по 2 000 000 ЕД/сут, разовая доза составляет 250 000-500 000 ЕД, оксациллин [МНН] внутрь за 1 — 1,5 ч до еды по 2 г/сут, разовая доза 0,25 г или в/м по 4 г/сут, разовая доза составляет 0,25—0,5 г, амоксициллин [МНН], который применяют в сочетании с клавуланатом [МНН] внутрь по 625 мг 3 раза в день, в/в по 1,2 г 3-4 раза в сутки («Аугментин», фирма Smilhkline Beecham, Великобритания);
- аминогликозиды — тобрамицин [МНН] в/м или в/в по 4—5 мг/кг/сут 3 раза в день;
- цефалоспорины 2-го и 3-го поколения — цефотаксим [МНН] в/м или в/в 3-6 г/суг в 3 введения, цефтриаксон [МНН] в/м или в/в 1-2 г/сут 1 раз в день, цефуроксим [МНН] в/м или в/ в 1,5—4,5 г/сут 3 раза в день;
- карбанемы — имипенем [МНН] в/м по 1.5 г/сут в 2 введения или в/в 1,5-4,0 г/сут 3-4 раза в день;
- макролиды — азитромицин [МНН] внутрь по 500 мг/сут в 1 прием в течение 3 дней; кларитромицин [МНН] внутрь по 250 мг — 1 г/сут в 2 приема, в/в по 500 мг/сут в течение 2—5 дней;
- гликопептиды — ванкомицин [МНН] в/в капельно 2,0 г/сут 2-4 раза в день;
- ко-тримоксазол (триметоприм и сульфамегоксазол в соотношении 1:5) — внутрь по 6—8 мг/кг (по триметоприму) 2 раза в день.
Препаратами выбора являются следующие антибиотики: - пенициллины — ампициллин [МНН] внутрь за 1 ч до еды по 2 г/сут, разовая доза составляет 0,5 г или в/м по 2—6 г/сут, разовая доза составляет 0,5-1,0 г, сочетание тикарциллина [МНН] и клавуланата [МНН] в/в по 3,1 г каждые 4—6 ч («Ти-ментин», фирма Smilhkline Beecham, Великобритания), сочетание пиперациллина [МНН] и тазобакгама [МНН] в/в капельно по 2,25 г каждые 6 ч или по 4,5 г каждые 8 ч («Тазоцин», фирма Lederle lab., Великобритания);
- макролиды — эритромицин [МНН] внутрь по 1-2г/сут в 4 приема;
- цефалоспорины 1-го поколения — цефазолин [МНН] в/м или в/в 4-6 г/сут в 2-3 введения;
- монобактамы — азтреонам [МНН] в/м или в/в капельно по 0,5—2 г каждые 8—12 ч;
Препаратами резерва являются следующие антибиотики: - цефалоспорины 3-го поколения — цефтазидим [МНН] в/в 3— 6 г/сут в 2—3 введения;
- фторхинолоны - ципрофлоксаиин [МНН] внутрь по 1,5 г/сут в 2 приема, в/в капельно 0,2—0,4 г/сут в 2 введения;
- тетрациклины — доксициклин [МНН] внутрь или в/в капельно очень медленно по 200 мг/сут в 1-2 введения;
- рифампицин [МНН] внутрь по 450-600 мг/cyт в 1-2 приема или в/в капельно очень медленно по 450-600 мг/сут в 1 введение;
- фузидиевая кислота [МНН] внутрь по 1,5—3 г/сут в 3 приема;
- пенициллины — бензилпенициллина натриевая соль [МНН] в/м или в/в по 2 000 000 ЕД/сут, разовая доза составляет 250 000-500 000 ЕД, оксациллин [МНН] внутрь за 1 — 1,5 ч до еды по 2 г/сут, разовая доза 0,25 г или в/м по 4 г/сут, разовая доза составляет 0,25—0,5 г, амоксициллин [МНН], который применяют в сочетании с клавуланатом [МНН] внутрь по 625 мг 3 раза в день, в/в по 1,2 г 3-4 раза в сутки («Аугментин», фирма Smilhkline Beecham, Великобритания);
- при выраженных симптомах интоксикации в/в капельно вводят растворы гемодеза по 200-400 мл или 5% глюкозу в объеме 200—400 мл с аскорбиновой кислотой 2,0 г. Обычно проводят 1—3 инфузии;
- применяют осмотерапию: глицерин внутрь по 1—2 r/кг, мочевина в/в капельно медленно по 1—1,5 г/кг, маннитол в/в капельно медленно по 1,5—2 г/кг;
- показано широкое вскрытие глазницы на глубину до 4-5 см не только при наличии участков флюктуации, но и в стадии воспалительного отека. Разрез производится параллельно орбитальному краю в наружном отделе глазницы. После вскрытия абсцесса применяют дренажи с 10% раствором натрия хлорида. Для промывания раны используют 1% раствор диоксидина, 1:5000 раствор "..."а, 3% раствор перекиси водорода. По мере очищения раны применяют 5-10% метилурациловую мазь или «Левомиколь», магнитотерапию;
- для уменьшения напряжения тканей проводят кантотомию или кантолиз;
- применяют сухое тепло, УВЧ-терапию, УФ-облучение лобно-височной области и век (3 биодозы через день, 2—3 облучения);
- применяют витаминотерапию (витамин С, В1).
----
Статья из книги: Офтальмофармакология. Руководство для врачей | Е.А. Егоров, Ю.С. Астахов, Т.В. Ставицкая


Комментариев 0