Кровоизлияния в ткани орбиты

Описание
Возникают при повреждении глазницы, проведении ретробульбарных инъекций, патологических состояниях сосудистой стенки и свертывающей системы крови (инфекционные, токсические и септические процессы, гемофилия, болезнь Вельгольфа, анемии, лейкозы, варикозное расширение вен орбиты и т.д.).Клиническая картина:
- возникает быстро нарастающий экзофтальм;
- развивается ограничение подвижности глазного яблока, диплопия;
- появляются кровоизлияния в кожу век и конъюнктиву (рис. 117);
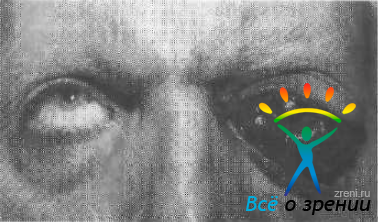 Рис. 117. Ретробульбарная гематома.
Рис. 117. Ретробульбарная гематома. - возникает резкое снижение зрения, которое может принять стойкий характер в случае повреждения зрительного нерва (атрофия) или развития нейропаралитического кератита.
Принципы фармакотерапии:
- местно применяют холод на область глазницы;
- применяют этамзилат [МНН] в/м или в/в по 125—250 мг 3—4 раза в день;
- используют эмоксипин [МНН] в/м по 1 мл 1% раствор;
- назначают осмотические (глицерин внутрь по 1-2 г/кг, мочевина в/в капельно медленно по 1—1,5 г/кг, маннит в/в капельно медленно по 1,5-2 г/кг) или петлевые диуретики (фуросемид [МНН] в/м или в/в по 20—40 мг 1 раз в день).
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
Отечный экзофтальм (офтальмопатия Грейвса, эндокринная офтальмопатия, злокачественный экзофтальм) развивается вследствие избыточной продукции тиреотропного гормона. Может возникать спонтанно, но чаще его развитие связано с хирургическим вмешательством на щитовидной железе или консервативным купированием тиреотоксикоза. Встречается у людей среднего и пожилого возраста, чаще страдают мужчины. Как правило, наблюдается двустороннее поражение (рис. 118).

Рис. 118. Отечный экзофтальм.
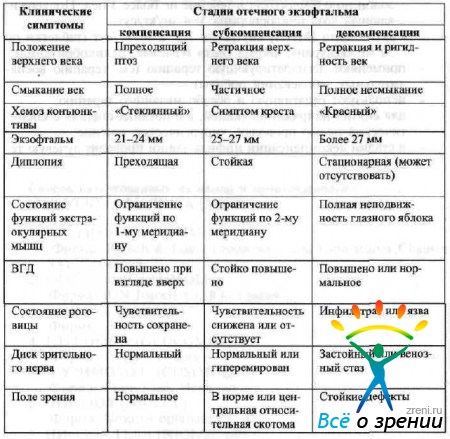
Выделяют стадии инфильтрации (компенсация, субкомпенсация и декомпенсация), перехода в фиброз и фиброза (табл. 48).
Таблица 48. Характеристика стадий отечного экзофтальма (по данным А. Ф. Бровкиной. 1993)
Клиническая картина:
- возникает преходящий, затем постоянный отек век и конъюнктивы (вначале наблюдается «стеклянный» хемоз, который затем становится «красным»). Иногда отеку век предшествует интермиттирующий птоз. Вследствие выраженного отека век наблюдается несмыкание глазной щели. Возникает симптом креста — расширение и извитость эписклеральных сосудов в зоне прикрепления мышц;
- наблюдается ретракция верхнего века, возникает симптом Грефе (отставание верхнего века от движений глазного яблока при взгляде вниз);
- возникает симптом Мебиуса (недостаточность конвергенции);
- появляется диплопия при взгляде кверху или кнаружи;
- возникающий экзофтальм ассиметричен, вначале он незначительно выражен (4-5 мм), затем нарастает (до 27-30 мм). Репозиция глазного яблока затруднена;
- наблюдается полная или частичная офтальмоплегия;
- развивается нейропаралитический кератит;
- поражение зрительного нерва (формирование застойного соска зрительного нерва) приводит к стойкой утрате зрительных функций;
- наблюдается повышение офтальмотонуса.
По мере нарастания фиброза уменьшается отек тканей, сохраняется экзофтальм, ретракция век и ограничение подвижности глазного яблока, его репозиция затруднена.
Принципы фармакотерапии:
- необходима консультация эндокринолога;
- основу терапии составляют глюкокортикостероиды:
- назначают преднизолон [МНН] внутрь ежедневно по 40—80 мг/ сут в течение 5—7 нед (курсовая доза составляет 1100—1300 мг). Суточную дозу делят на равные част и, предпочтительно, чтобы больной принимал ее в первую половину дня. При отмене производят постепенное снижение дозы каждые 5-7 дней на 2,5— 5 мг. В последние 5—6 дней больной должен принимать 2,5—5 мг/сут. Снижение начинают с отмены вечерней дозы;
- при недостаточном эффекте вводят в/в дексаметазон [МНН] по 4 мг каждые 4—8 ч;
- при декомпенсации процесса проводят пульс-терапию: в/в капельно медленно вводят метилпреднизолон [МНН] по 1000 мг/сут в течение 3 дней, затем через неделю вводят по 500 мг/сут 3 раза, затем через неделю по 250 мг/сут 3 раза и еще через 1 нед по 125 мг/сут 2 раза.
- назначают преднизолон [МНН] внутрь ежедневно по 40—80 мг/ сут в течение 5—7 нед (курсовая доза составляет 1100—1300 мг). Суточную дозу делят на равные част и, предпочтительно, чтобы больной принимал ее в первую половину дня. При отмене производят постепенное снижение дозы каждые 5-7 дней на 2,5— 5 мг. В последние 5—6 дней больной должен принимать 2,5—5 мг/сут. Снижение начинают с отмены вечерней дозы;
- проводят иммунокорригирующую терапию:
- циклоспорин [МНН] (таблетки по 25, 50 и 100 мг «Сандиммун-Неорал», фирма Novartis, Швейцария) внутрь по 5 мг/ кг/сут в течение 6 нед, при неэффективности дозу увеличивают до 7 мг/кг/сут, препарат используют еще 4 нед. При купировании воспалительного процесса поддерживающая доза составляет 3—4 мг/кг/сут в течение 5—8 мес. Возможно комбинированное использование циклоспорина с преднизолоном: циклоспорин по 5 мг/кг/сут и преднизолон по 0,2—0,4 мг/кг/суг в течение 4 нед, или циклоспорин по 5 мг/кг/сут и преднизолон по 0,6 мг/кг/сут в течение 3 нед, или циклоспорин по 7 мг/кг/сут и преднизолон по 0,2—0,4 мг/кг/сут в течение 3 нед, или циклоспорин по 7 мг/кг/сут и преднизолон по 0,6 мг/кг/сут в течение не более 3 нед. Поддерживающая доза циклоспорина 3—4 мг/кг/сут;
- азатиоприн [МНН] внутрь по 1,5—2 мг/кг/сут (таблетки по 50 мг «Имуран», фирма Glaxo Wellcome, Великобритания);
- циклоспорин [МНН] (таблетки по 25, 50 и 100 мг «Сандиммун-Неорал», фирма Novartis, Швейцария) внутрь по 5 мг/ кг/сут в течение 6 нед, при неэффективности дозу увеличивают до 7 мг/кг/сут, препарат используют еще 4 нед. При купировании воспалительного процесса поддерживающая доза составляет 3—4 мг/кг/сут в течение 5—8 мес. Возможно комбинированное использование циклоспорина с преднизолоном: циклоспорин по 5 мг/кг/сут и преднизолон по 0,2—0,4 мг/кг/суг в течение 4 нед, или циклоспорин по 5 мг/кг/сут и преднизолон по 0,6 мг/кг/сут в течение 3 нед, или циклоспорин по 7 мг/кг/сут и преднизолон по 0,2—0,4 мг/кг/сут в течение 3 нед, или циклоспорин по 7 мг/кг/сут и преднизолон по 0,6 мг/кг/сут в течение не более 3 нед. Поддерживающая доза циклоспорина 3—4 мг/кг/сут;
- применяют дегидратирующую терапию (см. терапию воспалительных заболеваний орбиты);
- используют седативную и обезболивающую терапию;
- для снятия напряжения тканей, а в поздних стадиях с косметической целью проводят хирургическое лечение;
- в стадии декомпенсации инфильтрации проводят лучевую терапию.
----
Статья из книги: Офтальмофармакология. Руководство для врачей | Е.А. Егоров, Ю.С. Астахов, Т.В. Ставицкая


Комментариев 0