Диагностика

Содержание:
Описание
Ранняя диагностика глаукомы сопряжена со значительными трудностями, так как ни один из диагностических симптомов не является специфичным только для глаукомы, а диагностические тесты недостаточно чувствительны и к тому же не вполне специфичны. В связи с этим диагностика глаукомы должна основываться на оценке совокупности симптомов и результатов проб.↑ Внутриглазное давление, гидродинамика глаза
Следует различать нормальное статистическое и индивидуальное толерантное ВГД [Водовозов А. М., 1975]. Последнее у здоровых людей не поддается прямому измерению. По данным А. М. Водовозова и Л. Н. Борискиной (1989), в глаукоматозных глазах величина истинного толерантного ВГД составляет в среднем 13,4 мм рт. ст., а верхняя граница его не превышает 19 мм рт. ст. Превышение реального ВГД над толерантным более чем на 4 мм рт. ст. указывает на плохой прогноз при глаукоме.
Наиболее полное представление об уровне и устойчивости офтальмотонуса позволяет получить суточная тонометрия. Типы суточных кривых ВГД индивидуально варьируют. Чаще максимальные значения офтальмотонуса отмечаются в утренние (6—8 ч) или дневные (12—16 ч) часы и минимальные — вечером либо ночью. Вечерний тип кривой характеризуется повышением офтальмотонуса в вечернее время и снижением в утренние часы. Наконец, возможны двугорбая кривая, неправильные колебания давления в течение суток и ровная кривая без заметных изменений офтальмотонуса.
Обычно внутриглазное давление измеряют 2 раза в сутки — утром в 6—8 ч и повторно через 12 ч. Точность исследования суточного ритма офтальмотонуса повышается, если измерение производят еще раз в середине дня (в 12—14ч).
При повторных исследованиях и изменении лечебных назначений целесообразно провести сопоставление показателей суточной кривой. Чем выше уровень кривой, тем хуже прогноз при глаукоме. Наибольшее значение в диагностике имеет абсолютная величина пиков офтальмотонуса. Неоднократное превышение нормального давления является одним из наиболее важных симптомов глаукомы. Вместе с тем единичные «подскоки» давления на суточной кривой не обязательно связаны с глаукомой. Они могут возникать вследствие погрешности исследования, волнения больного, повышения тонуса наружных мышц глаза, временной гиперсекреции водянистой влаги при эндокринных и диэнцефальных нарушениях, гипертензии глаза.
Амплитуда суточных колебаний офтальмотонуса имеет небольшое значение в диагностике глаукомы. В здоровых глазах этот показатель редко превышает 6 мм рт. ст. Однако неустойчивость офтальмотонуса не всегда связана с глаукомой: определенное значение имеют вегетативные, сосудистые и эндокринные расстройства. Вследствие этого большая амплитуда колебаний офтальмотонуса позволяет только заподозрить глаукому. Следует отметить, что этот симптом даже при развитой глаукоме наблюдается далеко не всегда. По нашим данным, суточные колебания давления достигали 6 мм рт. ст. и больше только у 43% больных (без миотиков) с открытоугольной глаукомой и у 53% с закрытоугольной.
Измерение коэффициента легкости оттока с помощью тонографии и компрессионных проб сопряжено со значительной погрешностью. Тем не менее тонография позволяет получить полезные сведения, особенно при повторных исследованиях. У 95% здоровых лиц С находится в пределах 0,15—0,60мм /мин/мм рт.ст. У больных глаукомой С может быть и выше 0,15, но крайне редко превышает 0,25.
Средняя величина минутного объема водянистой влаги в здоровых глазах составляет 2 мм /мин. Значения этого показателя больше 4—4,5 мм /мин рассматривают как признак гиперсекреции влаги.
Из компрессионных проб наибольшее распространение получил тест Вургафта: сдавливают глаз с силой 50 г в течение 3 мин специальным склерокомпрессором или офтальмодинамометром [Вургафт М. Б., 1952]. Минимальная величина вытесненной из здорового глаза жидкости составляет 7 мм3.
Хорошо выраженные водяные вены при нормальном уровне внутриглазного давления свидетельствуют о хорошем оттоке жидкости из глаза и нормальной скорости ее секреции. М. С. Ремизов (1967) предложил наблюдать за эписклеральными венами при легком надавливании на глазное яблоко через веки. Если сопротивление оттоку жидкости не повышено, то водяная вена расширяется, влага заполняет воспринимающий сосуд и обесцвечивает соседние эписклеральные вены. При нарушенном оттоке сосуд заполняется кровью.
Диагностическая проба на водяной вене усовершенствована А. И. Колотковой (1967). Автор предложил производить компрессию глаза через веко с постоянной силой 30—50 г в течение 3 мин. Мы обычно надавливаем на глаз пальцем через нижнее веко. У здоровых людей вена остается заполненной прозрачной влагой в течение всего периода компрессии глаза. У лиц с повышенным сопротивлением оттоку водяная вена через некоторое время заполняется кровью (положительный тест). В некоторых глазах наблюдался неопределенный результат: вена не заполнялась кровью, но и ток жидкости по ней не усиливался (слабо положительная проба). При отрицательном результате пробы среднее значение коэффициента легкости оттока было равно 0,29 ± 0,01 мм /мин на 1 мм рт. ст., слабо положительном — 0,17 ± 0,02 и с положительным тестом — 0,11 ± 0,01 мм /мин на 1 мм рт. ст.
↑ Диск зрительного нерва в диагностике глаукомы
Клинические разновидности глаукоматозной атрофии ДЗН были описаны в главе 4. Здесь мы отметим только, что отличить начальную глаукоматозную атрофию ДЗН от большой физиологической экскавации нелегко. Здесь могут быть полезными следующие симптомы: отношение диаметра экскавации (горизонтального или вертикального) к диаметру диска более 0,6 (Э/Д > 0,6), асимметрия в величине этого показателя более 0,2, вертикально-овальная форма экскавации, локальное сужение ободка диска, симптом прокола края диска у полюса сосудом сетчатки, симптом точек у верхнего и нижнего полюсов экскавации, кровоизлияния по краю диска зрительного нерва.
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
Отношение Э/Д > 0,6 у здоровых людей встречается крайне редко. Если разница в величине Э/Д на обоих глазах превышает 0,2, то можно думать о начинающейся глаукоматозной атрофии в том глазу, в котором экскавация больше.
Физиологическая экскавация обычно имеет форму правильного круга, иногда горизонтального или вертикального овала. Выраженная вертикально-овальная форма экскавации характерна для начальных глаукоматозных изменений ДЗН. При этом нарушения поля зрения возникают не всегда и не сразу. Их появление зависит не от формы и величины экскавации, а от состояния неврального кольца ДЗН. Выраженное сужение или побледнение кольца в каком-либо одном сегменте приводит к появлению скотомы или периферического дефекта в соответствующем участке поля зрения. Аналогичный эффект дают мелкие кровоизлияния, захватывающие ободок диска. Следует отметить, что такие кровоизлияния встречаются нередко при хронической глаукоме, особенно при так называемой блюдцевидной экскавации диска.
Локальное сужение неврального кольца остается незамеченным, если оно расположено под крупными сосудами, пересекающими диск, особенно в верхне- или нижненазальном сегменте. В таких случаях R. Reed и G. Spaeth (1974) рекомендуют обращать внимание на симптом «прокола» края диска. При этом ретинальный сосуд под прямым углом входит в диск зрительного нерва у самого его края, что демонстрирует отсутствие ободка диска в этом участке.
На дне глубокой экскавации можно видеть сероватые точки — отверстия в решетчатой пластинке склеры. В здоровых глазах глубокая экскавация встречается редко и решетчатую пластинку можно видеть только в центральной ее части. Появление серых точек, т. е. обнажение решетчатой пластинки, в верхней или нижней зоне экскавации, особенно если последняя имеет вертикально-овальную форму, не только указывает на глаукоматозный характер изменений зрительного нерва, но и обычно сопровождается дефектами в пара-центральном поле зрения.
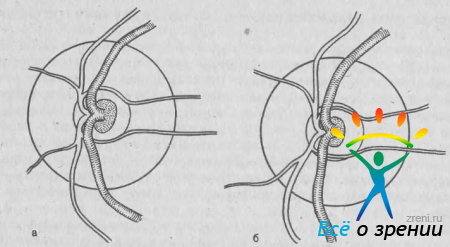
Одним из начальных признаков глаукоматозной экскавации служит симптом обнажения «очерчивающего» сосуда. Один или два таких сосуда можно обнаружить примерно в 50% нормальных и глаукоматозных глаз. Сосуд начинается на дне физиологической экскавации и, точно очерчивая ее границу, переходит через невральное кольцо на сетчатку (рис. 56).
Рис. 56. Симптом обнажения «очерчивающих» сосудов на ДЗН. а — нормальное положение сосудов; б — обнажение сосудов на начальном этапе глаукоматозной атрофии ДЗН.
В здоровых глазах такой сосуд часто прикрывается тонким слоем глиальной ткани и может просматриваться не на всем протяжении. Симптом обнажения сосуда заключается в исчезновении глиальной ткани, его полной и четкой видимости, смещении границы экскавации к периферии от сосуда [OsherB., HerschlerJ., 1981]. Вследствие этого сосуд идет не по краю экскавации, а между ними появляется узкая белая полоска. Симптом обнажения «очерчивающего» сосуда не является строго специфичным для глаукомы [Басинский С. Н. и др., 1991]. По данным М. Rolando и соавт. (1985), его обнаруживают у 10% здоровых людей, у 40% больных с офтальмогипертензией и у 88% больных глаукомой с дефектами поля зрения.
Диагностическое значение придают истончению слоя нервных волокон в перипапиллярной сетчатке, особенно появлению полосчатых дефектов этого слоя в дуговом пучке волокон. Эти изменения указывают на атрофию пучка нервных волокон [Sommer A. et al., 1977]. Дефекты в слое нервных волокон сетчатки выявляют при фотографировании глазного дна на высококонтрастную пленку через синий светофильтр. Труднее их обнаружить при офтальмоскопии в бескрасном свете. При этом локальный дефект имеет вид дугообразной полоски, идущей от одного из полюсов ДЗН в перимакулярную зону сетчатки. Изменения в сетчатке нередко обнаруживают раньше, чем характерные глаукоматозные дефекты поля зрения [Airaksinen P., Drance S., 1985].
Начальным признаком диффузной атрофии нервных волокон в ДЗН служит феномен западения его височной половины [Нестеров А. П., Листопадова Н. А., 1988]. Клинически этот феномен проявляется нарушением соотношения между внутренними поверхностями сетчатки и ДЗН. В здоровых глазах эти поверхности обычно находятся на одном уровне, а иногда наблюдается небольшое вы-стояние ДЗН над сетчаткой. Вследствие диффузной атрофии нервной и, возможно, глиальной ткани в ДЗН височная его половина истончается и слегка западает от уровня сетчатки. При этом физиологическая экскавация ДЗН не изменяется. Феномен западения часто сочетается с умеренной деколорацией височной части ДЗН. Симптом западения при офтальмоскопии определяют по легкому изгибу всех сосудов, пересекающих височный край ДЗН. Он особенно наглядно виден при бинокулярном осмотре глазного дна. По нашим наблюдениям, феномен западения предшествует появлению других глаукоматозных изменений в ДЗН и поле зрения у 56% больных. Вместе с тем этот феномен не является строго специфичным для глаукомы. Он указывает лишь на легкую диффузную потерю тканей в невральном кольце ДЗН.
Следует отметить, что выявления каждого из приведенных выше симптомов начинающейся атрофии ДЗН недостаточно для установления правильного диагноза. Более надежным было бы решение, основанное на оценке всей совокупности изменений в ДЗН и перипапиллярной области. С этой целью был использован математический анализ группы симптомов, характеризующих состояние ДЗН. Результаты этого исследования и методика использования полученной диагностической таблицы и решающего правила описаны Н. А. Листопадовой и соавт. (1982).
↑ Изменения поля зрения
Поле зрения исследуют с помощью
- кинетической периметрии и кампиметрии,
- статической периметрии и упрощенной статической кампиметрии с множественными объектами.
К ранним кампиметрическим симптомам глаукомы относят снижение световой чувствительности сетчатки, увеличение (особенно удлинение) физиологической скотомы, «обнажение» слепого пятна, появление парацентральных и дугообразных скотом, назальный выступ. Границы поля зрения и изоптеры неравномерно сужены, больше в носовом секторе.
Следует иметь в виду, что все изменения поля зрения при глаукоме не носят строго специфического характера. С годами поле зрения суживается из-за уменьшения размера зрачка, склероза хрусталика, снижения чувствительности сетчатки. Маленькие объекты становятся пороговыми, может появляться симптом обнажения слепого пятна. Дугообразные скотомы при нормальном внутриглазном давлении возникают при быстром снижении артериального давления, различных поражениях сетчатки, зрительного нерва и хиазмы. М. Armaly (1969) считает, что при кампиметрии с величиной объекта 1/1000 можно рассматривать как определенно глаукоматозные следующие дефекты поля зрения: дугообразную скотому, сливающуюся со слепым пятном и достигающую меридиана 45° сверху или 50° снизу; парацентральные скотомы более 5°; назальный выступ более 10°.
Мы полагаем, что даже небольшие, но четко фиксированные изменения поля зрения, если они носят характер дефектов пучка волокон зрительного нерва, можно рассматривать как достоверно глаукоматозные при условии, что они сочетаются с другими симптомами глаукомы (повышение ВГД, низкие показатели оттока, изменения диска зрительного нерва) при отсутствии других явных причин для возникновения таких дефектов. Следует отметить, что появление дефектов поля зрения при глаукоме предшествует заметным изменениям ДЗН примерно у половины всех больных [Листопадова Н. А., Романова Т. Б., 1989].
У больных глаукомой относительно рано изменяются контрастная чувствительность глаза (пространственная и временная) и цветовая чувствительность. Однако в клинической практике эти методы не получили распространения.
↑ Другие симптомы в диагностике глаукомы
Жалобы на периодическое появление радужных кругов при взгляде на источник света чаще отмечаются при закрытоугольной, но иногда и при открытоугольной глаукоме. Для подострого приступа глаукомы характерно сочетание радужных кругов, затуманивание зрения и болей в глазу и брови.
На повышенное сопротивление циркуляции крови по внутриглазным сосудам указывает «симптом кобры», описанный М. С. Ремизовым (1964). Сосуд, идущий по поверхности склеры в эмиссарий, имеет колбовидное расширение около последнего. Такой сосуд по внешнему виду напоминает кобру. Если этот симптом касается только одного сосуда, то он не имеет диагностического значения, так как может быть обусловлен случайными причинами.
Другим симптомом, позволяющим заподозрить закрытоугольную глаукому, является мелкая передняя камера, сочетающаяся с бомбажем радужной оболочки, более выраженным в периферической зоне. Широкий на всем протяжении угол передней камеры исключает возможность развития закрытоугольной глаукомы. Узкий угол указывает на возможность заболевания, а очень узкий или закрытый угол в отдельных сегментах свидетельствует по крайней мере о преглаукоме.
Как уже отмечалось, после острого приступа глаукомы остается типичная сегментарная атрофия радужки. Обнаружение такого типа атрофии заставляет заподозрить закрытоугольную глаукому. Выраженная атрофия стромы и пигментного листка радужной оболочки при отсутствии определенных причин (увеит, опухоль глаза и т. п.) сопровождает развитие глаукоматозного процесса и может предшествовать повышению внутриглазного давления. Д. С. Кроль (1968) в диагностике преглаукомы и глаукомы придает большое значение обнаружению псевдоэксфолиаций.
Первичная глаукома обычно поражает оба глаза. Однако заболевание часто бывает асимметричным. Оно возникает раньше на одном глазу и протекает на нем быстрее и тяжелее, чем на другом глазу. В связи с этим анализ асимметрий в двух глазах играет важную роль в диагностике глаукомы.
При обследовании больного нужно обращать внимание на разницу в состоянии эписклеральных сосудов в двух глазах, водяных и ламинарных вен, на различия в глубине передней камеры, ширине угла, пигментации его структур, степени дистрофических изменений радужки, выраженности псевдоэксфолиативных отложений, состоянии дисков зрительных нервов. Следует иметь в виду, что у здоровых лиц разница в величине офтальмотонуса не превышает 4 мм рт. ст., коэффициента легкости оттока — 0,14мм /мин на 1мм рт.ст., отношение Э/Д — 0,2.
↑ Диагностические пробы
Диагностические пробы можно разделить на нагрузочные и разгрузочные. Диагностическое значение имеют также пробы, проводимые с целью определения уровня толерантного ВГД.
Нагрузочные пробы. У больных глаукомой механизмы, регулирующие внутриглазное давление, гидро- и гемодинамику глаза, находятся в состоянии постоянного напряжения, поэтому дополнительная нагрузка на эти механизмы может привести к нарушению состояния компенсации.
Е. И. Устинова (1966) насчитывает более 40 различных нагрузочных проб. Результат пробы учитывают по изменениям офтальмотонуса, гидродинамических показателей, поля зрения, темновой адаптации. В качестве нагрузки используют прием большого количества воды, введение кофеина, болевое раздражение конъюнктивы (реактивная гипертензия), сдавление вен шеи, опыт Вальсальвы, затруднение носового дыхания, изменение положения тела, расширение зрачка в темноте или с помощью мидриатиков и т. д. Исследования с нагрузочными пробами интересны в теоретическом отношении, а также имеют практическое значение, позволяя определить нагрузки, опасные для больных глаукомой. Однако в ранней диагностике открытоугольной глаукомы по существу все нагрузочные пробы оказались неэффективными. Это связано со значительным перекрестом результатов таких проб у больных глаукомой и здоровых лиц. При подозрении на закрытоугольную глаукому некоторую пользу могут принести пробы с расширением зрачка и со смещением иридохрусталиковой диафрагмы. Эти пробы описаны ниже.
Недостаточно эффективны и разгрузочные пробы. Особенно часто используют пилокарпиновую и адреналиновые разгрузочные тесты. Эти пробы проводятся в тех случаях, когда внутриглазное давление повышено или находится в пределах высокой нормы. Внутриглазное давление измеряют до и через 1—1,5 ч после инстилляции 1 % раствора пилокарпина или через 4 ч после закапывания 2% раствора эпинефрина. Снижение ВГД на 5 мм рт. ст. и больше редко происходит в здоровых глазах и более характерно для глаукомы.
Компрессионно-периметрические пробы используют для диагностики преглаукомы, глаукомы и определения прогноза заболевания. Наибольшее распространение получила вакуумная компрессионно-периметрическая проба Волкова [Волков В. В. и др., 1981]. В монокулярной очковой камере создают вакуум, равный 40 мм рт. ст. При этом ВГД повышается примерно на 7 мм рт. ст. На полушаровом периметре определяют пороги статической периметрии в 15° от точки фиксации взора в меридианах 45°, 135°, 225°, 315° и в 5° от точки фиксации в меридианах 90° и 270°. Периметрическое исследование проводят 2 раза: до создания вакуума в очковой камере и в течение 6 мин после этого, на высоте действия вакуума. Пробу считают положительной, если под влиянием вакуум-компрессии пороги периметрии повышаются хотя бы в одном меридиане. Диагноз преглаукомы устанавливают при положительной пробе, нормальном ВГД и неопределенных жалобах больного. Если у больного повышено ВГД и получен положительный результат пробы, то авторы ставят диагноз глаукомы или преглаукомы в зависимости от того, повышены исходные пороги статической периметрии или они находятся в пределах возрастной нормы. О наличии офтальмогипертензии свидетельствует отрицательный результат пробы при повышенном ВГД [Волков В. В., 1989].
Компрессионно-периметрические пробы, несомненно, полезны. Однако они указывают только на толерантность зрительного нерва к повышению ВГД на короткий (несколько минут) период времени. В конечном итоге глаукома может развиться в глазах с любой толерантностью ДЗН. Вместе с тем при низкой его толерантности глаукома не возникнет, если ВГД не будет повышаться вследствие нарушений в гидродинамике глаза. Следует также учитывать различия в действии на глаз кратковременного (при пробе) и длительного (при глаукоме) повышения ВГД.
↑ Ранняя диагностика открытоугольной глаукомы
Ранняя диагностика этой формы глаукомы особенно трудна, и в этом отношении нельзя дать каких-либо универсальных рекомендаций. Необходимо провести тщательное обследование больного и комплексную оценку всех полученных данных. Основываясь на собственном опыте, ниже мы приводим некоторые ориентировочные правила, которые могут быть полезны в практической работе.
Диагноз открытоугольной глаукомы может быть установлен, если при открытом угле передней камеры и постоянно или периодически повышенном ВГД выявляется один из следующих симптомов:
- изменения диска зрительного нерва по глаукоматозному типу;
- дефекты поля зрения глаукоматозного характера;
- патологические показатели оттока водянистой влаги, выраженная асимметрия ВГД и величины отношения Э/Д;
- выраженная дистрофия радужки, псевдоэксфолиации и интенсивная пигментация трабекул, особенно при асимметрии этих симптомов;
- низкие показатели оттока и положительные результаты разгрузочной пробы.
Приведенные выше сочетания признаков глаукомы нельзя считать исчерпывающими. Возможны и другие комбинации симптомов, позволяющие диагностировать заболевание. В связи с этим диагностика открытоугольной глаукомы носит индивидуальный характер. В наиболее трудных случаях окончательный диагноз может быть установлен через несколько месяцев или даже лет после первого обследования больного.
В последнее время все большее признание получают комплексные методы ранней диагностики ОУГ с использованием компьютерной и микрокомпьютерной техники. Эти методы основаны на многолетнем наблюдении за лицами, у которых была заподозрена глаукома и установлена начальная глаукома, с последующим многомерным математическим анализом группы факторов риска и микросимптомов, которые встречаются у больных глаукомой чаще, чем в общей популяции. Методика исследования, диагностические таблицы и решающие правила, основанные на результатах такого анализа, детально описаны в работах М. А. Шнепс-Шнеппе и соавт. (1979, 1980), И. Н. Черкасовой и Н. А. Листопадовой (1987), И. Н. Черкасовой и соавт. (1987).
↑ Ранняя диагностика закрытоугольной глаукомы
Закрытоугольная глаукома в начальной стадии может протекать остро, подостро и хронически. Хроническую начальную закрытоугольную глаукому (обычно так называемую ползучую форму) диагностируют так же, как и открытоугольную глаукому. Дифференциальная диагностика двух этих форм глаукомы основана на результатах гониоскопического исследования.
При перемежающемся течении болезни подострые и острые приступы сменяются периодами, когда глаз клинически выглядит совершенно здоровым. Во время приступа установить диагноз глаукомы легко. При обследовании больного в межприступном периоде следует принять во внимание данные анамнеза, глубину передней камеры состояние радужки и зрачка, ширину угла передней камеры. После острого приступа глаукомы наблюдается своеобразная сегментарная атрофия радужки, зрачок часто деформирован и смещен.
В диагностике закрытоугольной глаукомы или преглаукомы существенное значение имеют мелкая передняя камера, узкий или закрытый, хотя бы в отдельных сегментах, угол, гониосинехии. Гидродинамика глаза в межприступном периоде подострой глаукомы часто бывает нормальной, ценность кампиметрических исследований представляется сомнительной.
С целью ранней диагностики закрытоугольной глаукомы некоторые авторы рекомендуют использовать нагрузочные тесты: мидриатический, позиционный и заднюю кольцевую компрессионную пробу. Первый из них заключается в измерении ВГД до и через 1—1,5 ч после инстилляции в глаз мидриатиков. Этот тест небезопасен, так как в отдельных случаях приводит к возникновению тяжелого острого приступа глаукомы.
R. Mapstone (1976) предложил смешанный тест с использованием как мидриатика, так и миотика. Растворы пилокарпина (2%) и фенилэфрина (10%) закапывают в глаз 3 раза с интервалом 1 мин, с тем чтобы достигнуть умеренного расширения зрачка с одновременным повышением тонуса как его сфинктера, так и дилататора. При этом создаются оптимальные условия для возникновения относительного зрачкового блока в предрасположенных глазах. Тест считается положительным, если через 2 ч ВГД повышается более чем на 8 мм рт. ст.
Позиционная проба Хаймса [Hyams S. et al., 1968] заключаются в следующем. После тонометрии пациента укладывают на кушетку лицом вниз (на локоть собственной руки) с закрытыми глазами на 1 ч. Из-за тяжести хрусталик смещается кпереди, у лиц с узким углом передней камеры отток водянистой влаги нарушается, и офтальмотонус повышается.
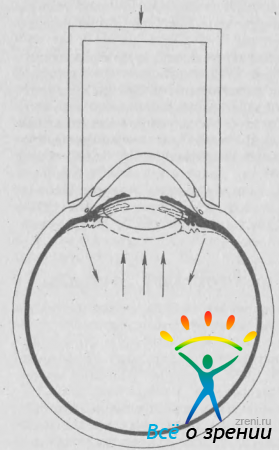
Задняя кольцевая компрессионная проба описана А. П. Нестеровым и соавт. (1973). После тонометрии (тонометром Маклакова массой 10 г) на глаз накладывают компрессор, имеющий вид кольца с внутренним диаметром 16 мм и наружным диаметром 17 мм, контактная поверхность его слегка скошена кнутри и представляет собой не сплошное, а прерывистое кольцо. Масса компрессора 50 г, площадь контактной поверхности 46 мм . Компрессию продолжают в течение 3 мин, после чего проводят повторную тонометрию. На основании результатов тонометрии, проведенной до и после компрессии, определяют величину изменения офтальмотонуса и объема глаза. Перерывы (окна) в кольце сделаны для того, чтобы не блокировать дренажные пути и циркуляцию крови на поверхности глазного яблока. Благодаря большому диаметру внутреннего кольца компрессора основные дренажные пути находятся вне зоны сдавления, а деформация склеры возникает позади иридохрусталиковой диафрагмы на равном расстоянии от нее.
Во время компрессии повышается давление в заднем отделе глаза и иридохрусталиковая диафрагма смещается кпереди (рис. 57).
Рис. 57. Задняя кольцевая компрессионная проба (схема).
Одновременно несколько вдавливаются внутрь цилиарное тело и цилиарная мышца. В глазах с явной и латентной закрытоугольной глаукомой угол передней камеры в той или иной степени блокируется радужкой или экватором хрусталика и отток жидкости резко ухудшается. Таким образом, проба не влияет на отток у здоровых людей (ВГД всегда снижается) и сильно затрудняет его у больных закрытоугольной глаукомой (ВГД повышается).
Следует отметить, что все описанные выше нагрузочные пробы позволяют установить только предрасположенность к блокаде угла передней камеры. Эта предрасположенность не всегда реализуется в заболевание. Вследствие этого нагрузочные пробы имеют вспомогательный характер, поэтому нельзя устанавливать окончательный диагноз только на их результатах.
----
Статья из книги: Глаукома. Нестеров А.П.


Комментариев 0