Ультразвуковые методы исследования глаза
Содержание:
Описание

Современная офтальмология, ориентированная на микроинвазивные хирургические подходы и углублённый морфологический анализ исследуемых структур, предъявляет качественно новые требования к применению ультразвука, что определяет динамичный темп развития его аппаратной и методической базы.
Каким бы разнообразным ни был выбор аппаратуры и методик, применение ультразвука в офтальмологии с диагностической целью основано на том, что ультразвуковые волны, распространяясь в тканях глаза, претерпевают изменения, обусловленные его внутренним строением. По особенностям распространения акустических волн в глазу исследователь получает информацию о его строении. При диагностическом применении ультразвука в офтальмологии используют также эффект Допплера, позволяющий оценить скорость кровотока в глазничных сосудах.
↑ Обоснование
Ткани глазного яблока - совокупность акустически разнородных сред. При попадании ультразвуковой волны на границу раздела двух сред происходят её преломление и отражение. Чем больше различаются акустические сопротивления (импедансы) пограничных сред, тем большая часть падающей волны отражается. На явлении отражения ультразвуковых волн основано определение топографии нормальных и патологически изменённых биосред.
Наряду с отражением на границе сред с различным акустическим сопротивлением происходит преломление ультразвуковых волн, выражающееся в том, что их распространение и интенсивность изменяют направление при переходе границы раздела. Эффект преломления особенно выражен при наклонном падении ультразвуковых волн, что может приводить к ошибкам при определении размеров и топографии тканей.
↑ Цель
Диагностика прижизненных измерений глазного яблока и его анатомо-оптических элементов.
↑ Показания
Ультразвуковое исследование (УЗИ) глаза - высокоинформативный инструментальный метод, дополнение к общепризнанным клиническим методам офтальмологической диагностики. Как привило, эхографии должно предшествовать традиционное анамнестическое и клинико-офтальмологическое обследование больного.
При подозрении на внутриглазное инородное тело УЗИ должна предшествовать рентгенография глаза; на внутриглазную опухоль — диафаноскопия; на объёмное образование в глазнице — экзофтальмометрия, исследование подвижности и репозиции глазного яблока, рентгенография глазниц.
Исследование эхобиометрических (линейных и угловых величин) и анатомо-топографических (локализация, плотность) характеристик проводят по основным показаниям.
К ним относят следующие.
• Необходимость измерения толщины роговицы, глубины передней и задней камер, толщины хрусталика и внутренних оболочек глаза, протяжённости СТ, различных других внутриглазных дистанций и величины глаза в целом (например, при инородных телах в глазу, субатрофии глазного яблока, глаукоме, близорукости, при расчёте оптической силы ИОЛ).
• Изучение топографии и строения УПК. Оценка состояния хирургически сформированных путей оттока и УПК после антиглаукомных вмешательств.
• Оценка положения ИОЛ (фиксация, дислокация, сращения).
• Измерение протяжённости ретробульбарных тканей в различных направлениях, толщины зрительного нерва и прямых мышц глаза.
• Определение величины и изучение топографии патологических изменений, в том числе новообразований, цилиарного тела, сосудистой и сетчатой оболочек глаза, ретробульбарного пространства; количественная оценка этих изменений в динамике. Дифференциация различных клинических форм экзофтальма.
• Оценка высоты и распространённости отслойки цилиарного тела, сосудистой и сетчатой оболочек глаза при затруднённой офтальмоскопии. Дифференциация первичной отслойки сетчатки от вторичной, обусловленной ростом опухоли сосудистой оболочки глаза.
• Выявление деструкции, экссудата, помутнений, сгустков крови, шварт в СТ, определение особенностей их локализации, плотности и подвижности.
• Выявление и определение локализации внутриглазных инородных тел, в том числе клинически невидимых и рентгенонегативных, а также оценка степени их капсулированности и подвижности, магнитных свойств.
↑ Противопоказания
По мнению основоположника отечественной офтальмоэхографии Ф. Е. Фридмана, противопоказаний к этому исследованию не существует.
↑ Подготовка
Эхографическое исследование глаза проводят контактным или иммерсионным способами.
Контактный способ. При технически более простом контактном способе используют методику одномерной эхографии (А-метод), при которой пьезопластину зонда приводят в непосредственное соприкосновение с исследуемым объектом.
Контактную одномерную эхографию производят следующим образом. Больного усаживают в кресло слева и несколько спереди от диагностического ультразвукового прибора лицом к врачу, сидящему перед экраном прибора вполуоборот к больному. В некоторых случаях проведение УЗИ возможно при положении больного лёжа на кушетке лицом вверх (врач располагается у изголовья больного).
Перед исследованием в конъюнктивальную полость исследуемого глаза инсталлируют анестетик. Правой рукой врач приводит ультразвуковой зонд, стерилизованный 96% этанолом, в соприкосновение с исследуемым глазом пациента, а левой регулирует работу прибора. Контактной средой является слёзная жидкость.
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
При выборе зонда по диаметру пьезопластины руководствуются следующими соображениями:
* для получения общей информации о состоянии структур глаза необходим широкий пучок ультразвуковых волн;
* для возможно более точной интраскопической оценки образований, располагающихся на глазном дне или в СТ, необходим узкий пучок ультразвуковых волн.
Акустическое исследование глаза целесообразно начинать, используя зонд с диаметром пьезопластины 5 мм, а окончательное заключение на основании результатов эхографии давать после детального зондирования при помощи зонда с диаметром пьезопластины 3 мм.
Иммерсионный способ акустического исследования глаза предполагает наличие слоя жидкости между пьезопластиной диагностического зонда и исследуемым глазом. Чаще всего этот способ реализуют с помощью ультразвуковой аппаратуры, основанной на использовании В-метода эхографии.
Сканирующий по различной траектории диагностический зонд «плавает» в иммерсионной среде (дегазированная вода, изотонический раствор натрия хлорида), находящейся в специальной насадке, которая устанавливается на глаз исследуемого. Диагностический зонд также может находиться в кожухе со звукопрозрачной мембраной, которая приводится в соприкосновение с прикрытыми веками пациента, сидящего в кресле. Инстилляционная анестезия в этом случае не нужна.
В офтальмологии УЗИ имеет свою специфику, связанную с такими особенностями глаза, как малые размеры и сложность формы его структурных элементов, односторонний доступ для исследования, подвижность и возможность использования лишь малых интенсивностей ультразвукового излучения.
↑ Методы
Одномерная эхография (А-метод) — довольно точный метод, позволяющий в графическом режиме выявить разнообразные патологические изменения и образования, а также измерять размеры глазного яблока и его отдельные анатомо-оптические элементы и структуры. Метод модифицирован в отдельное специальное направление - ультразвуковую биометрию.
Двухмерная эхография (акустическое сканирование, В-метод) основана на преобразовании амплитудной градации эхосигналов в светлые точки различной степени яркости, формирующие изображение сечения глазного яблока на мониторе.
Комбинированное использование А- и В-методов сделало исследование более практичным и доступным для анализа, а также повысило его диагностическую значимость.
Ультразвуковая биомикроскопия. Цифровая обработка эхосигналов улучшила качество изображения и за счёт соответствующего программного обеспечения предоставила возможность интерактивного и апостериорного анализа информации. Именно цифровые технологии позволили разработать метод ультразвуковой биомикроскопии, основанный на цифровом анализе сигнала каждого пьезоэлемента датчика. Разрешающая способность ультразвуковой биомикроскопии при аксиальной плоскости сканирования составляет 40 мкм. Для такого разрешения используют датчики 50-80 МГц.
Трёхмерная эхография. Реализация следующего технологического этапа эволюции компьютерной эхографии получение объёмного изображения глаза, анатомических элементов орбиты и сосудистой системы данного региона. Трёхмерная эхография воспроизводит объёмное изображение при сложении и анализе множества плоскостных эхограмм или объёмов во время движения плоскости сканирования по вертикали-горизонтали или концентрически вокруг её центральной оси. Получение объемного изображения происходит либо в режиме реального времени (интерактивно), либо отсрочено в зависимости от датчиков и мощности процессора.
Энергетическая допплерография (энергетическое допплеровское картирование). В 1993 г. был представлен и клинически апробирован новый способ кодирования допплеровского сдвига частот. Его технологическая реализация обеспечила высокую чувствительность и максимальную контрастность изображения просвета функционирующих сосудов - Doppler Power Imaging. Название метода можно перевести как «отображение энергии допплеровского спектра в цвете». Наиболее употребляемыми терминами стали энергетическая допплерография и энергетическое допплеровское картирование. Данный способ анализа потока крови заключается в отображении многочисленных амплитудных и скоростных характеристик эритроцитов. так называемых энергетических профилей.
Импульсно-волновая допплерография позволяет объективно судить о скорости и направлении кровотока в конкретном сосуде, исследовать характер шумов.
Ультразвуковое дуплексное исследование. Объединение в одном приборе импульсной допплерографии и сканирования в режиме серой шкалы способствовало появлению нового метода — ультразвукового дуплексного исследования, позволяющего одновременно оценивать состояние сосудистой стенки и регистрировать гемодинамические показатели. Основной критерий оценки гемодинамики линейная скорость кровотока (см/с).
↑ Методика
Различают трансбульбарную, транссклеральную и транспальпебральную модификации эхографии глаза.
• При трансбульбарной эхографии эхограмму регистрируют в момент соприкосновения пьезопластины зонда последовательно с центром роговицы, лимбом и передним отрезком склеры исследуемого глаза.
• При транссклеральном зондировании анализируют эхосигналы от образований, находящихся непосредственно под оболочками глаза в месте расположения зонда.
• Транспальпебральное ультразвуковое зондирование глазного яблока и глазницы производят через прикрытые веки, кожная поверхность которых для обеспечения акустического контакта с зондом должна быть увлажнена вазелиновым маслом или смазана специальным гелем.
Алгоритм акустического исследования глаза и орбиты заключается в последовательном применении принципа комплементарности (взаимодополняемость) обзорной, локализационной, кинетической и квантитативной эхографии.
• Обзорную эхографию выполняют, чтобы выявить асимметрию и очаг патологии.
• Локализационная эхография позволяет с помощью эхобиометрии измерять различные линейные и угловые параметры внутриглазных структур и формирований и определять их анатомо-топографические соотношения.
• Кинетическая эхография состоит из серии повторных УЗИ после быстрых движений глаза обследуемого (изменения направления взгляда пациента). Кинетическая проба позволяет установить степень подвижности обнаруженных формирований.
• Квантитативная эхография даёт косвенное представление об акустической плотности изучаемых структур, выраженной в децибелах. Принцип основан на постепенном уменьшении эхосигналов до полного их гашения.
Задача предварительного УЗИ - визуализация основных анатомо-топографических структур глаза и орбиты. С этой целью в режиме серой шкалы сканирование проводят в двух плоскостях:
* горизонтальной (аксиальной), проходящей через роговицу, глазное яблоко, внутреннюю и наружную прямые мышцы, зрительный нерв и вершину орбиты; * вертикальной (сагиттальной), проходящей через глазное яблоко, верхнюю и нижнюю прямые мышцы, зрительный нерв и вершину орбиты.
Обязательное условие, обеспечивающее наибольшую информативность УЗИ, -ориентация зонда под прямым (или близким к прямому) углом по отношению к исследуемой структуре (поверхности). При этом регистрируется идущий от исследуемого объекта эхосигнал максимальной амплитуды. Сам зонд не должен оказывать давления на глазное яблоко.
При осмотре глазного яблока необходимо помнить о его условном разделении ни четыре квадранта (сегмента): верхне - и нижненаружные, верхне - и нижневнутренние. Особо выделяют центральную зону глазного дна с расположенными в ней ДЗН и макулярной областью.
Устанавливая датчик на закрытое верхнее веко над роговицей (аксиальное сканирование), получают срез глазного яблока через его переднезаднюю ось. Такое положение позволяет оценивать состояние центральной зоны глазного дна и находящихся в поле ультразвукового луча передней камеры, радужки, хрусталика и части СТ, а также центральный отдел ретробульбарного пространства (зрительный нерв и жировая клетчатка). В дальнейшем проводят сканирование каждого из четырёх сегментов.
↑ Некоторые ультразвуковые характеристики в норме
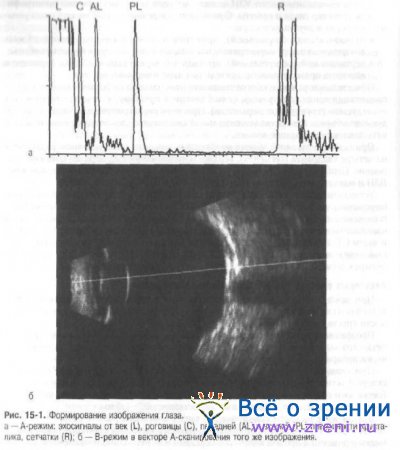
При прохождении плоскости сканирования ориентировочно вдоль передне-задней оси глаза получают эхосигналы от век, роговицы, передней и задней поверхности хрусталика, сетчатки (рис. 15-1,а).
Прозрачный хрусталик акустически не выявляется. Визуализируется более четко его задняя капсула в виде гиперэхогенной дуги. СТ в норме также акустически прозрачно.
При сканировании сетчатка, хориоидея (собственно сосудистая оболочка) и склера фактически сливаются в единый комплекс. При этом внутренние оболочки (сетчатая и сосудистая) имеют чуть меньшую акустическую плотность, чем гиперэхогенная склера, а их толщина вместе составляет 0,7-1,0 мм.
В этой же плоскости сканирования видна воронкообразная ретробульбарная часть, ограниченная гиперэхогенными костными стенками орбиты и заполненная мелкозернистой жировой клетчаткой средней или несколько повышенной акустической плотности. В центральной же зоне ретробульбарного пространства (ближе к носовой части) визуализируется зрительный нерв в виде гипоэхогенной трубчатой структуры шириной около 2-2,5 мм, исходящей из глазного яблока с носовой стороны на расстоянии 4,0 мм от его заднего полюса.
При соответствующей ориентации датчика, плоскости сканирования и направления взгляда получают изображение прямых мышц глаза в виде однородных трубчатых структур с меньшей акустической плотностью, чем жировая клетчатка толщиной между фасциальными листками 4,0-5,0 мм.
↑ Ультразвуковые характеристики при патологии
При субкапсулярном помутнении хрусталика его центральные отделы остаются относительно прозрачными. Зонулярная катаракта проявляется помутнением вокруг прозрачного ядра с сохранением прозрачности субкапсулярных слоев в хрусталике. При перезрелой катаракте весь хрусталик заполнен неоднородной массой.
При подвывихе хрусталика наблюдают различную степень смещения одного из его экваториальных краёв в СТ. При вывихе хрусталик выявляется в различных слоях СТ или на глазном дне. Во время кинетической пробы хрусталик либо свободно перемещается, либо остаётся фиксированным к сетчатке или фиброзным тяжам СТ. При афакии во время УЗИ наблюдают дрожание потерявшей опору радужки.
При замене хрусталика искусственной ИОЛ за радужкой визуализируется образование высокой акустической плотности.
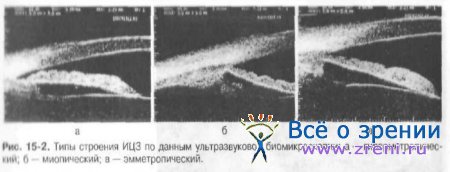
В последние годы большое значение придают эхографическому исследованию структур УПК и иридоцилиарной зоны в целом. С помощью ультразвуковой биомикроскопии выделено три основных анатомо-топографических типа строения иридоцилиарной зоны в зависимости от вида клинической рефракции.
• Гиперметропический тип (рис. 15-2,а) характеризуется выпуклым профилем радужки, малым иридокорнеальным углом (17±4,05°), характерным передне-медиальным прикреплением корня радужки к цилиарному телу, обеспечивающим клювовидную форму УПК с узким входом (0.12 мм) в бухту угла и очень близким расположением радужки с трабекулярной зоной. При таком анатомо-топографическом типе возникают благоприятные условия для механической блокады УПК тканью радужки. В таких глазах блокада УПК может произойти как от незначительного повышения давления в задней камере, так и от увеличения толщины радужки при расширении зрачка.
• Миопические глаза (рис. 15-2, б) с обратным профилем радужки, иридокорнеальным углом (36.2±5.25°), большой площадью контакта пигментного листка радужки с цинновыми связками и передней поверхностью хрусталика имеют предрасположенность к развитию пигментного дисперсного синдрома. Такое строение иридоцилиарной зоны может спровоцировать выход гранул пигмента в переднюю камеру в результате механического воздействия зонулы и передней поверхности хрусталика на пигментный листок радужки при зрачковых реакциях.
• Эмметропические глаза (рис. 15-2, в) — наиболее часто встречаемый тип - характеризуются прямым профилем радужки со средней величиной УПК 31,13±6,24°, глубиной задней камеры 0,56±0,09 мм, относительно широким входом в бухту УПК - 0.39±0.08 мм, переднезадней осью — 23,92±1.62 мм. При такой конструкции иридоцилиарной зоны нет явной предрасположенности к нарушениям гидродинамики, т.е. нет анатомо-топографических условий для развития зрачкового блока и пигментно-дисперсного синдрома.
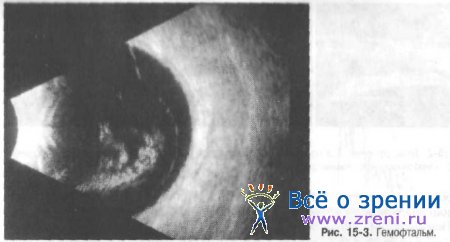
Изменение акустических характеристик СТ возникает вследствие дегенеративно-дистрофических, воспалительных процессов, кровоизлияний и пр. Помутнения могут быть плавающими и фиксированными; точечными, плёнчатыми, в виде глыбок и конгломератов (рис. 15-3).
Степень помутнений варьирует от слабозаметных до грубых шварт и выраженного сплошного фиброза. При интерпретации данных УЗИ гемофтальма следует помнить о стадиях его течения.
• I стадия соответствует процессам гемостаза (2-3 сут с момента кровоизлияния) и характеризуется наличием в СТ свернувшейся крови умеренной акустической плотности.
• II стадия — гемолиза и диффузии кровоизлияния сопровождается снижением его акустической плотности, размытостью контуров. В процессе рассасывания на фоне гемолиза и фибринолиза появляется в мелкоточечная взвесь, часто отграниченная от неизменённой части СТ тонкой плёнкой. В ряде случаев в стадии гемолиза эритроцитов УЗИ оказывается неинформативным, так как элементы крови соразмерны длине ультразвуковой волны и зона кровоизлияния не дифференцируется.
• III стадия — начальной соединительнотканной организации — наступает в случаях дальнейшего развития патологического процесса (обширные кровоизлияния) и характеризуется наличием локальных зон повышенной плотности.
• IV стадия — развитой соединительнотканной организации или швартообразования - характеризуется формированием шварт и плёнок высокой акустической плотности.
В зависимости от топографии выделяют следующие формы гемофтальма: ретролентальный (за хрусталиком), центральный, комбинированный, преретинальный.
При отслойке СТ эхографически визуализируется кольцо повышенной акустической плотности, соответствующее его плотному пограничному слою, отделённое от сетчатки акустически прозрачным пространством.
Клиническая симптоматика, указывающая на вероятность отслойки сетчатки, — одно из основных показаний к УЗИ. При А-методе эхографии диагноз отслойки сетчатки основывается на стойкой регистрации изолированного эхосигнала от отслоённой сетчатки, отделяющегося участком изолинии от эхосигналов комплекса склера плюс ретробульбарные ткани. По этому показателю судят о высоте отслойки сетчатки. При В-методе эхографии отслойка сетчатки визуализируется в виде плёнчатого образования в СТ, как правило, имеющее контакт с оболочками глаза в проекции зубчатой линии и ДЗН. В отличие от тотальной, при локальной отслойке сетчатки патологический процесс занимает определённый сегмент глазного яблока или его часть. Отслойка может быть плоской (рис. 15-4), высотой 1-2 мм.
Локальная отслойка может быть и более высокой, иногда куполообразной, в связи с чем возникает необходимость её дифференциации от кисты сетчатки.
Свежая отслойка сетчатки имеет выраженную складчатость. По истечении времени отслоённая сетчатка становится более ригидной.
В связи с большим количеством сосудов в увеальном тракте довольно часто развиваются воспалительные процессы (передний, задний и панувеит). При увеитах УЗИ выявляет утолщения внутренних оболочек глаза (сетчатка плюс сосудистая оболочка). Такие изменения визуализируются в связи с тем, что при хориоидите в сосудистой оболочке наблюдается клеточная инфильтрация, которая совместно с экссудацией распространяется на сетчатку. Всё это приводит к расширению слоя внутренних оболочек, некоторому снижению их акустической плотности, что на фоне гиперэхогенной склеры и анэхогенного СТ улучшает визуализацию хориоретинального комплекса. При вовлечении в воспалительный процесс СТ в нём появляются помутнения, которые впоследствии могут привести к швартообразованию.
Одно из важных показаний к эхографическому исследованию - развитие отслойки сосудистой оболочки и цилиарного тела, в некоторых случаях возникающих после антиглаукомных операций, экстракции катаракты, контузии и проникающих ранений глазного яблока, при увеитах. В задачу исследователя входит определение квадранта её расположения и динамики течения. Для обнаружения отслойки цилиарного тела производят сканирование крайней периферии глазного яблока в различных проекциях при максимальном угле наклона датчика без водной насадки (на срезах осматривают область перехода хориоидеи в радужку и у экваториальных краёв хрусталика). При наличии датчика с водной насадкой исследуют передние отделы глазного яблока в поперечных и продольных срезах.
Отслоённое цилиарное тело визуализируется как небольшая плёнчатая структура расположенная на 0,5-2,0 мм глубже склеральной оболочки глаза в результате распространения под него акустически гомогенного транссудата или водянистой влаги.
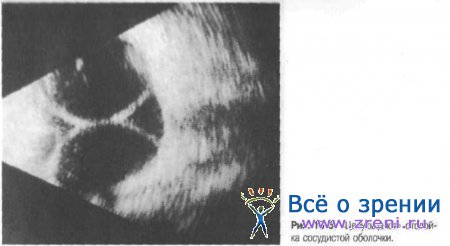
Ультразвуковые признаки отслойки сосудистой оболочки довольно специфичны: визуализируется от одного до нескольких чётко контурированных плёнчатых "бугров" различной высоты и протяжённости, при этом между отслоёнными участками всегда есть перемычки, где сосудистая оболочка по-прежнему фиксирована к склере: при кинетической пробе пузыри неподвижны. В отличие от отслойки сетчатки контуры «бугров» обычно не примыкают к зоне ДЗН.
Отслойка сосудистой оболочки может занимать все сегменты глазного яблока от центральной зоны до крайней периферии. При резко выраженной высокой отслойке пузыри хориоидеи сближаются друг с другом и дают картину «целующейся» отслойки сосудистой оболочки (рис. 15-5).
При врождённых аномалиях увеального тракта ультразвук нашел применение в диагностике колобомы хориоидеи. В колобомах сосудистой оболочки сетчатка, как правило, недоразвита или отсутствует. При сканировании колобома выглядит как дефект оболочек с деформацией заднего контура глазного яблока большей или меньшей протяжённости и глубины.
Патологические процессы в зрительном нерве весьма разнообразны. Некоторые из них могут быть выявлены при УЗИ, но не всегда есть возможность по данным сканирования установить этиологию изменений эхоструктуры (дегенеративную, воспалительную, неопластическую и др.). Особенность строения зрительного нерва в том, что он является своеобразным продолжением вещества мозга и его оболочек. При повышении внутричерепного давления из-за воспаления мозговых оболочек, наличия опухоли, абсцесса или гематомы головного мозга и прочего развивается застойный ДЗН. К этому состоянию могут приводить и патологические процессы в орбите, сопровождающиеся нарушением оттока тканевой жидкости от глаза к желудочкам мозга по пространствам между оболочками зрительного нерва, а также гипотония глаза.
Как правило, в нормальном состоянии ДЗН при УЗИ не дифференцируется. Возможность оценки состояния ДЗН как в норме, так и при патологии расширилась с внедрением методов цветового допплеровского картирования и энергетического картирования.
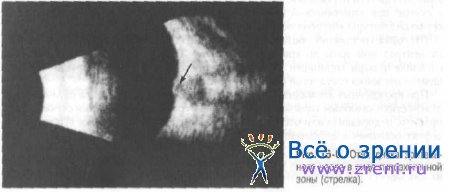
При застойных явлениях вследствие невоспалительного отёка на В-сканограммах ДЗН увеличивается в размерах, проминирует в полость СТ (рис. 15-6).
Акустическая плотность отёчного диска низкая, лишь поверхность выделяется в виде гиперэхогеной полосы.
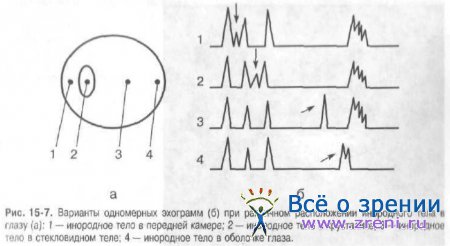
Необходимое условие для визуализации инородного тела — различие в акустической плотности материала инородного тела и окружающих его тканей. При А-методе на эхограмме возникает сигнал от инородного тела, по которому можно судить о его локализации в глазу (рис. 15-7).
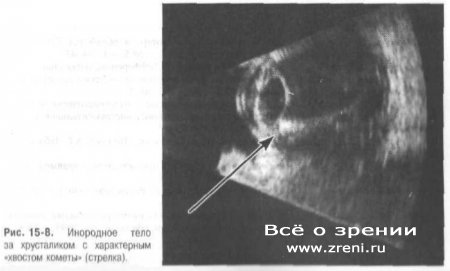
Важный для дифференциальной диагностики критерий — немедленное исчезновение эхосигнала от инородного тела при минимальном изменении угла зондирования. Благодаря своему составу, форме и размерам инородные тела могут вызывать различные ультразвуковые эффекты, например «хвост кометы» (рис. 15-8).
Для визуализации осколков в переднем отделе глазного яблока лучше использовать датчик с водной насадкой.
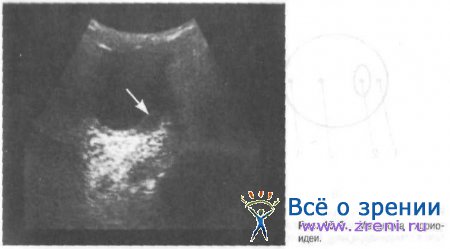
Среди внутриглазных новообразований, создающих в глазу эффект «плюсткани», с наибольшей частотой встречаются меланома сосудистой оболочки и ресничного тела (у взрослых) и ретинобластома (у детей). При А-методе исследования новообразование выявляется в виде комплекса эхосигналов, сливающихся друг с другом, но никогда не снижающихся до изолинии, что отражает определённое акустическое сопротивление однородного морфологического субстрата новообразования. Развитие в меланоме участков некроза, сосудов, лакун эхографически верифицируется увеличением разницы в амплитудах эхо-сигналов. При В-методе основной признак меланомы — присутствие на сканограмме чёткого контура, соответствующего границам опухоли, при этом акустическая плотность самого образования может быть различной степени гомогенности (рис. 15-9).
При акустическом сканировании определяют локализацию, форму, чёткость контуров, размеры опухоли, количественно оценивают её акустическую плотность (высокая, низкая), качественно — характер распределения плотности (гомогенный или гетерогенный). Важный диагностический критерий — распознавание начальных признаков прорастания опухоли в орбиту. Есть данные о том, что по величине затухания ультразвука в «плюс-ткани» можно судить о её опухолевой или неопухолевой природе. По данным В.И. Тимаковой (1978), затухание ультразвука в злокачественных новообразованиях сосудистой оболочки, ресничного тела и сетчатки значительно превышает значение этой величины при фиброзе СТ, ретините Коутса и гемофтальме.
Таким образом, возможности применения диагностического ультразвука в офтальмологии постоянно расширяются, что обеспечивает динамизм и преемственность развития данного направления.
---
Статья из книги: Офтальмология. Национальное руководство | Аветисов С.Э.



Комментариев 2