Офтальмогипертензия

Содержание:
Описание
↑ Доминирующая концепция офтальмогипертензии
Офтальмогипертензией называют всякое неглаукоматозное повышение ВГД. До настоящего времени представления о глазной гипертензии окончательно не оформились. Ниже рассмотрена доминирующая концепция, которая сложилась за последние 20 лет. Согласно этой концепции, синдром офтальмогипертензии может быть диагностирован при следующих условиях:
- уровень офтальмотонуса выходит за пределы статистических нормативов (истинное ВГД > 20 мм рт.ст.);
- УПК открыт;
- ДЗН и поле зрения не имеют характерных для глаукомы изменений;
- такие изменения не возникают при продолжительном (многолетнем), наблюдении.
Изложенная выше концепция имеет и сильные, и слабые стороны. Прежде чем рассматривать их, остановимся на результатах некоторых конкретных исследований.
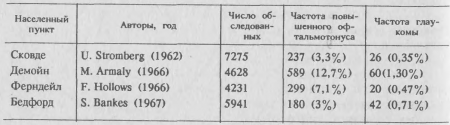
- По данным литературы, частота повышения внутриглазного давления в 5—15 раз превышает частоту глаукомы со специфическими изменениями поля зрения (табл. 5). Таблица 5. Частота повышения офтальмотонуса и глаукомы
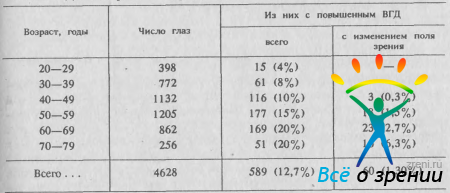
Следовательно, включение лиц с гипертензией глаза в группу больных глаукомой приведет к увеличению числа последних примерно в 10 раз без достаточных на то оснований. - Возрастные изменения частоты гипертензии и глаукомы сходны между собой, однако число больных с гипертензией особенно быстро увеличивается с возрастом, достигая 15—20% среди лиц старше 50 лет. В табл. 6 Таблица 6. Частота повышения ВГД (Ро > 20 мм рт. ст.) и глаукомы среди жителей г. Демойна разного возраста [Armaly М., 1966]
представлены данные М. Armaly (1966), полученные им при обследовании населения г. Деймон (США).
Аналогичные данные были получены F. Hollows и P. Graham (1966) при обследовании населения в г. Ферндейл (Англия). Таким образом, если не выделять в отдельную группу лиц с гипертензией глаза, то пришлось бы считать больными глаукомой более 10% населения в возрасте старше 40 лет. - В отличие от глаукомы офтальмогипертензия — доброкачественное состояние, не требующее лечения. P. Graham (1968) проследил за состоянием 232 человек с гиертензией, не получавших лечения в течение 43 мес, и только у одного из них обнаружил глаукоматозные изменения поля зрения. М. Armaly (1969) более 5 лет наблюдал за 102 лицами, у которых при первом измерении внутриглазное давление было выше 23 мм рт. ст. (выше 26 мм рт. ст. по Маклакову). По его данным, изменения поля зрения появились только у одного больного (1 %), ни у одного из 12 человек с начальным давлением 30 мм рт. ст. и выше поле зрения не изменилось в течение 5 лет наблюдения. Е. Perkins (1973) обнаружил глаукоматозные изменения поля зрения только у 4 (3,2%) из 123 лиц с гипертензией глаза (начальное давление 21—31 мм рт. ст.), которые находились под наблюдением более 5 лет. Для сравнения в течение такого же времени велись наблюдения за 770 лицами, у которых при первом измерении было установлено нормальное внутриглазное давление. У 11 человек в дальнейшем развилась офтальмогипертензия, у 3 (0,4%) — глаукома с повышенным внутриглазным давлением и у 2 (0,25%) человек — глаукома с низким давлением.
О результатах наблюдения в течение 5—14 лет за 50 лицами с гипертензией глаза сообщили J. Wilensky и J. Podos (975). За это время глаукоматозные изменения поля зрения появились в 5 (5%) глазах из 100.
Из 152 лиц с глазной гипертензией, выявленных при профилактическом осмотре в г. Сковде, в течение 10 лет глаукома была установлена у 14 (9,2%) [LinnerE., 1976].
О доброкачественности гипертензии глаза свидетельствует и тот факт, что внутриглазное давление имеет тенденцию постепенно снижаться. Так, например, Е. Linner (1973) отметил снижение внутриглазного давления в среднем на 2,2 мм рт. ст. за 10 лет у 92 больных с глазной гипертензией.
↑ Критика доминирующей концепции
Приведенные выше данные свидетельствуют о целесообразности разделения офтальмогипертензии и глаукомы. Вместе с тем нельзя не отметить, что современные представления о гипертензии глаза весьма расплывчаты и критерии диагностики этого состояния, а также дифференциальной диагностики офтальмогипертензии и начальной стадии глаукомы неясны. Остановимся на некоторых спорных вопросах, связанных с концепцией гипертензии глаза.
- Как уже отмечалось, к гипертензии относят такие случаи, когда внутриглазное давление при однократном или повторном его измерении превышает верхнюю границу статистической нормы. Однако однократное, а нередко и повторные измерения давления могут дать значительную ошибку даже при безукоризненном техническом выполнении процедуры. Это объясняется волнением обследуемого в связи с возможностью обнаружения заболевания или предстоящей неприятной процедурой. Непроизвольное повышение тонуса экстраокулярных мышц глаза и век при приближении тонометра к глазу и общего артериального давления в связи с волнением обследуемого в отдельных случаях могут привести к увеличению внутриглазного давления.
[banner_centerrs] {banner_centerrs} [/banner_centerrs] - Максимальное значение нормального внутриглазного давления принято считать равным 20—21 мм рт. ст. при измерении тонометром Гольдмана (24 мм рт. ст. по Маклакову). Эта цифра получена путем сложения средней величины офтальмотонуса (15—16 мм рт. ст.) с удвоенным значением среднего квадратического отклонения (?) для лиц молодого возраста (2,5 мм рт. ст.). При таком способе расчета верхней границы около 2,5% здоровых молодых людей неоправданно включают в группу больных с офтальмогипертензией.
Мы полагаем целесообразным верхнюю границу нормы рассчитывать по формуле: Рмакс = М±2,6?. В таком случае только в 0,5% здоровых глаз давление будет выше нормального. По нашему мнению, следует брать значения М и ?, характерные для возрастной группы 30—38 лет. Этот возраст ближе к тому, в котором страдают глаукомой, но среди лиц данного возраста практически еще нет глаукомных больных. При таком методе расчета верхняя граница нормального внутриглазного давления будет равна не 20, а 23,3 мм рт. ст. (26 мм рт. ст. по старым таблицам для тонометра Маклакова). Следовательно, только давление, равное 24 мм рт. ст. и выше, можно рассматривать как определенно повышенное, что, кстати, и соответствует тем нормативам, которые приняты в нашей стране.
Изменение верхней границы нормы на 3 мм рт. ст., как в представленных выше исследованиях зарубежных авторов, приведет к уменьшению частоты гипертензии значительно больше, чем в раза. При этом существенно увеличится частота возникновения глаукоматозных изменений диска зрительного нерва и поля зрения при гипертензии. - Трудно согласиться с представлениями о глаукоме как о заболевании, которое всегда быстро прогрессирует и приводит к изменениям в диске зрительного нерва и поле зрения. Наш опыт показывает, что течение глаукоматозного процесса отличается большим разнообразием. Что же касается длительности периода между повышением давления и появлением изменений поля зрения, то она варьирует в широких пределах, границы которых указать невозможно. В связи с этим в части случаев гипертензия глаза, по-видимому, представляет собой начальную стадию глаукомы с мягким, доброкачественным течением.
- Большинство авторов, изучавших гипертензию глаза, почему-то применяют это понятие только в связи с первичной открытоугольной глаукомой. Остается неясным, как быть с другими формами глаукомы. В частности, можно ли ставить диагноз закрытоугольной глаукомы в тех случаях блокады угла передней камеры, когда нет изменений в диске зрительного нерва и поле зрения? Известно, что закрытоугольная глаукома не всегда имеет прогрессирующее течение и болезнь ограничивается продромальными приступами с умеренным повышением внутриглазного давления, не сопровождающимися изменениями ни поля зрения, ни диска зрительного нерва неопределенно долго, иногда в течение всей жизни больного.
То же самое можно отнести и ко вторичной глаукоме. Следует ли ставить диагноз глаукомы в случае травматической рецессии угла передней камеры, если при нормальном состоянии поля зрения внутриглазное давление постоянно повышено?
Эти вопросы остаются без ответа. Между тем, если быть последовательным, то в указанных выше случаях также следует ставить диагноз офтальмогипертензии, а не глаукомы [Волков В. В. и др., 1985].
↑ Классификация офтальмогипертензий
Все случаи неглаукоматозного повышения ВГД можно разделить на три основные группы:
- псевдогипертензия глаза;
- эссенциальная офтальмогипертензия;
- симптоматическая глазная гипертензия.
Как уже отмечалось, у части здоровых людей ВГД выходит за пределы статистических нормативов. Частота таких случаев зависит от методики расчета нормативов. У таких людей относительно высокий уровень ВГД представляет собой их индивидуальную норму. К псевдогипертензии следует отнести также кратковременное повышение ВГД во время тонометрии.
Эссенциальная офтальмогипертензия возникает без видимых причин. Частота ее, как и первичной ОУГ, с возрастом увеличивается. Дифференциальная диагностика эссенциальной офтальмогипертензии и начальной ОУГ сопряжена с большими трудностями.
К симптоматическим офтальмогипертензиям относят кратковременное или длительное повышение ВГД, возникающее как один из симптомов заболеваний неглаукоматозного характера. Симптоматическую гипертензию не следует смешивать ни с первичной, ни со вторичной глаукомой. При первичной глаукоме повышение ВГД не только симптом болезни, но также важнейшее звено в ее патогенезе. При вторичной глаукоме повышение ВГД является не симптомом болезни, а ее последствием: после излечения основного заболевания глаукома сохраняется. Вторичная глаукома возникает в результате органического поражения глаза, вызывающего нарушение оттока водянистой влаги. Симптоматическая гипертензия чаще связана с гиперсекрецией водянистой влаги или временным нарушением ее оттока (отек трабекулы, экссудат и кровь в УПК).
↑ Эссенциальная офтальмогипертензия
Для эссенциальной офтальмогипертензии характерны умеренное повышение ВГД, открытый УПК, показатели оттока в пределах нормы, отсутствие изменений в ДЗН и поле зрения при продолжительном наблюдении (в течение нескольких лет).
В отличие от глаукомы непосредственной причиной повышения ВГД при эссенциальной гипертензии служит не патологическая блокада в системе оттока водянистой влаги, а дисбаланс в возрастных изменениях ее циркуляции в глазу [Нестеров А. П., 1982]. Как известно, в пожилом возрасте примерно в одинаковой степени уменьшаются и продукция водянистой влаги, и легкость ее оттока. Оба процесса уравновешивают друг друга, и ВГД существенно не изменяется. Офтальмогипертензия возникает в тех случаях, когда изменения оттока жидкости не сопровождаются соответствующими изменениями ее продукции. В некоторых случаях может отмечаться и гиперсекреция жидкости, связанная, по-видимому, с гормональными нарушениями в организме [Супрун А. В., Рудинская Г. М., 1974].
Таким образом, офтальмогипертензия возникает как следствие относительной или истинной гиперсекреции водянистой влаги. Можно предположить, что высокий уровень продукции влаги обусловлен достаточно интенсивным кровообращением в глазу, сохранностью цилиарного эпителия, отсутствием заметных обменных нарушений. Этим объясняется высокий уровень толерантного ВГД и отсутствие выраженных дистрофических изменений в переднем отделе сосудистой оболочки у лиц с гипертензией. По данным С. Н. Басинского и И. Н. Черкасовой (1984), показатели гемодинамики глаз у пациентов с офтальмогипертензией выше, чем у здоровых людей того же возраста и у больных начальной ОУГ.
Возрастные изменения в отличие от патологических обычно проявляются в обоих глазах, поэтому изменения ВГД при гипертензии также в большинстве случаев симметричны. Следует отметить также, что различия в возрастных изменениях в системах продукции и оттока влаги постепенно уменьшаются, вследствие чего офтальмогипертензия имеет стабильное или регрессирующее течение. Е. Linner (1976) наблюдал за состоянием глаз у 92 человек с офтальмогипертензией без изменений поля зрения и ДЗН, которые не получали никакого лечения. За время наблюдения ВГД снизилось в среднем на 2,2 мм рт. ст. за счет уменьшения продукции влаги на 25%. По нашим данным (40 человек, наблюдение более 8 лет), гипертензия имела стабильное течение в 28 (35%) глазах из 80 и регрессирующее — в 24 (30%), у 14 человек (28 глаз, 35%) появились глаукоматозные изменения в поле зрения и ДЗН.
В отличие от гипертензии при глаукоме чаще наблюдается уменьшение оттока водянистой влаги. Патологический процесс редко бывает совершенно симметричным, поэтому асимметрия в состоянии двух глаз — характерный признак глаукомы. Низкий уровень продукции водянистой влаги связан с циркуляторными и обменными нарушениями. Независимо от того, возникают ли эти нарушения первично или в результате действия повышенного ВГД, они обусловливают понижение уровня толерантного ВГД и нередко возникновение дистрофических изменений в радужке и цилиарном теле.
↑ Дифференциальная диагностика офтальмогипертензии и глаукомы
Согласно приведенной выше концепции, офтальмогипертензия характеризуется умеренным повышением ВГД, нерезко выраженным уменьшением легкости оттока (не ниже 0,10 мм /мин на 1 мм рт. ст.), нормальным или повышенным уровнем продукции влаги, отсутствием заметных дистрофических изменений в радужке и цилиарном теле, симметричным состоянием обоих глаз и стабильным или регрессирующим течением.
Для ОУГ характерны нарушения оттока и продукции водянистой влаги, дистрофические изменения в переднем отделе сосудистой оболочки, асимметрия в состоянии парных глаз, прогрессирующее течение болезни. Выраженная пигментация трабекулы, большие размеры физиологической экскавации ДЗН (Э/Д ? 0,6), особенно в сочетании с вертикально-овальной формой экскавации и феноменом западения височной половины ДЗН, не характерны для офтальмогипертензии. Хорошо выраженные водяные и ламинарные вены и адекватная реакция их на компрессию глаза свидетельствуют о хорошем состоянии как продукции, так и оттока водянистой влаги, что крайне редко наблюдается при глаукоме.
Для оценки совокупности факторов риска и начальных симптомов болезни предложены способы, основанные на математическом анализе. Особенно перспективно использование линейной дискриминантной функции. С ее помощью разработаны несколько диагностических таблиц, ориентированных на различную оснащенность лечебных учреждений диагностической аппаратурой [Абакумова Л. Я. и др., 1980]. Для наиболее удобных в клинической практике таблиц составлены программы, которые легко могут быть введены в микрокалькуляторы с запоминающим устройством [Черкасова И. Н., Листопадова Н. А., 1987]. Использование микрокалькуляторов избавляет врача от расчетов и позволяет уменьшить время, затрачиваемое на обработку полученных данных, до 2—3 мин. Необходимо, однако, подчеркнуть, что диагностические таблицы позволяют оценить только степень риска развития глаукомы и не гарантируют полностью от ошибок в пограничных случаях. Окончательный диагноз устанавливает врач, а не микрокалькулятор.
В практической работе оптимальным представляется поэтапное проведение дифференциальной диагностики гипертензии и глаукомы. На первом этапе после обнаружения повышенного ВГД исключают ложную гипертензию, являющуюся следствием волнения больного в момент выполнения тонометрии или сшибки тонометриста. Если в течение времени, затрачиваемого на проведение нескольких повторных тонометрий с интервалом в несколько минут, ВГД нормализуется, то гипертензию можно отнести к ложной. При этом в амбулаторной карте делают запись о повышенной реакции больного на тонометрию. Лица с ложной гипертензией не подлежат ни лечению, ни специальному наблюдению.
Второй этап позволяет установить явную ОУГ. При этом обнаруживают краевую экскавацию ДЗН, или характерные для глаукомы дефекты поля зрения, или одновременно оба симптома.
Цель третьего этапа — диагностика явной офтальмогипертензии. Критерии для такой диагностики включают симметричность в состоянии двух глаз, хорошо выраженные водяные и ламинарные вены, значения коэффициента легкости оттока выше 0,14 мм /мин на 1 мм рт. ст., отсутствие заметных дистрофических изменений в радужке, выраженной пигментации трабекул и псевдоэксфолиаций, нормальное состояние поля зрения и ДЗН. ВГД не должно превышать 30 мм рт. ст. Такие больные должны находиться под наблюдением в течение нескольких лет без какого-либо лечения.
Четвертый этап особенно трудный. Его цель — выявить начальную ОУГ без дефектов поля зрения или с незначительными и неопределенными дефектами. Такой диагноз может быть установлен, если повышение ВГД ассоциируется с добавочными симптомами: коэффициент легкости оттока ниже 0,10 мм /мин на 1 мм рт. ст., неадекватный ответ водяных вен на компрессию глаза, выраженные дистрофические изменения в радужке, появление псевдоэксфолиаций, интенсивная пигментация трабекул, микросимптомы со стороны ДЗН (уплощение височной половины ДЗН, вертикально-овальная форма экскавации, Э/Д ? 0,6). Диагноз глаукомы становится более надежным, если обнаруживают заметную асимметрию в состоянии парных глаз или выявляют глаукому у кровных родственников обследуемого больного. К факторам риска относят также сахарный диабет, выраженный атеросклероз, сосудистую гипотонию. В недостаточно ясных в диагностическом отношении случаях целесообразно установить диагноз офтальмогипертензии повышенного риска. Таким больным назначают медикаментозное, а иногда и лазерное лечение.
Пятый этап заключается в динамическом наблюдении за лицами с глазной гипертензией и офтальмогипертензией повышенною риска. Прогрессирующее повышение ВГД, появление или увеличение выраженности других факторов риска и микросимптомов позволяют установить диагноз глаукомы, и, наоборот, стабильное состояние глаз в течение нескольких лет и особенно спонтанное снижение ВГД до нормального уровня дают основание исключить глаукому.
↑ Симптоматические гипертензии глаза
Как видно из названия, повышение ВГД является одним из симптомов какого-либо общего или местного заболевания. Симптоматические гипертензии обычно носят временный характер. Повышение давления вызвано или увеличением скорости продуцирования водянистой влаги, или преходящими изменениями в оттоке жидкости (отек трабекулы, экссудат в углу передней камеры и т. п.). В одних случаях гипертензия проходит, несмотря на то, что основное заболевание сохраняется, в других — только после его излечения. Вместе с тем возможен переход симптоматической гипертензии во вторичную глаукому, если возникают необратимые изменения в дренажном аппарате глаза.
Все разновидности симптоматических гипертензий могут быть объединены в следующие основные группы.
- Увеальная гипертензия:
- иридоциклит с гипертензией,
- глаукомоциклитические кризы,
- реактивная гипертония глаза.
- иридоциклит с гипертензией,
- Токсическая гипертензия.
- Кортикостероидная гипертензия.
- Диэнцефальная и эндокринная гипертензия.
Повышение давления при увеитах связано или с гиперсекрецией водянистой влаги, или с повышением сопротивления оттоку в результате отека трабекулы и отложения экссудата в углу передней камеры. Если ухудшение оттока становится постоянным в связи с образованием гониосинехий и повреждением трабекулы, то увеальная гипертензия переходит во вторичную послевоспалительную глаукому.
Увеит с гипертензией иногда ошибочно принимают за острый приступ первичной глаукомы. При дифференциальной диагностике нужно учитывать всю клиническую картину заболевания: историю болезни, жалобы, характер инъекции глаза, наличие или отсутствие преципитатов на роговице, глубину передней камеры, ширину зрачка.
Глаукомоциклитические кризы, или синдром Познера — Шлоссмана, развивается у лиц обоего пола в возрасте 20—60 лет. Для него характерны повторные кризы, заключающиеся в резком повышении ВГД без какой-либо определенной причины. Страдает, как правило, один глаз, двусторонние поражения наблюдаются редко. Во время криза у больного возникает чувство легкого дискомфорта в глазу, затуманивается зрение и появляются радужные круги. ВГД Повышается до 40—60 мм рт. ст., однако в отличие от приступа ЗУГ болевой синдром не возникает. При биомикроскопии обнаруживают легкий отек роговицы и небольшое количество мелких Роговичных преципитатов, которые в некоторых случаях исчезают в течение нескольких дней, что может затруднить установление правильного диагноза. Передняя камера средней глубины, зрачок расширен, угол передней камеры открыт, нет ни задних синехий, ни гониосинехий. У многих больных выявляют признаки дисгенеза УПК и корня радужки: переднее прикрепление радужки, слой увеальной ткани в бухте УПК и на трабекуле, участки гипоплазии в корне радужки. Т. Jerndal и соавт. (1978) исследовали трабекулу больного с синдромом Познера — Шлоссмана с помощью сканирующей электронной микроскопии и обнаружили слабо фенестрированную эндотелиальную мембрану на поверхности трабекулы между кольцом Швальбе и склеральной шпорой.
Во время криза сопротивление оттоку водянистой влаги из глаза резко возрастает , одновременно увеличивается продукция жидкости. В спокойном периоде эти показатели возвращаются к норме.
Этиология и патогенез болезни неясны. Есть указания на возможную роль аутоиммунных факторов. Во время криза во влаге передней камеры повышено содержание простагландина Е [Masuda К. et al., 1975]. Это может влиять на продукцию внутриглазной жидкости. Т. Jerndal и соавт. (1978) рассматривают данный синдром как разновидность врожденной глаукомы, обусловленной дисгенезом УПК.
Продолжительность каждого криза варьирует от нескольких часов до 2—4 нед. Прогноз удовлетворительный. В большинстве случаев после криза не остается никаких следов, однако в некоторых случаях возникают дефекты в поле зрения и экскавация ДЗН. Синдром Познера — Шлоссмана может сочетаться с первичной ОУГ.
Лечение включает в себя использование гипотензивных (пилокарпин, тимолол, диакарб) и противовоспалительных (кортикостероиды, индометацин) средств.
Реактивная гипертония глаза возникает при сильном болевом раздражении рецепторов радужки и роговицы (травмы глаза, ириты, иридоциклиты, кератиты). Ввиду кратковременности повышения внутриглазного давления вопрос о дифференциальной диагностике реактивной гипертонии и глаукомы обычно не возникает.
Установлено, что хроническая интоксикация сангвинарином, тетраэтилсвинцом, фурфуролом может привести к нарушению регуляции внутриглазного давления [Скрипниченко 3. М., 1957; Касимова М. Д., 1966]: отмечаются неустойчивость офтальмотонуса, периодическое или постоянное его повышение. Непосредственной причиной роста внутриглазного давления при отравлении тетраэтилсвинцом и фурфуролом служит увеличение скорости образования внутриглазной жидкости. Вскоре после прекращения действия токсического фактора офтальмотонус и гидродинамика глаза нормализуются.
Диагностика токсической гипертензии основана прежде всего на установлении того факта, что больной в течение некоторого времени подвергался действию одного из перечисленных выше ядов. При исследовании гидродинамики глаза устанавливают гиперсекреторный характер глаукомы. Для установления правильного диагноза очень важно обнаружение общих симптомов интоксикации организма.
Кортизонная гипертензия возникает при длительном местном либо общем применении кортикостероидов или АКТГ. Гипертензию глаза, вызванную кортикостероидами, нетрудно дифференцировать от первичной глаукомы. После отмены препарата офтальмотонус и гидродинамика глаза быстро нормализуются.
Диэнцефальная гипертензия представляет собой пограничное состояние между симптоматической и эссенциальной гипертензией глаза. Оно обусловлено повышенной секрецией водянистой влаги при нормальной величине коэффициента легкости оттока. Заболевание чаще возникает у женщин в возрасте 35—65 лет, у которых отмечаются слабо выраженные гормональные и диэнцефальные расстройства. Оно протекает по типу открытоугольной глаукомы. Течение болезни благоприятное. Зрительные функции сохраняются долго [Виленкина А. Я., 1958]. Однако при продолжительном течении болезни вторично поражается дренажная система глаза. В таких случаях гиперсекреторная гипертензия глаза переходит в ретенционную открытоугольную глаукому [Хижнякова И. Н., 1968].
Симптоматическая гипертензия может возникать и при эндокринных поражениях: синдроме Иценко — Кушинга [Пантиелева В. М., Бунин А. Я., 1974], гипотиреозе [Ченцова О. Б. и др., 1978] и патологическом климаксе у женщин [Супрун А. В., Рудинская Г. М., 1974]. Эндокринная гипертензия, по-видимому, связана с дисфункцией гипоталамуса.
Дифференциальная диагностика диэнцефальной и эссенциальной гипертензии и первичной глаукомы основана на одних и тех же принципах. Следует отметить также транзиторный характер повышения ВГД, сочетание повышения офтальмотонуса с ухудшением общего состояния (головная боль, тошнота, общая слабость, сердцебиения). Миотики не снижают ВГД [Хижнякова И. Н., 1973]. Существенное значение для установления правильного диагноза имеет обнаружение других гипоталамических и эндокринных нарушений.
----
Статья из книги: Глаукома. Нестеров А.П.


Комментариев 0