Сосудистые поражения зрительного нерва

Содержание:
Описание
↑ Передняя ишемическая нейропатия
Основными причинами являются гипертоническая болезнь, атеросклероз, сахарный диабет, ревматизм, височный артериит, заболевания крови, вертебро-базилярные расстройства и некоторые другие заболевания.
Чаще заболевание развивается у лиц пожилого возраста. В трети случает возникает двустороннее поражение с интервалом в несколько месяцев или лет.
Выделяют артериальный и неартериальный типы ишемической нейропатии. Наиболее часто причиной артериального поражения является височный артериит. Чаще страдают люди старше 50 лет.
Клиническая картина:
- наблюдается резкое безболезненное снижение зрения (до сотых). Изменения, как правило, возникают в утренние часы;
- изменения поля зрения разнообразны. Наиболее часто возникает секторальное выпадение поля зрения в нижненосовой зоне. Возможно концентрическое сужение поля зрения или появление центральных или парацентральных скотом, выпадение носовой или височной половины поля зрения;
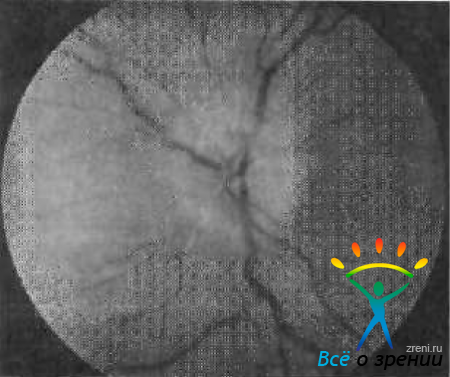
- при офтальмоскопии наблюдается отек зрительного нерва с проминенцией и распространением на перипапиллярные волокна. На диске и в перипапиллярной зоне полосчатые кровоизлияния, очаги мягких экссудатов (рис. 110).
[banner_centerrs] {banner_centerrs} [/banner_centerrs]Рис. 110. Передняя ишемическая нейропатия.
Через 2—3 мес отек уменьшается и развивается частичная или полная атрофия зрительного нерва. В макулярной зоне появляется фигура звезды. При артериальном типе поражения отек распространяется на весь диск, при неартериальном поражении — только на отдельные его сегменты.
↑ Задняя ишемическая нейропатия
Причины заболевания сходны с передней ишемической нейропатией. Задняя ишемическая нейропатия поражает обычно один глаз.
Клиническая картина:
- наблюдается снижение зрения различной степени выраженности (от 0,9 до 0,01). Нарушение зрения, как правило, возникает в утренние часы;
- изменения поля зрения разнообразны. Наиболее часто возникает секторальное выпадение поля зрения в нижненосовой зоне. Возможно концентрическое сужение поля зрения или появление центральных или парацентральных скотом, выпадение носовой или височной половины поля зрения;
- в остром периоде изменения на глазном дне отсутствуют. Через 6—8 нед появляется побледнение диска зрительного нерва в результате развития атрофии зрительного нерва.
Принципы фармакотерапии:
- проводят массаж глазного яблока;
- применяют сосудорасширяющие средства:
- внутримышечно вводится 2% раствор папаверина [МНН] по 2 мл;
- внутримышечно вводится 1% раствор дибазола [МНН] по 1 мл;
- внутримышечно вводи гея 1% раствор никотиновой кислоты [МНН| по 1-5 мл;
- внутривенно струйно вводят 2.4% раствор эуфиллина [МНН] по 10 мл, растворив в 20 мл 20% раствора глюкозы;
- применяют карбогенотерапию - вдыхание смеси кислорода (95%) и углекислого газа (5%) по 10 мин каждые 2 ч на протяжении 2 сут. В дальнейшем проводят ежедневные сеансы в течение 10—15 дней;
- парабульбарно вводят 0,5 мл 0,1% раствора атропина [МНН].
- внутримышечно вводится 2% раствор папаверина [МНН] по 2 мл;
- для улучшения микроциркуляции и реологических свойств крови вводят в/в капельно реополиглюкин [МНН] по 200— 400 мл (3-5 инфузий) и пентоксифиллин [МНН] по 5 мл, растворив в 200 мл 0,9% раствора натрия хлорида (10 инфузий), мексидол [МНН] внутривенно капельно по 200—300 мг в первые 2-4 дня, а затем по 100 мг 3 раза в день в течение 10-14 дней;
- для снижения ВГД и увеличения перфузионного давления применяют ацетазоламид [МНН] внутрь по 250 мг;
- парабульбарно применяют раствор дексаметазона 4 мг/мл в сочетании с гепарином [МНН] по 500 ЕД, эти инъекции чередуют с введением 1% раствора эмоксипина [МНН];
- применяют фибринолитические препараты:
- урокиназу [МНН] вводят под конъюнктиву по 1250 IE (в 0,5 мл) 1 раз в день - «Пуроцин» (Slavo SPA, Италия) — лиофилизированный порошок для приготовления раствора по 100 000 МЕ (флаконы). Для субконъюнктивального введения содержимое флакона ex temporae растворяют в 40 мл растворителя;
- рекомбинантную проурокиназу [МНН] вводят парабульбарно по 5000 МЕ/мл («Гемаза», Россия). Для приготовления инъекционного раствора содержимое ампулы ex temporae растворяют в 1 мл физиологического раствора;
- коллализин [МНН] вводят парабульбарно по 30 МЕ. Для приготовления инъекционного раствора содержимое ампулы ex temporae растворяют в 10 мл 0,5% раствора новокаина. («Коллализин» лиофилизированный порошок по 500 МЕ в ампулах, Россия);
- стрептодеказу [МНН] вводят парабульбарно по 30000—45000 ЕД;
- урокиназу [МНН] вводят под конъюнктиву по 1250 IE (в 0,5 мл) 1 раз в день - «Пуроцин» (Slavo SPA, Италия) — лиофилизированный порошок для приготовления раствора по 100 000 МЕ (флаконы). Для субконъюнктивального введения содержимое флакона ex temporae растворяют в 40 мл растворителя;
- в качестве антиагреганта применяется ацетилсалициловая кислота [МНН] - препарат «Тромбо АСС» (фирма Lannacher Heilmitlel, Австрия) внутрь по 0,1—0,05 г;
- применяют системную витаминотерапию: в/м аскорбиновая кислота по 2,0 мл, пиридоксин по 1,0 мл, рибофлавин по 1,0 мл, тиамин 1,0 мл.
----
Статья из книги: Офтальмофармакология. Руководство для врачей | Е.А. Егоров, Ю.С. Астахов, Т.В. Ставицкая


Комментариев 0