Атрофия зрительных нервов при табесе и прогрессивном параличе

Описание
Атрофия зрительных нервов при табесе и прогрессивном параличе обусловлена выраженными дегенеративными изменениями нервных волокон в сочетании с небольшой воспалительной инфильтрацией. В мякотных влагалищах нервных волокон образуются варикозные утолщения и перетяжки, распадающиеся затем на отдельные глыбки. В осевых цилиндрах также отмечается образование варикозных утолщений, которые затем тоже распадаются. Прежде, как это отмечает Утгоф, предполагали, что сперва происходит распад мякотных влагалищ, а затем уже осевых цилиндров. Позднее исследования многих авторов, применявших более совершенные методы нейрогистологических исследований, показали, что распад мякотных влагалищ и осевых цилиндров происходит одновременно.Наряду с атрофией нервных волокон, происходят значительные изменения со стороны глии. В начальной стадии атрофии отмечается некоторое увеличение как клеток, так и волокон глии. Клетки глии захватывают распавшийся миэлин и обрывки нервных волокон и транспортируют их в стенки кровеносных сосудов. Как показал Штаргардт (Stargardt), присутствие этих продуктов распада обнаруживается в адвентициальных и эндотелиальных клетках сосудов. В конечном итоге в зрительном нерве между соединительнотканными перекладинами становится видна только глиозная ткань, заместившая собой распавшиеся нервные волокна. Эта глиозная ткань состоит из плотного сплетения глиозных волокон с небольшим количеством глиозных клеток.
В соединительнотканных перекладинах зрительного нерва, в отличие от глии, никаких пролиферативных процессов не происходит. Мелкие разветвления соединительнотканных перекладин, проникающие внутрь пучков нервных волокон, атрофируются. Более крупные соединительнотканные перекладины склерозируются. Наряду с этим, происходит склерозирование сосудов, проходящих в этих перекладинах. Б конечном счете нарушается сетевидная структура, свойственная поперечному срезу зрительного нерва, так как отдельные ячейки этой сети местами сливаются друг с другом. В отличие от атрофии зрительного нерва, возникающей на почве воспалительных процессов, при табетической атрофии даже в далеко зашедшей стадии никогда не происходит образования рубцовой ткани, полностью искажающей структуру зрительного нерва.
В течение длительного времени атрофия зрительных нервов при табесе рассматривалась как чисто дегенеративный процесс. Исследования Штаргардта показали ошибочность этого взгляда. Им было установлено, что при табесе в зрительном нерве, кроме дегенеративных изменений, отмечается еще и воспалительная инфильтрация в виде скоплений лимфоцитов и плазматических клеток в мягкой оболочке и в соединительнотканных перекладинах. В мягкой оболочке плазматические клетки локализуются главным образом вокруг сосудов, в соединительнотканных перекладинах они расположены как в самой соединительной ткани, так и в периваскулярных лимфатических пространствах. Воспалительная инфильтрация из лимфоцитов и плазматических клеток преимущественно наблюдается во внутриканальцевой и внутричерепной частях зрительного нерва, а также в хиазме. Лишь в редких случаях ее обнаруживали в орбитальной части зрительного нерва.
Чирковский подтвердил наличие воспалительной инфильтрации во внутричерепной части зрительных нервов в 2 случаях табетической атрофии. Рихтер наблюдал воспалительную инфильтрацию во внутричерепной части зрительных нервов и хиазме в 3 случаях табетической атрофии.
Из области патогенеза необходимо остановиться на двух вопросах: где начинается атрофический процесс в зрительном нерве и какова его связь с люэтической инфекцией.
В течение длительного времени многие авторы считали, что атрофия зрительного нерва развивается вследствие заболевания слоя ганглиозных клеток сетчатки. Исследования Штаргардта показали ошибочность этой точки зрения. Он обнаруживал изменения в ганглиозных клетках сетчатки лишь в тех случаях, когда имелись изменения и в зрительных нервах. Если, таким образом, первичная локализация процесса в сетчатке отпадает, то нерешенным все же остается вопрос о том, в каком участке зрительного нерва начинается атрофия нервных волокон.
При табесе, за редкими исключениями, имеет место двусторонняя атрофия зрительных нервов. Наиболее частой формой изменения поля зрения являются сужения границ, не носящие характера гемианопсий. Это обстоятельство указывает на то, что первичный очаг атрофии нервных волокон локализуется большей частью в зрительных нервах, а не в хиазме или зрительных трактах. Имеется ряд патологоанатомических наблюдений, которые указывают на то, что первичный очаг атрофии расположен в переднем отделе орбитальной части зрительного нерва. В ряде случаев было установлено, что именно в этом участке атрофические изменения резче всего выражены и что по мере приближения к хиазме, а также и в самой хиазме они становятся все менее интенсивными. Еще в 1893 г. Попов исследовал зрительные пути умершего больного табесом, ослепшего задолго до смерти. При исследовании было установлено следующее. Атрофия нервных волокон отмечалась как в зрительных нервах, так в хиазме и в зрительных трактах. В то время как в зрительных нервах поблизости от глазного яблока все волокна были атрофированы, по мере приближения к хиазме нарастало количество сохранившихся нервных волокон. Наибольшее количество нормальных волокон наблюдалось в задних отделах хиазмы и в зрительных трактах.
Иногда при табесе у больных с нормальным глазным дном и нормальной или пониженной остротой зрения наблюдаются битемпоральные скотомы и битемпоральное сужение границ поля зрения. Описаны также битемпоральные гемианопсии. Все это говорит о том, что иногда процесс начинается в области хиазмы, но патологоанатомических исследований, подтверждающих первичную локализацию атрофического процесса в хиазме, пока не имеется.
Патогенез табетической атрофии пока еще не выяснен. Если и не подлежит сомнению, что эта атрофия вызывается люэтической инфекцией, то характер зависимости между инфекцией и развитием атрофии зрительных нервов остается неясным. Штаргардт считает, что обнаруженная им в области хиазмы и внутричерепной части зрительных нервов инфильтрация из плазматических клеток указывает на внедрение спирохет в нервную ткань, и рассматривает атрофию нервных волокон как результат непосредственного воздействия спирохет. Эти выводы Штаргардта встретили резкие возражения со стороны Шпильмейера. Последний считает, что инфильтрация плазматическими клетками отнюдь еще не доказывает, что поблизости расположены возбудители. Плазматические клетки в нервной ткани часто встречаются при целом ряде патологических процессов, не вызванных внедрением микроорганизмов, как, например, очаги размягчения, опухоли и т. п.
Игерсгеймер в 21 случае атрофии исследовал зрительные пути на наличие спирохет, причем в 8 случаях эти поиски дали положительные результаты. В 2 из них спирохеты были обнаружены в веществе мозга поблизости от хиазмы и в 6 случаях — в оболочках внутричерепной части зрительного нерва. По клиническому течению эти 8 случаев распределяются следующим образом: табес — 1, прогрессивный паралич — 5, табопаралич — 3. Игерсгеймер особенно подчеркивает то обстоятельство, что при просмотре более 5000 срезов ему ни разу не удалось обнаружить спирохеты в самом зрительном нерве, они встречались только в оболочках зрительного нерва.
Исследования Игерсгеймера показывают, что атрофию нельзя рассматривать как последствие непосредственного воздействия спирохет на нервные волокна. Он высказывает предположение, что распад нервных волокон вызывается воздействием токсинов, выделяемых спирохетами, расположенными в оболочках зрительного нерва.
Своеобразная теория патогенеза табетической атрофии зрительных нервов была выдвинута Собанским и Лаубером (1934—1935). Эти авторы полагают, что атрофия является последствием расстройства питания сетчатки на почве местного нарушения кровообращения. В основу этой теории были положены следующие общие соображения и наблюдения. Нормальное питание сетчатки зависит от соотношения между внутриглазным давлением и диастолическим кровяным давлением в артериях сетчатки. Для обеспечения кровообращения в сетчатке необходимо, чтобы диастолическое давление в артериях сетчатки было по крайней мере на 20 мм выше внутриглазного давления. Если же разница между диастолическим давлением в артериях и внутриглазным давлением становится меньше 20 мм, то это приводит к затруднению артериального и капиллярного кровообращения сетчатки и нарушает ее питание. На этой почве и возникают атрофические процессы сперва в сетчатке, а затем и в зрительном нерве. Обоснованием для этой теории послужили исследования общего и местного кровяного давления больных табесом с атрофией зрительных нервов. При этом авторами было отмечено, что у больных имеется понижение общего кровяного давления, а также диастолического давления в артериях сетчатки.
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
Теория Собанского и Лаубера вызывает прежде всего ряд принципиальных возражений. Она исходит из положения, что первичным источником атрофического процесса при табесе является заболевание ганглиозных клеток сетчатки. Между тем, как это видно из приведенных выше патологоанатомических данных, эта точка зрения лишена всякого обоснования и в настоящее время может считаться окончательно опровергнутой. Вторым существенным недостатком теории является то обстоятельство, что она рассматривает табетическую атрофию зрительных нервов вне всякой зависимости от основного неврологического заболевания. Между тем особенности клинической картины и течения табетической атрофии, резко отличающейся от атрофии зрительных нервов другой этиологии, заставляют усматривать тесную зависимость между этой атрофией и основным заболеванием.
В дальнейшем исследованиями ряда авторов было установлено, что и основные наблюдения Собанского не подтверждаются. Лангхамерова исследовала общее кровяное давление у 153 больных табесом. У 59 из них с атрофией зрительных нервов кровяное давление было в следующем состоянии. У 4 была заметная гипотония, у 14 — гипертония и у 41 кровяное давление было нормальным. Среди 94 больных табесом без атрофии зрительных нервов у 23 была гипотония, у 21—гипертония и у 50 — нормальное кровяное давление. Так как у больных табесом с атрофией зрительных нервов понижение кровяного давления наблюдалось редко, а у больных без атрофии гипотония отмечалась значительно чаще, то отсюда следует, что гипотония не имеет отношения к развитию табетической атрофии. Албрих и Кукан при исследовании больных табесом с атрофией зрительных нервоз нашли у них такое же состояние кровяного давления, какое свойственно здоровым. Необходимо также отметить, что Димитриу наблюдал 2 больных сифилисом с резким понижением диастолического кровяного давления на почве артериальной недостаточности, у которых не отмечалось никаких изменений со стороны зрительных нервов. Последнее также говорит против теории Лаубера— Собанского.
Не подтвердилось также и предположение Лаубера и Собанского, что разница между диастолическим давлением в артериях сетчатки и внутриглазным давлением менее 20 мм должна привести к развитию атрофии зрительных нервов. Албрих и Кукан исследовали 22 больных, страдающих упорными головными болями, у которых разница между диастолическим давлением в артериях сетчатки и внутриглазным давлением была значительно меньше 20 мм. Несмотря на это, никаких изменений со стороны зрительных нервов обнаружено не было.
Атрофия зрительных нервов при табесе встречается часто. О частоте атрофии нельзя судить по материалам глазных лечебных учреждений, так как туда попадают больные табесом, уже страдающие понижением остроты зрения. Правильное представление о частоте атрофии зрительных нервов при табесе дают лишь материалы неврологических лечебных учреждений. Насколько велики могут быть расхождения между этими двумя источниками, показывают данные, приведенные у Вильбранда и Зенгера. Как указывают эти авторы, по материалам глазных клиник частота атрофии зрительных нервов при табесе равна 45,2%, в то время как по данным неврологических клиник она составляет лишь 13%. Насколько велико может быть иногда число больных табесом с атрофией зрительных нервов, по данным глазных лечебных заведений, показывают наблюдения Чирковского в казанской глазной клинике, где среди 656 больных с заболеваниями зрительных нервов было 389 (59,2%) с табетической атрофией. По данным Утгофа, основанным на консультативном материале неврологических учреждений, атрофия зрительных нервов при табесе встречается в 10—15%.
У нас в Советском Союзе благодаря проводимой систематической борьбе с распространением венерических заболеваний достигнуто резкое снижение распространения сифилиса, резко снизилась и частота табетической атрофии. По данным 3. А. Каминской, у 152 больных с атрофией зрительных нервов, прошедших за 35 лет (с 1900 по 1935 г.) через стационар Центрального офталмологического института, среди этиологических факторов первое место занимает сифилис. Как указывают Очаповский, Меньшутин и Шарковский по поликлиническим материалам глазной клиники Кубанского медицинского института за 20 лет (с 1910 по 1930 г.) среди 1220 больных с атрофией зрительных нервов сифилис составлял 29,5% и занимал первое место среди этиологических факторов. По нашим материалам среди 539 больных с атрофией зрительных нервов сифилис как этиологический фактор встречается 62 раза (12%) и табетическая атрофия — всего лишь 39 раз (7,5%). Эти статистические данные со всей очевидностью говорят об успехах советского здравоохранения.
При прогрессивном параличе атрофия зрительных нервов встречается значительно реже, чем при табесе. Как указывают Вильбранд и Зенгер, она наблюдается лишь у больных, у которых, наряду с прогрессивным параличом, имеется также и табес.
Атрофия зрительных нервов появляется большей частью в ранней стадии табеса, до возникновения атаксии и параличей. Бергер в этом отношении приводит следующие данные. Из 56 случаев табетической атрофии 29 развились в преатактической стадии, 12 — в атактической и 3 — в паралитической стадии. В остальных 12 случаях нельзя было установить, в какой стадии табеса развилась атрофия. М. Г. Рабинович среди 90 больных с табетической атрофией наблюдал следующие соотношения между атрофией и тяжестью других табетических симптомов. В 91,8% атрофия зрительных нервов наблюдалась в сочетании с незначительными общими неврологическими симптомами и только в 8,2%—в сочетании с резко выраженными явлениями сухотки спинного мозга. Последнее обстоятельство подтверждает мнение многих авторов, что атрофия зрительных нервов наблюдается преимущественно при табесе с легкими общими неврологическими симптомами. Табетическая атрофия чаще всего наблюдается в возрасте от 30 до 50 лет. В детском возрасте она встречается редко и развивается на почве наследственного сифилиса при tabes dorsalis. При этой форме табеса атрофия зрительных нервов встречается чаще, чем при табесе взрослых. Вильбранд и Зенгер отмечают, что среди 31 случая табеса детского возраста, опубликованных в литературе, в 19 наблюдалась атрофия зрительных нервов.
В большинстве случаев ко времени развития табетической атрофии у больных имеются уже и некоторые другие симптомы табетического процесса. Реже атрофия зрительных нервов в течение длительного времени (иногда нескольких лет) является единственным симптомом заболевания.
Офталмоскопически атрофия зрительных нервов при табесе всегда носит характер простой атрофии. Сосок зрительного нерва бледный, иногда с сероватым оттенком, границы его резкие. Калибр сосудов чаще всего не изменен; иногда, особенно в далеко зашедших случаях, отмечается некоторое сужение артерий.
Как уже упоминалось, атрофия зрительного нерва начинается с периферических волокон, расположенных под мягкой оболочкой, и отсюда в дальнейшем продвигается в глубь ствола. В связи с этим острота зрения при атрофии падает постепенно. Этим объясняется и то обстоятельство, что когда больные впервые обращаются с жалобой на понижение зрения, со стороны глазного дна в большинстве случаев имеется уже четко выраженная картина простой атрофии. Значительно реже понижение остроты зрения наблюдается при отсутствии изменений со стороны глазного дна. Атрофия зрительных нервов при табесе развивается на обоих глазах, но степень поражения каждого глаза может быть далеко не одинаковой. В течение некоторого времени может наблюдаться значительная разница в остроте зрения и состоянии глазного дна обоих глаз. Исключительно редко отмечается длительное развитие атрофии зрительного нерва на одном глазу. Утгоф среди 300 больных с табетической атрофией наблюдал лишь 2 таких больных. У одного из них в течение многих лет правый глаз был слепым на почве атрофии зрительного нерва, а в левом глазу при нерезком побледнении соска отмечалась хорошая острота зрения и небольшое сужение границ поля зрения.
Атрофия зрительных нервов при табесе представляет собой прогрессирующий процесс, в конечном итоге приводящий к двусторонней слепоте. Большей частью, как указывает Утгоф, слепота наступает через 2—3 года после впервые обнаруженного понижения зрения, но сроки развития слепоты могут сильно варьировать. Иногда она развивается в 2—3 месяца, иногда зрение гаснет в течение 12 лет и больше. Мур (Moore) и Вудс, изучая развитие табетической атрофии у 249 нелеченных больных, пришли к выводу, что 70% больных слепнут в течение 3 лет после появления глазных симптомов, еще 20% слепнут в течение 5 лет и все остальные в течение 7 лет. Иногда зрение падает постепенно и равномерно. В других случаях падение зрения совершается неравномерно. Временами наступает некоторая стабилизация зрения, и оно на одном уровне держится в течение более или менее длительного периода. Затем вновь наступает дальнейшее понижение зрения, и в конечном итоге развивается слепота.
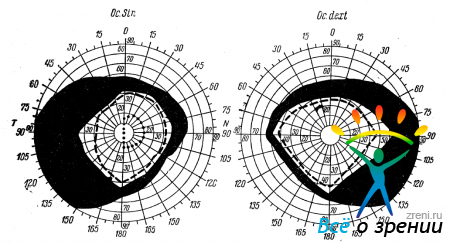
Наиболее частой формой изменений поля зрения при табетической атрофии является постепенно прогрессирующее сужение границ при отсутствии скотом в пределах сохранившихся участков. Характер этих изменений зависит от того, что атрофический процесс в зрительном нерве начинается с периферических волокон. Сужение границ может быть равномерным или же резче выражено по отдельным меридианам. Лангенбек при изучении начальных форм изменений поля зрения в 112 случаях табетической атрофии нашел, что сужение границ поля зрения может начинаться с различных участков периферии. В дальнейшем, по мере прогрессирования процесса атрофии, постепенно нарастает и сужение границ поля зрения.
Утгоф различает два основных типа сужения границ поля зрения при табетической атрофии. При первом сужение границ на белый и другие цвета происходит равномерно и, таким образом, в пределах сохранившихся участков поля зрения имеются обычные соотношения между границами на белый и красный цвета. При втором типе цветоощущение страдает более резко. Выражается это в том, что в пределах сохранившихся участков поля зрения границы на цвета резко сужены или цвета вообще не различаются. При этом раньше всего утрачивается способность к распознаванию красного и зеленого цветов, а затем уже синего и желтого. Нередки случаи, когда вначале имеется только сужение границ на цвета при нормальных границах на белый цвет. Первый тип изменения поля зрения указывает на то, что в зрительном нерве атрофические участки нервных волокон резко отграничены от нормальных нервных волокон, функция которых не пострадала. Второй тип изменений поля зрения указывает на диффузное распространение атрофического процесса по всему поперечнику зрительного нерва. При этом резкое сужение границ на цвета и частичная или полная утрата цветоощущения вызвана угнетением функций еще не погибших нервных волокон.
Центральные скотомы и гемианопические дефекты поля зрения при табетической атрофии встречаются редко.
По данным Утгофа, центральные скотомы при табесе наблюдаются в 2%. Чирковский среди 377 больных с изменениями поля зрения при табесе лишь у 1 больного наблюдал центральную скотому. Лангенбек среди 130 больных с изменениями поля зрения при табесе у 14 выявил центральную скотому. Из них у 13 центральная скотома наблюдалась одновременно с сужением границ поля зрения и только у 1 при скотоме границы поля зрения были нормальными. Центральные скотомы при табетической атрофии большей частью встречаются в сочетании с сужением границ поля зрения и наблюдаются преимущественно на одном глазу. Значительно реже бывают двусторонние центральные скотомы и центральные скотомы при нормальных границах поля зрения. В этом состоит отличие центральных скотом при табесе от центральных скотом при заболеваниях зрительных нервов на почве интоксикаций. Ввиду большой редкости центральных скотом при табесе необходимо в случае их обнаружения тщательно исключить все другие этиологические факторы, более часто приводящие к развитию центральных скотом, прежде чем связать их с табесом. Утгоф считает, что двусторонние центральные скотомы при нормальных границах поля зрения вообще не наблюдаются при табетической атрофии зрительных нервов. Если же они описываются при табесе, то это обусловлено сочетанием табеса с сифилисом головного мозга, интоксикациями или другими заболеваниями. Мы, так же как и другие авторы, полагаем, что подобные центральные скотомы могут быть обусловлены самим табесом.
Ниже приводится случай табетической атрофии с центральной скотомой.
Наблюдение 16. Больной Р-ев И., 55 лет, обратился 22/1V 1948 г. в поликлинику Ленинградского института глазных болезней. В 1921 г. перенес твердый шанкр. Получал сальварсан и инъекции биохинола, но лечения не закончил. В 1947 г. заметил ухудшение зрения, а месяц назад зрение резко упало. При обследовании 22/IV 1948 г. анизокория, правый зрачок шире левого. Реакция на свет вялая, на установку вблизи живая. Движения глазных яблок не ограничены. Соски зрительных нервов бледные, границы отчетливы, артерии резко сужены, местами нитевидные. Острота зрения правого глаза 0,02, левого—равна неуверенному счету пальцев у лица. Цвета не узнает. Имелось сужение поля зрения правого глаза на белый цвет с височной стороны при нормальных носовых границах. Относительная центральная скотома на белый цвет размерами до 2°. Неврологические данные. Глубокие рефлексы на верхних конечностях, а также коленные и ахилловы рефлексы не вызываются. В области Д2—D5 зона Гитцига. RW в спинномозговой жидкости резко положительна.
Битемпоральная гемианопсия при табетической атрофии наблюдается редко. Богач (Bogatsch), изучавший 315 случаев битемпоральной гемианопсии, опубликованных в литературе, считает возможным связать ее с табесом только в 12 случаях. 5 случаев битемпоральной гемианопсии при табесе наблюдал Фукс и единичные случаи были описаны другими авторами. Лебер и Утгоф считают, что табес не приводит к развитию битемпоральной гемианопсии. Описанные при табесе гемианопсии они объясняют сочетанием табеса с базальным люэтическим менингитом или же рассматривают их как случайное совпадение симметричных дефектов поля зрения, вызванных заболеванием обоих зрительных нервов. Другие авторы, особенно Штаргардт, считают, что табес в связи с локализацией очага в хиазме сам по себе может привести к развитию битемпоральной гемианопсии. Фукс в наблюдаемых им случаях в качестве доказательства табетической этиологии битемпоральной гемианопсии ссылается на отсутствие эндокринных гипофизарных расстройств и постепенное прогрессирование процесса вплоть до развития слепоты. Так как битемпоральная гемианопсия при табесе встречается очень редко, то вполне понятно, что в каждом таком случае необходимо путем тщательного общего исследования исключить все остальные этиологические факторы, обычно приводящие к подобным изменениям поля зрения, но считать, что возможность развития битемпоральной гемианопсии при табесе полностью исключается, все же нет никаких оснований. Косвенным подтверждением возможности такого процесса являются вышеприведенные исследования Штаргардта, обнаружившего при табесе в области хиазмы инфильтрацию из плазматических клеток.
Ряд клинических наблюдений указывает на то, что иногда первичный очаг атрофического процесса при табесе локализуется в области хиазмы. Так, Лутц собрал в литературе 5 случаев биназальной гемианопсии при табесе. 1 случай биназальной гемианопсии при табесе описала Пинес. Интересные наблюдения по этому вопросу приведены в работе Ф. Р. Гольдберга. Он исследовал состояние глаз у 75 больных табесом, у которых диагноз не вызывал никаких сомнений. При этом было обращено особое внимание на то, чтобы исключить все случаи, в которых имелись хотя бы малейшие указания на наличие базилярного менингита или сифилиса мозга. У некоторых больных были обнаружены изменения поля зрения, указывающие на локализацию процесса в хиазме. У 5 наблюдалось отчетливо выраженное битемпоральное сужение поля зрения и у 1 имелись левосторонние парацентральные гемианопические скотомы, в дальнейшем перешедшие в битемпоральные скотомы. Последнее наблюдение с несомненностью указывает на то, что заболевание первоначально локализовалось в правом зрительном тракте и затем распространилось на хиазму. Особый интерес наблюдений Гольдберга состоит в том, что глазное дно у исследуемых им больных было совершенно нормальным, или же имелись лишь начальные, слабо выраженные явления атрофии зрительных нервов. Последнее в сочетании с хиазмальными изменениями поля зрения указывает на то, что эта атрофия является нисходящей, развивающейся из очага, расположенного в хиазме.
Мы среди 39 больных с табетической атрофией зрительных нервов наблюдали 5 случаев хиазмальных изменений поля зрения. Одно из этих наблюдений приводится ниже.
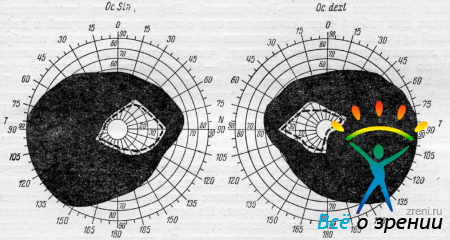
Наблюдение 17. Больной У-ров П., 46 лет, обратился в поликлинику Ленинградского института глазных болезней 1 /IV 1950 г. с жалобой на замеченное месяц назад понижение зрения. В 1935 г. заболел сифилисом. Проделал 3 курса специфической терапии. В 1937 г. после того как RW в крови стала отрицательной, самовольно прекратил лечение. При обследовании установлено: симптом Арджилл-Робертсона. Коленные и ахилловы рефлексы отсутствуют. RW в крови резко положительная. На рентгенограмме черепа турецкое седло без изменений. Офталмологические данные: анизокория, правый зрачок шире левого, реакция зрачков на свет отсутствует, на установку вблизи живая. Соски зрительных нервов резко бледные, границы отчетливы, артерий сужены. Острота зрения правого глаза 0,1. Гиперметропия 0,75 D, стекла зрения не улучшают. Острота зрения левого глаза 0,04, эмметропия. В поле зрения (рис. 17)
Pис. 17
имеется битемпоральное сужение границ на белый цвет с расхождением между данными исследования большой и малой метками при нормальных носовых границах. На левом глазу височная гемианопсия на красный цвет. Правым глазом цвета не различает.
В течение последующих 2 лет (1950, 1951) больной энергично лечился. За это время он получил 3 курса внутривенных вливаний 10% иодистого натрия по 20 вливаний, 2 курса пенициллинотерапии по 5 000 000 ед. и 2 курса тканевой терапии по 30 инъекций экстракта алоэ.
Несмотря на лечение, наступило дальнейшее ухудшение функций глаз. В августе 1950 г. отмечено резкое ухудшение состояния поля зрения. Сужение височных половин поля зрения резче выражено. Стали сужаться также и носовые половины поля прения (рис. 18).
Pис. 18
24/IV 1951 г. острота зрения обоих глаз 0,1. В декабре 1951 г. большой заметил резкое ухудшение зрения. При исследовании 13/11 1952 г. острота зрения правого глаза 0,01, левого — 0,05. В поле зрения почти полное выпадение височных половин и резкое сужение носовых половин (рис. 19),
Pис. 19
цвета не узнает. 4/VII острота зрения правого глаза равна неуверенному светоощущения), левого глаза 0,05. На левом глазу небольшое остаточное поле зрения в носовой половине; цвета не различает.
В данном случае за локализацию процесса в хиазме говорит битемпоральное сужение поля зрения на белый цвет в сочетании с темпоральной гемианопсией на красный цвет на левом глазу. Преимущественное сужение височных половин поля зрения можно было проследить и в дальнейшем. Табетическая природа заболевания хиазмы подтверждается не только наличием у больного табеса, но и общим течением заболевания, которое, несмотря на энергичное лечение в течение 2,5 лет, привело к почти полной слепоте.
Литературные данные и наши собственные наблюдения показывают, что атрофический процесс волокон зрительного нерва может начинаться как в зрительном нерве, так и в хиазме. Хотя последнее и не подтверждено до настоящего времени патологоанатомическими исследованиями, но в пользу этого говорит целый ряд клинических наблюдений.
Прогноз при табетической атрофии зрительных нервов всегда очень плохой.
* * *
Весьма важным и сложным является вопрос о лечении люэтических атрофий зрительного нерва. Применяемые при этом специфические методы лечения в одних случаях могут быть весьма полезными, способствуют повышению функций и остановке атрофического процесса. В других случаях эти же методы могут привести к катастрофическому понижению зрения. Поэтому лечение люэтических атрофий требует большого опыта и внимательной оценки общей неврологической картины. Атрофии зрительных нервов при сифилисе в подавляющем большинстве случаев бывают лишь одним из проявлений специфического заболевания центральной нервной системы (lues cerebri, tabes dorsalis). Атрофия зрительных нервов при tabes dorsalis характеризуется своеобразной клинической картиной и хуже поддается специфической терапии, чем атрофия зрительных нервов при lues cerebri. Поэтому прежде чем приступить к лечению люэтической атрофии зрительных нервов, следует установить, какая из этих двух форм заболевания нервной системы имеет место в данном случае. В основном это осуществляется путем неврологического исследования. Поэтому не рекомендуется приступать к проведению специфической терапии без заключения невропатолога. Офгалмолог, однако, сам должен обращать особое внимание на зрачковые симптомы, так как они имеют чрезвычайно важное значение для распознавания табеса. Это очень важно еще и потому, что атрофия зрительных нервов при табесе большей частью развивается в раннем периоде заболевания, и неврологические симптомы при этом нередко слабо выражены или даже полностью отсутствуют. Для табеса характерным является рефлекторная неподвижность зрачков, т. е. отсутствие реакции зрачков на свет при сохранности нормальной реакции на установку вблизи (симптом Арджилл-Робертсона). Рефлекторная неподвижность зрачков при табесе часто сочетается еще с миозом, анизокорией и деформацией зрачков. Утгоф на основании собственных наблюдений и собранных литературных данных считает, что рефлекторная неподвижность зрачков при табесе встречается в 62—67%. Симптом Арджилл-Робертсона встречается также и при lues cerebri, но значительно реже. Так, Утгоф среди 136 больных с рефлекторной неподвижностью зрачков в 67,6% наблюдал ее при табесе и только в 8,1% при lues cerebri. Поэтому наличие рефлекторной неподвижности зрачков у больных сифилисом является в подавляющем большинстве симптомом, подтверждающим табетическую природу атрофии зрительных нервов.
Следует еще учесть и то, что вторичная атрофия зрительных нервов говорит против табеса и нередко наблюдается при lues cerebri.
При лечении больных, страдающих люэтической атрофией зрительных нервов, возникают два вопроса. Во-первых, вопрос о допустимости того или иного вида специфической терапии, назначаемой венерологами и невропатологами по общим показаниям. Во-вторых, вопрос о возможности специфического лечения самой атрофии.
Прежде всего необходимо отметить, что наличие атрофии зрительных нервов при lues cerebri отнюдь не является противопоказанием для специфической терапии. При хорошем состоянии функций (высокой остроте зрения и небольших изменениях со стороны поля зрения) допустим любой вид специфической терапии (неосальварсан, ртуть, биохинол). Необходимо только регулярное, частое наблюдение за состоянием функций во время проведения специфической терапии. При значительном понижении функций (острота зрения 0,5 или ниже, значительные изменения поля зрения) мышьяковистые препараты и ртуть противопоказаны, допустимо лишь применение биохинола и внутривенных вливаний йодистого натрия. Наконец, при очень резком понижении функций (острота зрения 0,2 или ниже, резкие изменения поля зрения) рекомендуется применение только иода. Необходимо во всех случаях обращать особое внимание на состояние поля зрения и не ограничиваться только определением остроты зрения. При значительных или резких изменениях поля зрения и хорошей остроте зрения именно состояние поля зрения должно определять наш подход к терапии. Особый подход показан в тех случаях, когда при двусторонней атрофии имеется резкая разница в состоянии функций на обоих глазах. В таких случаях выбор терапии следует делать на основании состояния функций лучшего глаза. Если же, руководствуясь состоянием худшего глаза, резко ограничить применение специфической терапии, то это в дальнейшем может привести к потере зрения и на лучшем глазу. Следует отметить, что в этих случаях специфическая терапия часто приводит к значительному и стойкому повышению функций. Никаких противопоказаний к применению пенициллинотерапии при лечении этой атрофии зрительных нервов не имеется. Нет также и достаточных данных для суждения об эффективности этого лечения.
Табетическая атрофия лечится исключительно плохо, и большинство авторов отмечает малую эффективность специфической терапии. Вместе с тем мнения о допустимости и целесообразности тех или иных методов специфической терапии расходятся. В литературе имеется мало данных, указывающих на тс, что при специфическом лечении табетической атрофии можно добиться улучшения функций; описанные же случаи основаны на небольших сроках наблюдения и поэтому мало убедительны. Большинство авторов свое суждение о благоприятном влиянии специфической терапии основывает на том, что эта терапия приводит к остановке дальнейшего прогрессирования процесса.
Принимая во внимание то обстоятельство, что и без лечения при табетической атрофии нередко наблюдается временная стабилизация зрения, трудно остановку падения зрения с уверенностью отнести за счет лечения. Так как большинство больных при табетической атрофии слепнет в течение 3 лет после первого проявления глазных симптомов, то известную убедительность могли бы иметь наблюдения за стабилизацией функций в течение более чем 3 лет. К сожалению, в литературе описаны лишь единичные случаи подобного рода.
Противники специфической терапии указывают на то, что эта терапия ведет к быстрому и резкому падению зрения, доходящему до слепоты. Подобного рода случаи наблюдались при применении всех основных препаратов: сальварсана, ртути и биохинола. Но, как уже отмечалось выше, подобное падение функций наблюдается иногда при табетической атрофии и без всякого лечения. Поэтому ухудшение зрения нельзя с уверенностью относить за счет неблагоприятного действия применяемых лечебных препаратов. Вместе с тем нельзя и утверждать, что само лечение не является частичной причиной понижения зрения.
Из всего изложенного выше следует, что мы не располагаем убедительными данными, указывающими на полезное действие специфической терапии при табетической атрофии, также как и нет достоверных данных, говорящих о неблагоприятном влиянии лечения на этот процесс. Течение табетической атрофии тесно связано с течением основного заболевания. Поэтому нельзя согласиться с Бэром, который в первой своей работе, посвященной лечению табетической атрофии зрительных нервов, резко ограничил возможность применения специфической терапии, а в последующей работе вообще высказался против ее применения. Мы присоединяемся к мнению тех авторов (Утгоф, Игерсгеймер), которые считают, что табетическая атрофия сама по себе не является абсолютным противопоказанием для применения специфической терапии, однако полагаем, что допустимо применение лишь наиболее щадящих средств, какими являются биохинол и иод. При лечении биохинолом резкое падение зрения наблюдается реже, чем при применении сальварсана и ртути. Такого же взгляда придерживаются К. X. Орлов и Гольдберг. Последний, кроме того, особенно подчеркивает целесообразность внутривенных вливаний иодистого натрия.
Мы на основании высказанных выше соображений при лечении табетической атрофии придерживаемся следующих установок. При хорошей остроте зрения (выше 0,5) и небольших изменениях со стороны поля зрения проводится комбинированная терапия, состоящая из внутримышечных инъекций биохинола и внутривенных вливаний иодистого натрия. При худшем состоянии функций (острота зрения 0,5 или ниже, более значительные изменения поля зрения) применяются только внутривенные вливания иодистого натрия. Когда острота зрения выше 0,5, но изменения поля зрения значительны, лечение состоит также только из внутривенных вливаний иодистого натрия. Учитывая, что и биохинол может обусловить резкое снижение функций, эти инъекции следует проводить с большой осторожностью. Инъекции биохинола проводятся 2 раза в неделю, причем раз в неделю проверяются острота зрения и поле зрения. При первых признаках понижения функции биохинол следует отменить и в дальнейшем применять только внутривенные вливания иодистого натрия.
При табетической атрофии в случаях с очень резким понижением зрения внутривенные вливания иодистого натрия временно повышали остроту зрения. Иногда эффект держался в течение года и больше. Вместе с тем пока нет оснований утверждать, что при этом возможна полная остановка дальнейшего прогрессирования атрофии. Пенициллин широко применяется для лечения сифилиса, но число работ с результатами лечения табетической атрофии зрительных нервов пока еще невелико. Наибольшим материалом располагает Клаудер. Он лечил пенициллином 25 больных с первичной атрофией зрительных нервов на почве сифилиса. У 16 из них был табес, у 9 — цереброспинальный сифилис. У 5 больных до лечения пенициллином острота зрения была стационарной, у 20 больных отмечалось прогрессирующее понижение остроты зрения. Лечение дало следующие результаты. У больных со стационарным состоянием остроты зрения, последнее оставалось без перемен и после лечения (наблюдение от 11 до 20 месяцев). Среди больных с прогрессирующим понижением зрения до лечения у 10 острота зрения продолжала падать и после лечения, причем один ослеп через 3 месяца, а другой через 20 месяцев. У остальных 10 больных при сроках наблюдения от 1 до 19 месяцев зрение после лечения оставалось стационарным. Автор отмечает, что степень понижения зрения до лечения не оказывает влияния на результаты лечения. На основании своих наблюдений Клаудер считает, что при лечении табетической атрофии не следует ограничиваться только пенициллином. Такой же точки зрения придерживается и Мур, который рекомендует пенициллинотерапию в сочетании с прививкой малярии. Мур указывает, что в одном случае он наблюдал резкое и быстрое понижение зрения при лечении пенициллином. Бентон и Гейман сообщают о лечении 8 больных с первичной атрофией зрительных нервов пенициллином в дозах от 4,8 до 6 млн. ед. У 4 больных после лечения острота зрения при наблюдении от 11 до 25 месяцев оставалась без перемен. У остальных 4 продолжалось понижение зрения.
Мы применяли пенициллинотерапию у 5 больных с табетической атрофией. У 3 из них после лечения острота зрения оставалась без перемен; у 2 больных после лечения наступило значительное ухудшение зрения.
Хотя пока имеется лишь небольшое число наблюдений о лечении пенициллином табетической атрофии, все же они показывают, что эффективность этого лечения невелика. Во многих случаях пенициллин не смог остановить прогрессирование процесса. Стабилизация остроты зрения после лечения пенициллином наблюдалась до 2 лет, что не дает уверенности в окончательной остановке процесса. Пенициллин, таким образом, не вносит ничего нового в дело лечения табетической атрофии. Создается впечатление, что он даже менее эффективен, чем другие специфические препараты, так как при нем ни разу не отмечалось хотя бы временного повышения остроты зрения.
Ввиду малой эффективности специфической терапии был предложен ряд неспецифических методов лечения табетической атрофии. Сюда относятся
- малярийная терапия,
- инъекции марганцовокислого калия,
- разгрузочная терапия
- и тканевая терапия.
После того как было установлено, что малярийная терапия дает хорошие результаты при прогрессивном параличе, она стала применяться так же и при табетической атрофии. Этому вопросу в офталмологической литературе посвящено много работ. Как и при других методах лечения, при малярийной терапии наблюдаются три типа течения табетической атрофии. В одних случаях после малярийной терапии острота зрения длительное время остается стационарной. В других — малярия не останавливает дальнейшего прогрессирования процесса, и зрение продолжает падать. Наконец, нередко уже во время лечения наступает быстрое и резкое понижение зрения. Гаштейгер применял малярийную терапию у 21 больного с табетической атрофией. Улучшение остроты зрения после лечения не наблюдалось ни в одном случае. У 6 больных состояние глаз после лечения (наблюдение от 1 года до 4 лет) оставалось без перемен. У остальных 15 больных после малярийной терапии зрение продолжало падать, причем у 8 из них понижение зрения начиналось непосредственно после прекращения приступов малярии или вскоре после них. У 6 больных этой последней группы очень быстро наступило резкое понижение зрения. На основании своих наблюдений Гаштейгер приходит к выводу, что нет основания рекомендовать малярийную терапию при табетической атрофии зрительных нервов. В настоящее время малярийная терапия мало кем применяется.
Исходя из ничем не обоснованного предположения о том, что табетическая атрофия вызвана нарушением окислительных процессов в зрительном нерве, Гамбург предложил лечить ее внутримышечными инъекциями раствора марганцовокислого калия. При этом он сообщил, что при лечении 5 больных у 4 отмечались повышение остроты зрения и улучшение состояния поля зрения. Меркулова и Лефлер при проверке этого метода лечения не могли подтвердить благоприятных результатов, полученных Гамбургом. Разгрузочная терапия была предложена Собанским на основании разработанной им теории патогенеза табетической атрофии, которая была нами изложена в соответствующей главе. Исходя из своей теории Собанский предлагает лечить табетическую атрофию путем повышения кровяного давления и понижения внутриглазного давления. С целью повышения кровяного давления назначается стрихнин. Снижение внутриглазного давления достигается применением пилокарпина или операцией циклодиализа. Собанский сообщает, что из 97 глаз улучшение наступило на 51 глазу, ухудшение на 26 глазах и состояние 20 глаз осталось без перемен. Наблюдение большинства больных длилось менее года. Мур и Вуд подвергли данные Собанского справедливой резкой критике. Авторы считают, что у Собанского сроки наблюдения, являются слишком короткими и не позволяют судить об эффективности метода. Материал Собанского является не убедительным еще и потому, что больные, наряду с разгрузочной терапией, получали и обычное комбинированное специфическое лечение. Поэтому даже там, где наступало улучшение, нет никаких оснований относить успех за счет разгрузочной терапии.
Мы применяли разгрузочную терапию в нескольких случаях и ни разу не наблюдали улучшения.
Таким образом, нет никаких убедительных данных, которые могли бы подтвердить эффективность предложенной Собанским разгрузочной терапии.
О благоприятных результатах тканевой терапии в виде внутримышечных инъекций рыбьего жира сообщают Скородинская и Бушмич.
При лечении атрофии зрительных нервов чрезвычайно важно учесть следующее обстоятельство. Атрофия зрительных нервов нередко является последствием сдавления зрительных нервов, хиазмы или зрительных трактов опухолью головного мозга. В этих случаях показано только оперативное лечение или рентгенотерапия. Применение других методов лечения при этом не только бесполезно, но и вредно, так как упускается время, когда при надлежащем лечении еще возможно сохранение имеющейся остроты зрения. Кроме того, часто применяемая для лечения атрофии зрительных нервов тканевая терапия, основанная на действии биогенных стимуляторов, может стимулировать рост опухоли головного мозга и тем самым способствовать более быстрому падению зрительных функций.
Нам в Ленинградском нейрохирургическом институте нередко приходилось видеть больных с атрофией зрительных нервов на почве опухолей головного мозга, которым в течение многих месяцев проводилась тканевая терапия; ко времени поступления в институт эти больные были уже почти слепыми.
Когда этиология атрофии недостаточно ясна, необходимо прежде всего путем всестороннего исследования больного убедиться в том, что атрофия зрительных нервов не вызвана опухолью головного мозга. Лишь после исключения этой возможности допустимо применение одного из консервативных методов лечения атрофии.
----
Статья из книги: Заболевания зрительного пути | Е. Ж. Трон



Комментариев 0