Гонорея органа зрения

Содержание:
Описание
Гонорея — венерическая болезнь человека с преимущественны поражением слизистых оболочек мочеполовых органов.
↑ Этиология и эпидемиология.
Заболевание вызывается грамотрицательным диплококком Нейссера. Источник заражения — больной гонореей человек. Путь передачи в основном контактный. Гонорея глаз может развиться у взрослых, страдающих гонореей мочеполовых путей, в результате заноса инфекции в конъюнктивальную полость, у лиц, находящихся в контакте с больными при несоблюдении ими правил гигиены.
Описаны случаев гонореи глаз у медицинских работников, обслуживавших таких больных. Новорожденные инфицируются в основном в момент прохождения через родовые пути матери, болеющей гонореей. Крайне редко встречается внутриутробное метастатическое заражение. У детей гонорея может развиться также в результате занесения инфекции извне загрязненными руками, бельем, предметами ухода и т. д.
↑ Патогенез.
Гонококки, попадая на слизистую оболочку, быстро размножаются и спустя 3—4 дня через межклеточные пространства проникают в субэпителиальную ткань, вызывая местное воспаление, проявляющееся конъюнктивитом. Гематогенная диссеминация, сопровождающаяся размножением гонококков в крови, интоксикацией и метастазами в различные органы, в настоящее время встречается крайне редко.
Определенная часть гематогенных осложнений при гонорее (артрит, увеит) обусловлена транзиторной бактериемией. При ней гонококки лишь механически транспортируются током крови, не размножаясь в крови и не задерживаясь в ней надолго, а быстро оседают в тканях и органах. В организме, особенно при хронической гонорее, происходят иммунобиологические сдвиги, приводящие к аутоаллергии.
Автоагрессия может играть некоторую роль в патогенезе постгонорейных заболеваний. Поздние токсические, токсико-аллергические поражения глаз обусловлены не воздействием гонококкового эндотоксина, как полагали раньше, а присоединением вторичной инфекции вирус, пневмококк и т. д.). Так, увеиты, сочетающиеся иногда с поражением суставов, возникают спустя 2—4 нед и более после окончания лечения, когда гонококки уже исчезли. В связи с этим они расцениваются как аллергические реакции организма с высокой степенью сенсибилизации к любому из инфекционных агентов.
↑ Клиника.
Инкубационный период длится от нескольких часов до 3 нед, обычно 3—5 дней. Клинически поражения глаз при гонорее чаще всего проявляются конъюнктивитом. Различают гонорейный конъюнктивит новорожденных (гонобленнорея) и взрослых.
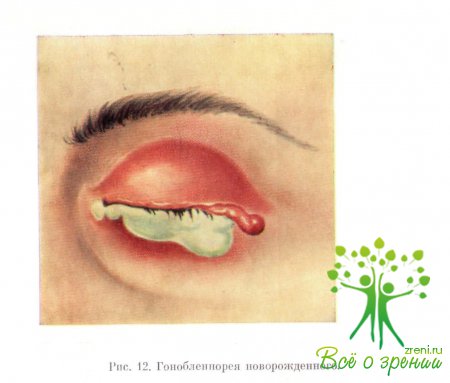
Гонобленнорея новорожденных начинается на 2—3-й день после рождения ребенка. Появление первых признаков заболевания позже 4—5 дней указывает на занесение инфекции извне. В большинстве случаев заболевание с самого начала двустороннее; реже в процесс вовлекается сначала один глаз, а затем второй.
В клиническом течении нелеченой гонобленнореи различают 4 стадии. Первая стадия — стадия инфильтрации — характеризуется появлением водянистого отделяемого из конъюнктивальной полости и быстро нарастающей гиперемии слизистой. Со 2-го дня заболевания появляется отек век, кожа их становится напряженной, трудно раскрывается глазная щель, веки вывернуть не удается.
Конъюнктива век гиперемирована, отечна, поверхность ее блестящая, гладкая, иногда покрыта фибринными пленками, легко кровоточит. Отделяемое в разгар первой стадии становится серозно-кровянистым. На 3—5-й день начинается вторая стадия — гноетечения. Отек и гиперемия век уменьшаются, они становятся мягкими. Конъюнктива глазного яблока остается отечной и валиком округляет роговицу.
Фолликулы, сосочковые разрастания держатся значительно дольше, исчезают лишь к концу 2-гомесяца. Обленим осложнением гонобленнореи является поражение роговицы которое может развиться при недостаточном лечении. Роговичные осложнения возникают в результате ухудшения ее трофики из-за сдавления сосудов краевой петлистой сети отечной конъюнктивой, а также вследствие мацерации эпителия роговицы гноем, токсического воздействия гонотоксинов и самих гонококков, присоединения вторичной инфекции.
Поражение роговицы развивается на 2 - 3-й неделе; болезни, очень редко в более ранние сроки. При этом роговица становится диффузно-мутной. В нижнем отделе ее или в центре появляется серый инфильтрат, который быстро превращается в гнойную язву. Язва распространяется по поверхности роговицы и в глубину, нередко приводя к прободению с образованием в дальнейшем простого или сращенного бельма. Реже инфекция проникает внутрь глаза и вызывает развитие панофтальмита.
Гонобленнорею новорожденных необходимо дифференцировать от бленнорейных конъюнктивитов, которые также сопровождаются выраженными конъюнктивальными явлениями и обильным гноетечением. Эти конъюнктивиты вызываются различными возбудителями: пневмококком, синегнойной и кишечной палочками, стафилококком, стрептококком, крупным вирусом, близким к вирусу трахомы, и др.
Диагноз гонорейного конъюнктивита окончательно устанавливают после бактериологического исследования мазка с конъюнктивы. При этом находят гонококки, расположенные внутри- и внеклеточно. Иногда при клинической картине гонобленнореи новорожденных гонококков не обнаруживают, а находят в эпителиальных клетках конъюнктивы клеточные включения, подобные тельцам Провацека при трахоме. Бленнорея с включениями, которая появляется не ранее недели жизни ребенка, протекает значительно легче гонореи и не вызывает осложнений со стороны роговицы.
↑ Гонобленнорея детей и взрослых.
Клиническое течение болезни проходит те же стадии, что и гонобленнорея новорожденных, но более бурное. Часты осложнения со стороны роговицы.
Прогноз при своевременном и правильном лечении гонобленнореи благоприятный и становится серьезным при вовлечении в процесс роговицы. А. И. Покровский (1965) описывает развитие метастатического конъюнктивита при генерализации гонорейной инфекции. Метастатический конъюнктивит возникает крайне редко и проявляется картиной катарального конъюнктивита (нерезкая отёчность слизистой оболочки век и глазного яблока, иногда точечные кровоизлияния в конъюнктиве и высыпание мелких узелков у лимба).
Гонорейный иридоциклит чаще развивается спустя месяцы и годы после лечения и расценивается как аллергический процесс.
Реже наблюдается метастатический иридоциклит при свежей гонорее или реинфекции. Иридоциклит нередко сочетается с артритом, чаще с моно-артритом коленного сустава. Процесс преимущественно односторонний, сопровождается сильными болями, выраженной воспалительной реакцией. При гонорейном иридоциклите в передней камере глаза обнаруживается характерный серозно-фибринозный экссудат, напоминающий прозрачную колеблющуюся желатинозную массу.
Иногда возникает гифема и образуются множественные синехии. При соответствующем местном и общем лечении экссудат быстро рассасывается, передние синехии легко разрываются, зрительные функции, как правило, не страдают.
↑ Диагностика.
Этиологический диагноз ставится на основании анамнеза, определенной клинической картины. Основным методом диагностики является бактериоскопия. Исследуют отделяемое из конъюнктивальной полости, мочеполовых путей. Окрашивание проводят по Граму, а предварительно метиленовым синим. При подозрении на гонорею, когда бактериоскопически гонококки не находят, применяют культуральный метод — посев на среду (мясо-пептонный агар).
Методом посева гонококки обнаруживают в 4—6 раз чаще, чем при бактериоскопии. Серологические исследования, в частности реакции Борде—Жангу, не имеют диагностического значения при острой гонорее. Обычно в этот период она бывает отрицательной, несмотря на наличие гонококков, в связи с отсутствием антител. Эту реакцию ставят для распознавания осложнений гонореи (иридоциклита, артрита). С целью выявления инфекции в скрытых очагах используют различные методы провокации: механический, химический или биологический. Биологическая провокация состоит во внуримышечном введении 500 млн. микробных тел гоновакцины или в сочетании с 200 МПД пирогенала.
↑ Лечение
гонореи глаз проводит венеролог при консультации окулиста согласно утвержденной Министерством здравоохранения СССР в 1976 г. «Инструкции по лечению и профилактике гонореи». Осуществляют общую (антибиотики преимущественно пенициллинового ряда, сульфаниламиды, при хронических и латентных формах — гоновакцина, пирогенал) и местную терапию.
При гонорейном конъюнктивите местное лечение заключается в промывании конъюнктивальной полости раствором перманганата калия 1:5000, "..."а, закапывании растворов антибиотиков, 30% раствора сульфацил-натрия, 2—3%раствора колларгола. На ночь целесообразно закладывать мазь с аптибиотиком или сульфацил-натрием. При появлении язв роговицы дополнительно применяют мидриатики, ферменты (трипсин, химотрипсин, папаин). Лечение прекращают при исчезновении клинических проявлений и стерильности конъюнктивальной полости.
Обязательны повторные контрольные бактериоскопические исследования мазков с конъюнктивы. Для лечения гонорейных иридоциклитов местно применяют мидриатики в каплях, путем электрофореза, субконъюнктивально, антибиотики (чаще субконъюнктивальных), ферменты (трипсин, химопсин, химотрипсин). Обычно проводят интенсивную десенсибилидирующую терапию (димедрол, пипольфен, тавегил, диазолин, гистаглобулин и т. д.), назначают кортикостероиды по показаниям.
Профилактика гонореи глаз состоит в своевременном выявлении и лечении больных гонореей, соблюдении правил личной гигиены. С целью профилактики гонобленнореи новорожденных проводится обязательное обследование па гонорею беременных и при ее обнаружении своевременное и активное лечение.
По законодательству СССР профилактика гонобленнореи новорожденных в родильных домах является обязательной. В нашей стране широкое распространение получил метод профилактики Матвеева— Креде. Он заключается в обработке век ваткой, смоченной 2% раствором борной кислоты, и последующем закапывании в каждый глаз 1—2капель 2% раствора серебра нитрата.
Статья из книги: Терапевтическая офтальмология | Краснов М.Л.; Шульпина Н.Б..


Комментариев 0