Клинические формы, диагностика и лечение иридоцилиарных дистрофий (Часть 2)

Описание
Хроническая ирндоцилиарная дистрофия.
Впервые описана в 1906 г. Е. Fuchs в виде одностороннего процесса с триадой симптомов (преципитаты на задней поверхности роговицы, гетерохромия, катаракта), получившего впоследствии по имени автора название синдрома Фукса. Исследованиями последующих лет выявлено много новых сведений по характеристике данной патологии.
Начало заболевания следует относить к тому периоду жизни больного, когда он сам или окружающие замечают изменение цвета радужной оболочки (гетерохромия) в виде ее посветления на одном из глаз. Большей частью это наблюдается в детском или юношеском возрасте, причем обычно заболевают лица со светлыми (голубыми или серыми) глазами.
Изменение цвета радужной оболочки обычно развивается постепенно, не сопровождаясь болевыми ощущениями и зрительными расстройствами, что не приводит к необходимости обращения к офтальмологу. Гетерохромия прямого типа, когда радужная оболочка становится более светлой, сопровождается истончением мезодермалыюй ткани. При биомикроскопии отмечается разрежение трабекулярного переплета, расширение и углубление лакун и крипт.
Это дает возможность различить просвечивающий задний пигментный листок радужной оболочки и сфинктер зрачка. Становятся видимыми собственные сосуды радужки, в частности, местами просвечивают ее малый артериальный круг и веточки, расположенные радиально но направлению к зрачку.
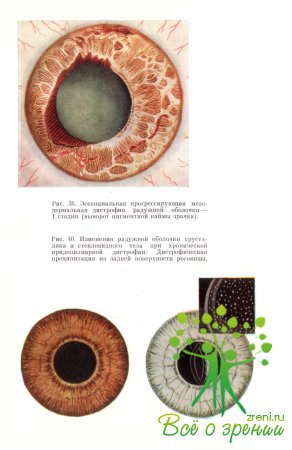
Нa этом фоне появляется мидриаз, сопровождающийся ослаблением зрачковых реакций, что свидетельствует об угнетении не только трофической, но двигательной иннервации радужки. Явно изменяется пигментная кайма зрачка. Она обесцвечивается и подвергается деструкции. Параллельно с радужной оболочкой или несколько позже появляются признаки вовлечения в процесс цилиарного тела. Об этом свидетельствует преципитация на задней поверхности роговицы, отличающаяся своеобразным расположением и видом.
Отложения в разном количестве обычно имеют диссеминированную локализацию, с одинаковым постоянством находясь как в нижних, так в центральных и верхних отделах роговой оболочки. Преципитаты могут иметь различную форму от точечной до звездообразной, характеризуются фестончатыми краями, ажурностью. Они просвечивают при исследовании в проходящем свете.
Гранулы пигмента в преципитатах бывают редко. Видимо, это связано с тем, что в состав такой дистрофической преципитации не входят лейкоциты, лимфоциты, фибрин, клетки пигментного эпителия цилиарного тела, как при циклите. Между преципитатами на эндотелии роговой оболочки можно видеть мелкоточечные элементы и тонкие нитчатые структуры.
При этом во влаге передней камеры глаза обнаруживается мелкоклеточная беспигментная взвесь, видимая при конвекционных перемещениях жидкости. Биохимическими исследованиями у таких больных обнаруживается в камерной жидкости повышенное содержание белка.
Дистрофический процесс в иридоцилиарной зоне сопровождается выраженными изменениями стекловидного тела. Они проявляются нитчатой деструкцией его волокнистого остова с одновременным разжижением основной массы геля. В начальных стадиях процесса волокна уплотняются, грубеют и в то же время расщепляются. На них возникают мелкие беловатые отложения. На этой стадии изменений прозрачность стекловидного тела существенно не страдает и острота зрения не снижается.
В более тяжелых случаях нитчатая деструкция сочетается с зернистым распадом фибриллярных элементов. При биомикроскопии выявляются отдельны обрывки фибрилл, хаотично плавающие в разжиженной массе геля. Об уменьшении вязкости стекловидного тела при биомикроскопии свидетельствует увеличение скорости перемещения плотных структур фибриллярного остова.
Со временем в участках пересечения огрубевших фибрилл появляются хлопьевидные и вуалеподобные образования серо-белого цвета, различной величины, перемежающиеся с массой точечных включений в жидкой части стекловидного тела. В этой стадии процесса помутнения, локализующиеся в центральных отделах стекловидного тела, вызывают жалобы больных на затуманивание зрения.
К этому времени обычно относится первый визит больного к офтальмологу. Нарушение биохимического состава внутриглазной жидкости не может не сказаться на обменных процессах в хрусталике, питание которого, как бессосудистого образования, осуществляется контактным путем из окружающей его влаги. Хрусталик начинает мутнеть. При гистомикроскопическом исследовании в нем выявляется дистрофический процесс, затрагивающий субкапсулярный эпителий. Это лишает его нормальной функции образования полноценных хрусталиковых волокон.
Это придает помутнению в целом пестрый пористый вид, рис. 40. Несколько позже подобные изменения возникают и под передней капсулой хрусталика. Со временем они распространяются в более глубокие слои коркового вещества. При этом мутнеет и ядерная часть линзы. Какой-либо закономерности появления и созревания катаракты в зависимости от возраста не наблюдается. Нами катарактальные изменения констатированы у пациентов в возрасте от 17до 64 лет (82% случаев).
Другим процессом, осложняющим течение иридоцилиарной дистрофии, является вторичная глаукома, которая может развиться спустя годы и даже десятилетия от начала заболевания. По данным различных авторов, частота глаукомы колеблется от 4 до 27%. Наши наблюдения позволили констатировать глаукоматозный процесс в 36% случаев.
В основе патогенеза глаукомы лежит ретенция оттока внутриглазной жидкости в области трабекуляркого переплета с прогрессирующим ухудшением легкости оттока по мере развития процесса. Об этом свидетельствуют результаты топографических, гониоскопических и гистомикроскопических исследований. На фоне открытого камерного угла, по данным большинства исследователей, имеет место выраженный склероз трабекулярной зоны, облитерация межтрабекулярных щелей.
Суточная кривая изменяется по обратному типу, реже встречаются прямой и смешанный типы суточных изменений внутриглазного давления. Состояние инкомпенсации внутриглазного давления редко переходит в декомпенсацию (острый приступ). Больных с иридоцилиарной дистрофией и сопутствующими осложнениями в виде катаракты и вторичной глаукомы приходится наблюдать и лечить многие годы, даже десятилетия. Иногда, несмотря на лечение, которое, естественна, не может носить радикального характера, процесс проходит все стадии развития.
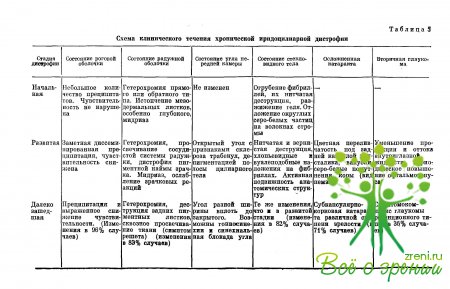
Для обеспечения правильной диагностики, динамического наблюдения за больным, контроля за лечением и течением заболевания, а также статистического учета можно рекомендовать схему (табл. 5), в которую включены стадии заболевания и соответствующая каждой из них клиническая симптоматика со стороны отделов глаза, вовлеченных в процесс.
Схема составлена на основании собственных наблюдений в течение 7 лет за 210 больными хронической иридоцилиарной дистрофией — жителями разных географических районов страны. В течении заболевания различают три стадии. Среди симптомов, характеризующих иридоцилиарную дистрофию, по нашим данным, самой частой оказалась преципитация, что, возможно, обусловлено тщательностью проводимого биомикроскопического исследования роговицы. Далее по частоте следую г симптомы гетерохромии, деструкции стекловидного тела.
Среди осложнений первое место принадлежит катаракте, второе — глаукоме. Деление процесса по стадиям в сопоставлении с клиническим течением и тонографическими показателями предложено также в 1970 г. А. А. Бочкаревой и Г. И. Должич.
Общность некоторых симптомов со стороны радужки, цилиарного и стекловидного тел при хронической иридоцилиарной дистрофии и хроническом серозном иридоциклите приводит к необходимости проводить дифференциальную диагностику указанных процессов. В практической работе мы предлагаем с этой целью пользоваться составленной нами дифференциально-диагностической схемой, которая дополнена М. М. Золотаревой (1973).
Основу ее составляют клинические признаки того и другого процессов, выявленные в большом числе наблюдений, верифицированных гистомикроскопическими исследованиями биоптатов тканей, полученных при хирургических вмешательствах (радужка, склера), а также исследованиями энуклеированных глаз (табл. 6).
В основу лечения иридоцилиарной дистрофии положен патогенетический подход к ней как к нейродистрофическому процессу. Взгляд на данную увеопатию как на эндогенный вялотекущий увеит туберкулезной этиологии длительное время заставлял назначать массивную специфическую терапию (стрептомицин, ПАСК, фтивазид и т. д.), которая не оказывала какого-либо положительного действия на течение процесса, вызывая лишь сенсибилизацию организма больного.
Лечение передней увеопатии как генерализованного дистрофического заболевания иридоцилиарной зоны должно быть направлено на улучшение трофики пораженных тканей и улучшение проницаемости сосудистой стенки, что достигается комплексным лечением витаминами и витаминосодержащими веществами, которые являются катализаторами обмена веществ.
Для этой цели более всего подходят витамины группы В. Витамин В1применяется внутрь по 0,01—0,02 г 3 раза в сутки, а также внутримышечно (5%раствор тиамина хлорида или 6% раствор тиамина бромида по 1 мл; на курс 20—30 инъекций).
Производным витамина В1 является фермент кокарбоксилаза. «Она регулирует процессы углеводного обмена и назначается внутримышечно по 50—100 мг курсами по 30инъекций. Широко применяется также витамин В1 в виде 1 %раствора рибофлавина-мононуклеотида внутримышечно по 1 мл; на курс 15инъекций. Для улучшения состояния сосудистой стенки используется витамин В3(никотиновая кислота, витамин РР). Он входит в состав, компламина. Витамин В6влияет на белковый и жировой обмен, который страдает при увеопатиях. Его назначают внутрь по 0,01 г 2—3 раза в день или внутримышечно по 1 мл 5% раствора также курсами.
Витамин В12 применяют как препарат, избирательно влияющий на структуры нервной ткани, улучшающий ее функциональное состояние. Назначают препарат курсами по 15—20 инъекций из расчета по 200 мкг через день. Широко применяют также рутин — витамин Р. Он снижает повышенную проницаемость сосудистой стенки, применяется в сочетании с аскорбиновой кислотой. Рутин назначают по 0,02 г 2—3 раза в сутки. Аскорбиновую кислоту как регулятор проницаемости капиллярной стенки применяют по 0,05—0,1 г 3 раза в сутки или внутримышечно в виде 5% раствора натрия аскорбата по 2 мл. Внутрь рекомендуются также комплексы, содержащие витамины вместе с аминокислотами и микроэлементами (аевит, декамевит, пангексавит).
Целесообразно назначение анаболических стероидов, в частности неробола по 0,005 г 2 раза в сутки, стекловидного тела в инъекциях по 2 мл ежедневно; на курс по 25 инъекций. Местно применяют капли рибофлавина с аскорбиновой кислотой (0,002г рибофлавина и 0,05 г аскорбиновой кислоты) в 10 мл 3%раствора глюкозы 2—3 раза в сутки, 0,05%тиаминовую мазь 1—2 раза в сутки. При необходимости для нормализации офтальмотонуса назначают те же средства, что и при глаукоме.
Глаукомоциклитический криз.
Впервые в 1936 г. его описал Е. Кгаир, а в 1949 г. А. Ройнег и А. Бсыозтап, назвав выявленную форму иридоцилиарной патологии синдромом. Данный вид увеопатии возникает в среднем возрасте (30—40лет), в основном у мужчин. Характерно поражение лишь одного глаза. Заболевание проявляется в виде своеобразного, внезапно возникающего приступа— криза — и выражается в затуманивании зрения, видении радужных кругов в окружности источника света, повышении •внутриглазного давления до 40—50 мм рт. ст. Характерным отличием от воспалительного процесса (острый иридоциклит) и острого приступа первичной глаукомы служит отсутствие сильной боли и инъекции глазного яблока смешанного или застойного характера.
Обязательным симптомом криза является преципитация на задней поверхности отечной роговицы, что свидетельствует об участии в патогенезе увеопатии цилиарного тела. Преципитаты в количестве 2—5элементов белого цвета, с четкими границами обычно являются довольно устойчивыми, оставаясь некоторое время» после купирования криза, который держится до 2 нед. Преципитация может наблюдаться сроком до месяца от времени своего появления. Для синдрома характерен умеренный мидриаз, при котором зрачковые реакции бывают сохранены. Другие анатомические структуры глазного яблока и оптические среды обычно не изменены. Угол передней камеры глаза, как правило, открыт.
По данным Ц. М. Иоффе и А. В. Супрун (1968), на фоне криза резко возрастает сопротивление оттоку внутриглазной жидкости, со снижением коэффициента легкости оттока до 0,01—0,02. Этот факт авторы связывают с аллергическим отеком тканей переднего» пути оттока внутриглазной жидкости.
На возможную аллергическую природу криза, являющегося,, как считают, ангионеврозом цилиарного тела, указывают Н. С. Гонтуар и Э. А. Лебединская (1967). Несмотря на ретенционный характер возникающей гипертензии, авторы не исключают в ее патогенезе аллергический отек цилиарного тела и элемент гиперсекреции.
По мере разрешения криза исчезают все указанные выше симптомы, и больной чувствует себя практически здоровым до возникновения очередного криза. Интервалы между кризами исчисляются неделями, месяцами и годами, заметно удлиняясь с возрастом»; больного. Со временем, видимо, как следствие неоднократных атак заболевания наступает дистрофия радужки, выражающаяся ее обесцвечиванием.
Появляется гетерохромия. Наличие гетерохромии и преципитации может потребовать в некоторых случаях дифференциальной диагностики криза с иридоцилиарной дистрофией, осложненной глаукомой. Иридоцилиарная дистрофия с гипертензией отличается от криза неуклонно прогрессирующим течением - без ремиссий, характерной преципитацией, выраженной дистрофией радужной оболочки с обнажением собственной сосудистой сети, что чаще предшествует нарушению регуляции офтальмотонуса.
Опыт показывает, что ни предотвратить очередной криз, ни купировать уже начавшуюся острую атаку невозможно. Смягчить течение криза, добиться снижения внутриглазного давления можно назначением десенсибилизирующих препаратов (димедрол, пипольфен, препараты кальция), отвлекающих средств и угнетающих образование камерной влаги медикаментов (глицерол, ацетэзоламид, сернокислый магний).
При этом не следует забывать о той пользе, которую приносят поставленные па область виска пиявки, горчичники, которые обычно располагают на боковой изадней поверхности шеи соответственно стороне больного глаза, горячие ванны для ног. В качестве препаратов местного действия назначают адреналин и его аналоги, средства стероидной группы. Следует отметить, что хирургическое лечение с целью снижения внутриглазного давления при синдроме Краупа—Познера — Шлоссмана противопоказано.
Течение заболевания в целом и прогноз являются благоприятными, поскольку, несмотря на многочисленные кризы, в течение многих лет острота и поле зрения остаются сохранными.
Эксфолиативный (псевдоэксфолиативный) синдром.
Описание эксфолиаций капсулы хрусталика относится к 1917 г. Капсула хрусталика как известно, состоит из двух листков. Внутренний (глубокий) листок, как и сам хрусталик, является производным наружной эктодермы, а наружный (он же поверхностный) листок образуется за счет волокон цинновой связки, начинающихся от области цилиарпого тела и направляющихся к хрусталику.
Вплетаясь в хрусталик, они образуют поверхностный или зонулярный листок капсулы, который, как и циннова связка, происходит из внутренней эктодермы. С возрастом, особенно у пожилых людей, в частности страдающих катарактой и глаукомой, происходит разъединение этих двух генетически разных элементов капсулы хрусталика, причем поверхностный листок отщепляется в виде своеобразных пластин.
Отщепленные элементы (фактически волоконца цинновой связки) в массе имеют вид зон пепельно-серого цвета на поверхности хрусталика с фестончатыми краями и широким основанием (рис. 41).
Зоны отщепленных волокон постепенно переходят в нормальную капсулу; это свидетельствует о том, что они являются не наложением на ней, а ее субстратом. Поверхность отщепленных участков нежнозернистая.
Зонулярная пластинка бывает ярче выражена в периферических (экваториальных) отделах хрусталика и лучше выявляется яри исследовании с расширенным зрачком. В процессе скольжения радужки по поверхности хрусталика отщепленная зонулярная пластинка может быть сдвинута со своего места. В этих случаях на хрусталике появляются обрывки, рулоны отщепленной пластинки.
При выраженном процессе отщепления они могут быть занесены током внутриглазной жидкости в область камерного угла и блокировать его трабекулярный аппарат.
За последние годы в связи с разработкой в нашей стране проблем гериатрии и геронтологии и применением усовершенствованных гистомикроскопических, электронно-микроскопических, биохимических и гистохимических методов исследования эксфолиативный синдром получил совершенно иную патогенетическую трактовку и новое название псевдоэксфолиативного синдрома. Установлено, что серые, кустистого вида элементы (псевдоэксфолиации или серые аппликации) являются следствием сложного биохимического процесса образования нерастворимых нейтральных мукополисахаридов.
Последние в виде осадка появляются на всех поверхностях и мембранах переднего отрезка глаза, вплоть до передней пограничной мембраны стекловидного тела, а также в глубине тканевых структур (цилиарное тело, трабекулярный аппарат камерного угла), особенно вблизи сосудов. При биомикроскопии серые аппликации хорошо видны не только на капсуле хрусталика, но также па волокнах цинновой связки, передней поверхности радужной оболочки, особенно по ее зрачковому краю.
Циклоскопические исследования выявляют значительное количество псевдоэксфолиативных элементов на отростчатой и плоской части цилиарного тела. Током внутриглазной жидкости серые аппликации могут быть перенесены на заднюю поверхность роговой оболочки. Появляющаяся в этом случае преципитация может смутить исследователя.
В таком случае нужно проводить дифференциальную диагностику с воспалительными и дистрофическими преципитатами. Преципитаты псевдоэксфолиативного генеза мы предлагаем называть ложными. Не исключено, что они могут образовываться так же непосредственно на задней поверхности роговицы из веществ, растворенных во влаге передней камеры.
В клинической практике следует учитывать, что псевдоэксфолиативнып синдром сопровождается ригидностью зрачка, диффузной атрофией и небольшим обесцвечиванием радужной оболочки, фако- и даже иридодонезом, обусловленными дистрофическими изменениями структур цинновой связки.
При гониоскопии обычно обнаруживают открытый камерный угол, в нижнем сегменте которого можно видеть пластинчатые, иногда напоминающие войлок, серого цвета структуры. Это сочетается с уплотнением трабекулярной зоны, уменьшением коэффициента легкости оттока и коэффициента минутного объема камерной влаги.
По данным Д. С. Кроля (1970), в возрасте старше 40 лет псевдоэксфолпативпый синдром в 30,3% случаев наблюдается при катаракте и в 40,5% — при глаукоме. Автор рекомендует динамическое наблюдение за больными с псевдоэксфолиативным синдромом независимо от уровня внутриглазного давления, что позволяет выявить начало глаукоматозпого процесса.
Статья из книги: Терапевтическая офтальмология | Краснов М.Л.; Шульпина Н.Б..




Комментариев 0