Патология слезного мешка
Содержание:
Описание

↑ Хронический дакриоцистит
Хроническое воспаление слёзного мешка и носослёзного протока.
↑ КОД ПО МКБ-10
H04.4. Хроническое воспаление слёзных протоков.
Его наличие абсолютно противопоказано для проведения плановых операций на глазном яблоке.
Постоянное слезотечение и гнойные выделения из слёзного мешка в конъюнктивальную полость могут быть не только ощущением «дискомфорта», но и фактором снижения трудоспособности. Они ограничивают возможность выполнения ряда профессий (токари, ювелиры, хирурги, водители транспорта, люди, работающие с компьютерами, артисты, дипломаты, спортсмены и т. д.).
Заболеванию подвержены чаще лица среднего возраста. У женщин дакриоцистит встречают в 7-8 раз чаще, чем у мужчин. Слезотечение резко усиливается на открытом воздухе, особенно при морозе и ветре, ярком свете.
Дакриоциститы нередко приводят к тяжёлым осложнениям и инвалидности. Ползучая язва роговицы, сопровождающаяся стойким нарушением зрения или даже его потерей, вызывается дакриоциститом в 40-100% случаев. Тяжёлые осложнения могут также возникнуть, если гнойный дакриоцистит остаётся нераспознанным перед полостной операцией на глазном яблоке.
Пока существует дакриоцистит, находящийся в инактивном состоянии, существует опасность не только для зрения, но и для глаза. Постоянное загрязнение коньюнктивального мешка при дакриоцистите гноем может привести к развитию упорных блефаритов и блефароконъюнктивитов.
Тревога за глаз возрастает в период флегмонозного воспаления слёзного мешка, особенно в случаях, когда имеются даже незначительные нарушения целости эпителиального покрова роговицы.
↑ ЭТИОЛОГИЯ
Процесс обычно развивается вследствие прогрессирующего нарушения проходимости носослёзного протока, приводящего к его необратимой блокаде. Слёзная жидкость, наполняющая слёзный мешок и не имеющая выхода в полость носа, вызывает раздражение его слизистой оболочки и может быть хорошей питательной средой для проникающей сюда инфекции. Тесную взаимосвязь воспалительных процессов объясняют тем, что слёзный мешок без особых отграничений и без различия в строении слизистой оболочки переходит в носослёзный проток.
В возникновении дакриоцистита играют роль многие факторы: профессиональные вредности, резкие колебания температуры окружающего воздуха, заболевании носа и околоносовых пазух, травмы, снижение иммунитета, вирулентность микрофлоры СД и т. д. Дакриоцистит чаще возникает вследствие закупорки носослёзного протока, происходящей в результате воспаления его слизистой оболочки. Иногда причиной нарушения проходимости носослёзного протока бывает повреждение его при травме нередко хирургической (при пункции гайморовой пазухи, гайморотомии).
Большинство авторов считает основной причиной развития дакриоциститов наличие патологических процессов в полости носа и околоносовых пазух. К этим заболеваниям можно отнести гипертрофический, атрофический, катаральный и вазомоторный риниты, деформацию носовой перегородки, озену, синуситы, туберкулёз, сифилис носа, травматические повреждения костей и мягких тканей носа с нарушением носового дыхании, опухоли носа и его пазух и т.д.
Факторами, предрасполагающими к развитию риногенных дакриоциститов, могут быть:
? непосредственный переход слизистой оболочки полости носа в слизистую оболочку носослёзного протока;
? наличие сосудистой связи носа с носослёзным протоком;
? существование густого венозного сплетения в слизистой носа, непосредственно переходящего в аналогичное образование носослёзного протока:
? наличие в просвете носослёзного протока эмбриональных сужений и складок слизистой оболочки, изгибов, а также дивертикулов:
? неблагоприятная для функции слезоотведения локализация и форма носового устья носослёзного протока:
? резкие нарушения дыхания через нос, исключающие присасывающую функцию слезоотведения.
Кроме того, случаи, когда слёзный проток не заканчивается на уровне костного носослёзного канала, а продолжается далее в слизистой оболочке нижнего носового хода (три из четырёх вариантов строения), могут быть наиболее неблагоприятными и способствуют развитию дакриоцистита при малейшем воспалительном процессе в носу.
↑ ПАТОГЕНЕЗ
Носослёзный проток, проходя в латеральный стенке полости носа (медиальная стенка гайморовой пазухи), открывается в носу под передним концом нижней носовой раковины. Окутываясь густой венозной сетью, являющейся продолжением кавернозной ткани нижней носовой раковины, носослёзный проток при ринитах, в связи с набуханием кавернозной ткани, сдавливается, и возникает слезотечение. Длительное набухание слизистой оболочки носа, гипертрофия носовых раковин или полипоз носа и придаточных пазух механически суживает просвет носослёзного протока, вызывая венозно-лимфатический стаз, создавая условия для развития вирулентной микрофлоры в слезоотводящих путях. Чаще всего при дакриоциститах обнаруживают пневмо-, стафило- и стрептококки, однако встречают и палочки Пфейффера, пневмобациллы Френкеля и Фридлендера, кишечную палочку, грибки и т.д.
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
Внедрение из полости носа вирулентных микроорганизмов может привести к флегмонозному воспалению окружающей слёзный мешок клетчатки.
Передние клетки решетчатого лабиринта часто прикрывают слёзную кость, вплотную прилегая к слёзной ямке. Слёзная кость, лежащая между слёзной ямкой и клетками решетчатого лабиринта, иногда бывает сращена с крючковидным отростком и часто имеет дегисценции, что способствует переходу воспалительного процесса непосредственно с клеток решетчатого лабиринта на слёзный мешок. Кроме того, инфекция может легко перейти из клеток решетчатого лабиринта на слёзный мешок по кровеносным сосудам.
↑ КЛИНИЧЕСКАЯ КАРТИНА
Хронические воспаления слёзного мешка занимают 2,0-7,5% случаев офтальмологических заболеваний. Клиническое течение зависит от формы, происхождения и стадии развития дакриоцистита (катаральный, гнойный, флегмонозный, эктатический, облитерирующий, врождённый, посттравматический, микотический, бактериальный и т.д.).
Застой слезы и секрета слизистых желёз с последующим инфицированием сапрофитирующей или патогенной микрофлорой и последующим присоединением элементов крови приводят к стойким воспалительным проявлениям и деструктивным изменениям стенок слёзного мешка и протока.
Нарушения проходимости носослёзного протока вызываются также механическим сдавлением и распространением патологического процесса из полости носа или околоносовых пазух.
↑ ДИАГНОСТИКА
Для классического дакриоцистита характерны:
? упорное слезотечение:
? припухлость в области слёзного мешка;
? выделения из слёзных точек слизи или гноя при надавливании на слёзных мешок.
При осмотре больного дакриоциститом заметно расширение слёзного ручья на больной стороне: конъюнктива век, носослёзная складка, слёзное мясцо гиперемированы.
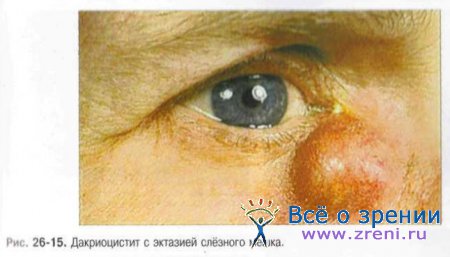
Увеличение в размере слёзного мешка (эктазия - ectasia sacci lacrymalis) наступает вследствие постоянного переполнения его содержимым (слеза, слизь). Эктазии мешка способствуют клапанные складки в устье слёзных канальцев, препятствующие его опорожнению в конъюнктивальную полость. Величина растянутого слёзного мешка может быть очень большой (рис 26-15).
В конечном итоге слёзный мешок может превратиться в полость, заполненную жидким прозрачным содержимым, блокированным сверху препятствием в устье слёзных канальцев, а снизу облитерацией в шейке слёзного мешка. Это заболевание называется водянка слёзного мешка (hydrops sacci lacrimalis). Синоним гидроцеле слёзного мешка (hydrocelle sacci lacrimalis).
У некоторых больных при длительном воспалительном процессе в слёзном мешке развивается выраженное сужение его просвета, вплоть до полной облитерации. Подобное состояние называется облитерирующим или сморщивающим дакриоциститом. Основная жалоба у этих пациентов на упорное слезотечение.
Нередко гнойный дакриоцистит сочетается с нарушением проходимости слёзных канальцев или их устья.
↑ ЛЕЧЕНИЕ
В настоящее время хроническое воспаление слёзного мешка лечат в основном хирургическим путём: выполняют радикальную операцию — дакриоцисториностомию, с помощью которой восстанавливают слезоотведение в нос. Суть операции состоит в создании сообщения между слёзным мешком и полостью носа.
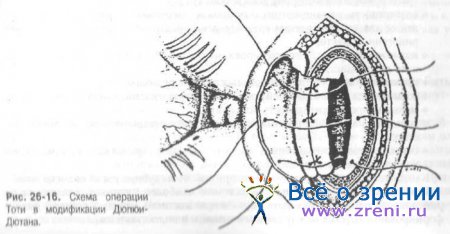
Классические операции (дакриоцисториностомии) были разработаны в начале прошлого столетия. Операция Тоти - через разрез кожи у внутреннего угла глазной щели (рис. 26-16).
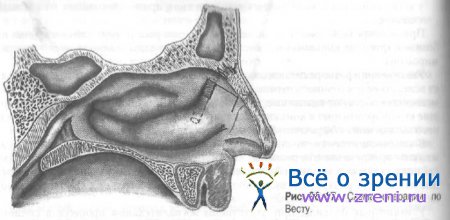
Операция Веста — со стороны полости носа в месте проекции слёзного мешка (рис. 26-17).
Позднее операции многократно совершенствовались. Как наружная, так и эндоназальная дакриоцисториностомии были разработаны ринологами, однако длительное время операции с наружным подходом производили только офтальмохирурги, а операции с внутриносовым подходом — ринологи.
Оба способа обеспечивают высокий процент излечения (95-98%), но имеют свои показания и ограничения.
Для наружных способов операции характерны:
? широкий доступ к операционному полю;
? удобство манипулирования;
? возможность пластического формирования соустья слёзного мешка с полостью носа с помощью наложения швов на лоскуты слизистых оболочек слёзного мешка и полости носа и т.д.
Однако наружные способы операции имеют весьма существенный недостаток, вытекающий из самой природы заболевания: дакриоциститы этиологически тесно связаны с заболеваниями полости носа и околоносовых пазух. В связи с этим перед хирургическим лечением дакриоциститов снаружи нередко необходимо провести курс оториноларингологического лечения или соответствующее хирургическое вмешательство.
Особенности внутриносовых операций:
? небольшая травматичность;
? идеальная косметичность;
? меньшее нарушение физиологической системы слезоотведения;
? более совершенная форма соустья между слёзным мешком и полостью носа (расширяющаяся в сторону носа воронка);
? возможность одномоментно с основной операцией устранить неблагоприятные для восстановления слезоотведения анатомические и патологические риногенные факторы;
? возможность успешного оперирования больных в любой стадии флегмонозного дакриоцистита;
? практическое отсутствие возрастных противопоказаний;
? возможность одномоментной операции на слезоотводящих путях с двух сторон;
? меньшая продолжительность операции;
? минимальная травма при операциях по поводу рецидивирующих дакриоциститов;
? более быстрое исчезновение патогенной микрофлоры из конъюнктивальной полости и слезоотводящих путей.
К недостаткам относят затруднения при работе в глубине узкой полости носа.
При проведении дакриоцисториностомии наиболее сложным, влияющим на результат операции, может быть образование костного "окна" в слёзной ямке и формирование соустья между слёзным мешком и полостью носа.
Для образования костного "окна" применяют различные инструменты: долота, стамески, зубоврачебные боры, специальные фрезы, ручные и электрические трепаны, ультразвуковые инструменты, а также используют хирургические лазеры.
В основе усовершенствования операций с наружным подходом лежит формирование соустья за счёт скрепления швами пластических лоскутов, образованных из стенок слёзного мешка и слизистой носа.
Для пластического формирования стойкого сообщения между слёзным мешком и полостью носа предложено более шестидесяти модификаций при операциях с наружным подходом и более десятка - при внутриносовых операциях.
Более подробно о лечении, профилактике и восстановлении зрения Вы можете узнать здесь.
При выборе способа операции необходимо исходить из принципа минимальной травматичности.
↑ Вторичные дакриоциститы у детей
↑ КОД ПО МКБ-10
Н04.4. Хроническое воспаление слёзных протоков.
Выделение этого заболевания в отдельную клиническую форму объясняют особенностями их развития и методами лечения.
↑ ЭТИОЛОГИЯ
Причиной развития вторичного дакриоцистита с вовлечением в воспалительный процесс носослёзного протока (вплоть до полной его непроходимости) могут быть инфекционные процессы, нисходящие в слёзный мешок как со стороны конъюнктивы и канальцев, так и со стороны слизистой оболочки полости носа и околоносовых пазух. К этому могут приводить различные детские инфекции (корь, грипп и т.д.), патологические процессы в мягких тканях, примыкающих к слезоотводящим путям, а также травматические повреждения, ведущие к сдавливанию или разрушению костного носослёзного канала и протока (например, наложение щипцов во время родов, а также неизлечённые дакриоциститы новорождённых у детей старше 1,5-2 лет).
Важную роль играют неблагоприятные факторы внешней среды (пыль, колебания температуры воздуха), а также перенесённые болезни, снижающие иммунитет и дающие аллергические реакции.
↑ КЛИНИЧЕСКАЯ КАРТИНА
Клинические признаки практически не отличаются от типичного дакриоцистита у взрослых: упорное слезотечение, слизистое или гнойное отделяемое из слёзных точек (особенно при надавливании на область слёзного мешка), гиперемия конъюнктивы. При длительном течении слёзный мешок может эктазироваться. Возможно развитие флегмонозного дакриоцистита, которое лечат так же, как у взрослых.
↑ ЛЕЧЕНИЕ
Лечение вторичного дакриоцистита только хирургическое, которое может быть выполнено как снаружи через кожу у внутреннего угла глазной щели, так и изнутри со стороны полости носа.
Необходимое условие для производства операций на слёзных путях - спокойное поведение детей во время операции. Поэтому в большинстве случаев детям до 8-10 лет приходится производить операцию с применением интратрахеального наркоза или нейролептанальгезии. Все возможные болезненные моменты должны быть проведены в операционной (остановка кровотечения, тампонада носа, промывание слёзных путей и т.д.). Источник освещения операционного поля должен быть достаточно ярким. Положение ребёнка на операционном столе горизонтальное, со слегка приподнятым изголовьем.
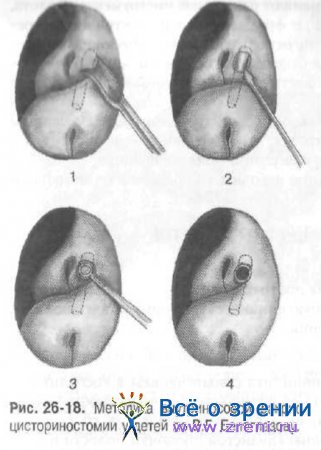
Упрощенная методика операции с внутриносовым подходом заключается в следующем (рис. 26-18).
Тонкий конический зонд проводят через слёзный каналец в слёзный мешок и перфорируют слёзную косточку в нижней части слёзной ямки, получая ориентир проекции слёзного мешка в полости носа. Изогнутое долото Веста располагают чуть впереди и выше переднего конца средней носовой раковины в месте проекции слёзной ямки (рис. 26-18, 1). Лёгким ударом молотка по долоту пробивают кость. Действуя долотом, как рычагом, приподнимают костный фрагмент и удаляют вместе с соответствующим кусочком слизистой оболочки боковой стенки носа. С целью экономии времени и уменьшения травматизации временно откидываемого лоскута на боковой стенке носа не образуют. После образования костного «окна» узким скальпелем (нож Галле) делают продольный разрез слёзного мешка вдоль переднего края (рис. 26-18, 2) и с помощью небольшого окончатого конхотома производят резекцию его медиальной стенки (рис. 26-18, 3). Убедившись в широком зиянии просвета слёзного мешка (рис. 26-18, 4), производят тщательный гемостаз и осторожно тампонируют полость носа турундой, смазанной 1% синтомициновой эмульсией. Конец этой турунды вводят в предварительно расправленную полость слёзного мешка. Накладывают пращевидную повязку па нос. Назначают постельный режим на сутки, при необходимости антибиотики, 0,25% раствор левомицетина в оперированный глаз в виде капель. Если нет беспокойства и повышения температуры, турунду извлекают на другой день.
Как правило, слезоотведение восстанавливается самостоятельно. Зондировать или промывать слёзные пути приходится чрезвычайно редко. В нос больному после извлечения турунды назначают инстилляцию сосудосуживающих капель и ежедневно обязательно проводят тщательную анемизацию и очистку полости носа от фибрина и корок. Послеоперационный период проходит обычно гладко и на 4-5 день ребёнка можно выписывать домой для амбулаторного лечения. Рекомендуется соблюдать охранительный режим, продолжать закапывание капель в глаз и нос ещё в течение 1-2 нед. а анемизацию полости носа производить дважды в неделю у оториноларинголога в поликлинике.
↑ Другие варианты дакриоцисториностомии
За последние тридцать лет ситуация в лечении патологии слезоотводящих путей изменилась в связи с образованием самостоятельной дисциплины дакриологии и разработкой новой микроэндоскопической аппаратуры и инструментария, совершенствованием лазерной хирургии. Теперь выбор способа операции при дакриоцистите (снаружи и со стороны полости носа или через слёзные точки и канальцы) определяется умением хирурга или выбором больного, а не специальностью врача.
↑ Внутриносовые эндоскопические микродакриоцисториностомии
Это новейшая и усовершенствованная операция по Весту. Эти операции по технике исполнения и небольшой травматичности считают наиболее современными. Операцию проводят под операционным микроскопом (рис. 26-19) или под контролем риноскопа с монитором (рис. 26-20).
Эти операции успешно проводят во многих офтальмологических и оториноларингологических клиниках России.
Основными недостатками, тормозящими широкое распространение эндоскопических операций, являются высокая стоимость аппаратуры и необходимость специализированной подготовки высококвалифицированного хирурга.
↑ Внутриносовые лазерные дакриоцисториностомии
не получили пока распространения из-за высоких повреждающих воздействий лучевой энергии на ткани слёзного мешка и слизистой носа. Продолжаются разработки и поиски вариантов этого вмешательства.
↑ Трансканаликулярные эндоскопические лазерные дакриоцисториностомии
стали стремительно развиваться в связи с разработкой и популяризацией эндоскопических методов операций и лазерной технологии с начала 90-х годов ХХ столетия.
Наиболее подходящими для этих операций были признаны диодный, эрбиевый, неодимовый, гольмиевый лазеры.
Суть операции заключается в том, что после анестезии, после расширения слёзной точки канальца в полость слёзного мешка вводят световод лазера, при помощи которого пенетрируют медиальную стенку слёзного мешка, доводя размеры перфорации до 5 мм. Со стороны полости носа процесс образования дакриостомии контролируется при помощи риноскопа, соединенного с монитором. Достоинства лазерной дакриоцисториностомии: быстрота проведения вмешательства, небольшая травматичность, отсутствие косметического дефекта и риска профузных носовых кровотечений, эндоскопический контроль на ответственных этапах операции. Хирурги могут отказаться от дополнительных внутриносовых вмешательств, необходимых для получения успеха при эндоназальных операциях по Весту.
К сожалению, отдалённые положительные результаты после этих операций ниже, чем при классических дакриоцисториностомиях с наружным и внутриносовыми подходами.
Лечение посттравматических дакриоциститов представляет большую сложность, и в выборе способа вмешательства на слёзном мешке надо подходить к каждому пациенту индивидуально.
При значительных дислокациях слёзного мешка и больших деформациях просвета полости носа может быть успешно применён вариант эндоназальной операции — трансапертурная дакриоцисториностомия (рис. 26-21). В этих случаях подход к слёзному мешку производят через край грушевидного отверстия носа с одновременным восстановлением просвета суженных носовых ходов.
Лечение дакриоциститов, сочетанных с нарушением проходимости слёзных канальцев, также хирургическое: дакриоцисториностомия, восстановление слезоотведения по канальцам или создание нового слёзного канала (лакостомы) с обязательным введением на длительный или постоянный срок интубационных трубок (рис. 26-22, 26-23).
Послеоперационное лечение больных заключается в применении слабодезинфицирующих и противовоспалительных глазных капель или растворов для промывания слёзных путей (20% раствор сульфацетамида (сульфацила натрия), 0,02% раствор нитрофурала ("..."а или риванола); 0,25% раствора хлорамфеникола (левомицетина); 0,3% раствор гентамицина сульфата, 0,5% растворы дексаметазона или гидрокортизона и т.д.). Курс лечения 2-3 нед.
Назначают сосудосуживающие капли, персиковое или оливковое масло в пос. Возможно облучение терапевтическим лазером слизистой оболочки слёзного мешка и носа, а также применение ежедневных аппликаций по 20 мин, в течении пяти дней после операции, на область сформированного соустья турундочек, пропитанных раствором иммуномодулятора - суперлимф.
↑ Флегмонозный дакриоцистит
↑ СИНОНИМЫ
Острый дакриоцистит. Обычно развивается у лиц, страдающих хроническим дакриоциститом.
↑ КОД ПО МКБ-10
H04.8 Другие болезни слёзного аппарата.
Сущность этого осложнения заключается в гнойном воспалении окружающей слёзный мешок клетчатки, то есть флегмоне (рис. 26-24).
↑ ЭТИОЛОГИЯ
Развивается острый дакриоцистит вследствие проникновения патогенных микроорганизмов (чаще всего стрептококков и пневмококков) через стенку слёзного мешка при хроническом дакриоцистите в окружающую его клетчатку. Изредка флегмонозный процесс может возникнуть вследствие перехода инфекции из гайморовой пазухи, клеток решетчатого лабиринта или слизистой оболочки носа.
↑ КЛИНИЧЕСКАЯ КАРТИНА
Характеризуется бурно развивающимся воспалением в области слёзного мешка, гиперемией кожи с переходом на щеку и нос, образованием болезненной припухлости. Веки отекают, глазная щель суживается и даже закрывается. Больные жалуются на повышение температуры тела, головную боль, ухудшение общего состояния. Заболевание напоминает рожистое воспаление, но отличается от него отсутствием резкого отграничения от здоровой ткани. Припухлости в области слёзного мешка плотной консистенции, а на носу и щеке — мягкой консистенции. Через несколько дней инфильтрат в области слёзного мешка размягчается, кожа в этой области желтеет, формируется абсцесс, который может самостоятельно вскрыться, после чего воспаление быстро идёт на убыль. Иногда на месте вскрывшегося абсцесса остаётся незаживающий наружный свищ, из которого выделяется гной или слеза. Изредка гной прокладывает себе путь через слёзную косточку в полость носа (внутренний свищ). Самыми опасными, хотя и редкими осложнениями могут быть развитие флегмоны орбитальной клетчатки, панофтальмит и интракраниальные осложнения. После перенесённого острого дакриоцистита у больных наблюдают тенденцию к повторным вспышкам флегмонозного воспаления.
↑ ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Базируется на том, что при остром дакриоцистите очаг воспаления располагается ниже внутренней связки век и сочетается с патологией слёзных путей. Необходимо учитывать данные анамнеза, обследования слёзных путей и лучевого исследования.
↑ ЛЕЧЕНИЕ
В стадии бурного воспалительного процесса лечение сводится к консервативным противовоспалительным мероприятиям. Назначают антибиотики внутримышечно и внутрь, сульфаниламиды, жаропонижающие и болеутоляющие средства внутрь. Интенсивность и продолжительность зависят от течения болезни. В случае необходимости назначают инъекции внутримышечно цефазолина, цефотаксима (клафорана) - по 0.5-1.0 два раза в день в течение 5 дней: амоксициллин, амоксициллин+клавулоновая соль по 0,5 два paза в день (в течение 5 дней).
В глаз 4-6 раз в день назначают инстилляции антибактериальных растворов (20% раствор сульфацетамида (сульфацила натрия), 0,02% раствор нитрофурала ("..."а); 0,25% раствора хлорамфеникола (левомицетина)), глюкокортикоидов (0,5-2% суспензию гидрокортизона, 0,1% раствор дексаметазона 2-3 раза в день и др.), закладывание за веко мази с антибиотиками и глюкокортикоидами 2 раза в день и лёгкое втирание 0,5% мази гидрокортизона или преднизолона в место воспалительной инфильтрации.
Местно применяют сухое тепло в разных видах (синий свет, соллюкс, УВЧ), переменное магнитное поле. Если активное лечение начать в начальной стадии заболевания, то происходит обратное развитие воспалительного процесса без образования абсцесса.
При сформировавшемся абсцессе его вскрывают в месте наиболее истончившейся кожи (обычно без анестезии). После очистки раны от гнойно-некротических масс и промывания её 0,02% раствором нитрофурала ("..."а) в рану вставляют на сутки полоску-дренаж из тонкой резины и накладывают повязку с гипертоническим раствором. Воспаление быстро проходит. Иногда на месте раз реза остаётся хронический свищ. В связи с угрозой повторения флегмонозного процесса больным производят дакриоцисториностомию с наружным подходом после стихания восплаения. Операцию с внутриносовым подходом можно успешно производить н любой стадии флегмонозного воспаления.
---
Статья из книги: Офтальмология. Национальное руководство | Аветисов С.Э.


Комментариев 0