Синдром сухого глаза
Содержание:
Описание

↑ СИНОНИМЫ
Роговично-конъюнктивальный ксероз.
↑ ОПРЕДЕЛЕНИЕ
Синдром «сухого глаза» — совокупность ксеротических изменений роговицы и конъюнктивы, вызванных систематическим нарушением стабильности прероговичной слёзной плёнки.
В большинстве случаев синдром "сухого глаза" характеризуется активными признаками ксероза на фоне крайне скудной объективной симптоматики. Клинические признаки синдрома "сухого глаза" часто маскируются явлениями хронического конъюнктивита или блефароконъюнктивита, рецидивирующей эрозии роговицы и др. Вместе с тем синдром «сухого глаза» в ряде случаев служит причиной тяжёлых ксеротических изменений роговицы: её необратимых помутнений, изъязвлений и даже перфорации.
↑ КОД ПО МКБ-10
H04.1 Синдром сухого глаза.
↑ ЭПИДЕМИОЛОГИЯ
Синдромом «сухого глаза» страдают 7-17% населения высокоразвитых стран мира, причём за последние 30 лет частота обнаружения синдрома "сухого глаза" возросла в 4,5 раза. Заболевание чаще встречается у женщин (в 69,7% случаев).
В структуре глазной патологии удельный вес синдрома «сухого глаза» достаточно большой и имеет тенденцию к увеличению: с 30%, по данным 1980 г., до 45% в 2003 г. С возрастом заболеваемость увеличивается: у пациентов офтальмологического профиля моложе 50 лет синдром «сухого глаза» встречается с частотой 12%, а старше этого возраста - в 67% случаев.
↑ КЛАССИФИКАЦИЯ
Существует несколько классификаций синдрома «сухого глаза». За рубежом наиболее распространённой является классификация Р. Л. Фокс с соавт. (1986), модифицированная рабочей группой Национального глазного института США (схема 26-1). В её основу положен патогенетический механизм нарушения стабильности прероговичной слёзной плёнки: вследствие снижения слезопродукции (в 15% случаев) или вследствие чрезмерного испарения слёзной плёнки (у 85% пациентов).
Отечественная классификация синдрома «сухого глаза» основана на особенностях патогенеза, этиологии и клинических проявлений, а также на тяжести заболевания (Е. Е. Сомов, В. В. Бржеский, 1998).
• По этиологии различают.
? Синдромальный "сухой глаз".
? Симптоматический «сухой глаз», который сопутствует:
- некоторым видам глазной патологии и операциям на органе зрения:
- отдельным гормональным нарушениям;
- ряду соматических заболеваний;
- местному и энтеральному приему некоторых ЛС;
- авитаминозу А.
? Артефициальный.
• По патогенезу выделяют синдром «сухого глаза» вследствие:
? сокращения объёма основной слезопродукции;
? дестабилизации слёзной плёнки под воздействием экзогенных факторов или повышенного испарения:
? комбинированного воздействия вышеперечисленных факторов.
• По клинической картине различают следующие формы синдрома «сухого глаза»:
? рецидивирующая микроэрозия роговицы или конъюнктивы глазного яблока;
? рецидивирующая макроэрозия роговицы или конъюнктивы глазного яблока:
? "сухой" кератоконъюнктивит;
? «нитчатый» кератит.
• По степени тяжести синдром «сухого глаза» подразделяют на:
? лёгкий (с микропризнаками ксероза на фоне рефлекторной гиперлакримии, при этом время разрыва прероговичной слёзной плёнки составляет 8,0+-1,0 с);
? средней тяжести (с микропризнаками ксероза, но уже на фоне умеренного снижения слезопродукции и стабильности прероговичной слёзной плёнки);
? тяжёлый и особо тяжёлый (с макропризнаками ксероза на фоне выраженного или критического снижения слезопродукции и стабильности прероговичной слёзной плёнки).
↑ ЭТИОЛОГИЯ
Причины синдрома «сухого глаза» подразделяют на несколько групп.
• Внутренние заболевания и синдромы, ассоциированные со снижением слезопродукции.
? Аутоиммунные заболевания:
- первичный синдром Шегрена;
- вторичный синдром Шегрена (при ревматоидном артрите, системной красной волчанке, узелковом периартериите, системной склеродермии, полимиозите, дерматомиозите, первичном билиарном циррозе, гранулёматозе Вегенера);
- реакция отторжения трансплантата;
- иммунные процессы после радиационного облучения головы и шеи.
? Заболевания гемопоэтической и ретикулоэндотелиальной систем:
- ревматоидный артрит, сочетающийся со спленомегалией и нейтропенией (синдром Фелти);
- злокачественная лимфома, лимфосаркома, лимфолейкоз, гемолитическая анемия, тромбоцитопеническая пурпура, гипергаммаглобулинемия, макроглобулинемия; хронический гепатит.
? Эндокринные дисфункции:
- климактерический синдром:
- эндокринная офтальмопатия;
- гипотиреоз;
- СД.
? Заболевания почек:
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
- почечный тубулярный ацидоз;
- несахарный диабет.
? Истощающие и инфекционные заболевания:
- тиф, холера, лепра, ВИЧ-инфекция:
- голодание, дефицит аскорбиновой кислоты и витамина В12
? Заболевания кожи и слизистых оболочек, приводящие к комбинированной недостаточности слезы и слизи:
- пемфигус:
- токсический эпидермальный некролиз (синдром Лайла):
- эксфолиативный дерматит;
- герпетический дерматит;
- нейродермит;
- розовые угри;
- врождённый ихтиоз;
- "сухая" ихтиозоподобная эритродермия.
? Беременность.
Наиболее значимыми нозологическими формами при этом являются синдром Съегрена, климактерический синдром, эндокринная офтальмопатия и глазной пемфигоид.
• Патологические состояния органа зрения и оперативные вмешательства на нем, приводящие к снижению стабильности слёзной плёнки.
? Заболевания и последствия повреждений органа зрения:
- рубцы роговицы и конъюнктивы различной природы, приводящие к нарушению конгруэнтности поверхностей глазного яблока и век;
- нейропаралитический кератит;
- лагофтальм или экзофтальм различного генеза;
- постинфекционные аллергические состояния;
- нарушение оттока слёзной жидкости по слезоотводящим путям, хронический дакриоцистит;
- дисфункция слёзной железы или её отсутствие,
? Кераторефракционные операции:
- передняя радиальная кератотомия;
- фотоабляция роговицы;
- кератомилёз in situ;
- субэпителиальная фотоабляция роговицы.
? Реконструктивные и прочие операции:
- пластика роговицы или конъюнктивы;
- оперативные вмешательства, сопровождающиеся нанесением разрезом на роговицу;
- некоторые операции по устранению птоза верхнего века.
Среди перечисленных оперативных вмешательств всё большую значимость приобретают кераторефракционные операции, а среди заболеваний — лагофтальм различного генеза и нейропаралитический кератит.
• Артефициальные факторы, нарушающие стабильность слёзной плёнки:
? воздух от кондиционеров и тепловентиляторов;
? работа с мониторами компьютерных и телевизионных систем;
? мягкие и жёсткие КЛ в случае плохой индивидуальной переносимости, дефекта подбора и погрешностей в использовании;
? косметические средства плохого качества, нанесённые на ресницы, кожу век и лица, или в случаях плохой индивидуальной переносимости их ингредиентов;
? дым, в том числе от сигарет, а также смог и запылённый воздух;
? испарения различных химических веществ (лаков, красок, химических растворителей и т.п.), в том числе от полимерных покрытий офисных помещений.
Особую значимость в ряду перечисленных факторов имеют кондиционеры и тепловентиляторы (в том числе в автомобилях), ношение КЛ, а также работа с мониторами компьютеров и воздействие других «поражающих факторов» офисных помещений.
• Глазные ЛС, длительное применение которых приводит к снижению слезопродукции или стабильности слёзной плёнки:
? глазные капли, содержащие бетта-адреноблокаторы (например, тимолол):
? местные анестетики (тетракаин и др.);
? глазные капли, содержащие холинолитики (например, атропин, гоматропина метилбромид, скополамин);
? глазные капли, приготовленные с использованием токсичных консервантов.
• Некоторые системные препараты, в число которых входят гипотензивные, антигистаминные, антипаркинсонические, антиаритмические, гормональные контрацептивные и некоторые другие ЛС (табл. 26-2).
↑ ПАТОГЕНЕЗ
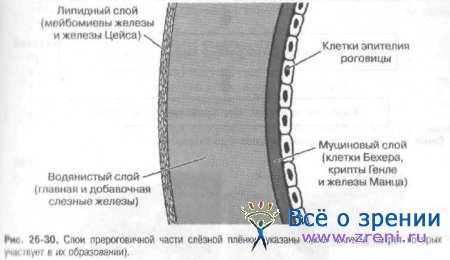
В основе развития синдрома «сухого глаза» лежит нарушение стабильности прероговичной слёзной плёнки. В норме слеза покрывает роговицу непрерывной плёнкой толщиной около 10 мкм. имеющей трехслойную структуру: с роговицей контактирует муциновый слой, основную массу составляет водянистый слой, а снаружи располагается слой липидов, которые препятствуют испарению слезы (рис. 26-25).
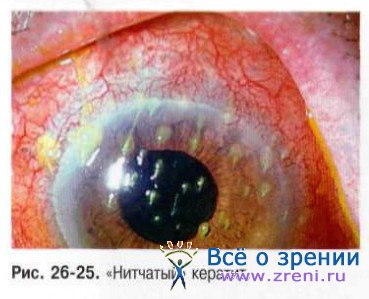
Через каждые 10 с слёзная плёнка разрывается, стимулируя мигательное движение век и обновление жидкости в коньюнктивальной полости. При этом веки распределяют слезу по роговице и восстанавливают целостность слёзной плёнки. Нарушение стабильности прероговичной слёзной плёнки является следствием либо чрезмерно частых её разрывов, либо слишком редких мигательных движений.
• Повышение частоты разрывов слёзной плёнки обусловлено:
? недостаточной продукцией её компонентов (слезы, муцинов или липидов):
? повышением её испарения (вследствие нарушения функции липидного слоя слёзной плёнки, патологии эпителиальной мембраны роговицы, нарушения функции век, неконгруэнтности поверхностей роговицы и век).
• Снижение частоты мигательных движений век часто является следствием:
? причин функционального характера (напряжённой зрительной работы за компьютером, за рулём автомобиля и т.п.; снижением чувствительности роговицы на почве длительного ношения КЛ и др.);
? органических причин (снижение чувствительности роговицы у пациентов с нейропаралитическим кератитом, с последствиями вирусных кератитов, у людей, перенесших кераторефракционные операции и т.д.).
Более подробно о лечении, профилактике и восстановлении зрения Вы можете узнать здесь.
↑ КЛИНИЧЕСКАЯ КАРТИНА
Клинические проявления синдрома «сухого глаза» весьма разнообразны, часто не носят специфического характера и во многом определяются тяжестью заболевания.
Лёгкое течение роговично-конъюнктивального ксероза характеризуется наличием у больных микропризнаков заболевания, которые развиваются на фоне компенсаторно повышенной слезопродукции.
Жалобы: слезотечение, усиливающееся при воздействии неблагоприятных факторов внешней среды.
Микропризнаки роговично-конъюнктивального ксероза (табл. 26-3) подразделяют на специфические (патогномоничные) и косвенные (встречающиеся и при некоторых других заболеваниях глаз). Высота нижнего слёзного мениска увеличивается за счёт увеличенной продукции слезы.
Среднетяжёлое течение роговично-коньюнктивального ксероза также характеризуется микропризнаками заболевания, однако у таких больных уже обычно отсутствует рефлекторное слезотечение и появляются признаки дефицита слезопродукции.
Жалобы: ощущение «сухости» в глазах.
Микропризнаки роговично-конъюнктивального ксероза (см. табл. 26-3) обнаруживают чаще, а степень их выраженности заметно превышает таковую при лёгком ксерозе.
Слёзные мениски уменьшаются или полностью отсутствуют. Место отсутствующего мениска обычно занимает отёкшая и потускневшая конъюнктива, «наползающая» на свободный край века (так называемый конъюнктивохалазит). При мигательных движениях век эта часть изменённой конъюнктивы часто смещается вместе с нижним веком из-за прилипания к нему.
Тяжёлый роговично-конъюнктивальный ксероз встречается чаще всего в виде нитчатого кератита, «сухого» кератоконъюнктивита и рецидивирующей эрозии роговицы. Все эти клинические формы протекают на фоне уже имеющихся микропризнаков синдрома «сухого глаза».
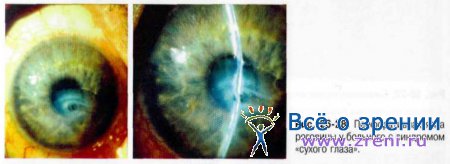
• «Нитчатый» кератит характеризуется образованием на роговице эпителиальных разрастаний (чаще множественных) в виде нитей, фиксированных одним концом к эпителию роговицы (рис. 26-26). Свободный конец такой «нити» смещается по роговице при мигании и раздражает глаз, что сопровождается умеренно выраженным роговичным синдромом, но, как правило, без воспалительных изменений конъюнктивы.
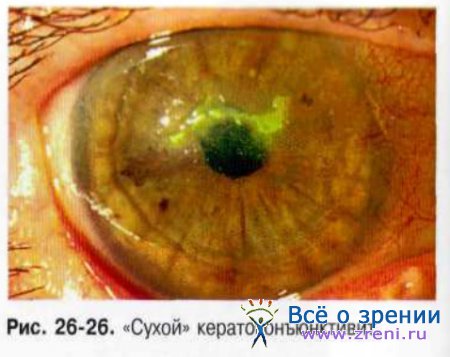
• «Сухой» кератоконъюнктивит, наряду с признаками нитчатого кератита и микропризнаками ксероза, проявляет себя выраженными изменениями роговицы и конъюнктивы воспалительно-дегенеративного характера. Наблюдаются изменения рельефа поверхности роговицы в виде блюдцеобразных эпителизированных или неэпителизированных углублений. Отмечают субэпителиальные помутнения роговой оболочки различной выраженности и появление эпителиальных нитей (рис. 26-27).
В ряде случаев она также теряет свой блеск, становится тусклой и шероховатой. Зачастую расширяется и зона поверхностной перилимбальной васкуляризации. Конъюнктива глазного яблока тускнеет, наблюдается её «вялая» гиперемия и отёк у краёв век. При мигании она увлекается веками, смещаясь по глазному яблоку в большей степени, чем у здоровых людей. Причиной этого явления служит «слипание» конъюнктивы век и глазного яблока, в той или иной степени лишённой увлажняющего покрова. Течение заболевания хроническое, с частыми обострениями и ремиссиями.
• Рецидивирующая эрозия роговицы характеризуется периодическим возникновением поверхностных микродефектов эпителия роговицы (рис. 26-28).
Несмотря на небольшую площадь такие эрозии сохраняются достаточно долго (до 3-5 сут и более). Характерен выраженный роговичный синдром, сменяющийся по завершению эпителизации эрозии длительным дискомфортом. Однако уже через 2-3 мес, а иногда и раньше заболевание обычно вновь рецидивирует.
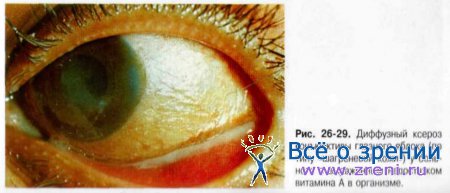
Особо тяжёлый роговично-конъюнктивальный ксероз развивается обычно у больных с полным или частичным несмыканием глазной щели вследствие лагофтальма различного генеза или с выраженным недостатком в организме витамина А.
• Кератит вследствие несмыкания глазной щели достаточно хорошо известен каждому практикующему врачу и поэтому не нуждается в подробном описании. Необходимо лишь иметь в виду, что у ослабленных больных он может осложниться развитием язвы с последующей перфорацией роговицы (рис. 26-29).
• Ксерофтальмия на почве выраженного авитаминоза А встречается в различных формах. На сегодняшний день эта патология характерна в основном для людей, проживающих в развивающихся странах Южной и Восточной Азии, а также в некоторых районах Африки, Ближнего Boстока и Латинской Америки. Однако появление таких больных возможно в принципе и в нашей стране. Симптомы ксерофтальмии развиваются при содержании витамина А в плазме крови ниже 100 мкг/л и низких запасах его в печени. В патогенезе данной патологии лежит недоразвитие эпителиальных и бокаловидных клеток конъюнктивы, дифференцирование которых в норме регулируют метаболиты витамина А. Количество полноценных бокаловидных клеток постепенно уменьшается и развивается чешуйчатая метаплазия эпителия с последующей кератинизацией конъюнктивы (рис. 26-30).
Заболевание протекает в несколько стадий: конъюнктивального ксероза, паренхиматозного ксероза роговицы, ксеротической язвы роговицы и, наконец, кератомаляции с потерей глазного яблока.
↑ ДИАГНОСТИКА
Обследование больного с подозрением на развитие синдрома «сухого глаза» включает анализ клинических симптомов и анамнеза заболевания (схема 26-2) с акцентом на патогномоничные признаки роговично-конъюнктивального ксероза (см. табл. 26-3).
Физикальное обследование
Физикальное обследование включает:
• наружный осмотр (достаточность смыкания век, состояние их кожи, ресниц, свободного края);
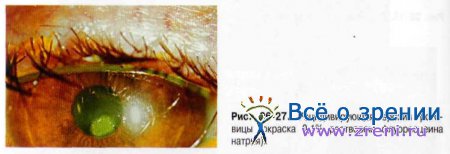
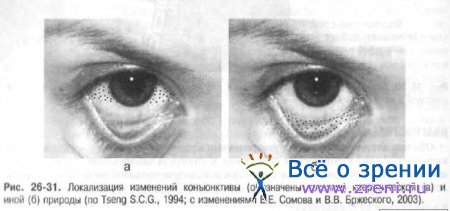
• биомикроскопию (оценку слёзной плёнки, высоты слёзных менисков, состояния конъюнктивы век и глазного яблока, роговицы). Если подозрительные на ксероз изменения локализуются исключительно в экспонируемой зоне поверхности глазного яблока (ограниченной краями нормально открытых век), то они связаны с синдромом «сухого глаза». В случаях, когда патологические участки захватывают прикрытую веками зону роговицы и конъюнктивы, место имеют, скорее всего, нексеротические (воспалительные или дегенеративные) изменения (рис. 26-31).
Использование 0,2% раствора флуоресцеина натрия позволяет окрасить участки роговицы, лишённые эпителия.
Лабораторные исследования
• Цитологическое исследование соскоба с конъюнктивы проводят при синдроме "сухого глаза", в патогенезе которого имеет значение состояние бокаловидных клеток конъюнктивы. Количество таких клеток у больных с ксерозом, разнившимся на почве нарушения продукции муцинов, прогрессивно снижается. Цитологическое исследование у пациентов с синдромом «сухого глаза» зачастую позволяет обнаружить отмершие эпителиальные клетки, а при тяжелом ксерозе конъюнктивы даже кератинизированные эпителиальные клетки.
• Импрессионное цитологическое исследование конъюнктивы показано в тех же случаях, что и исследование соскоба с конъюнктивы. Клетки эпителия конъюнктивы получают не путём соскоба, а берут с прижатых и вдавленных в конъюнктиву фильтрующих материалов на основе ацетата целлюлозы.
• Иммунологическое исследование крови и слезной жидкости позволяет оценить состояние иммунитета и назначить патогенетически целесообразную иммунотерапию больным с синдромом «сухого глаза».
• Кристаллография слёзной жидкости помогает установить характер патологического процесса, происходящего в глазу (острое или хроническое воспаление, аллергию, дистрофию и т.п.).
Инструментальные исследования
• Тиаскопия позволяет дополнить сведения, касающиеся состояния слёзной плёнки, за счет неинвазивной оценки её стабильности и измерения толщины липидного слоя.
• Исследование осмоляльности слёзной жидкости (с помощью микроосмометра) дополняет сведения о возможности вторичного высыхания поверхности глазного яблока, которое становится возможным при осмоляльности слезы 312 мОсм/л и более.
Показания к консультации других специалистов
Существуют следующие показания к консультации других специалистов:
• ревматолога: подозрение на синдром Съегрена:
• эндокринолога: СД или другие эндокринные дисфункции;
• гинеколога: женщин с климактерическим синдромом;
• стоматолога: признаки «сухого рта»;
• дерматолога и аллерголога: атопический или себорейный дерматит, розовые угри, экзема, демодекоз.
↑ ЛЕЧЕНИЕ
Цели лечения
Лечение синдрома «сухого глаза» направлено на:
• этиологию ксеротического процесса у специалистов соответствующего профиля;
• увлажнение поверхности глазного яблока за счёт повышения стабильности прероговичной слёзной плёнки;
• купирование сопутствующих ксерозу патологических изменений роговицы и конъюнктивы:
• предупреждение осложнений (помутнения, изъязвления и перфорации роговицы).
Показания к госпитализации
Больных госпитализируют для:
• хирургического лечения ксероза (закрытия слезоотводящих путей, тарзорафии, пересадки слюнных желёз в конъюнктивальную полость и др.);
• хирургического лечения язвы роговицы (конъюнктивального или амниотического покрытия, тектонической кератопластики и др.).
Медикаментозное лечение
• Препараты "искусственной слезы" назначают в виде инстилляций в конъюнктивальную полость, с частотой от 2 до 6 раз в сут. Лёгкие клинические формы синдрома «сухого глаза» компенсируются закапываниями препаратов низкой вязкости, среднетяжелые и тяжёлые гелевыми формами. При особо тяжёлом ксерозе показаны препараты низкой вязкости, лишённые консерванта.
? Препараты низкой вязкости: гипромеллоза (Лакрисифи, Дефислёз, Гипромелоза-П), сочетание гипромеллозы и декстрана (Слеза натуральная).
? Препараты средней вязкости: гипромеллоза (Лакрисин).
? Препараты высокой вязкости (гели): карбомер (Офтагель, Видисик).
• Стимуляторы слезопродукции существуют, однако в России ещё не зарегистрированы.
• Местные иммунотропные и противовоспалительные препараты.
? Препараты циклоспорина инсталлируют в конъюнктивальную полость 2-3 раза в день в течение 1 мес.
? Левамизол назначают внутрь по 0,5 мг/кг один раз в сутки в течение трёх дней.
? Тималин или тимоген применяют курсом из 5 подконъюнктивальных инъекций по 2 мг и 0,02 мг соответственно.
? Глюкокортикоидные препараты (дексаметазон и др.) назначают в убывающей концентрации. Предварительно их разводят в 0,9% растворе натрия хлорида, а затем инсталлируют 2-3 раза в день в течение 2-3 нед, добиваясь полной эпителизации роговицы.
• Метаболические препараты. Глазной гель с декспантенолом закладывают за веки 2-4 раза в сутки при наличии дегенеративных изменений роговицы ксеротического характера.
• Противоаллергические глазные капли применяют в традиционных дозировках, по мере купирования признаков аллергии. Используют следующие препараты:
? стабилизаторы мембран тучных клеток (кромоглициевая кислота, лодоксамид):
? стабилизаторы лизосомальных мембран макрофагов (дексаметазон, диклофенак):
? антигистаминные препараты (сперсаллерг, азеластин).
Хирургическое лечение
Хирургическое лечение направлено на:
? ограничение оттока или испаряемости слезы (нативной или искусственной) из конъюнктивальной полости:
? увеличение притока жидкости в конъюнктивальную полость;
? оперативное лечение осложнений синдрома «сухого глаза» (ксеротической язвы, перфорации роговицы и др.).
Обтурация слезоотводящих путей глаза
Наибольшее распространение получили следующие способы:
? с помощью пробочек-обтураторов слёзных точек;
? диатермокоагуляцией или лазеркоагуляцией слёзных точек;
? покрытием слёзных точек конъюнктивой или кожей;
? выворотом слёзной точки или экстернизацией вертикальной части слёзного канальца.
Показаниями к обтурации слезоотводящих путей служат:
? существенное снижение слезопродукции (суммарной — менее 5 мм в течение
5 мин, основной — менее 2 мм за 5 мин);
? выраженные ксеротические изменения роговицы («нитчатый» кератит, ксеротическая язва и др.);
? потребность в чрезмерно частых (более 6 раз в сут) инсталляциях препаратов «искусственной слезы».
Уменьшение испарения слёзной плёнки осуществляют за счёт частичной наружной тарзорафии, показаниями к которой служат выраженные ксеротические изменения роговицы (ксеротическая язва, кератомаляция и т.п.) при отсутствии эффекта от терапевтических мероприятий и обтурации слезоотводящих путей.
Увеличение притока жидкости в конъюнктивальную полость осуществляют либо путём пересадки в неё слюнных желёз из полости рта, либо подведения трубки от так называемых дакриорезервуаров, которые имплантируют поблизости в мягкие ткани пациента.
Хирургическое лечение язвы роговицы выполняют по традиционным правилам, рассмотренным в соответствующих разделах руководства. Активно применяют аминопластику.
---
Статья из книги: Офтальмология. Национальное руководство | Аветисов С.Э.





Комментариев 2