Поражение органа зрения при сифилисе

Описание
[/i]
Этиология.
Источник сифилиса — больной человек. Заражение происходит обычно при половом контакте, реже анальным и оральным путем. Очень редко наблюдаются случаи бытового заражения люэсом.?
Патогенез.
В типичном течении приобретенной сифилитической инфекции различают 3 стадии или периода, которые следуют друг за другом: первичный, вторичный и третичный. В первичном периоде на месте проникновения бледной трепонемы развивается местная воспалительная реакция — твердый шанкр (первичный сифилид), как правило, увеличиваются вначале регионарные, а затем все лимфатические узлы (специфический поли-аденит).
Вторичный период сифилиса наступает спустя 6—7 нед в связи с генерализацией инфекции лимфогенно-гематогенным, реже неврогенным путем. В этот период развивается спирохетный сепсис. На фоне температурной реакции, недомогания, полиаденита появляются воспалительные явления в тканях, изменения сосудов: розеолезные, папулезные и пустулезные высыпания на коже и слизистых (вторичные сифилиды).
Очень часто поражаются нервная система и внутренние органы в связи с воздействием трепонем и продуктов их распада, а также развитием аллергических реакций. Может наблюдаться базальный менингит, часто отличающийся малосимптомностью. При этом в процесс может вовлекаться зрительно-нервный путь. Развиваются отеки дисков или ретробульбарные нисходящие невриты зрительного нерва и оптико-хиазмальные менингиты. В ответ на поступление трепонем вырабатываются антитела, возникает нестерильный иммунитет.
Высыпания самопроизвольно бесследно исчезают, наступает латентный период. Однако при отсутствии лечения наблюдаются рецидивы заболевания. В течении процесса количество трепонем значительно уменьшается, но развивается резкая сенсибилизация к ним и их токсинам. Легко возникают анафилактические реакции. Они выражаются клинически спустя 3—4 года в появлении бугорков и гумм (третичные сифилиды), наступает третичный период сифилиса.
Гуммы обнаруживаются в коже, подкожной клетчатке, костях, внутренних органах, нервной системе. Отмечается наклонность к их распаду и образованию рубцов кожи. Во внутренних органах распад бугорков и гумм обусловливает деструктивные изменения.
Как для вторичного, так и для третичного периода характерна волнообразность течения болезни: фазы активных проявлений сменяются фазами скрытого, или латентного, сифилиса.
При недостаточности лечения спустя десятки лет, реже в более ранние сроки после заражения возникают поздние формы сифилиса нервной системы — спинная сухотка и прогрессивный паралич. Важную роль в развитии спинной сухотки отводят аллергической реактивности организма, воспалительной пролиферации и деструкции (разрушению нервной ткани, замещению ее соединительной).
При поздних формах сифилиса ослабевает и исчезает иммунитет, в связи с чем возможно повторное заражение — реинфекция. С исчезновением иммунитета исчезает и инфекционная аллергия.
Врожденный сифилис развивается в связи с внутриутробным заражением через плаценту, особенно если мать страдает вторичным сифилисом. Реже наблюдается заражение детей при третичном или врожденном сифилисе матери. Установлено, что если заражение плода происходит задолго до родов, то он погибает внутриутробно или рождается с проявлениями сифилиса.
При инфицировании в конце беременности симптомы сифилиса обнаруживаются чаще на 2—3-м месяце жизни. Если плод заражается непосредственно перед родами, то врожденный сифилис проявляется через несколько лет. Принято различать сифилис плода, детей грудного, раннего детского возраста (от 1года до 4 лет), поздний врожденный сифилис (от 4 лет), скрытый врожденный сифилис грудных детей и детей старшего возраста (от 1 года).
Следует отметить полиморфизм клинических проявлений при врожденном сифилисе. Поражаются многие органы и ткани. Характерен «старческий вид» больных, высыпания на коже у детей грудного возраста, поражение костной системы, центральной нервной системы, внутренних органов (гепатоспленомегалия).
Офтальмологически у грудных детей при врожденном люэсе часто наблюдаются конъюнктивиты, ириты, папиллоретиниты и очень редко кератиты. В раннем детском возрасте наряду с общими проявлениями сифилиса обнаруживают специфические менингиты, атрофии зрительных нервов, хориоретиниты.
Для позднего врожденного сифилиса характерны бугорково-язвенные и гумозные изменения кожных покровов, стенки носа (седловидный нос), твердого и мягкого неба, радиальные рубцы в углах рта. Наиболее типичны проявления триады Гетчинсона: паренхиматозный кератит, лабиринтная глухота, гетчинсоновские зубы.
Нередко отмечаются саблевидные голени — проявление перенесенного в грудном возрасте остеохондрита. Реже при позднем врожденном сифилисе поражаются внутренние органы. Указанные изменения при врожденном сифилисе являются результатом инфицирования трепонемой, ее генерализации в организме плода с локализацией в органах и тканях. Важную роль играют развивающиеся при неблагоприятных условиях аллергические реакции тканей.
Поражения органа зрения наблюдаются в различные периоды приобретенного и врожденного сифилиса. Они являются результатом попадения трепонем в ткани глаза или следствием аллергических реакций, развивающихся в них в связи с воздействием трепонем или продуктов их распада.
Так, патогенез паренхиматозного кератита обусловлен проникновением в роговицу трепонем во внутриутробном периоде или в раннем детском возрасте, в связи с чем происходит ее сенсибилизация. При повторном поступлении в роговицу продуктов их распада возникает аллергическая воспалительная реакция.?
Клиника сифилитических заболеваний глаза.
Сифилитические проявления на веках могут быть в виде твердого шанкра (первичного склероза), папул, гумм и очень редко в виде специфического тарзита. Твердый шанкр обычно локализуется в углах глаз, по краю век, иногда захватывает межреберное пространство и переходит на конъюнктиву. Сначала появляется красное пятно, которое превращается в папулу, напоминая акне, ячмень.
В дальнейшем образуется удлиненная эрозия мясо-красного цвета, покрытая коркой с очень плотным основанием, а затем язва с сальным налетом и плотными валикообразными краями. Чаще наблюдаются единичные, но бывают и множественные шанкры на одном или нескольких веках. Через 2—3 нед после формирования язвы отмечается безболезненное увеличение регионарных лимфатических узлов. Спустя 1 мес. язва рубцуется.
Во вторичном периоде спустя 2—4 нед после рубцевания язвы на коже век и конъюнктиве появляются сифилитические экзантемы (розеолы, папулы и пустулы). Они имеют вид ярко-красных пятен различной величины, узелков или пустул. При их постепенном исчезновении остается пигментация. Возможны рецидивы высыпаний. При расположении по краю века папулы могут иногда проявляться язвенным блефаритом с выпадением ресниц.
В третичном периоде могут развиваться гуммы век, напоминающие халазион или ячмень. Обычно это безболезненный узел или несколько узлов различной величины, располагающиеся у края века в коже, в мышечной части или хряще. Гумма имеет темно-красный цвет, гладкую поверхность. В результате распада образуете» язва с инфильтрированными отвесными краями и зоной инфильтрации.
В зависимости от степени дальнейшего рубцевания наступают более или менее выраженная деформация век и развитие выворота. Гуммозный процесс может локализоваться на обоих веках, а иногда и на всех четырех. Регионарные лимфатические узлы при гуммах не увеличены или увеличены незначительно.
Сифилитический тарзит чаще служит проявлением третичного и реже вторичного периода сифилиса. Встречается на фоне как приобретенного, так и врожденного заболевания. Клинически проявляется в виде двух форм. При первой форме наблюдаются утолщение и уплотнение хряща, который просвечивает через слизистую оболочку в виде серой, салоподобной ткани, при этом часто выпадают ресницы. При второй форме в толще хряща прощупывается гуммозный узел, напоминающий халазион без наклонности к распаду.
Сифилитические поражения конъюнктивы также могут быть во все периоды заболевания. Твердый шанкр представляет собой продолговатое, величиной с боб, безболезненное, хрящевой консистенции образование, локализующееся на полулунной или переходной складке слизистой, в редких случаях на конъюнктиве верхнего века и глазного яблока. Конъюнктива над образованием слегка изъязвлена и покрыта фибрином.
Предушные лимфатические узлы припухают. При вторичном сифилисе в этих же участках слизистой оболочки встречаются папулы в виде темно-красных подвижных или неподвижных узлов. Обычно они сочетаются с сифилидами кожи. В этой стадии некоторые авторы наблюдали своеобразный сальный студенистый конъюнктивит.
При врожденном сифилисе поражения конъюнктивы проявляются упорными, нетипичными конъюнктивитами, часто сочетающимися со специфическим насморком. Гуммы конъюнктивы располагаются глубоко в конъюнктиве и под конъюнктивой в виде узлов различной величины, темно- красного цвета с желтовато-серой вершиной. Они могут изъязвляться, а при рубцевании вызвать изменение слизистой оболочки в виде псевдоптеригиума.
В первой и третьей стадиях сифилиса может развиться хронический дакриоаденит. Характерны безболезненное увеличение, уплотнение слезной железы и регионарных лимфатических узлов в первичном периоде. При гуммозном дакриоадените после вскрытия формируется рубец. В третичном периоде гуммы появляются в области слезного мешка с последующим образованием незаживающей язвы с сальным дном. Этим изменениям могут предшествовать гуммы носа, придаточных пазух.
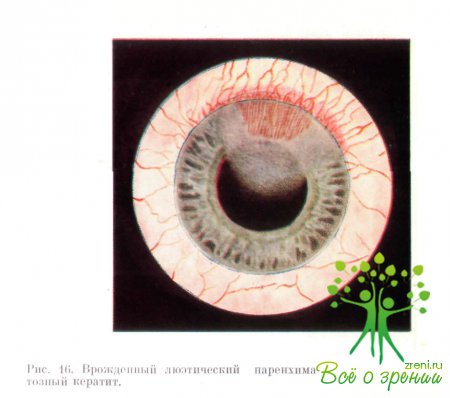
Клинически различают 3стадии паренхиматозного кератита: инфильтрации, васкуляризации и рассасывания. Первая стадия характеризуется незначительными болевыми ощущениями, светобоязнью, слезотечением. При умеренной перикорнеальной инъекции в средних и глубоких слоях роговицы появляются диффузные светло-серые инфильтраты, которые располагаются по периферии роговой оболочки, захватывая какой-либо сегмент или сектор. Постепенно инфильтрация распространяется к центру; эпителий роговицы также вовлекается в процесс, он становится матовым, неровным. Иногда появляются «глубокие» новообразованные сосуды. Эта стадия длится 3—4 нед (рис. 16).
Во второй стадии все явления нарастают: усиливаются боли, светобоязнь, в роговицу врастают глубокие сосуды в виде метелок, кисточек. Одновременно увеличивается инфильтрация роговой оболочки, она мутнеет, острота зрения резко падает. Этот период длится 6—8нед.
В стадии рассасывания явления раздражения постепенно ослабевают, инфильтрация уменьшается на периферии, а затем и в центре роговицы. Сосуды истончаются и становятся невидимыми, количество их уменьшается. Прозрачность роговицы постепенно восстанавливается, острота зрения повышается. Этот период обратного развития продолжается 6—8 нед, а иногда и значительно больше.
В последние годы чаще встречаются аваскулярные кератиты с наклонностью к рецидивам. Заболевание может рецидивировать через различные периоды. К осложнениям паренхиматозного кератита относятся иридоциклит, иногда с гипертензией, и передний хориоретинит. Прогноз при паренхиматозном кератите серьезный, поскольку не всегда происходит полное рассасывание инфильтрата, в исходе заболевания могут образоваться рубцовые помутнения роговицы, приводящие к снижению зрения и даже к слепоте.
Сифилитические поражения увеального тракта проявляются диффузными или очаговыми процессами. В переднем отделе сосудистого тракта развиваются негранулематозные, серофибринозные иридоциклиты или же гранулематозные процессы — папулезный и гуммозный иридоциклит.
При свежем вторичном или вторичном рецидивном сифилисе наблюдается односторонний, реже двусторонний иридоциклит, протекающий по серофибринозному типу. Для него характерны образование мощных задних синехий, появление гипопиона, кровоизлияний в переднюю камеру глаза. На задней поверхности роговой оболочки отмечается отложение жирных преципитатов, инфильтрация глубоких слоев роговицы, в стекловидном теле появляется диффузное помутнение.
При вторичном сифилисе может развиться папулезный иридоциклит — проявление гранулематозного процесса, при котором на фоне симптомов ирита по краю зрачка появляются мелкие узелки красноватого, желтоватого или сероватого цвета в зависимости от степени васкуляризации.
Папулы могут располагаться в цилиарной зоне радужки, а также в цилиарном теле. После их рассасывания обнаруживаются широкие задние синехии, атрофия стромы радужки. Очень редко в розеолезном периоде сифилиса в области малого круга радужки появляется радиарная звездчатая инъекция сосудов, которая быстро исчезает.
В третичном периоде сифилиса встречаются гуммы, располагающиеся в радужке, цилиарном теле или в хориоидее. Чаще поражается один глаз. Гумма радужной оболочки обычно локализуется в верхненаружном отделе цилиарной зоны, но бывает и внизу. Она представляет собой гладкое образование, исходящее из угла передней камеры.
Если лечение не производится, то при быстром росте гумма может заполнить переднюю камеру и распространиться на склеру, при этом резко усиливаются воспалительные явления. Распад гуммы сопровождается образованием некротических масс, оседающих на дно передней камеры в виде гипопиона. При быстром росте гуммы возможно развитие вторичной глаукомы. В результате правильной медикаментозной терапии гуммы рассасываются, оставляя на месте своего расположения атрофический участок радужки.
Гуммы цилиарного тела появляются на фоне острого иридоциклита. Располагаются соответственно наружной половине склеры, вблизи роговицы. В этом участке склеры появляется неподвижное, болезненное опухолевидное образование желтовато-красного, багрового или аспидного цвета.
По мере роста гуммы развивается васкуляризация и глубокое помутнение роговицы, образуются мощные синехии. Гумма распространяется в переднюю камеру глаза, стекловидное тело или в склеру. При распаде гуммы образуется дефект в склере, как при некротизирующем склерите, в дальнейшем наступает атрофия глазного яблока.
Крайне редко встречается гумма хориоидеи: узел желтовато- зеленоватого цвета, проминирующий в стекловидное тело. Размеры гуммы могут превышать в несколько раз диаметр диска зрительного нерва. Офтальмоскопически гумма имеет сходство с псевдотуморозной формой дисковидной макулодистрофии и меланобластомой.
Во вторичном периоде сифилиса довольно часто развивается диффузный центральный или диссеминированный сифилитический хориоретинит. Диффузный хориоретинит характеризуется пылевидными помутнениями стекловидного тела и образованием серовато- желтых или розоватых хориоретинальных очагов в перипапиллярной и макулярной зоне.
Среди них обнаруживаются глыбки пигмента во внутренних, средних слоях сетчатки и участки депигментации. Отмечаются гиперемия и отек диска зрительного нерва. Постепенно наступает атрофия сосудистой оболочки и зрительного нерва. Заболевание обычно двустороннее.
При центральном хориоретините отмечаются помутнение сетчатки в макулярной области, образование желтовато-белых очажков. Характерно снижение остроты зрения, появление центральных скотом. Диссеминированный хориоретинит нередко протекает одновременно с папулезным иридоциклитом, помутнением стекловидного тела.
После регресса этих проявлений на глазном дне, чаще на периферии, обнаруживаются агрофические очаги с отложением пигмента. При рецидивах наряду со старыми очагами появляются новые.
При врожденном сифилисе в раннем детском возрасте иногда наблюдается фибринозный иридоциклит. Гораздо чаще встречаются различные типы хориоретинита.
Для первого типа характерно развитие мелких желто-розовых очажков, чередующихся с распылениями пигмента. Они располагаются в перипапиллярной зоне, макулярной области, на периферии и создают картину соли с перцем. Диски зрительных нервов при этом бледны, сосуды сетчатки сужены (рис. 17). Зрительные функции нарушаются при макулярной локализации очагов и атрофии зрительного нерва.
При втором типе обнаруживаются крупные отложения различной формы, располагающиеся па периферии глазного дна, иногда в виде сектора (рис. 18).
Третий тип характеризуется образованием желтовато-красных очагов, которые в более поздней стадии сочетаются с пигментными бляшками. Локализуются они также на периферии глазного дна. Изменения второго и третьего типа представляют собой один процесс, но в разных стадиях развития.
При четвертом тине глазное дно вокруг диска зрительного нерва и вблизи зубчатой линии имеет голубовато-серую окраску. Кроме того, определяются различной формы и величины пигментированные очаги, чаще располагающиеся по ходу очень суженных ретинальных сосудов.
По периферии видны резко склерозированные сосуды сосудистой оболочки и атрофические белые хориондальные очаги с пигментом в центре или окаймленные пигментом. Диск зрительного нерва атрофичен. Картина глазного дна напоминает пигментную дегенерацию сетчатки.
При этой форме обычно значительно нарушены зрительные функции, концентрически сужено поле зрения, снижена острота зрения и темновая адаптация. Поражения зрительного нерва бывают при сифилисе центральной нервной системы и проявляются застойными дисками, интрабульбарными невритами, ретробульбарными невритами, атрофией.
При менингеальной и гуммозной формах сифилиса головного мозга, реже при сосудистой, отмечаются застойные диски зрительных нервов. При сифилисе рано, иногда даже в первый год, развивается базальный люэтический менингит, который и обусловливает раннее появление застойных дисков зрительных нервов.
Острота зрения при них длительное время не снижается. Гуммы головного мозга, вызывая повышение внутричерепного давления, также приводят к развитию застойных дисков. При базальном сифилитическом менингите возможно развитие симптомов оптико-хиазмального менингита, поражения внутричерепной части зрительных нервов, ретробульбарных невритов.
Характерна двусторонность нарушений остроты зрения и поля зрения. Изменения в поле зрения выявляются прежде всего на красный и зеленый цвет. При ретробульбарных невритах появляются центральные скотомы, концентрические сужения поля зрения. На глазном дне рано отмечаются умеренный отек дисков, перипапиллярный отек сетчатки, часто кровоизлияния на диске и в его окружности.
Очень редко развиваются папуллезные невриты зрительного нерва одного глаза. Они характеризуются значительным понижением остроты зрения, наличием центральных скотом и секторообразных выпадений в поле зрения. Выявляются отек диска зрительного нерва, серый экссудат, покрывающий диск, кровоизлияния вокруг диска.
Характерно препапиллярное помутнение стекловидного тела. При локализации воспаления преимущественно в области хиазмы определяются битемпоральные ограничения поля зрения. Вначале патология не обнаруживается, а в дальнейшем развиваются побледнения дисков зрительных нервов в связи с нисходящей атрофией.
Исход сифилитического поражения зрительного пути зависит от своевременности и эффективности начатого лечения. Нередко зрительные функции остаются пониженными в связи с полиневритической атрофией зрительных нервов. При базальных сифилитических менингитах наблюдаются также парезы отводящих нервов, проявляющиеся диплопией.
Спинной сухотке, проявлениям позднего сифилиса сопутствует первичная табетическая двусторонняя атрофия зрительных нервов. Различают прогрессирующую и стационарную формы атрофии. При прогрессирующей форме в течение нескольких месяцев наступает слепота, при стационарной — зрение понижается достаточно быстро, но до определенного уровня. Зрительные расстройства возникают на фоне кажущегося полного здоровья. Поле зрения концентрически суживается, в первую очередь на зеленый цвет.
На глазном дне выявляется прогрессирующая деколорация диска зрительного нерва, предшествующая зрительным расстройствам. Иногда прогрессирующая атрофия зрительных нервов может развиваться при обострении сифилитического менингита. В случаях, когда он служит единственным проявлением табеса, необходимо исключить другие этиологические факторы, прежде всего туберкулез.
При сухотке спинного мозга иногда в результате поражения черепных нервов возникают миоз, расходящееся или сходящееся косоглазие. Особенно часто отмечаются зрачковые расстройства, проявляющиеся анизокорией и синдромом Ардгайла Робертсона.
Синдром характеризуется отсутствием реакции зрачков на свет при сохранении ее на конвергенцию и аккомодацию; при этом наблюдаются миоз, деформация зрачков и анизокория. Зрачковые нарушения также могут быть единственными ранними проявлениями сухотки, но нередко сочетаются с табетической атрофией зрительных нервов.
Диагностика сифилитических заболеваний глаза
проводится с учетом клинических особенностей глазной патологии, при выявлении других проявлений приобретенного или врожденного сифилиса, установлении анамнестических данных (при врожденном сифилисе поздние самопроизвольные аборты, преждевременные роды, мертворождаемостъ у матери), результатов конфронтации.
Наиболее достоверным признаком является обнаружение трепонем в очаге поражения (при сифилидах век, конъюнктивы или лимфатических узлов при аденитах). Широко используется серологическая диагностика сифилиса: РОК с тремя антигенами (реакция Вассермана) и две осадочные реакции (Кана и Закса—Витебского с применением неспецифических антигенов), реакция Колмера (РСК на холоду).
Эти реакции отличаются относительной чувствительностью. Широко применяются специфические серологические реакции: РИБТ (реакция иммобилизации бледных трепонем антителами сифилитической сыворотки), РИФ (реакция иммунофлюоресценции выявления антител в сыворотке). Особенно чувствительна РИБТ. Она используется при серо-резистентности, для распознавания ложноположительных реакций и выявления скрытого позднего сифилиса.
Для массовых серологических исследований широко используются активные модификации РСК, серологические реакции или микрореакции на стекле с каплей крови, плазмы, активной или инактивированной сыворотки и специальным кардиолипиновым антигеном для микрореакций.
Учитываются положительные РСК с различными антигенами, РИБТ, РИФ в сыворотке крови, ликворе. В результате обследования определяются сроки заболевания, намечается необходимая терапия. В плане диагностики ряда глазных проявлений (особенно на внутренних оболочках глаза) важно исключить другие этиологические факторы.
Лечение сифилитических заболеваний глаза
проводят согласно «Инструкции по лечению и профилактике сифилиса» Министерства здравоохранения СССР № 06-14/4 от 10 марта 1976 г. и «Инструкции по лечению больных сифилисом» (приложение № 6 к приказу Министерства здравоохранения СССР № 895 ДСП от 27 августа 1981 г.).
Учитываются результаты положительных серологических реакций. Если реакции отрицательные, но клинически предполагается сифилитическая этиология процесса, проводят пробное лечение.
Специфическое лечение осуществляет венеролог. Широко используют большие дозы препаратов пенициллина, применяют также другие антибиотики (эритромицин), препараты висмута (бийохинол, бисмоверол). Неспецифическая терапия повышает эффективность специфического лечения.
Она заключается в применении пирогенных средств (пирогенал, продигиозан), витаминов комплекса В, аскорбиновой кислоты, препаратов тканевой терапии, гипосенсибилизирующих средств. Назначают также пирамидиновые препараты (пентоксил, метилурацил) циклами по 18—20 дней. Рекомендуется санаторно-курортное лечение с назначением сульфидных, радоновых, углекислых, йодобромных ванн.
Одновременно проводят симптоматическое лечение, особенно при кератитах и увеитах: применяются мидриатики, кортикостероиды местно в виде капель, субконъюнктивальных и парабульбарных инъекций, ферменты (в инъекциях йод конъюнктиву, путем электрофореза). Назначают реопирин или метиндол, метилурацил, кальция глюконат.
При невритах зрительного нерва показаны витамины комплекса «В», глютаминовая кислота, сосудорасширяющие препараты. После разрешения паренхиматозного кератита в случае значительного рубцового помутнения роговицы показана кератопластика.
В качестве критерия оценки результатов лечения сифилитической инфекции служит клинико-серологический контроль. В зависимости от его данных решают вопрос о продолжительности сроков лечения, наблюдении и снятия с учета (Инструкция Министерства здравоохранения СССР по лечению и профилактике сифилиса № 06-14/4 от 10 марта 1976 г.).
Профилактика сифилитических заболеваний глаза
сводится к мерам профилактики сифилиса согласно инструкции № 06-14/4 Министерства здравоохранения СССР (1976). В СССР широко осуществляется система диспансерного обслуживания больных сифилисом. Применяются интенсивные методы терапии, обязательна постановка стандартных серологических реакций крови в соматических стационарах.
Используются ориентировочные методы экспресс диагностики для массового обследования населения. Особое значение имеет эпидемиологический подход в борьбе с сифилисом: полнота и оперативность учета заболеваемости, полнота и своевременность госпитализации больных сифилисом, локализация очагов, быстрое привлечение к лечению всех лиц, являющихся источником инфекции, и всех находившихся в контакте с ними, быстрота выявления и обезвреживания больных со скрытыми формами сифилиса, включение общемедицинской сети, лечебно-профилактических учреждений города п села в оперативное решение этих задач.
При диспансеризации проводят обязательный учет и обязательную госпитализацию больных с заразными формами сифилиса, обследование членов семьи и контактов больного, контроль за систематичностью лечения больных сифилисом, серологическое обследование беременных с целью профилактики врожденного сифилиса, серологический контроль за больными соматических стационаров, обязательное профилактическое медицинское обследование ряда контингентов, санитарное просвещение в борьбе с венерическими болезнями.
Статья из книги: Терапевтическая офтальмология | Краснов М.Л.; Шульпина Н.Б..



Комментариев 0