Диагностика глаукомы

Описание
Ранняя диагностика имеет целью выявление глаукомы до развития атрофических процессов в нервных волокнах ГЗН, сетчатки и в ГКС. Постановка раннего диагноза возможна при учете асимметрий в состоянии парных глаз (глаукома в большинстве случаев возникает и прогрессирует не симметрично), а также факторов риска.
Практически невозможно определить реальное начало глаукоматозного процесса. Даже диагноз подозрение на глаукому, если он в дальнейшем подтверждается, обозначает, что глаукомный процесс к этому времени уже начался, причем неизвестно когда. Клинические проявления при этом минимальны.
Факторы риска при ПОУГ.
- Наследственность. Распространенность глаукомы среди кровных родственников больных ПОУГ в 5-6 раз выше, чем в общей популяции.
- Возраст. ПОУГ редко возникает в возрасте меньше 40 лет и заболеваемость увеличивается в более старших возрастных группах.
- Миопия. Для близорукости характерны снижение ригидности фиброзных оболочек глаза и внутриглазных структур (трабекулярной и решетчатой диафрагм) и увеличенный размер склерального канала зрительного нерва.
- Раннее развитие пресбиопии, ослабление цилиарной мышцы.
- Выраженная пигментация трабекулярного аппарата.
- Псевдоэксфолиативный синдром.
- Органические (атеросклероз) и функциональные (сосудистые спазмы) нарушения кровообращения в сосудах головного мозга и в глазничной артерии.
- Перипапиллярная хориоретинальная дистрофия.
- Возникновение асимметрий в показателях, характерных для глаукомного процесса между парными глазами.
К факторам антириска относят:
- молодой возраст (до 40-45 лет)
- гиперметропия
- хорошая функция цилиарной мышцы
- сохранность пигментного и стромального листков радужки
- отсутствие дистрофических изменений в структурах РРУ
- живая реакция зрачка на свет
- отсутствие симптомов нарушения внутриглазного и церебрального кровообращения.
Кардинальными признаками глаукомыявляются повышение ВГД, атрофия зрительного нерва с экскавацией и характерные изменения поля зрения.
В начальной стадии глаукомы два последних признака могут отсутствовать или носить неопределенный характер. Обнаружение повышенного ВГД при отсутствии характерных изменений в головке зрительного нерва (ГЗН) и в состоянии поля зрения не позволяет поставить диагноз глаукомы. Вместе с тем ГОН может возникать и при нормальном уровне офтальмотонуса.
В связи с этим ранняя диагностика глаукомы сопряжена со значительными трудностями и нередко правильный диагноз может быть поставлен только при динамическом наблюдении квалифицированным врачом с учетом всех дополнительных симптомов болезни и факторов риска. Во время динамического наблюдения за больным ставится диагноз "подозрение на глаукому". Решение о назначении гипотензивного лечения решается индивидуально.
Учитывая практическую бессимптомность начальной стадии ПОУГ, ее ранняя диагностика существенно затруднена.
Вкомплекс ранней диагностики глаукомырекомендуется включать:
- биомикроскопию переднего отдела глаза,
- исследование внутриглазного давления и гидродинамики глаза,
- глазного дна,
- периферического и центрального поля зрения.
Биомикроскопические исследования.
Конъюнктива
При биомикроскопии конъюнктивы может понадобиться проведение дифференциальной диагностики застойной инъекции, характерной для глаукомы с цилиарной, встречающейся при воспалениях роговой и сосудистой оболочки. Следует оценивать локализацию и цветность гиперемии. Отличительной особенностью цилиарной и смешаной инъекции является преобладание перикорнеальной локализации и синеватый оттенок гиперемии. В сомнительных случаях при выраженной гиперемии однократная инстилляция адреналина может помочь для уточнения характера инъекции.
При осмотре бульбарной конъюнктивы обращают внимание на состояние конъюнктивальных и эписклеральных сосудов. Стойкое повышение офтальмотонуса может сопровождаться воронкообразным расширением и извитостью передних цилиарных артерий непосредственно перед местом прободения склеры (симптом кобры). Выраженная инъекция передних цилиарных артерий с развитием последующей компенсаторной гиперемии всего сосудистого бассейна бульбарной конъюнктивы характерна для резкого повышения офтальмотонуса (острый/подострый приступ глаукомы). Застойная инъекция также возникает при нарушении кровообращения глаза в результате сдавления вортикозных вен и может сопровождается хемозом. Отечная конъюнктива с выраженной гиперемией встречается при вторичной глаукоме с высоким уровнем офтальмотонуса.
Расширение эписклеральных сосудов может быть при повышении эписклерального венозного давления при синдроме Стерджа-Вебера, при наличии артериовенозных анастомозов, тиреоидной офтальмопатии. Локальная цепь расширенных эписклеральных сосудов (сентинеловы сосуды) могут быть признаком новообразования в глазном яблоке.
При местном применении аналогов простагландинов также характерно развитие гиперемии конъюнктивальных сосудов различной степени, вплоть до появления петехиальных кровоизлияний, при отмене препарата гиперемия проходит. Длительное применение местных гипотензивных препаратов может сопровождаться снижением продукции слезной жидкости, развитием реакций гиперчувствительности и аллергии, проявляющихся явлениями папиллярного и фолликулярного конъюнктивитов.
При наличии фильтрационных подушек необходимо обращать внимание на их ширину, высоту, толщину стенки, степень васкуляризации и кистозных изменений.
Роговица
Эпителиальный отек в виде микроцист свидетельствует о значительном, чаще остром, повышении офтальмотонуса.
Единичные или множественные горизонтальные разрывы десцеметовой мембраны (полосы Хааба) сопровождают увеличение диаметра роговицы при врожденной глаукоме. Такие же, но вертикальные дефекты свидетельствуют о перенесенной родовой травме).
Патологические изменения роговичного эндотелия, перечисленные ниже, могут служить признаками различных, в т.ч. вторичных, форм глаукомы.
- веретена Крукенберга (скопление на эндотелии роговицы пигмента из радужки в форме вертикально расположенного столбика) при пигментной глаукоме;
- отложения псевдоэксфолиаций (белковых комплексов) при псевдоэксфолиативном синдроме при первичной глаукоме, кроме эндотелия покрывают капсулу и связки хрусталика, зрачковый край радужки и угол передней камеры глаза;
- эндотелиальные преципитаты при увеальной глаукоме;
- мелкоочаговые помутнения глубоких слоев центральной роговицы (ди^ае) при эндотелиальной дистрофии Фукса. Характерно для начальных стадий, далее развивается отек роговицы вплоть до буллезной кератопатии;
- хаотичные мелкие дефекты эндотелия, окруженные неотчетливыми ореолами или несколько вакуолеобразных изменений с плотными помутнениями вокруг в десцеметовой оболочке полосы из измененных эндотелиальных клеток при задней полиморфной дистрофии роговицы. Эти клетки, принимающие черты эпителиальных, могут покрывать трабекулярную сеть, что в 10-15% приводит к развитию глаукомы;
- серый цвет заднего коллагенового слоя при иридокорнеальном эндотелиальном синдроме. Синдром включает эссенциальную атрофию радужки (прогрессирующая атрофия, дефекты в радужке, изменение формы зрачка и периферические передние синехии), синдром Чендлера (изменения заднего коллагенового слоя роговицы при диффузном отеком), синдром Когана-Рииза (атрофия радужки, эндотелиопатия и отек роговицы, невус радужки).
Следует отметить дисгенез роговицы при синдроме Аксенфельда-Ригера, который в несиндромальной форме проявляется также гипоплазией радужки со смещением зрачка, смещением кпереди линии Швальбе.
Также обращают внимание на наличие рубцовых повреждений роговицы хирургического или травматического характеров.
Передняя камера
При глаукоме оценивают глубину передней камеры. В норме в области зрачка она составляет составляет 2,75-3,5 мм. В зависимости от глубины различают глубокую камеру (при артифакии, миопии высокой степени), средней глубины, мелкую или щелевидную при закрытоугольной глаукоме, передняя камера также может отсутствовать.
Следует обращать внимание на равномерность ее глубины. Глубокая камера в центре и мелкая по периферии может быть признаком зрачкового блока вследствие задних синехий. Необходимо также проводить сравнительную оценку глубины камеры на обоих глазах.
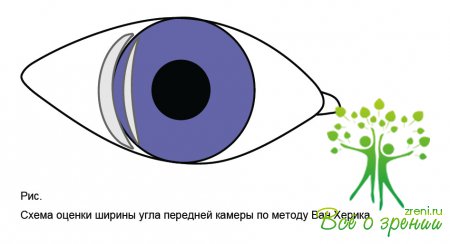
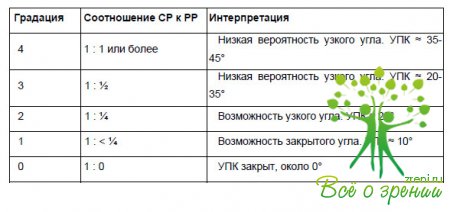
Косвенную оценку ширины угла передней камеры проводят по методу Ван Херика: за щелевой лампой узкой световой щелью освещают периферию роговицы под углом 60° максимально близко к лимбу. Как правило, исследование начинают с освещения непрозрачной области лимба, плавно переводя световую щель к роговице до момента появления полоски света на периферии радужки. Визуализируют световую полосу оптического среза роговицы, полосу света на поверхности радужки и расстояние от внутренней поверхности роговицы до радужки.
О ширине угла передней камеры судят по отношению толщины оптического среза роговицы (СР) к расстоянию роговица-радужка (РР).
Данный тест позволяет проводить косвенную оценку УПК и не может служить альтернативой гониоскопии.
Для дифференциальной диагностики первичной и вторичной глауком необходимо оценить прозрачность внутрикамерной влаги, наличие воспалительных клеток, эритроцитов, фибрина, стекловидного тела. Все признаки воспалительной реакции необходимо фиксировать перед назначением местной (гипотензивной) терапии.
Радужка
Осмотр радужки следует проводить до расширения зрачка. Отмечают гетерохромию, атрофию стромы и зрачковой каймы радужки, трансиллюминационные дефекты, пигментные новообразования и отложения псевдоэксфолиаций.
При вторичной неоваскулярной глаукоме или в терминальных стадиях возможно обнаружение сети мелких новообразованных сосудов на поверхности радужки или по краю зрачка.
Следует обращать внимание на признаки перенесенной травмы, такие как дефекты сфинктера, иридоденез, на наличие базальной колобомы, следов лазерной иридэктомии.
Уровень пигментации радужки отмечают до назначения местной гипотензивной терапии (аналогов простагландина F2a).
При осмотре зрачка следует учесть, что его размер может изменяться под влиянием местной терапии. Так, медикаментозный миоз указывает на применение миотиков.
Степень деструкции зрачковой пигментной каймы может служить косвенной оценкой продолжительности и степени повышения офтальмотонуса. Отложения псевдоэксфолиаций свидетельствуют о наличии псевдоэксфолиативного синдрома. Изменение формы и расположения зрачка могут наблюдаться при различных формах вторичной глаукомы, при закрытоугольной глаукоме как следствие секторальной атрофии радужки.
Хрусталик
Биомикроскопия хрусталика наиболее информативна в состоянии мидриаза. Наряду с прозрачностью, размерами и формой отмечают отложения псевдоэксфолиаций, факодонез, сублюксацию и дислокацию хрусталика.
При факоморфической глаукоме чаще выявляют одностороннюю набухающую катаракту. При биомикроскопии хрусталика в таком случае наблюдаются неравномерное помутнение, водяные щели и напряженная капсула хрусталика, а также мелкая передняя камера, бомбаж периферии радужки, узкий или закрытый угол.
Белые отложения в виде небольших пятен на передней капсуле хрусталика часто обнаруживают при факолитической глаукоме, обусловленной появлением мелких дефектов в капсуле хрусталика, через которые в камеры глаза выходят крупные белковые молекулы и макрофага с хрусталиковым веществом, забивающие трабекулярные щели и поры.
Вывих хрусталика в переднюю камеру, в стекловидное тело и подвывих хрусталика могут осложняться факотопической глаукомой.
Различают сублюксацию и дислокацию (вывих) хрусталика. При сублюксации происходит ослабление или частичный разрыв цинновых связок. Хрусталик дрожит при движении глаза, но сохраняет правильное положение в задней камере. Для дислокации характерны нарушение целости цинновых связок (полное или на значительном протяжении) и смещение хрусталика. При этом он может оказаться в передней камере, стекловидном теле или, оставаясь в задней камере, сместиться в ту сторону, где сохранились цинновы связки.
При наличии интраокулярной линзы отмечают ее тип и положение, а также состояние задней капсулы.
Гониоскопия.
В настоящее время гониоскопия является одним из базовых диагностических методов исследования при глаукоме. Осмотр угла передней камеры необходимо проводить при постановке диагноза, при решении вопроса о дальнейшей тактике лечения (терапевтическое, лазерное, хирургическое), а также в послеоперационном периоде.
Как было сказано выше, без гониоскопии возможно проведение лишь косвенной оценки ширины иридокорнеального угла. Известно, что свет, отражаемый структурами угла передней камеры, падает на границу раздела двух сред «слезная пленка - воздух» под углом 46°, полностью отражаясь от неё в строму роговицы. Этот оптический эффект препятствует возможности прямой визуализации угла передней камеры (УПК). Гониоскоп из стекла или пластика, помещённый на поверхность роговицы, устраняет эффект отражения, а щелевидное пространство между гониоскопом и роговичным эпителием заполняется слезой пациента, физиологическим раствором или прозрачным гелем.
Методика гониоскопии. После стерилизации гониоскопа и инстилляционной анестезии голову пациента плотно фиксируют за щелевой лампой. Установку гониоскопа желательно производить после ориентации щелевой лампы на глаз пациента для облегчения центровки прибора. Пациента просят смотреть прямо. Осветитель отводят в сторону. При пользовании гониоскопами с гаптической частью, ее вначале вводят за веки. Гониоскоп с гаптикой следует вводить до фиксации головы за щелевой лампой, после предварительной настройки лампы на исследуемый глаз.
Контактную поверхность гониоскопа приводят в соприкосновение с роговицей исследуемого глаза. В этой позиции гониоскоп удерживают пальцами одной руки (чаще левой) на протяжении всего исследования. Вторая рука управляет щелевой лампой.
Однозеркальные гониоскопы обычных типов позволяют видеть в каждый момент только противолежащий участок иридокоренального угла. Для осмотра УПК на всём протяжении необходимо вращать гониоскоп вокруг его продольной оси.
Как правило, при скриннинговом осмотре достаточно исследовать только нижний и верхний участок угла передней камеры.
Опознавательные зоны угла. Зоны УПК рассматривают в узком оптическом "срезе", поскольку при диффузном освещении в широком пучке света детали УПК сглаживаются.
К опознавательным зонам угла относят: переднее пограничное кольцо Швальбе, вырезку, трабекулу, шлеммов канал (ШК), склеральную шпору, цилиарное тело и корень радужки.
Ван Бойнинген (1965) так описывает опознавательные зоны угла ПК.
- Переднее пограничное кольцо Швальбе. Различные степени покатости пограничного кольца Швальбе распознаются по направлению узкого пучка света. Часть переднего пограничного кольца Швальбе имеет вид пологого возвышения роговицы с постепенно спускающимся в сторону центра роговицы склоном, и с более крутым склоном, идущим в сторону УПК. Пограничное кольцо выражено в различной степени и не так прозрачно, как роговица.
- Вырезка - более или менее выраженное углубление в месте перехода заднего склона переднего пограничного кольца Швальбе к корнеосклеральной трабекуле. Здесь, особенно в нижних отделах УПК, находят скопление пигмента. Его количество варьирует в зависимости от возраста и характера патологического процесса в глазу.
- Корнеосклеральная трабекула - просвечивающая треугольная призматическая полоска меняющейся окраски, большей частью бледно-серая, желтоватая до белой. Степень мутности трабекулы может варьировать в зависимости от возраста или заболевания глаза.
- Шлеммов канал в большинстве случаев представляется в виде серой тени, лежащей примерно в середине трабекулы, и больше выделяется при узкой щели.
- При просачивании в ШК крови, он отсвечивает красным цветом. Данное явление возможно при повышении давления в эписклеральных венах выше уровня офтальмотонуса, чаще - при компрессии эписклеральных вен гаптической частью гониоскопа. Также наблюдается при гипотонии глаза и при патологическом повышении давления в эписклеральных венах (каротидно- кавернозный анастомоз, синдром Стерджа-Вебера).
- Склеральная шпора - довольно резкая белая линия, отграничивающая трабекулу от полоски цилиарного тела. Склеральная шпора или заднее пограничное кольцо Швальбе неодинаковой ширины и не всегда одинаково светла. Её цвет зависит от плотности покрывающей шпору ткани.
- Полоска цилиарного тела серо-коричневого цвета, слегка блестит. Иногда на ней определяют неправильную циркулярную исчерченность. С возрастом, а также при глаукоме она становится матово-серой, рыхлой и более узкой. Кроме того, на ней также могут наблюдаться патологические отложения в виде пигмента и эксфолиаций.
- У корня радужки образуются две или три циркулярно расположенные складки. Последняя складка ("борозда Фукса") является периферической частью корня радужки. Обычно циркулярные складки более или менее выражены. Но иногда, как вариант физиологической нормы, они могут и отсутствовать. В нормальных условиях периферия корня радужки занимает различное положение в отношении корнеосклеральной стенки: она может располагаться непосредственно и напротив шпоры, и напротив ШК, и напротив переднего пограничного кольца Швальбе. Эти различные положения периферии корня радужки не всегда означают наличие патологических изменений УПК.
У некоторых лиц можно увидеть идущие поперёк полоски цилиарного тела тонкие волоконца гребенчатой связки. Она состоит из волокон радужки, которые тянутся от её корня к трабекуле, приблизительно в области склеральной шпоры и доходят до области ШК.
Если гребенчатая связка не является патологическим признаком, то образование гониосинехий или передних синехий в области УПК наблюдается при первичной и вторичной глаукоме и может быть связано с воспалительными процессами. Можно наблюдать спаяние корня радужной оболочки с полосой цилиарного тела, склеральной шпорой, трабекулой, кольцом Швальбе и роговицей. В зависимости от этого гониосинехии разделяются на цилиарные, трабекулярные и корнеальные. По сравнению с гребенчатой связкой гонеосинехии внешне как правило более плотные и широкие, и могут частично закрывать иридокорнеальный угол.
Важным диагностическим признаком является пигментация шлеммова канала и трабекулы, развивающаяся вследствие оседания пигментных гранул, поступающих в водяную влагу при распаде пигментного эпителия радужки и цилиарного тела. Интенсивность пигментации увеличивается с возрастом и выражена в большей степени у лиц с густопигментированной радужкой. Часто отложение пигмента носит сегментарный характер с преимущественной локализацией в нижнем секторе.
При скоплении пигмента в самом ШК говорят об эндогенном или внутреннем характере пигментации. При этом пигмент визуализируется как однородная светло-коричневая полоска, расположенная внутри канала. При отложении пигмента на самой трабекуле со стороны передней камеры (экзогенная или внешняя пигментация), отмечают слегка выступающую тёмно-коричневую или чёрную пигментную цепочку или коврик. При сочетании обоих типов пигментации говорят об ее смешанном характере.
А.П.Нестеров предлагает оценивать степень пигментации трабекулы в баллах от 0 до 4-х. Отсутствие пигмента в трабекуле обозначают цифрой "0"; слабую пигментацию её задней части - 1 балл; интенсивную пигментацию той же части - 2; интенсивную пигментацию всей трабекулярной зоны - 3 балла; интенсивную пигментацию всех структур передней стенки УПК - 4 балла. В здоровых глазах пигментация чаще появляется в среднем и пожилом возрасте и выраженность её по приведенной шкале оценивается в 1-2балла.
В норме в УПК изредка могут встречаться кровеносные сосуды. Это ветви передних цилиарных артерий или артериального круга цилиарного тела, ориентированные либо радиально по радужке, или идущие змеевидно вдоль цилиарного тела. Новообразованные тонкие сосуды, идущие по поверхности радужки, через склеральную шпору к трабекуле, носят патологический характер. Новообразованные сосуды при гетерохромном циклите Фукса тонкие ветвистые и извитые. Для сосудов при неоваскулярной глаукоме характерен прямой ход по поверхности цилиарного тела через склеральную шпору к трабекуле с множественным ветвлением в зоне последней. Считается, что сокращение миофибробластов в этих сосудах может приводить к развитию синехий.
Формы угла передней камеры. Ширина УПК определяется расстоянием между корнем радужки и передним пограничным кольцом Швальбе (вход в бухту угла), а также взаиморасположением корня радужки и корнеосклеральной стенкой.
При определении формы УПК необходимо пользоваться узкой щелью, стремясь получить оптический срез тканей, образующих угол. При этом можно наблюдать, как в области вырезки происходит раздвоение падающего пучка света с образованием так называемой «вилки». Форма угла определяется по степени закрытия радужной оболочкой опознавательных зон угла и по степени отстояния корня радужной оболочки от вилки. Последним признаком целесообразно пользоваться в случаях, когда опознавательные зоны бывают нечетко выраженными, стушеванными. Следует учесть, что правильная оценка ширины УПК при гониоскопии возможна только в том случае, если пациент смотрит прямо перед собой, а гониоскоп расположен по центру роговицы. Изменяя положение глаза или наклон гониоскопа, можно увидеть все опознавательные зоны даже при узком угле.
Существует несколько систем, определяющих степень ширины УПК. В отечественной офтальмологии получила распространение схема Ван Бойнингена (1965):
- Широкий или открытый угол, в форме канавки или тупого клюва - видны все указанные выше опознавательные зоны. Полоса цилиарного тела обычно представляется широкой. Широкий УПК чаще встречается при миопии и афакии.
- Угол средней ширины в форме тупого или острого клюва - видны указанные выше образования без передней части цилиарного тела, полоса которого почти полностью прикрыта корнем радужки. Большая часть трабекулярной зоны открыта. Угол средней ширины встречается гораздо чаще других форм.
- Узкий угол. При наличии узкого угла опознавательные зоны можно видеть лишь до склеральной шпоры. Полоса цилиарного тела и склеральная шпора прикрыты корнем радужной оболочки. Иногда оказывается частично прикрытой и зона корнеосклеральной трабекулы. Узкий угол чаще всего наблюдается у пациентов с гиперметропической рефракцией.
- Закрытый угол. Закрытый угол характеризуется тем, что радужная оболочка прикрывает все его зоны и прилежит вплотную к переднему пограничному кольцу Швальбе. При этом корень радужной оболочки касается места раздвоения пучка света - «вилки»; последняя как бы упирается в ткань радужной оболочки. Закрытая форма угла является патологической и встречается при остром приступе глаукомы, в случае блокады зон угла опухолью радужной оболочки и пр.
Часто при осмотре узкого или закрытого УПК необходимо решение вопроса - носит ли его блокада функциональный или органический характер.
Гониоскопическая проба с корнеокомпрессией (проба Форбса) позволяет решить, в какой степени корень радужки фиксирован к фильтрующей зоне и в какой мере он поддаётся репозиции.
Проба Форбса может быть проведена в рамках обычной гониоскопии с помощью гониоскопа без гаптической части. Наблюдая за углом передней камеры (обычно за верхним его сектором), довольно сильно надавливают гониоскопом на роговицу. Появляющиеся складки задней пограничной пластинки при еще более сильном давлении несколько разглаживаются и наблюдение за углом передней камеры становится возможным. Жидкость передней камеры при этом оттесняется к периферии и отдавливает прикорневую часть радужки назад. Если синехии выражены нерезко, то при отхождении корня радужки назад открывается большая часть фильтрующей зоны; если же синехии обширные, то экскурсия корня незначительна или отсутствует.
Ультразвуковая биомикроскопия.
Ультразвуковая биомикроскопия (предложена Charles Pavlin в 1990 году) - Б-сканирующая ультразвуковая иммерсионная диагностическая процедура с линейным сканированием, которая предоставляет количественную и качественную информацию о структуре переднего сегмента глаза.
Позволяет детально визуализировать переднюю и заднюю камеры глаза без нарушения целостности глазного яблока, провести качественную и количественную оценку его структур, уточнить пространственные взаимоотношения роговицы, цилиарного тела, радужки, хрусталика при непрозрачных преломляющих средах, оценить состояние хирургически сформированных путей оттока.
Исследование проводили в иммерсионной среде под местной инстилляционной анестезией раствором1%дикаина в положении больного лежа на спине.
Исследование внутриглазного давления и гидродинамики глаза
Важнейшее значение в установлении диагноза глаукомы имеет состояние офтальмотонуса. Нормальное ВГД - понятие статистическое.
Для интегральной оценки офтальмотонуса нужно различать:
- статистическую норму ВГД,
- его индивидуальный уровень,
- понятие толерантного ВГД,
- давление «цели»
Статистическая норма истинного ВГД составляет от 10 до 21 мм Нд.
Толерантное ВГД - термин, введенный А.М.Водовозовым в 1975 году. Он уже относится непосредственно к глаукоматозному процессу и обозначает уровень офтальмотонуса, не оказывающий повреждающего действия на внутренние структуры глазного яблока. Толерантное ВГД определяется при помощи специальных разгрузочных функциональных проб.
И, наконец, термин «уровень «давления цели» введен в практику только в последнее время. «Давление цели» определяется эмпирически с учетом всех факторов риска, имеющихся у данного конкретного больного, и так же, как толерантное, не должно оказывать на глазное яблоко повреждающего действия. Определение «давления цели» является результатом детального обследования каждого конкретного больного.
В настоящее время для целей ранней диагностики мы рекомендуем основное внимание уделять проведению суточной тонометрии. Для исследования используются тонометр Маклакова, аппланационный тонометр Гольдмана или различные типы бесконтактных тонометров.
Для скрининговых целей или для домашнего использования самим больным может быть рекомендован транспальпебральный тонометр типа ПРА-1 (Рязанский приборостроительный завод).
При анализе данных тонометрии учитывают абсолютные цифры ВГД, суточные колебания и разницу офтальмотонуса между глазами. Суточные колебания ВГД, а также его асимметрия между двумя глазами у здоровых лиц, как правило, находится в пределах 2-3 мм рт.ст. и лишь в редких случаях достигает 4¬6 мм рт.ст.
При подозрении на глаукому суточная тонометрия проводится без применения антиглаукоматозных гипотензивных средств. Общее количество измерений, как правило, составляет не менее 3утренних и 3 вечерних. Они могут проводиться дискретно, с перерывом в течение недели или 10 дней.
При проверке эффективности медикаментозного режима у больных с установленным диагнозом глаукомы суточная тонометрия производится с соблюдением следующих условий: ВГД измеряется утром и вечером до инстилляции гипотензивных препаратов для определения уровня давления в конце действия капель.
В настоящее время мы рекомендуем основное внимание уделять
проведению суточной тонометрии. При анализе суточной многоразовой тонометрии учитывают абсолютные цифры ВГД, суточные колебания и разницу ВГД между глазами. Суточные колебания ВГД, а также асимметрия офтальмотонуса между глазами у здоровых лиц, как правило, находятся в пределах 2-3мм рт. ст. и лишь в редких случаях достигают 4 мм рт. ст.
При подозрении на глаукому суточная тонометрия проводится без применения антиглаукоматозных гипотензивных средств. Количество измерений, как правило, составляет не менее 3 утренних и 3 вечерних. Они могут проводиться дискретно, с перерывом в течение недели или 10дней.
При тонографических исследованиях наибольшее значение имеют данные истинного ВГД (норма до 21 мм рт.ст.) и коэффициента легкости оттока (норма для пациентов старше 50 лет - более 0,13).
Водно-питьевые или позиционные пробы используются для косвенной оценки легкости оттока ВГЖ. Пациента просят выпить определенное количество жидкости (обычно 0,5 литра) за короткий промежуток времени (обычно за 5 минут), затем укладывают на живот с закрытыми глазами на 30-40минут и измеряют ВГД в течение первого часа. Если ВГД повышается на 5 и более единиц, пробу считают положительной.
Влияние анестезии на измерение ВГД
Измерение ВГД методом аппланационной тонометрии требует местной анестезии, которая не влияет на давление. Однако у детей обычно применяется общая анестезия. Как правило, галотан снижает ВГД, а кетамин может приводить к преходящему подъему ВГД. При применении кетамина, ВГД обычно на 4 мм рт.ст выше, чем при применении галотана. Кислород, используемый во время наркоза, обладает гипотензивным эффектом, а двуокись углерода - гипертензирвным. Сукцинилхолин и оксид азота может вызывать преходящую гипертензию до 15 мм рт.ст.
Норма ВГД у детей
ВГД возрастает приблизительно на 1 мм рт.ст. за 2 года в период от рождения до 12-летнего возраста, увеличиваясь от 12-14 мм рт.ст при рождении до 18 ± 3 мм рт.ст. к 12 годам.
Факторы, влияющие на уровень ВГД
Одним из факторов, влияющих на уровень измеряемого ВГД, является степень ригидности роговицы. Тонкая роговица (менее 510мкм), состояние после ФРК и ЛАСИК может привести к ошибочно низкому измерению ВГД.
Толстая роговица (более 560- 580 мкм), состояние после перенесенных кератитов, после кератотомии, может привести к ошибочно высокому уровню ВГД.
Кроме того, тесный воротник или туго завязанные галстук, феномен Вальсальва, задержка дыхания, применение векорасширителя или надавливание на веки могут привести к ложно завышенным результатам измерений ВГД.
Исследование глазного дна
Наиболее оптимальным методом определения изменений структуры диска зрительного нерва является стереоскопия:
- непрямая офтальмоскопия на щелевой лампе с линзами 60Д или 90Д;
- прямая офтальмоскопия на щелевой лампе через центральную часть линзы Гольдмана или линзы Ван - Бойнингена.
Перед обследованием для повышения эффективности осмотра необходимо расширить зрачки мидриатиками короткого действия. Противопоказанием к мидриазу является острый приступ глаукомы или перенесенный приступ на парном глазу.
Обычно физиологическая экскавация диска зрительного нерва имеет горизонтально-овальную форму. Увеличенная физиологическая экскавация при большом размере диска чаще имеет округлую форму. В норме экскавация на обоих глазах симметричная. При этом в 96%случаев соотношение Э/Д находится в пределах 0,2ДД.
Для глаукомы характерны атрофические изменения в ГЗН. Клинически они проявляются в деколорации (побледнении) атрофических участков диска, в расширении и деформации его экскавации. В начальной стадии глаукомы четких различий между физиологической и глаукоматозной экскавацией не существует. Постепенно происходит уменьшение ширины нейроретинального кольца. Истончение может быть равномерным по всей окружности, локальным краевым или сочетанным. Обычно принимают во внимание форму и относительный размер экскавации, ее глубину, характер височного края.
При осмотре ГЗН фиксируют следующие признаки: относительную величину экскавации (отношение максимального размера экскавации к диаметру диска - Э/Д), глубину экскавации (мелкая, средняя, глубокая), характер височного края (пологий, крутой, подрытый), цвет нейроглии (розовый, деколорирован, сужение нейроретинального ободка, тенденция к вертикальному продвижению экскавации), наличие в - зоны (склеральный ободок перипапиллярно). Расширение экскавации д.з.н. обычно происходит во всех направлениях, однако чаще расширение экскавации происходит в вертикальном направлении за счет истончения нейроретинального кольца в верхнем и нижнем секторах, что связано с особенностями строения решетчатой пластинки.
Однократное исследование ГЗН не позволяет сделать окончательные выводы о наличии или отсутствии глаукоматозных изменений в связи с большой вариабельностью его строения и возрастных изменений. Однако, следует учесть, что размер экскавации от 0 до 0,3 следует относить к нормальным размерам, от 0,4 до 0,6 следует отнести к группе относительного увеличения в пределах возрастных изменений для лиц старше 50 лет, а больше 0,6 - к группе повышенного риска развития глаукоматозной атрофии.
При обследовании пациента с повышенным ВГД следует придерживаться принципа: чем больше экскавация, тем больше вероятность, что она глаукоматозная.
Определенное значение имеет побледнение поверхности диска, видимое офтальмоскопически смещение сосудистого пучка, наличие перипапиллярной атрофии сосудистой оболочки.
Рекомендуется обращать внимание на рельеф и картину хода нервных волокон на сетчатке, который при глаукоме выглядит стушеванным и прерывистым. Эти детали лучше просматриваются при использовании бескрасного или синего фильтра.
У больных глаукомой могут появляться атрофия хориоидеи в перипапиллярной области, атрофические изменения сетчатки в слое нервных волокон и возникать мелкие, линейные кровоизлияния, чаще расположенные по периферии или по краю диска.
Таким образом, при дискоскопии проводится качественная оценка
- контура нейроретинального кольца, его отсутствие (краевая экскавация) или тенденция к его прорыву к краю
- кровоизлияний на поверхности д.з.н.
- перипапиллярной атрофии
- сдвига сосудистого пучка
Количественная оценка
- соотношения экскавации к диску (Э/Д)
- соотношения нейроретинального кольца к диску
Для документирования состояния д.з.н. удобно использовать цветные фотографии, при отсутствии фундус - камеры можно использовать схематические рисунки. Кроме клинических методов обследования д.з.н., сегодня всё чаще используются методы, позволяющие провести качественную оценку состояния нервных структур. Это конфокальная сканирующая лазерная офтальмоскопия (гейдельбергский ретинальный томограф - HRT), сканирующая лазерная поляриметрия (GD) и оптическая когерентная томография (ОСТ). Необходимо подчеркнуть, что данные, полученные с помощью этих приборов, не следует трактовать как окончательный диагноз. Диагноз должен быть выставлен с учетом совокупности всех клинических данных, таких как состояние диска, поля зрения, ВГД, возраста и семейного анамнеза. Но в то же время, подтвержденное ухудшение состояния д.з.н. является важным прогностическим признаком прогрессирования глаукомы.



Комментариев 0