Подбор контактных линз у детей
Описание
Совершенствование средств контактной коррекции зрения привело к более широкому их применению у детей. В США, по данным литературы, линзы носят около 2 млн детей.
Подбор контактных линз детям школьного возраста не вызывает обычно каких-либо затруднений.
Определенные сложности при подборе контактных линз возникают у детей дошкольного возраста, особенно до 2-3 лет. Обычно в этом возрасте необходимость в контактной коррекции возникает при афакии, анизометропии, врожденной миопии, пороках развития глаза, например, аниридии, так как именно при этих состояниях требуется ранняя коррекция зрения с последующим плеопто-ортоптическим лечением.
Как показал клинический опыт, наилучшие условия для восстановления зрения создаются при проведении операции экстракции врожденной катаракты до 1 года жизни, а лучше - в первые месяцы. В настоящее время эту операцию проводят обычно на 3-4 месяц жизни ребенка, а некоторые офтальмологи рекомендуют оперировать уже в первые недели жизни. При экстракции врожденной катаракты в более поздние сроки обскурационная амблиопия может достигать высоких степеней и поддается лечению с большим трудом.
При афакии у маленьких детей оптимальным методом коррекции зрения, как указывалось выше, является раннее назначение контактных линз, так как другие, хирургические методы коррекции (ИОЛ, эпикератофакия), являются более рискованными и, кроме того, следует учитывать, что с возрастом у детей из-за изменения анатомо-оптических элементов глаза меняется рефракция, а это требует смены оптической силы корригирующего средства (Neuman D. et al, 1985).
Маленьким детям начинают подбор мягких контактных линз обычно через 7-14 дней после операции. При этом применяют линзы с 40-70% влагосодержанием (лучше использовать МКЛ 70% влагосодержания), диаметр линз от 11,0 до 14,0 мм, рефракция от 11,0 до 31,0 D, центральный радиус от 6,4 до 8,0 мм (чаще 7,0-7,3 мм), толщина в центре от 0,9 до 1,3 мм. Существуют специальные МКЛ для коррекции афакии у детей, например, Sauflon с базовым радиусом 7,5-7,8 мм, диаметром 13,7 мм, рефракцией от +20,0 до +35,0 D.
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
Обследование ребенка с целью определения параметров глаза для выбора оптимальной конструкции МКЛ (эхография, офтальмометрия, рефрактометрия) проводят в условиях наркоза или углубленного физиологического сна. По данным офтальмологического обследования С. Э. Аветисов с соавторами (1989) для расчета оптической силы МКЛ предлагает формулу:
R = 85,8 - 1,87 L - 0,67 К ,
где: R - оптическая сила линзы, необходимая для эмметропизации афакичного глаза для дали, D;
L - переднезадняя ось глаза, мм;
К - рефракция роговицы в центральной части, D.
Некоторые авторы для эмметропизации глаза рекомендуют использовать МКЛ с оптической силой больше необходимой на 1,0-2,0 D, чтобы создавать искусственную миопию на эту величину, так как маленькие дети чаще рассматривают предметы, расположенные вблизи от них. Окончательное решение об оптической силе МКЛ лучше принимать после рефрактометрии с линзой на глазу.
В настоящее время некоторые специалисты предлагают после экстракции врожденной катаракты назначать детям жесткие контактные линзы, которые лучше корригируют астигматизм, чем мягкие. Так, по данным L. Jones (1997), острота зрения при такой коррекции может достигать 0,9.
Решающую роль в ношении линз ребенком играют родители. Рекомендуется подробно объяснять им цель контактной коррекции зрения ребенка с афакией, обучить их манипуляциям с МКЛ вначале на собственных глазах, а затем на глазах ребенка. Термическую или химическую дезинфекцию линз рекомендуется проводить ежедневно. Учитывая особенности распорядка дня детей раннего возраста, в частности, постоянное чередование периодов бодрствования и сна, рекомендуется назначение высокогидрофильных МКЛ дневного режима ношения. Наблюдение специалиста за ребенком осуществляется каждые 3-4 месяца, причем рекомендуется при каждом приеме менять линзу, при необходимости изменяя ее параметры в связи с ростом глаза (уменьшать оптическую силу и увеличивать базовый радиус). Подобные замены линз проводят до 2-2,5-летнего возраста ребенка. Наблюдения показали, что, как правило, у детей, корригированных контактными линзами, отсутствуют выраженные изменения роговицы, лишь иногда временно может отмечаться эпителиопатия. На фоне контактной коррекции рекомендуется проводить плеоптическое лечение. Наиболее эффективным методом лечения амблиопии у детей до года является лазерплеоптика.
По данным литературы, у 20-50% детей с афакией, корригированных МКЛ в ранние сроки (до года), удается добиться остроты зрения 0,4 и выше, а у оперированных в первые 6 месяцев жизни этот процент еще выше.
Необходимость подбора контактных линз при анизометропии в более раннем возрасте определяется тем, что миопическая анизометропия нередко сопровождается амблиопией, нуждающейся в плеоптическом лечении, которое тем эффективнее, чем ранее оно начато.
При наличии астигматизма можно применять специальные МКЛ, например, диафрагмирующие линзы, с диафрагмой диаметром 1,5-2,0 мм в центре и периферическим светопоглощающим покрытием, что позволяет уменьшить аберрации и светорассеяние (Аветисов С. Э., Рыбакова Е. Г., 1998). Если же у ребенка имеется значительная степень астигматизма, необходимо постепенно приучать его к линзам, начиная с подбора МКЛ, которые лучше переносятся, а затем переходить к ЖКЛ.
Обучение детей старше 3-4 лет технике надевания и снятия контактных линз следует проводить при активном участии родителей. Следует отметить, что дети довольно быстро обучаются манипуляциям с линзой и максимальные сроки обучения не превышают 5-6 дней.
Как навсегда избавиться от очков, линз и проблем со здоровьем. Как научиться видеть на все 100%? Этому и многому другому Вас научит Майкл Ричардсон с программой "Видеть Без Очков", которая научит Вас управлять Естественными Оздоровительными Функциями Организма и поможет Вам вернуть утраченное здоровье и зрение. Нажмите здесь, чтобы навсегда избавиться от болезней.
При отборе детей для контактной коррекции миопической анизометропии следует иметь в виду конечную цель - повышение остроты зрения амблиопичного глаза и восстановление бинокулярного зрения.
Как показали исследования, наиболее эффективной контактная коррекция на фоне плеоптического лечения оказалась у детей в возрасте до четырех лет, когда острота зрения амблиопичного глаза повышалась в 3-5 раз при исходном визусе не ниже 0,2-0,3. Лечение с применением контактных линз у детей старше десяти лет при наличии амблиопии высокой степени в большинстве случаев оказывалось малоэффективным. Помимо возраста и исходных визуальных данных, имеет значение и степень анизометропии: максимальная анизометропия, при которой удавалось добиться повышения остроты зрения амблиопичного глаза - 12,0 D (Сорокина Р. С., 1976). Неблагоприятным признаком является наличие сходящегося косоглазия амблиопичного глаза.
Следует указать на то, что большое значение для прогноза успешности лечения амблиопии имеет исходная ретинальная острота зрения, которая определяет различительную способность сетчатки: чем она выше, тем лучше прогноз.
Таким образом, прогноз восстановления бинокулярных функций у детей дошкольного возраста с помощью ортоптических упражнений на фоне контактной коррекции наиболее благоприятен при исходной остроте зрения амблиопичного глаза более 0,2, степени анизометропии до 12,0 D.
Плеоптическое и ортоптическое лечение анизометропии у детей проводится на фоне контактной коррекции зрения. Плеоптическая терапия включает в себя засветы амблиопичного глаза, лазерплеоптику, окклюзию лучшего глаза и пр. Одним из эффективных методов окклюзии является подбор косметических линз (с затемненной зрачковой областью) на лучший глаз; можно применять сильные минусовые линзы (более 10,0 D). При нарушениях бинокулярного зрения ортоптическое лечение включает восстановление бифовеального слияния с помощью синоптофора, диплоптику, применение призм. При наличии косоглазия со значительной девиацией рекомендуется хирургическое лечение.
Диспансерное наблюдение за пациентом при плеопто-ортоптотерапии на фоне контактной коррекции зрения осуществляется раз в 1-2 месяца: проверяется состояние глаза, острота зрения, бинокулярные функции, состояние контактных линз по обычной методике.
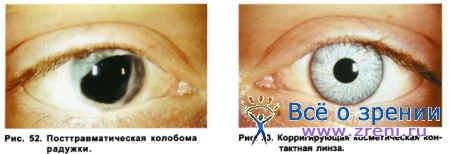
Одним из врожденных патологических изменений глаз является колобома радужной оболочки или полное ее отсутствие (аниридия). Это поражение глаз приводит к затруднениям или полной невозможности диафрагмирования света путем изменения величины зрачка, что в свою очередь может вызывать повреждение светом световоспринимающих элементов сетчатки и в конечном итоге привести к значительному снижению зрения. Попытка применения в этих случаях так называемых стенопеических очков (с диафрагмой) оказалась неэффективной, так как, во-первых, применение очков у детей раннего возраста вызывает большие затруднения, во-вторых, подобные очки вызывают резкое ограничение поля зрения, и дети от них отказываются.
Наиболее эффективным средством реабилитации детей с колобомой радужной оболочки или аниридией является применение специальных косметических контактных линз с пигментированной периферией и прозрачной центральной частью (искусственный зрачок) (рис. 52, 53).
Использование этих линз позволяет уменьшить светорассеяние на сетчатке и повысить остроту зрения, снять явления светобоязни. По данным литературы, использование таких косметических МКЛ у новорожденных позволяет сохранить высокую остроту зрения.
Интересным представляется предложение применять у детей при птозе с целью профилактики амблиопии, при наличии противопоказаний к операции, линзы с выступом на передней поверхности для поддержки верхнего века (Аветисов С. Э., Рыбакова Е. Г., 1998).
Адаптация глаза к высокогидрофильным МКЛ или к линзам пролонгированного ношения у детей проводится по следующей схеме: в первую неделю назначается ежедневное ношение линз (первый день - 4 часа, второй - 6 часов, третий - 12 часов, четвертый и пятый до 16 часов). При хорошей переносимости линз на шестой день назначают ношение линз на сутки. В последующие дни возможно круглосуточное ношение линз в течение пяти дней, затем суточный перерыв. Диспансерное наблюдение за пациентами с афакией осуществляется сначала раз в неделю, затем раз в месяц, в дальнейшем - раз в три месяца с заменой линз, с учетом уменьшения ее оптической силы и увеличения базового радиуса (при необходимости). Кроме того, осуществляется периодическая дезинфекция и очистка линз.
Таким образом, контактные линзы являются эффективным методом терапии при тех состояниях глаз, которые сопровождаются амблиопией и нарушением бинокулярного зрения и должны быть включены как обязательный компонент в плеопто-ортоптическое лечение при врожденной миопии, аниридии, афакии у детей.
---
Статья из книги: Контактная коррекция зрения | Киваев А.А., Шапиро Е.И.



Комментариев 0