Роговица ? Часть 2

Содержание:
Описание
↑ Заболевания роговицы
В связи с тем что роговица является частью наружной капсулы глаза, она подвергается воздействию всех неблагоприятных факторов внешней среды. Особенностями строения, анастомозирования и иннервации краевой петлистой сети сосудов вокруг роговицы объясняется ее быстрая ответная реакция на развитие патологического процесса в склере, конъюнктиве, радужке и цилиарном теле. В конъюнктивальной полости, сообщающейся через слезные пути с полостью носа, всегда содержится микрофлора. Достаточно малейшей травмы эпителия роговицы, чтобы открылись входные ворота для инфекции.
Роговица легко вовлекается в патологический процесс и медленно выходит из него, так как она не имеет сосудов. Все обменные процессы в роговице замедлены.
Среди разнообразных видов патологии роговицы основное место занимают воспалительные заболевания (кератиты) и дистрофии. Кроме того, роговица подвергается травмам и ожогам. Опухоли роговицы развиваются редко.
Согласно данным статистики, из всех больных, приходящих на амбулаторный прием, у каждого четвертого имеется заболевание роговицы. Социальное значение болезней роговицы объясняется не только высокой частотой развития, но и длительностью лечения, частыми рецидивами, а также снижением остроты зрения. Болезни роговицы являются одной из главных причин слепоты и слабо-видения.
Для диагностики патологии роговицы используют метод наружного осмотра, бокового освещения. Максимальную информацию о локализации очага воспаления, глубине его залегания, характере инфильтрации и реакции наружных тканей можно получить при исследовании светового среза роговицы при биомикроскопии с достаточным увеличением. Важное значение имеет исследование чувствительности роговицы. Причина поражения роговицы может быть внутри организма. Ее нужно установить, и тогда лечение, направленное на устранение причины заболевания, в сочетании с местной терапией будет максимально эффективным.
↑ Воспалительные заболевания роговицы — кератиты
Особенностями строения роговицы и отсутствием сосудов объясняется наличие общих субъективных и объективных симптомов при развитии в ней воспалительных процессов разной этиологии как экзогенного, так и эндогенного происхождения. В ответ на любое раздражение роговицы появляется характерная триада субъективных симптомов — светобоязнь, слезотечение и блефароспазм, к которым часто присоединяется ощущение инородного тела под веком. Все это обозначается как роговичный синдром, являющийся важным защитным механизмом глаза, в котором благодаря сложной иннервации участвуют веки и слезная железа.
В том случае, если раздражение роговицы вызвано попавшей соринкой, то слезная жидкость смывает инородное тело, очищает рану и дезинфицирует ее благодаря лизоциму, содержащемуся в этой жидкости. После удаления инородного тела прекращается слезотечение, уменьшается светобоязнь, но может оставаться ощущение инородного тела, если есть дефект эпителия. Любая шероховатость поверхности роговицы ощущается как инородное тело под веком.
Жалобы на боли в глазу появляются при эрозировании поверхности роговицы. Они могут иррадиировать по всей половине головы.
К объективным симптомам кератита относятся покраснение глаза (перикорнеальной инъекция сосудов), воспалительная инфильтрация (очаговая или диффузная), изменение всех свойств роговицы в зоне воспаления и врастание новообразованных сосудов.
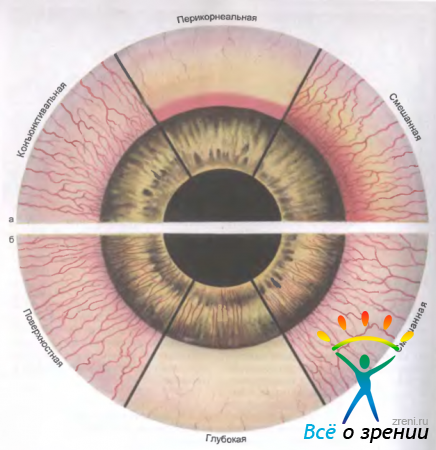
Перикорнеальная инъекция сосудов — ранний и постоянный симптом воспаления роговицы, обусловленный раздражением глубоких сосудов краевой петлистой сети. Она проявляется в виде розово-синюшного венчика вокруг роговицы. Покраснение всегда диффузное. Отдельные сосуды не просматриваются даже при биомикроскопии В зависимости от величины очага воспаления перикорнеальная инъекция сосудов может окружать роговицу со всех сторон или проявляться только в секторе поражения роговицы. В тяжелых случаях она приобретает сине-фиолетовую окраску (рис. 11.6).
Рис. 11.6. Разновидности инъекции сосудов переднего отрезка глаза и неоваскуляризации роговицы. а — виды инъекции сосудов переднего отрезка глаза; б — виды неоваскуляризации роговицы.
К перикорнеальной инъекции может присоединиться раздражение конъюнктивальных сосудов, тогда возникает смешанная гиперемия сосудов глазного яблока.
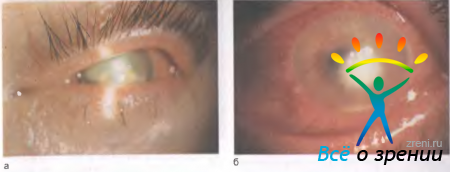
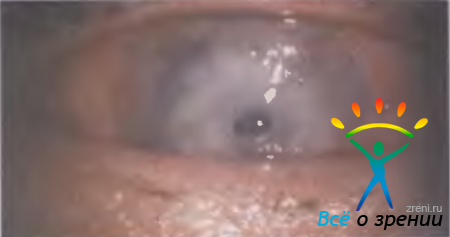
Первая стадия воспалительного процесса в роговице начинается с клеточной инфильтрации и чаще имеет очаговый характер. Инфильтраты могут располагаться на любом участке и на разной глубине. Они могут иметь правильные округлые очертания в виде точек, монеток, форму диска или веточки дерева либо любую другую форму. В острой фазе воспаления границы очага всегда нечеткие из-за отека окружающих тканей. Цвет инфильтрата зависит от его клеточного состава При малой инфильтрации лейкоцитами очаг имеет серый цвет. В тех случаях, когда гнойная инфильтрация усиливается, очаг приобретает желтоватый оттенок или желтую окраску (рис. 11.7).
Рис. 11.7. Кератит. а — триада симптомов: светобоязнь, слезотечение и блефароспазм; б — гнойный инфильтрат в роговице, смешанная инъекция сосудов глазного яблока, гипопион.
В норме роговица гладкая, блестящая, прозрачная, сферичная и высокочувствительная. В зоне очага воспаления изменяются все свойства роговицы: поверхность становится неровной, шереховатой вследствие вздутия и слущивания эпителия, пропадает зеркальный блеск, нарушается прозрачность. В процессе рубцевания крупных дефектов роговицы утрачивается сферичность поверхности. Чувствительность роговицы может снижаться, вплоть до полного отсутствия. Повышение чувствительности отмечается редко, в основном при токсико-аллергических заболеваниях. Изменение чувствительности роговицы может отмечаться не только в больном, но и в парном глазу.
Через несколько дней от начала воспаления в сторону инфильтрата врастают сосуды. На первом этапе они играют положительную роль, так как способствуют заживлению роговицы, однако впоследствии, несмотря на то что сосуды частично запустевают, они приводят к значительному снижению остроты зрения. При поверхностно расположенных инфильтратах ярко-красные сосуды конъюнктивы переходят границу лимба, древовидно ветвятся и направляются к инфильтрату под покровом эпителия (см. рис. 11.6, б). При биомикроскопии в них виден ток крови. Это — поверхностная неоваскуляризация. Воспалительные процессы, глубоко проникающие в ткани роговицы, сопровождаются врастанием склеральных и эписклеральных сосудов. Это — глубокая неоваскуляризация роговицы. Она имеет характерные признаки. Глубокие сосуды проходят в средних и глубоких слоях стромы, с трудом пробираются между роговичными пластинами, не ветвятся, имеют вид щеточки или параллельно идущих ниточек. Яркость окраски и рисунка сосудов затушевывается толстым слоем отечных роговичных пластин, расположенных над ними.
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
В некоторых случаях врастают поверхностные и глубокие сосуды — смешанная неоваскуляризация роговицы.
Вторая стадия воспалительного процесса в роговице — некроз тканей в центральной части инфильтрата, эрозирование и изъязвление поверхности. Течение процесса в этой стадии зависит от его этиологии, патогенности возбудителя, общего состояния организма, проводимого лечения и других факторов. В патогенезе кератитов важное значение имеет состояние общего и местного иммунитета. В одних случаях язва роговицы может ограничиваться зоной первичного поражения, в других — быстро распространяется в глубину и ширину и за несколько часов может расплавить всю роговицу. Дно язвы может быть чистым или покрыто гнойным экссудатом, края язвы — ровными или набухшими, инфильтрированными. Наличие одного подрытого края с нависающим козырьком свидетельствует о прогрессировании процесса в данном направлении.
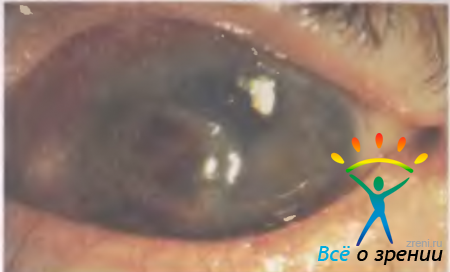
По мере отторжения некротических масс очищаются дно и края язвы, наступает период регрессии, воспалительный процесс переходит в третью стадию: усиливается неоваскуляризация роговицы, края язвы сглаживаются, дно начинает выполняться белесой рубцовой тканью. Появление зеркального блеска свидетельствует о начале процесса эпителизации. Если нет уверенности в том, что эпителизация завершилась, на роговицу наносят каплю колларгола или флюоресцеина: дефекты эпителия приобретут коричневый или оранжевый цвет (рис. 11.8).
Рис. 11.8. Кератит. Дефект эпителия окрашен колларголом в коричневый цвет.
Когда дефект полностью покрывается эпителием, лечебный режим постепенно сокращают.
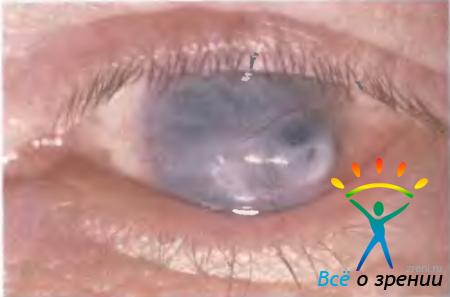
Исходы кератитов неодинаковы. Существенное значение имеет глубина распространения воспалительного процесса. Поверхностные эрозии и инфильтраты, не доходящие до боуменовой оболочки, заживают, не оставляя следа. После заживления более глубоких инфильтратов образуются дефекты в виде фасеток разной величины и глубины. Дно их закрывается соединительнотканным рубцом разной степени плотности и глубины залегания. От локализации рубца зависит острота зрения. Любое помутнение в периферическом отделе роговицы не оказывает влияния на остроту зрения и является лишь косметическим дефектом. Центрально расположенные рубцы всегда вызывают снижение зрения. Различают три вида помутнений: облачко, пятно и бельмо.
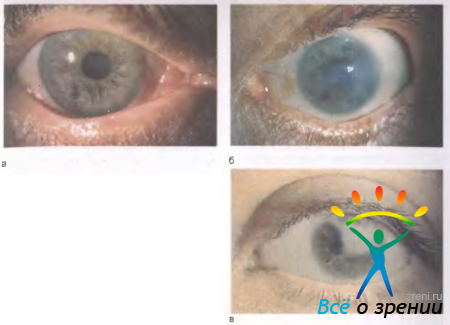
Облачко (nubecula) — тонкое полупрозрачное ограниченное помутнение сероватого цвета, не видимое невооруженным глазом. Однако при расположении облачка точно по центру роговицы зрение незначительно ухудшается (рис. 11.9, а).
Рис. 11.9. Виды помутнений роговицы. а — облачко; б — пятно; в — бельмо.
Пятно (macula) — более плотное ограниченное помутнение беловатого цвета. Его видно при наружном осмотре. Такое помутнение приводит к значительному снижению остроты зрения (рис. 11.9, б).
Бельмо (leucoma) — плотный толстый непрозрачный рубец роговицы белого цвета. Он вызывает резкое снижение остроты зрения вплоть до полной утраты предметного зрения в зависимости от размеров бельма и соотношения его с площадью зрачка (рис. 11.9, в).
Глубокие язвы способны расплавить роговицу вплоть до внутренней эластической мембраны. Она остается прозрачной, но под действием внутриглазного давления выбухает вперед в виде пузырька (descemetocele; рис. 11.10).
Рис. 11.10. Десцеметоцеле.
Такая грыжа десцеметовой оболочки не только является помехой для зрения, но и несет угрозу перфорации роговицы. Прободение язвы обычно завершается образованием грубого бельма, сращенного с радужкой (leucoma corneае adherens). При истечении внутриглазной жидкости радужка смещается к прободному отверстию и тампонирует его. Передняя камера при этом сокращается или отсутствует. Сращения радужки с роговицей называют передними синехиями. Впоследствии они могут послужить причиной развития вторичной глаукомы. Если произошло ущемление радужки в перфорационном отверстии, она может мешать формированию плотного рубца, в результате чего образуется фистула роговой оболочки (рис. 11.11).
Рис. 11.11. Фистула роговицы.
Под действием повышенного внутриглазного давления истонченные бельма, спаянные с радужной, могут растягиваться, образуя выпячивания над поверхностью роговицы (рис. 11.12)
Рис. 11.12. Стафиломы роговицы
— стафиломы (staphyloma corneae).
Последствия кератитов становятся еще более тяжелыми, если воспалительный процесс переходит на склеру, радужку и цилиарное тело.
Классификация кератитов. Известно большое количество этиологических факторов возникновения кератитов. Выделяют две основные группы кератитов — экзогенные и эндогенные.
К экзогенным относят:
- бактериальные, в том числе Посттравматические и связанные с заболеваниями придатков глаза (конъюнктивы, век и слезных органов);
- вирусные (аденовирусный эпидемический кератоконъюнктивит, трахоматозный паннус);
- грибковые (актиномикоз, аспергиллез).
В группу эндогенных кератитов относят:
- инфекционные, вызванные специфическими инфекциями (сифилис, туберкулез, бруцеллез, малярия, лепра и др.);
- вирусные (герпетические, эпидемический кератоконъюнктивит, коревые, оспенные);
- нейрогенные (нейропаралитический, рецидивирующая эрозия роговицы);
- авитаминозные и гиповитаминозные;
- невыясненной этиологии (розацеа-кератит, рецидивирующая эрозия, нитчатый кератит).
Диагностика кератита в большинстве случаев не вызывает затруднений. Роговица доступна осмотру, поэтому не требуются сложные исследования, к тому же при кератите имеются характерные субъективные и объективные симптомы. Значительно сложнее определить этиологию процесса. С этой целью используют специальные лабораторные методы, чтобы подтвердить или исключить причину воспалительного процесса, установленную на основании особенностей клинического течения кератита.
Перикорнеальная инъекция сосудов в сочетании с роговичным синдромом всегда указывает на наличие воспаления в переднем отрезке глаза. Необходимо провести дифференциальную диагностику между кератитом и иридоциклитом. Если в роговице нет помутнений, она гладкая, блестящая, сферичная и не нарушена ее чувствительность, кератит исключают. Труднее разобраться, если в этом глазу уже был кератит. Старое помутнение отличается от свежего очага воспаления тем, что оно имеет четкие границы, не выбухает, а, наоборот, может быть тоньше окружающих участков роговицы, имеет гладкую, блестящую поверхность, пронизано вялыми, полузапустевшими сосудами, отсутствует перикорнеальная инъекция сосудов.
Важным дифференциально-диагностическим симптомом кератита является снижение чувствительности в здоровых участках роговицы и в парном глазу. Это свидетельствует о наличии герпетического или нейрогенного кератита. Для кератитов, вызванных различными экзогенными факторами, характерно острое начало с обязательным поражением поверхностных слоев роговицы, некрозом инфильтрата, образованием эрозий и язв роговицы разной глубины и протяженности, поэтому экзогенные кератиты в некоторых классификациях называют поверхностными. В отличие от экзогенных эндогенные воспаления роговицы характеризуются более вялым и длительным течением. Инфильтрация может быть разлитой или локальной, располагается преимущественно в глубоких слоях. Поверхностные слои не изъязвляются. Такие кератиты называют глубокими.
При поверхностных кератитах с открытой, эрозированной поверхностью всегда требуется экстренная помощь.
↑ Экзогенные (поверхностные) кератиты
Бактериальный кератиты обычно проявляются в виде ползучей язвы. Чаще всего ее вызывает пневмококк, иногда — стрептококки и стафилококки, содержащиеся в застойном содержимом слезного мешка и конъюнктивальной полости. Непосредственным провоцирующим фактором обычно бывает травма — внедрение инородного тела, случайные царапины веткой дерева, листом бумаги, выпавшей ресницей. Часто небольшие повреждения остаются незамеченными. Для внедрения кокковой флоры достаточно минимальных входных ворот.
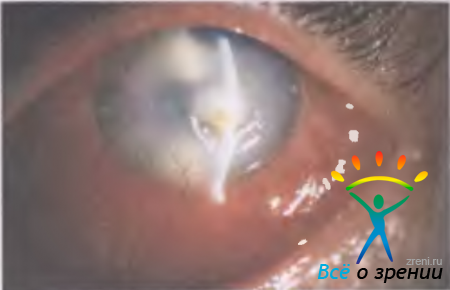
Болезнь начинается остро: появляются слезотечение, светобоязнь, больной не может самостоятельно открыть глаз, беспокоят сильные боли в глазу. При осмотре выявляют перикорнеальную инъекцию сосудов, желтоватый инфильтрат в роговице. После его распада образуется язва, склонная к распространению. В то время как один ее край эпителизируется, другой остается инфильтрированным, подрытым в виде кармана (рис. 11.13).
Рис. 11.13. Ползучая язва роговицы. Подрытый прогрессирующий край направлен книзу. Снизу в роговицу входят новообразованные сосуды.
За несколько дней язва может занять значительную площадь роговицы. В воспалительный процесс быстро вовлекаются радужка и цилиарное тело, усиливаются боль в глазу и перикорнеальная инъекция, появляются симптомы, характерные для иридоциклита. Ползучая язва часто сопровождается образованием гипопиона — осадка гноя в передней камере с ровной горизонтальной линией (рис. 11.14).
Рис. 11.14. Язва роговицы. Гипопион.
Наличие фибрина во влаге передней камеры приводит к склеиванию радужки с хрусталиком. Воспалительный процесс "ползет" не только по поверхности, но и вглубь вплоть до десцеметовой оболочки, которая дольше всего противостоит литическому действию микробных ферментов. Нередко образуется десцеметоцеле, а затем и перфорация роговицы. Возбудитель ползучей язвы проникает в переднюю камеру, существенно осложняя течение воспалительного процесса. В ослабленном организме и при недостаточном лечении микробы проникают в задний отдел глаза, вызывая очаговое или разлитое гнойное воспаление в стекловидном теле (эндофтальмит) или расплавление всех оболочек глаза. При появлении очагов инфекции в стекловидном теле показано срочное удаление гнойного содержимого из полости глаза (Витрэктомия) с промыванием ее антибиотиками, что позволяет сохранить глаз как косметический орган, а иногда и остаточное зрение.
В тех случаях, когда после перфорации роговицы воспалительный процесс стихает, начинает формироваться грубое бельмо роговицы, обычно сращенное с радужкой.
При ползучей язве долго отсутствуют врастающие сосуды. С появлением неоваскуляризации процесс рубцевания идет быстрее.
Профилактику экзогенного кератита необходимо проводить при любой, даже незначительной травме роговицы: попала соринка, ресница, случайная легкая царапина. Для того чтобы эрозия роговицы не стала входными воротами для инфекции, достаточно закапать в глаз любые антибактериальные глазные капли 2—3 раза в день, а на ночь положить за веко глазную мазь с антибиотиками. Так же следует поступить, оказывая первую помощь пациенту, у которого выявлен поверхностный кератит, только инстилляции антибактериальных капель нужно проводить каждый час, до тех пор, пока больной не попадет на прием к специалисту. Если диагноз кератита поставлен на приеме у врача-окулиста, сначала берут мазок содержимого конъюнктивальной полости или соскоб с поверхности роговичной язвы, чтобы выявить возбудителя заболевания и определить его чувствительность к антибактериальным препаратам, затем назначают лечение, направленное на подавление инфекции и воспалительной инфильтрации, улучшение трофики роговицы. Для подавления инфекции используют антибиотики: левомицетин, неомицин, канамицин (капли и мазь), ципромед, окацин. Выбор противомикробных препаратов и их сочетание зависят от вида возбудителя и его чувствительности к лекарственным средствам.
В тяжелых случаях сульфаниламидные препараты и антибиотики вводят под конъюнктиву или парабульбарно, соблюдая рекомендованные дозировки.
С целью профилактики иридоциклита назначают инстилляции мидриатиков. Частота их закапывания индивидуальна и зависит от выраженности воспалительной инфильтрации и реакции зрачка.
Стероидные препараты назначают местно в период рассасывания воспалительных инфильтратов после того, как эпителизируется поверхность язвы. В это время эффективны препараты, содержащие антибиотик широкого спектра действия и глюкокортикоид (гаразон). Наряду с этими препаратами применяют ингибиторы протеолиза, иммунокорректоры, антигистаминные и витаминные препараты местно и внутрь, а также средства, улучшающие трофику и процесс эпителизации роговицы (баларпан, тауфон, солкосерил, актовегин, карнозин, этаден и др.).
Бактериальные кератиты чаще всего заканчиваются формированием более или менее плотного бельма в роговице. При центральном расположении помутнения проводят восстановительное хирургическое лечение не ранее чем через год после стихания воспалительного процесса.
Краевые кератиты возникают при воспалительных заболеваниях век, конъюнктивы и мейбомиевых желез. Непосредственным толчком к развитию воспаления в роговице может быть микротравма или разрушающее действие токсинов конъюнктивального секрета. Существует предположение, что краевые инфильтраты и язвы возникают из-за нарушения питания роговицы (особенно у пожилых людей) вследствие сдавления краевой петлистой сети валиком отечной конъюнктивы глазного яблока.
При затянувшихся конъюнктивитах по краю роговицы сначала появляются едва заметные серые точки, которые быстро превращаются в узелки. При своевременном лечении они быстро рассасываются, не оставляя следа. В других случаях узелки сливаются в сплошной краевой полулунный инфильтрат, склонный к изъязвлению. Краевые язвы характеризуются обильной неоваскуляризацией от сосудов краевой петлистой сети, но, несмотря на это, они долго не заживают. После рубцевания иногда остаются довольно грубые помутнения, но они не оказывают влияния на функции глаза.
Лечение должно быть направлено на устранение причины заболевания, в остальном оно такое же, как при других язвах роговицы.
Грибковые кератиты развиваются редко, их вызывают плесневые, лучистые и дрожжевые грибы. Заражение происходит после незначительных повреждений роговицы, чаще в сельской местности. Возможен перенос грибов из кожных очагов в глаз. Первые симптомы появляются быстро — уже на 2—3-й день после травмы. Воспалительный очаг чаще локализуется в поверхностных слоях.
В глубокие слои грибы могут проникнуть вместе с ранящим предметом. Если инородное тело в течение длительного периода времени остается в роговице, может развиться ползучая язва со всеми свойственными ей симптомами и последствиями.
В клинической картине грибковых поражений роговицы отмечаются характерные особенности. Уже на основании внешнего вида инфильтрата можно предположить грибковую природу заболевания. Субъективные симптомы и перикорнеальная инъекция сосудов выражены слабо при наличии довольно большого очага поражения в роговице. Характерна белая или желтоватая окраска очага воспаления, имеющего четкие границы. Поверхность его сухая, зона инфильтрации похожа на солевой инкру-стат, иногда она бугристая или творожистая, как будто состоит из крупинок и слегка выступает над поверхностью роговицы. Очаг обычно окружен ограничительным валиком инфильтрации. Клиническая картина может быть как бы застывшей в течение нескольких дней или даже 1 — 2 нед. Однако изменения постепенно нарастают. Валик инфильтрации вокруг очага начинает разрушаться, ткань роговицы некротизируется. В это время весь белый сухого вида очаг может отделиться самостоятельно или легко снимается скребцом. Под ним открывается углубление, которое медленно эпителизируется, а впоследствии замещается бельмом. Для грибковых кератитов характерно отсутствие неоваскуляризации. Ползучие язвы грибковой природы обычно сочетаются с гипопионом. Возможны и перфорации роговицы с образованием грубого бельма, сращенного с радужкой, хотя это нехарактерно для грибкового кератита. В материале, полученном из очага воспаления, при микроскопическом исследовании обнаруживают плотное переплетение нитей плесневого или друзы лучистого гриба.
Несмотря на то что в типичных случаях клиническая картина грибкового кератита имеет довольно заметные особенности, достоверная этиологическая диагностика не всегда бывает простой, так как наряду с характерными наблюдаются и другие проявления грибкового кератита. Кроме того, грибы могут осложнить течение бактериального кератита в некротической стадии воспаления. Они хорошо размножаются в тканях, в которых слабо выражены окислительные процессы. В связи с этим при всех торпидно протекающих кератитах необходимо провести исследование некротического материала на наличие грибов. При подозрении на грибковый кератит стероиды не применяют, так как они активизируют рост грибов. Творожистый центральный участок в очаге воспаления удаляют скребцом, очищают дно и края острой ложечкой, затем тушируют 5 % спиртовым раствором йода. Удаленный материал подвергают исследованию.
При лечении грибковых кератитов назначают внутрь интраконазол или кетоконазол, нистатин или другие препараты, к которым чувствителен конкретный вид грибов. Местно используют инстилляции амфотерицина, нистатина, сульфадимизина и актинолизата (при актиномикозе). Интраконазол назначают по 200 мг внутрь 1 раз в сутки в течение 21 дня. С целью предотвращения развития побочной инфекции применяют сульфаниламиды в каплях, глазные мази с антибиотиками. При длительном упорном течении грибковых кератитов с расположением очага воспаления в центральном отделе роговицы показана лечебная послойная кератопластика.
↑ Эндогенные (глубокие) кератиты
Паренхиматозный кератит при врожденном сифилисе расценивают как позднее проявление общего заболевания. Кератит обычно развивается в возрасте от 6 до 20 лет, но известны случаи возникновения типичного паренхиматозного кератита и в раннем детстве, и в зрелом возрасте. В течение длительного периода времени глубокий стромальный кератит считали проявлением туберкулеза, и только с появлением методов серологической диагностики было установлено, что причина заболевания — врожденный сифилис. Почти у всех больных паренхиматозным кератитом (80—100 %) реакция Вассермана положительная. В настоящее время полную триаду симптомов врожденного сифилиса (паренхиматозный кератит, изменение передних зубов и глухота) обнаруживают редко, но всегда, кроме болезни глаз, выявляют какие-либо другие проявления основного заболевания: изменение костей черепа, носа, дряблость и складчатость кожи лица, гуммозные остеомиелиты, воспаления коленных суставов.
Что касается патогенеза этого заболевания, он также достаточно сложен. Известно, что основным звеном патогенеза сифилитического воспаления является васкулит, а в роговице нет сосудов. В настоящее время точно установлено, что паренхиматозный кератит у плода и новорожденного вызывают спирохеты, проникшие в роговицу в период внутриутробного развития, когда в ней имелись сосуды. Другой патогенез у позднего врожденного стромального кератита, развивающегося уже при отсутствии сосудов: это анафилактическая реакция роговицы.
В конце периода внутриутробного развития, когда редуцируются сосуды, происходит сенсибилизация ткани роговицы к продуктам распада спирохет. Вследствие этого в первые два десятилетия жизни при активизации врожденного сифилиса, когда в крови повышена концентрация продуктов распада спирохет, любой провоцирующий фактор (травма, простудные заболевания) приводит к развитию анафилактической реакции в роговице. Существуют и другие данные, свидетельствующие о том, что сифилитический кератит вызывается особой формой фильтрующихся спирохет.
Воспалительный процесс начинается с появления малозаметных точечных очагов в периферическом отделе роговицы, чаще в верхнем секторе. Субъективные симптомы и перикорнеальная инъекция сосудов выражены слабо. Количество инфильтратов постепенно увеличивается, они могут занимать всю роговицу. При наружном осмотре роговица кажется диффузно мутной, наподобие матового стекла. При биомикроскопии видно, что инфильтраты залегают глубоко, имеют неодинаковую форму (точки, пятна, полоски); располагаясь в разных слоях, они накладываются друг на друга, вследствие чего создается впечатление диффузной мути. Поверхностные слои, как правило, не повреждаются, дефекты эпителия не образуются. Оптический срез роговицы может быть утолщен почти в 2 раза.
Выделяют 3 стадии течения воспалительного процесса. Продолжительность периода начальной инфильтрации 3—4 нед. Он сменяется стадией неоваскуляризации и распространения патологического процесса по площади роговицы. К первым инфильтратам подходят глубокие сосуды, способствующие рассасыванию помутнений, а рядом с ними появляются новые очаги воспаления, к которым тоже через 3—4 нед подходят щеточки глубоких сосудов. Таким образом процесс медленно распространяется от периферии к центру. Около лимба помутнения рассасываются, но увеличивается количество сосудов, идущих к новым очагам в центре. К концу этого периода вся роговица пронизана густой сетью глубоких сосудов. При этом может возникнуть и поверхностная неоваскуляризация.
Во II стадии заболевания обычно появляются симптомы иридоциклита, усиливается перикорнеальная инъекция сосудов, стушевывается рисунок радужки, сокращается зрачок, появляются преципитаты, которые трудно рассмотреть за тенью инфильтратов роговицы.
Прогрессирование заболевания продолжается 2—3 мес, затем наступает III стадия — период регрессии, длительность которого 1—2 года. В течение этого периода, начиная с периферии, роговица становится прозрачной, запустевает и исчезает часть сосудов, однако острота зрения долго не восстанавливается, так как центральный отдел очищается в последнюю очередь.
После перенесенного паренхиматозного кератита в строме роговицы на всю жизнь остаются следы запустевших и отдельные полузапустевшие сосуды, очаги атрофии в радужке и хориоидее. У большинства пациентов острота зрения восстанавливается до 0,4—1,0, они могут читать и работать.
При выявлении у ребенка паренхиматозного кератита необходима консультация венеролога не только ребенку, но и членам его семьи.
Паренхиматозный кератит при приобретенном сифилисе. Заболевание развивается крайне редко, бывает односторонним со слабовыраженными симптомами. Васкуляризация роговицы и ирит обычно отсутствуют. Восстановительный процесс может стихнуть, не оставив следов. Дифференциальную диагностику проводят с диффузным туберкулезным кератитом.
Гуммозный кератит — это очаговая форма воспаления, редко наблюдающаяся при приобретенном сифилисе. Гумма всегда располагается в глубоких слоях. Процесс осложняется притом или иридоциклитом. При распаде очага может образоваться язва роговицы. Эту форму кератита необходимо дифференцировать от глубокого очагового туберкулезного кератита.
Лечение проводят совместно венеролог и офтальмолог, так как основным заболеванием и причиной возникновения кератита является сифилис.
Специфическое лечение не предотвращает развития паренхиматозного кератита на втором глазу, однако существенно снижает частоту рецидивов. Больным назначают пенициллин, бициллин, новарсенол, миарсенол, бийохинол, осарсол, препараты йода по имеющимся схемам, десенсибилизирующие и витаминные препараты.
Местное лечение направлено на рассасывание инфильтратов в роговице, профилактику иридоциклита и случайных эрозий роговицы. Для предотвращения развития иридоциклита назначают инстилляции мидриатиков 1 раз в день или через день под контролем расширения зрачка. При возникновении ирита количество инстилляций увеличивают до 4—6 раз в день (1 % раствор атропина сульфата). Если образовались спайки и зрачок не расширяется, используют электрофорез с атропином, капли и турунды с адреналином (1:1000). Хороший лечебный эффект дают кортикостероиды (дексазон, дексаметазон) в виде под конъюнктивальных инъекций и инстилляций. В связи с тем что лечение проводят в течение длительного периода времени (1—2 года), необходимо чередовать препараты в пределах одной группы лекарств и периодически отменять их. Введение мидриатиков также необходимо прекращать на несколько дней. Если зрачок самостоятельно не сокращается, применяют миотики. Как только зрачок сузился, его снова расширяют. Такую процедуру называют гимнастикой радужки. Она предотвращает сращение обездвиженного широкого зрачка с хрусталиком.
В период регрессии назначают капли и мази, улучшающие трофику и предотвращающие образование эрозий роговицы.
Продолжение в следующей статье: Роговица ? Часть 3
----
Статья из книги: Глазные болезни | Копаева В.Г.




Комментариев 0