Подбор контактных линз при кератоконусе
Описание
Кератоконус - тяжелое прогрессирующее заболевание, при котором острота зрения может снизиться до 0,02-0,03. Контактные линзы являются, по существу, единственным эффективным и безопасным средством реабилитации этих больных. Но из-за значительной деформации роговицы при кератоконусе подбор контактных линз особенно сложен.
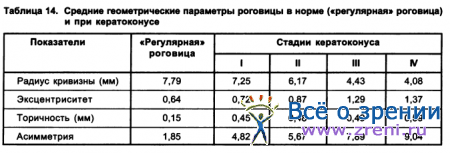
Офтальмометрия в развитых стадиях кератоконуса малоинформативна и нередко не позволяет получить точные данные не только о всей корнеальной поверхности, но даже о радиусе центральной зоны. Поэтому фотокератометрия или компьютерная кератография являются, по существу, методами оценки топографии роговицы при кератоконусе. Результаты проведенных исследований показали, что корнеальные радиусы во всех зонах меньше (т. е. роговица «круче») по сравнению с регулярными роговицами. Так, в центре средний радиус составляет 5,9 мм, а на периферии (в зоне R9) - 7,0 мм.
Торичность во всех зонах более выражена, чем в норме. Асимметрия роговицы при кератоконусе более выражена по сравнению с «регулярными» роговицами, что объясняется смещением вершины конуса по отношению к геометрическому центру роговицы. Фотокератометрические данные позволяют оценить количественно указанное смещение, угол которого колеблется от 0° до 25°.
Кератоконус в своем развитии проходит несколько стадий. В начальной стадии роговица близка к нормальной, в терминальных стадиях она резко деформирована. Фотокератометрические исследования показали, что по мере прогрессирования заболевания отмечается изменение топографических показателей от I к IV стадии (по классификации M. Amsler): уменьшается радиус в области 1-13 колец, увеличивается асферичность во всех зонах, увеличивается смещение вершины конуса, что приводит к увеличению асимметрии роговицы.
В табл. 14 представлены результаты анализа фотокератометрических исследований при различных стадиях кератоконуса в сравнении с параметрами «регулярной» роговицы.
В I и II стадиях кератоконуса эксцентриситет роговицы меньше 1,0, как и в случае «регулярной» роговицы. Поэтому математической моделью большинства роговиц с кератоконусом I - II стадий, как и «регулярных», является поверхность II порядка с эксцентриситетом менее 1,0 - эллипсоид. При кератоконусе III - IV стадий эксцентриситет почти в 90% случаев превышает 1,0 и математической моделью для этих роговиц является поверхность II порядка с указанным эксцентриситетом - гиперболоид.
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
Кератоконус отличается по расположению вершины. Различают: островершинный, туповершинный, пикообразный, пикообразный атипичный, низковершинный, низковершинный атипичный. И по форме вершины: ниппельной, овальной и глобусной (Абугова Т.Д., Блосфельд В. Б., 1998). Так, низковершинный кератоконус отличается отклонением вершины конуса от центра роговицы на 20° и более, пикообразный - характеризуется выраженной центральной асферичностью и т.д.
J. Soper (1972) одним из первых предложил для коррекции кератоконуса специальные ЖКЛ, в которых центральный радиус был более крутым по сравнению с радиусом роговицы в зоне конуса, на периферии ЖКЛ была более плоская (стандартный радиус 7,5 мм). Основной принцип этой коррекции - линза не должна касаться вершины конуса. Современный принцип подбора ЖКЛ при кератоконусе основан на индивидуальных особенностях конической деформации роговицы.
Как видно из таблицы, корнеальная торичность в большинстве случаев не превышает 0,5 мм, что делает возможным применение осесимметричных контактных линз для коррекции кератоконуса. С учетом этого разработаны параметры типовых ЖКЛ, вошедшие в «Таблицы технологических и контрольных параметров типовых жестких роговичных контактных линз для коррекции кератоконуса» (1985 г.).
При небольшой степени конической деформации роговицы рекомендуется использовать осесимметричные линзы, но с уменьшенным диаметром оптической зоны (6,0; 5,5 мм), что обеспечивает «контурную» посадку линзы. Однако при развитых стадиях кератоконуса конструкция линз должна принципиально отличаться от конструкций, применяемых в случае «регулярных» роговиц (рис. 50).
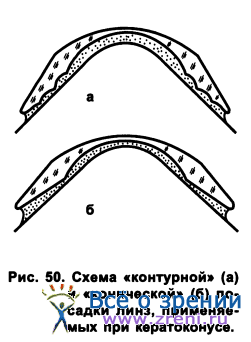
В этих случаях попытка применения «контурного» принципа приводит к тому, что слезный зазор становится излишне большим и неравномерным. При оттоке слезной жидкости из подлинзового пространства происходит как бы «оседание» линзы и затрудняется приток новой порции слезы. В ряде случаев это может привести к существенному уменьшению давления в подлинзовом пространстве, резкому ограничению подвижности линзы, появлению корнеального отека.
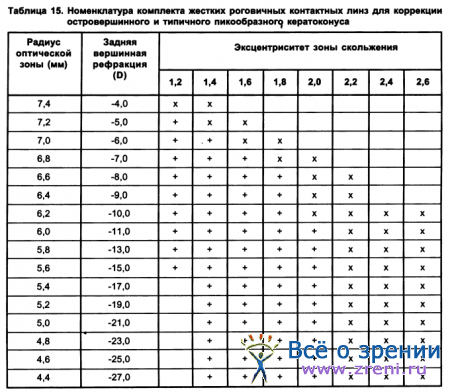
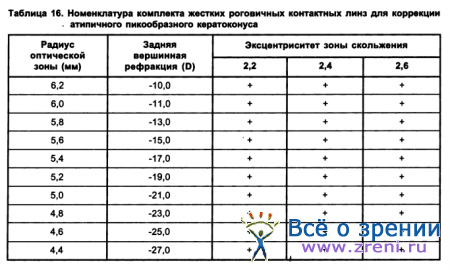
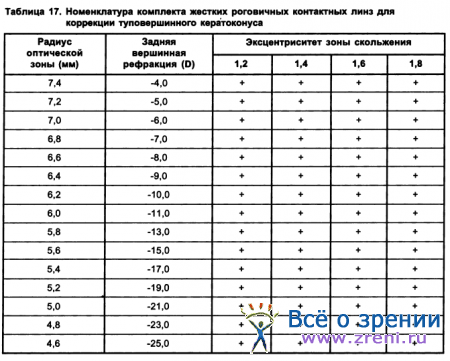
Были определены составы пробных наборов ЖКЛ для коррекции кератоконуса (табл. 15, 16, 17) (Киваев А. А. с соавт., 1990).
В табл. 15 приводятся данные о комплекте ЖКЛ из 200 линз, из них 100 с общим диаметром 9,5 мм и 100 с общим диаметром 8,5 мм. Все линзы имеют диаметр оптической зоны 6,0 мм. Знаком «+» обозначены линзы, применяемые для коррекции островершинного кератоконуса, знаком «х» помечены линзы, необходимые для коррекции пикообразного кератоконуса.
В табл. 16 приводятся данные о комплекте ЖКЛ из 30 линз с диаметром 7,5 мм и диаметром оптической зоны 6,0 мм.
В табл. 17 приводятся данные о комплекте ЖКЛ из 120 линз, из них 60 - с общим диаметром 9,5 мм и 60 - с общим диаметром 8,5 мм. У всех линз диаметр оптической зоны 7,0 мм.
Как навсегда избавиться от очков, линз и проблем со здоровьем. Как научиться видеть на все 100%? Этому и многому другому Вас научит Майкл Ричардсон с программой "Видеть Без Очков", которая научит Вас управлять Естественными Оздоровительными Функциями Организма и поможет Вам вернуть утраченное здоровье и зрение. Нажмите здесь, чтобы навсегда избавиться от болезней.
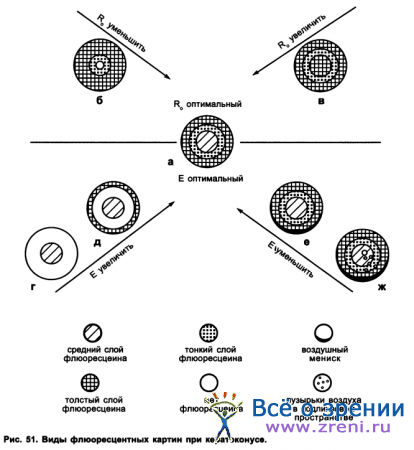
Методика подбора контактных линз при кератоконусе с помощью предложенной системы основывается на общих принципах. На основании обследования больного определяют геометрические параметры пробной контактной линзы, с которой начинают подбор. В более развитых стадиях заболевания применяют ЖКЛ с большим эксцентриситетом. С помощью флюоресцеинового теста, пользуясь схемой, указанной на рис. 51, уточняют параметры ЖКЛ.
Определение по традиционной методике оптической силы ЖКЛ у пациентов с кератоконусом нередко встречает затруднения, что связано со значительным изменением состояния аккомодационного аппарата. Поэтому рекомендуются приемы для релаксации аккомодации, например, так называемый «стеклянный атропин»: в пробной контактной линзе с дополнительной очковой линзой определяют максимальный визус, затем производят «затуманивание» зрения, путем приставления положительного стекла начиная с +6,0 D и в течение 5-10 минут постепенно уменьшают силу очкового стекла до получения максимальной остроты зрения. Подобный метод позволяет избежать ошибок при выборе оптической силы ЖКЛ при кератоконусе.
Применяются для коррекции кератоконуса и МКЛ. Так, J. Soper (1980) применял МКЛ с диаметром 14,0 мм и базовым радиусом круче радиуса вершины конуса. N. Siviglia (1988) предложил специальные МКЛ (Ni-Cone), которые имеют три зоны и постепенно укручаются к периферии.
По результатам фотокератометрического исследования пациентов с кератоконусом в 1990 г. А. А. Киваевым с соавт. была предложена методика подбора МКЛ при этом заболевании. Для этого был разработан специальный набор, номенклатура которого включает три типа мягких линз: К1В, К2В, К3В, где цифрами обозначена степень асферичности внутренней поверхности линзы. Тип 2 - наиболее «плоские» линзы, тип 3 - наиболее «крутые» линзы, тип 1 - средняя асферичность (промежуточный между типами 2 и 3). Линзы всех типов имеют общий диаметр 15,0 мм, толщину 0,5 мм, наружный диаметр оптической зоны 8,0 мм, ширину лентикуляра 1,5 мм. Для каждого типа МКЛ имеются линзы с внутренним радиусом от 8,2 до 7,8 мм (с шагом 0,2) и рефракцией от -1,0 до -15,0 D (с шагом 1 D). Оценка положения МКЛ на глазу производится по обычной методике, при этом подвижность линзы должна быть 0,5-0,8 мм. При необходимости производят замену линзы на более соответствующий данному глазу тип и рефракцию. В соответствующих таблицах приведены технологические параметры МКЛ (в сухом состоянии), необходимые при изготовлении линз.
Т.Д. Абугова, В. Б. Блосфельд (1998) предлагают принцип конструирования линз, основанный на измерении формы роговицы в 30 точках с помощью топогометра-офтальмометра фирмы «Carl Zeiss». Форму задней поверхности ЖКЛ выбирают по указанной методике с отступлением от формы роговицы, увеличивая зазор между ними в зависимости от расстояния от оси роговицы и топографии корнеальной поверхности. Радиус кривизны вершины линзы при этом пропорционален усредненному радиусу роговицы в центре и степени изменения асферичности от центра к периферии. Так, например, для роговиц с немонотонным увеличением асферичности, выбирают линзы с меньшим общим диаметром. Указанные линзы характеризуются общепринятыми параметрами: радиусом оптической зоны, асферичностью зоны скольжения (эксцентриситетом), общим диаметром и диаметром оптической зоны.
Для указанной системы подбора линз при кератоконусе разработан компьютерный метод расчета параметров роговицы и соответствующей контактной линзы. Конструктивные параметры искомой линзы и ее оптическая сила уточняются с помощью пробного набора линз, состоящего из 51 газопроницаемой ЖКЛ и 9 МКЛ.
В ряде случаев при коррекции кератоконуса применяется система «Piggy-back», т.е. комбинация МКЛ и ЖКЛ (Soper J., 1980).
Следует указать на то, что подбор ЖКЛ при кератоконусе чрезвычайно сложен и трудоемок даже в начальных стадиях заболевания, не говоря уже о далеко зашедших и терминальных. При этом надо учитывать, что в поздних стадиях заболевания нередко наблюдаются эпителиопатии, что значительно ухудшает переносимость линз, делает их опасными для больного, вследствие возможности развития эрозии и даже язв роговицы. Поэтому возникает вопрос о сквозной кератопластике, показанием к которой является непереносимость контактных линз, невозможность достижения адекватной остроты зрения. Однако эта операция представляет собой серьезное вмешательство и у части больных по разным причинам не может быть произведена. У таких пациентов возможна попытка уменьшения деформации роговицы с помощью термокератопластики (ТКП) и лазер-кератопластики.
Для ТКП применяется специальный прибор, который состоит из аппликатора и терморегулятора (Киваев А. А., Бабич Г. А., Абугова Т.Д., 1979). Температура на аппликаторе может устанавливаться в диапазоне от 60 до 130 °С. Обычно 6-8 аппликаций наносится в зоне вершины конуса, что приводит к ее уплощению и увеличивает вероятность подбора контактных линз. ТКП затруднена при помутнениях корнеальной стромы, эпителиальных дефектах. Уплощения вершины кератоконуса можно добиться и с помощью инфракрасного лазера (Слонимский Ю.Б., 1993).
---
Статья из книги: Контактная коррекция зрения | Киваев А.А., Шапиро Е.И.



Комментариев 0