Осложнения при ношении контактных линз
Описание
При ношении контактных линз могут возникать осложнения, связанные с механическим повреждением роговицы, токсико-аллергическими и гипоксическими реакциями, инфекционными заболеваниями.
Основными причинами осложнений обычно являются нарушение пациентом режима ношения линз, несоблюдение правил хранения и обработки линз, правил гигиены; повреждение линз; образование на них отложений; токсическое действие дезинфицирующих и очищающих растворов. Реже осложнения наблюдаются из-за ошибок врача, в частности, из-за неправильного подбора линз, невыявленных исходных патологических изменений роговицы (особенно ее эпителия) (Киваев А.А., Лапина Л.А., 1998).
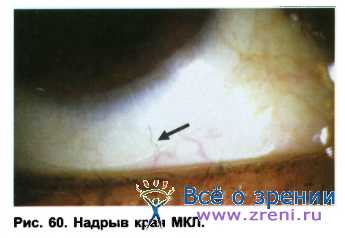
Поверхностный кератит обычно возникает в процессе ношения линз при плохом качестве их поверхности (царапины, плохо отполированное переходы, надрывы края линзы и пр.) (рис. 60). Он может быть вызван неправильным подбором и чрезмерным давлением линзы на участки роговицы (например, окрашенная окружность на роговице при «крутых» ЖКЛ или дугообразные поверхностные повреждения эпителия при так называемых «жестких веках»).
При механических повреждениях глаза вследствие ношения контактных линз при биомикроскопии роговицы с флюоресцеином в начальных стадиях отмечается «пятнистость» роговицы в верхней или нижней частях, протекающая бессимптомно. Нередко при биомикроскопии в «темном поле» (отраженный свет) выявляются микроцисты.
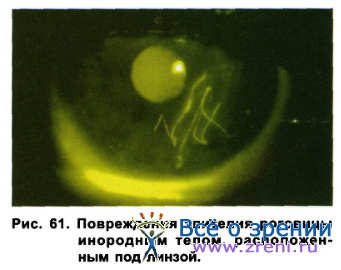
При наличии инородного тела, попавшего в подлинзовое пространство, на роговице наблюдаются типичные поверхностные повреждения эпителия в виде линий (рис. 61).
При неправильно подобранных газопроницаемых ЖКЛ, особенно при длительном их ношении, эрозии роговицы чаще наблюдаются на «трех и девяти часах», вследствие плохого обмена слезы именно в этих корнеальных участках. В этих случаях необходимо изменить конструкцию линзы. Некоторые больные, вопреки инструкции, начинают носить линзы с первого дня по 10-12 часов и даже непрерывно в течение нескольких дней, что приводит, как правило, к эрозиям роговицы.
Основными симптомами эрозий, в том числе поверхностного точечного кератита, является слезотечение, фотофобия, «затуманивание» зрения. Обычно после прекращения ношения линзы корнеальная эрозия через 1-2 дня эпителизируется. Для ускорения заживления эрозии и профилактики осложнений рекомендуются дезинфицирующие и кератопластические средства. Однако следует учесть, что даже поверхностные повреждения роговицы могут приводить к тяжелым осложнениям. Несвоевременное и неадекватное лечение повреждений роговицы может способствовать возникновению в ней инфильтратов, стойких корнеальных помутнений, образованию язвы роговицы и перфорации, приводящих к стойким корнеальным помутнениям. Основные мероприятия, рекомендуемые при механических повреждениях роговицы, сводятся к следующим: при незначительных эпителиальных повреждениях следует прекратить ношение линз, выявить и устранить причину корнеальных повреждений и провести необходимое медикаментозное лечение.
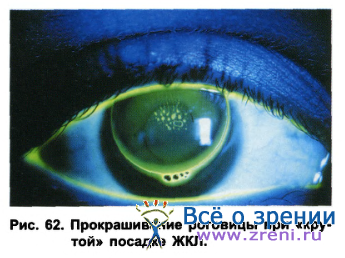
В случае попадания воздушных пузырьков в подлинзовое пространство, при неправильно подобранной форме линзы (рис. 62), рекомендуется модифицировать форму или сменить тип линзы (например, применить торическую линзу вместо осесимметричной).
В случае более серьезных осложнений, например, при наличии корнеальных инфильтратов (рис. 63), требуется проведение более длительного лечения с применением кератопластических средств, антибиотиков (до 2-3 недель), при псевдоптеригиуме следует изменить тип линз (МКЛ вместо ЖКЛ).

Аллергические реакции со стороны глаз обычно связаны с непереносимостью химических средств очистки и стерилизации МКЛ, реже - полимерных материалов, из которых изготовлены линзы. Аллергизирующими факторами могут являться также органические, белковые и слизистые отложения на мягких линзах. Аллергическая реакция является ответом на воздействие какого-либо антигена, например, в белковых отложениях на поверхности МКЛ. У лиц с повышенной чувствительностью в ответ на воздействие антигена вырабатываются IgE антитела, которые связываются с тучными клетками. При повторном воздействии антигена тучные клетки разрушаются, высвобождая сильнодействующий активный медиатор гистамин, который и определяет появление аллергических реакций. Сенсибилизация к антигену может занимать 7-10 дней.
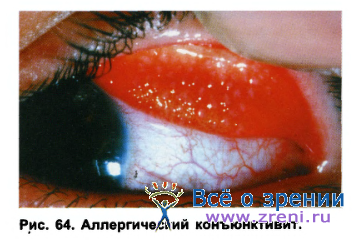
Так называемый контактный аллергический конъюнктивит, который развивается в ответ на местное воздействие какого-либо агента, например, очищающих растворов для МКЛ, отложений на линзах, характеризуется гиперемией бульбарной слизистой (иногда наблюдается хемоз конъюнктивы), зудом, слизистым отделяемым (рис. 64).
Появление аллергических реакций в первые дни применения линз в виде раздражения, покраснения глаз может быть связано с остатками консерванта в линзах из растворов для очистки и хранения. В этих случаях рекомендуется выдержать линзы в физрастворе в течение суток, применять растворы для хранения без консервантов (Roth Н., 1978; Poggio Е. et al, 1993).
У носителей МКЛ нередко появляется и так называемый гигантский папиллярный конъюнктивит. Указанная патология локализуется обычно в тарзальной конъюнктиве (чаще на верхнем веке). Продолжительность инкубационного периода может составлять от 3 недель до 4 лет. Частота появления этого заболевания при применении МКЛ дневного ношения оценивается разными авторами от 1,8 до 15%. При использовании МКЛ плановой замены и ЖКЛ папиллярный конъюнктивит встречается реже. Клинически гигантский папиллярный конъюнктивит проявляется в наличии слизистого отделяемого, ощущении инородного тела под веками.
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
На конъюнктиве верхнего века наблюдаются папиллярные образования, являющиеся, в основном, скоплением лимфоцитов, тучных клеток, эозинофилов, базофилов, которые постепенно увеличиваются в числе и размерах; слизистая утолщается, местами появляется ее васкуляризация. На вершине сосочка может появляться инфильтрат, который впоследствии способен рубцеваться, после чего конъюнктива приобретает белесый цвет. На роговице также могут наблюдаться точечное прокрашивание и инфильтраты. Патогенез заболевания связан с отложениями на МКЛ, которые вызывают механическую травму конъюнктивы, нарушая защитный эпителиальный покров, что приводит к воспалительным поражениям слизистой и иммунологическим изменениям.
Появление анафилактической реакции так называемого немедленного типа зависит от появления антител к иммуноглобулинам класса Е. Это приводит к дегрануляции тучных клеток и высвобождению медиаторов воспаления. Антигенным стимулом, вероятно, являются отложения протеинов и липидов на линзе, а также консерванты, содержащиеся в очищающих растворах. Имеет значение так называемая аллергическая реакция замедленного типа, напоминающая классическую туберкулиновую кожную реакцию на Т-лимфоциты. Некоторые авторы указывают на значение дисфункции мейбомиевых желез в этиопатогенезе папиллярного конъюнктивита. При диагностике указанного осложнения рекомендуется биомикроскопия тарзальной конъюнктивы в синем свете после инстилляции флюоресцеина. При этом краска скапливается в основании сосочков, облегчая диагностику.
Предложена классификация гигантского папиллярного конъюнктивита. Нулевая стадия характеризуется, в основном, субъективными ощущениями (дискомфорт при ношении линз, зуд), конъюнктива почти нормальная. Для I стадии характерна гиперемия конъюнктивы верхнего века, зуд. При II и III стадии отмечаются гиперемия слизистой, появление на ней сосочков. IV стадия характеризуется появлением крупных сосочков, их рубцеванием, появлением слизи в слезе, обильными отложениями на линзе, непостоянством остроты зрения, гиперемией лимба, прокрашиванием роговицы (N. Efron, 1999).
При лечении описываемого заболевания рекомендуется переход от МКЛ к ЖКЛ, переход на МКЛ (лучше с большим Dk/t) из другого материала, на котором меньше наблюдается отложений, более частый режим замены линз. Ослабить симптоматику может также более частая очистка линз. Следует уделять внимание лечению заболеваний мейбомиевых желез. Местно рекомендуется применять дезинфицирующие и антиаллергические средства. Препараты, уменьшающие явления аллергии, по механизму действия делятся на два типа - блокирующие действие медиаторов воспаления (например, гистамина) и препятствующие выходу гистамина из тучных клеток, стабилизирующих их. К первым относится кларитин, зиртек, натрий-кромолин и пр., к последним - лодоксамид, аломид и пр.
Из медикаментов следует также рекомендовать местное применение 1% раствора супрофена (ингибитор синтеза простагландинов); мягкие стероиды (например, преднизолон). Прогноз заболевания благоприятный: симптомы исчезают через 1-2 недели после прекращения ношения линз; полное исчезновение сосочков наблюдается через несколько недель, даже месяцев. Следует учесть, что после выздоровления пациенты в большинстве случаев хотят продолжить ношение линз. Данный вопрос решается в зависимости от степени выраженности процесса и успешности лечения. Но следует иметь в виду, что у пациентов, перенесших указанный конъюнктивит, может ухудшиться переносимость мягких линз.
Рекомендуется дифференциальная диагностика сосочков от фолликулов, которые, как правило, наблюдаются при вирусных и хламидиозных поражениях. Сосочки характеризуются обычно пирамидальной структурой, нередко на поверхности видны рубцовые изменения. При весеннем катаре, когда также регистрируются сосочки, они гигантского размера, нередко наблюдается птоз.
Могут наблюдаться токсические конъюнктивиты и поражения роговицы как реакция на очищающие и дезинфицирующие растворы, в состав которых входит тимеросал или хлоргексидин, которые абсорбируются в МКЛ, реже - как реакция на материал, из которого изготовлена линза. Иногда, в нарушение инструкции, пациенты надевают МКЛ, очищенные с помощью перекиси водорода, забыв перед надеванием линз провести нейтрализацию перекиси.
Клинически указанные поражения могут проявляться в эпителиальном отеке роговицы, сопровождающемся снижением остроты зрения, появлением микроцист, цветных гало, фотофобии. Нередко наблюдается маргинальный или поверхностный точечный кератит. Иногда эти изменения протекают бессимптомно и выявляются только при биомикроскопии. При этом характерно отсутствие зуда, типичного для аллергических поражений.
В последнее время у пациентов, применяющих МКЛ, описано новое осложнение - корнеоцилиарное раздражение или так называемый верхний лимбический кератоконъюнктивит (рис. 65).
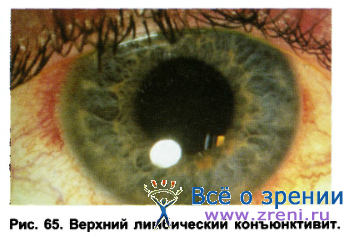
У пациентов через некоторое время после ношения линз появляются жалобы на зуд, жжение в глазах, дискомфорт при применении линз, снижение остроты зрения, чувство «присутствия линзы» после ее снятия с глаза, фотофобия. Клинически в верхней части роговицы отмечается микропаннус, точечные помутнения в боуменовой мембране, папиллярные образования в верхней части тарзальной конъюнктивы, цилиарная инъекция. Возможно, это реакция глаз на дезраствор, содержащий тимеросал. Токсический фактор может сочетаться с механическим повреждением роговицы. Рекомендуется отменить на время ношение МКЛ, сменить растворы для очистки линз, закапывать стероидосодержащие препараты (например, софрадекс).
Аллергическим проявлением являются так называемые стерильные инфильтраты в строме роговицы с интактной эпителиальной поверхностью или точечным кератитом. Эти образования диаметром 1-1,5 мм могут быть единичными или множественными.
При токсических поражениях роговицы рекомендуется отменить на время (не менее чем на 48 часов) ношение линз, заменить средства ухода за МКЛ на менее токсичные, подобрать линзы с большей кислородопроницаемостью, уменьшить время ношения линз.
Инфекционные поражения глаз возникают при нарушениях правил личной гигиены, ухода и стерилизации контактных линз, нарушении графика ношения линз, что может приводить к внедрению в МКЛ микроорганизмов, грибков, вирусов.
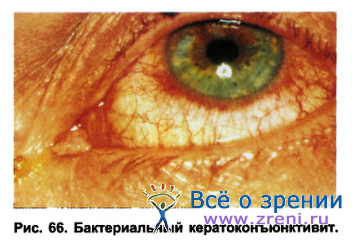
Указанные осложнения клинически проявляются в развитии чаще всего бактериального, реже вирусного, грибкового конъюнктивита или кератита (рис. 66).
Грозным осложнением является язва роговицы, которая сопровождается острой болью, светобоязнью и пр. и нередко требует стационарного лечения (рис. 67).

Примерно в половине случаев изъязвления роговицы вызываются синегнойной палочкой. Грибковые поражения глаз у носителей контактных линз встречаются редко. Следует указать на то, что это опасное осложнение встречается примерно в 10 раз чаще при применении не предназначенных для непрерывного ношения МКЛ (Schein О. et al, 1994).
Особое внимание в последнее время привлекает так называемый акантамебный кератит. Акантамеба - амеба, свободно живущая в воде, почве. Поражения роговицы могут возникать при попадании акантамебы непосредственно в глаз. В большинстве случаев (60-85%) глазной амебиаз связан с контактной коррекцией. Возможно, специфические условия, возникающие при ношении контактных линз (например, повышение температуры в подлинзовом пространстве, микротравмы корнеального эпителия), способствуют развитию инфекции (Illingworth С. et al, 1995). Клинически акантамебиаз глаз чаще проявляется в виде дисковидного или кольцевого стромального кератита, протекающего длительное время с чередованием ремиссий и обострений, нередко приводящих к увеиту, склериту, помутнению роговицы. Иногда наблюдается радиальный кератит с инфильтрацией вдоль корнеальных нервов.
Диагноз должен быть подтвержден с помощью лабораторных методов (обычно исследуется соскоб роговицы). Для лечения местно применяются антибиотики, которые инсталлируются ежечасно (гентамицин, неомицин, рифамицин, амфотерицин В и др.), хлоргексидин, кортикостероиды, противогрибковые средства (кетоконазол, миконазол), в последнее время успешно применяется бигуанид полигексаметилена, изотионат пропамидина (Майчук Ю. Ф., 1988; Волков В. В. с соавт., 1994).
Для профилактики инфекционных заболеваний глаз при пользовании контактными линзами рекомендуется тщательное соблюдение правил гигиены и стерилизации линз, периодическая инстилляция бактерицидных средств (альбуцид, левомицетин и пр.).
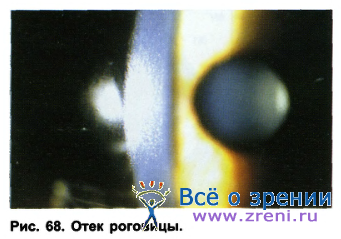
Причиной гипоксических осложнений обычно является нарушение корнеального метаболизма из-за недостаточного снабжения роговицы кислородом. Как отмечалось, корнеальный отек наблюдается и после сна, обычно он не превышает 3%. Причиной отека роговицы является, наряду с гипоксией, наличие ацидоза, гипотонии тканей, декомпенсация корнеального ионного насоса. Чаще всего эти патологические изменения возникают при неправильно подобранной форме контактной линзы, например, слишком «крутой» ее посадке, что приводит к нарушению нормального обмена слезы в подлинзовом пространстве, или увеличении сроков ношения линз в период адаптации свыше предписанного врачом. Клинически гипоксия проявляется вначале в появлении микроцист, протекающих бессимптомно, затем возникает корнеальный стромальный отек, что приводит к увеличению толщины роговицы, «затуманиванию» и снижению остроты зрения, ухудшению переносимости линз (рис. 68).
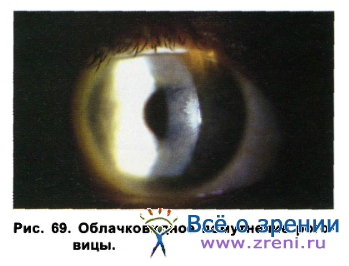
Отмечено, что при дневном ношении линз отек роговицы приводит к увеличению ее толщины на 2-6%, при круглосуточном ношении - на 7-15%. Помимо этого наблюдаются лимбальный отек, гиперемия лимба, так называемая «пятнистость», проявляющаяся при окраске флюоресцеином, микроцисты в роговице. При биомикроскопическом исследовании роговицы обычно наблюдаются полосы (стрии), которые видны как темные линии в заднем отделе стромы, что объясняется разобщением коллагеновых волокон. Кроме того, могут наблюдаться стромальные складки - изгибы в задних слоях стромы. При значительном отеке отмечается помутнение роговицы (потеря прозрачности стромы) (рис. 69).
При длительном применении контактных линз может наблюдаться истончение стромы роговицы, наступающее вследствие уменьшения способности кератоцитов к синтезу новой ткани.
Как навсегда избавиться от очков, линз и проблем со здоровьем. Как научиться видеть на все 100%? Этому и многому другому Вас научит Майкл Ричардсон с программой "Видеть Без Очков", которая научит Вас управлять Естественными Оздоровительными Функциями Организма и поможет Вам вернуть утраченное здоровье и зрение. Нажмите здесь, чтобы навсегда избавиться от болезней.
N. Efron (1998) различает в корнеальном отеке 4 стадии:
1. Отек не превышает 4% и диагностируется с помощью пахиметрии.
2. Отек до 5-7%, при котором наблюдаются 1-3 стрии (отмечается чаще утром при пользовании МКЛ постоянного ношения).
3. Отек более 8%, при котором наблюдается до 10 складок и 5-14 стрий.
4. Отек до 15%, при котором резко снижается острота зрения вследствие корнеального помутнения.
Прогноз при корнеальном отеке обычно благоприятный, даже значительно выраженный отек исчезает в течение 7 дней (после лечения и прекращения применения линз).
При пользовании МКЛ и ЖКЛ в течение многих лет, вследствие хронической гипоксии роговицы и гиперкапнии, у некоторых пациентов может наблюдаться корнеальная декомпенсация и эндотелиальная дисфункция (полимегатизм и полиморфизм эндотелиальных клеток, снижение барьерной функции эпителия, повышенный риск появления кератита), проявляющаяся в хроническом отеке роговицы. Субъективно эти явления выражаются в непереносимости линз, монокулярной диплопии, снижении зрения.
Серьезным осложнением, наблюдающимся обычно при длительном ношении МКЛ, представляется появление новообразованных сосудов в роговице как реакция на гипоксию (рис. 70).
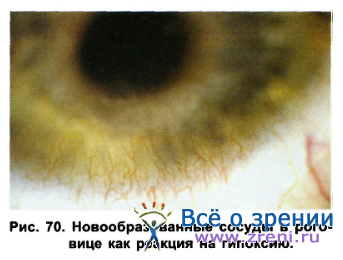
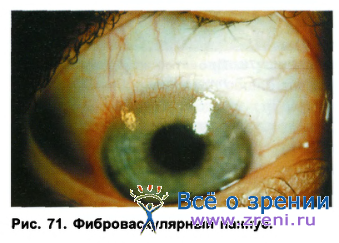
Протекает это осложнение бессимптомно и выявляется обычно при биомикроскопии. Можно выделить три стадии этих изменений. На первом этапе наблюдается расширение краевой петлистой сосудистой сети, сопровождающееся отеком корнеального эпителия. Мелкие сосуды начинают прорастать в роговицу, образуя артериолы и капилляры. Вторая стадия характеризуется усилением перикорнеальной инъекции, наблюдается расширение конъюнктивальных сосудов, ампулообразные их изменения, проникновение сосудов в строму роговицы (на 1-2 мм), между сосудами появляются анастомозы, заметна складчатость в десцеметовой оболочке, которая при биомикроскопии выявляется в виде горизонтальных и вертикальных полос. И, наконец, в третьей стадии появляются паннусообразные изменения в роговице, характеризующиеся врастанием ткани с сосудами между эпителием и боуменовой мембраной. Вначале наблюдается микропаннус, характеризующийся регенерацией ткани не более чем на 2 мм от лимба. Позднее появляется фиброваскулярный паннус, клинически проявляющийся как пучок сосудов, инвазирующий в роговицу чаще в верхнем лимбе (рис. 71). Нередко отмечаются геморрагии в перилимбальной области, изменения в корнеальном эндотелии.
Для объяснения корнеальной неоваскуляризации были предложены различные теории:
• Гипоксическая теория - известно, что недостаток кислорода вызывает неоваскуляризацию в различных органах. Однако в некоторых тканях при гипоксии новообразования сосудов не происходит.
• Теория накопления молочной кислоты, которая может накапливаться в роговице при ношении контактных линз.
• Отечная теория - в экспериментах показано, что при стромальном отеке может возникать неоваскуляризация. Однако этиологическая роль корнеального отека в новообразовании сосудов оспаривается многими авторами.
• Теория повреждения корнеальной стромы, чему способствует прорастание ее сосудами. Следует указать на то, что в экспериментах не отмечено размягчение стромы при ношении контактных линз.
• Теория ангиогенного торможения - в роговице имеются некие гипотетические факторы, тормозящие прорастание сосудов в роговицу. При контактной коррекции эти ингибиторы ангиогенеза разрушаются. Эта теория практически не доказана.
• Вазостимулирующая теория, согласно которой в роговице появляются вазостимулирующие факторы, вызывающие неоваскуляризацию.
• Неврологическая теория - васкулярный корнеальный ответ объясняется снижением нервных влияний, что доказывается уменьшением чувствительности роговицы при ношении контактных линз.
N. Efron (1998) приводит модель неоваскуляризации роговицы при контактной коррекции, в которой участвуют почти все вышеперечисленные факторы, главный из которых - гипоксия корнеальной ткани - приводит к отеку и размягчению стромы, травмирует эпителий, высвобождает ферменты, способствует появлению вазостимуляторов.
Для оценки указанной патологии следует принимать во внимание то, что для лиц, носящих ЖКЛ, ширина прорастания лимбальных сосудов является формальной величиной равной 0,4 мм; для лиц, носящих МКЛ в дневном режиме - 0,6 мм, в пролонгированном режиме - 1,4 мм.
Для профилактики гипоксических осложнений и особенно неоваскуляризации следует использовать МКЛ, обладающие высоким Dk/t. Установлено, что минимальное значение Dk/t, которое не вызывает корнеального отека, составляет для линз дневного ношения 24 единицы и для линз постоянного ношения - 87. Для минимизации гипоксического отека и гиперкапнического ацидоза необходимо увеличить подвижность линзы для исключения венозного застоя, возникающего вследствие сдавления линзой лимбальной области, и уменьшить толщину линзы. Возможна фенестрация ЖКЛ (на периферии), что улучшает слезообмен и повышает снабжение роговицы кислородом. При появлении начальных симптомов неоваскуляризации и дефектов эпителия следует временно прекратить ношение линз. В дальнейшем рекомендуется уменьшить время ношения МКЛ, сменить тип мягких линз (применять ультратонкие линзы; линзы специально предназначенные для длительного ношения, обеспечивающие высокую кислородопроницаемость) или перейти на ношение ЖКЛ. Возможно медикаментозное лечение - кортикостероиды, которые тормозят процесс неоваскуляризации. При значительной неоваскуляризации следует на длительное время прекратить ношение МКЛ пока сосуды не исчезнут из зрачковой зоны. Если новообразованные сосуды не исчезают или неоваскуляризация возобновляется после повторного применения линз, следует вообще отказаться от них.
Примерно в 10% случаев после 1-6 месяцев ношения МКЛ у пациентов появляются жалобы на сухость в глазах, особенно после снятия линз, на постоянное ощущение инородного тела, жжение, резь в глазах, светобоязнь, ухудшение зрительной работоспособности из-за колебания остроты зрения (особенно к концу рабочего дня). Изменяется посадка линз (линзы как бы прилипают к верхнему веку).
Клиническим проявлением этих жалоб является гиперемия, локальный отек бульбарной конъюнктивы. В нижнем конъюнктивальном своде скапливается слизь и дегенеративные клетки эпителия.
При биомикроскопии наблюдаются отечная, шероховатая роговица с эпителиальными микродефектами (окрашиваемыми флюоресцеином, однако эти эрозии медленно эпителизируются и обычно через 2-3 месяца вновь рецидивируют), поверхностная васкуляризация, т. е. развивается роговично-конъюнктивальный ксероз или синдром «сухих» глаз, обусловленный дисфункцией слезных и мейбомиевых желез (рис. 72).
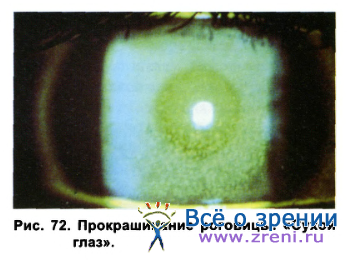
Эти явления в подавляющем большинстве случаев объясняются наличием ранее недиагностируемых микропризнаков синдрома «сухих» глаз, МКЛ провоцируют дальнейшее развитие заболевания. Снижение слезопродукции и дисфункция мейбомиевых желез, в свою очередь, приводят к возрастанию величины осмолярности слезы, снижению секреции муцинов и липидов, которые способствуют дегидратации эпителиальных клеток роговицы и конъюнктивы, снижению влагосодержания в МКЛ и развитию вышеуказанных симптомов.
Если у пациента появляются вышеперечисленные жалобы (как следствие - плохая переносимость МКЛ), необходима коррекция рассмотренного состояния. Известно, что в принципе оно может быть купировано путем инстилляции увлажняющих капель, повышающих стабильность слезной пленки (искусственная слеза). Однако в состав большинства из них входят консерванты (хлорбутанол, бензалконий хлорид), которые сами вызывают в ряде случаев токсическую эпителиопатии), поэтому рекомендуют растворы, свободные от консервантов.
Установлено, что при синдроме «сухих» глаз достаточно эффективным является ношение МКЛ 60-80% влагосодержания с инстилляциями полидеза, гемодеза, полиглюкина, лакрисина на контактные линзы 5-6 раз в день. Клинический эффект, вызванный инстилляциями гемодеза, продолжается 90 минут, полиглюкина и лакрисина -40-50 минут. В результате наблюдений за такими пациентами установлено, что в 60% случаев систематическая инстилляция способствует полному исчезновению симптоматического синдрома «сухих» глаз.
Наиболее часто изменения в переднем отрезке глаза регистрируются в возрасте 30-40 лет и у пациентов старше 60 лет. Подобная возрастная градация объясняется тем, что пациенты первой группы чаще нарушают гигиенический режим, а у пожилых пациентов чаще наблюдаются механические повреждения роговицы, так как они хуже манипулируют линзой при ее надевании и снятии.
Следует указать, что при нормальном процессе адаптации глаза к линзам могут наблюдаться симптомы, которые не надо смешивать с осложнениями: небольшие изменения остроты зрения, незначительный дискомфорт, слезотечение, слабое покраснение бульбарной конъюнктивы, преходящая сухость глаз.
Одной из наиболее важных врачебных задач является умение оценить жалобы пациентов, определить их причину и принять соответствующие меры. Выше описывалась симптоматика осложнений, их этиология и необходимые мероприятия. Приводим в обобщенном виде основные симптомы и причины их возникновения.
Снижение остроты зрения может наблюдаться при неправильно подобранной диоптрийной силе линзы, ее смещении, при отложениях на линзах, отеке роговицы, папиллярном конъюнктивите.
Дискомфорт (жжение в глазах, ощущение песка, боли, зрительное утомление, зуд) обычно отмечается при повреждении линзы, воспалительном процессе, отложениях на линзе, попадании под нее посторонних частиц. Иногда дискомфорт в виде сухости глаз и их покраснения отмечается при нестабильности слезной пленки из-за недостаточного смыкания век. В этих случаях рекомендуется упражнение на моргание (5 раз в день по 10 морганий), уменьшение времени ношения линз.
Покраснение глаз может наблюдаться при плохо подобранных линзах, аллергической реакции, воспалительном процессе, сухости глаз. Это может вызываться изменением формы края линзы, загрязнением линзы, папиллярным конъюнктивитом, лимбитом. Выявление причин указанной симптоматики диктует необходимость мероприятий, указанных выше: адекватный подбор линз, соответствующее лечение, смена дезинфицирующих и очищающих средств и прочее.
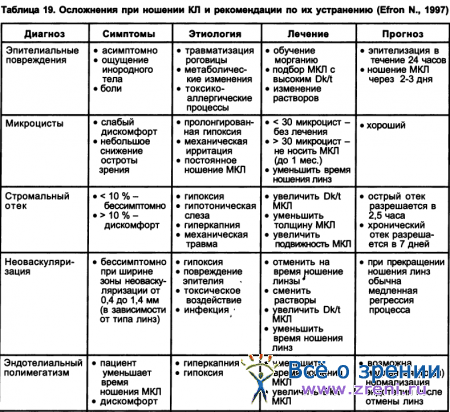
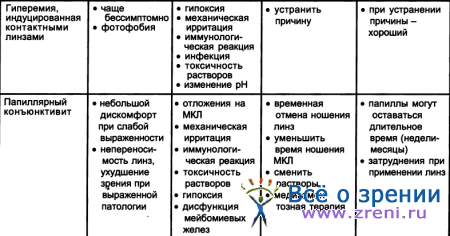
В заключении приводим табл. 19 возможных осложнений при ношении контактных линз и рекомендации по их устранению (Efron N., 1997).
Для профилактики осложнений необходима регулярная диспансеризация пациентов, применяющих линзы, и проведение мероприятий, обеспечивающих своевременное устранение возможных осложнений при самых ранних их проявлениях, например, изменение диаметра, базового радиуса линз, изменение типа линз, применение торических линз вместо сферических, смена очищающих и дезинфицирующих растворов, уменьшение времени ношения линз и т.д. Следует указать, что применение МКЛ плановой замены снижает риск осложнений.
Следует отметить также, что развитие тяжелых осложнений нередко связано с поздним обращением больных к врачу, об этом надо проинструктировать пациентов, носящих контактные линзы. Необходимо обратить внимание пациентов на применение специальной косметики: макияж следует наносить после одевания линз; не класть густой слой краски на веки, менять тушь для ресниц каждые три месяца, так как в косметике, несмотря на наличие дезинфицирующих средств, могут находиться микроорганизмы.
Рекомендуется тщательно контролировать правильность выбора формы линз. Исследования показали, что примерно 30-50% пациентов не соблюдают правила ухода за линзами (из-за незнания, невнимания, забывчивости и пр.), около 70% пациентов допускают ошибки при уходе за линзами. Особенно подробно следует объяснять пациентам важность соблюдения правильного режима ношения линз, гигиенических условий при их применении, своевременной очистки линз (Зеленская М. В., Черкашина М. Г., 1989).
---
Статья из книги: Контактная коррекция зрения | Киваев А.А., Шапиро Е.И.



Комментариев 2