Лечебные меры при близорукости │ Часть 1

Содержание:
Описание
Лица с близорукостью любой степени должны находиться под диспансерным наблюдением и с учета не снимаются. При миопии слабой и средней степени их осматривают один раз в год, при миопии высокой степени — 2 раза в год.Главная задача диспансеризации и лечебных мероприятий при миопии — приостановить или замедлить ее прогрессирование и предупредить возможные осложнения.
Близоруким следует тщательно соблюдать все правила гигиены зрения. В разумных пределах должна быть уменьшена зрительная нагрузка, не связанная с обучением в школе или профессиональной деятельностью. При прогрессировании миопии необходимо, чтобы на каждые 30 мин зрительной работы приходилось не менее 5 мин отдыха. При близорукости выше 6,0 дптр целесообразно сократить время непрерывной зрительной работы до 20 мин, а время отдыха увеличить до 10 мин.
↑ Оптическая коррекция
Рекомендации по назначению оптической коррекции при миопии во многом определяются взглядами автора на механизм ее происхождения. Отсюда некоторое разнообразие рекомендаций.
Наименее спорным является вопрос об оптической коррекции близорукости для дали. В этом случае, как правило, предлагают полную или близкую к полной коррекцию, обеспечивающую высокую остроту зрения. Авторы, связывающие развитие миопии со спазмом аккомодации [Дашевский А. И., 1973; Ватченко А. А., 1976], не рекомендуют корригировать начальную близорукость у подростков, а при слабых ее степенях назначают неполную коррекцию, повышающую остроту зрения до 0,6—0,8. При высокой прогрессирующей миопии они рекомендуют полную коррекцию.
Расходятся мнения о правилах назначения при близорукости очков для близи. Авторы, которые отводят ослаблению, перенапряжению или спазму аккомодации заметную роль в развитии близорукости, считают, что полная коррекция для работы на близком расстоянии обычно затрудняет деятельность ослабленной цилиарной мышцы, создает условия зрительного дискомфорта и может способствовать прогрессированию миопии Отсюда рекомендация назначать для близи более слабую коррекцию [Аветисов Э. С., Розенблюм Ю. З., 1970; Roberts W. C., Banford R. D., 1967; Oakley K. H., Young F. A., 1975, и др.].
В связи с этим следует отметить, что, по мнению большинства участников дискуссии «Какой должна быть оптическая коррекция близорукости», проведенной на страницах журнала «Вестник офтальмологии» в 1967—1970 гг. [Аветисов Э. С., Розенблюм Ю. З., 1970], у пациентов, которые носили очки непостоянно или пользовались для работы на близком расстоянии неполной коррекцией, близорукость прогрессировала реже и менее интенсивно, чем у тех, кто постоянно носил очки с полной коррекцией.
Имеется, однако, и другое мнение: более слабая коррекция для близи не оказывает сдерживающего влияния на прогрессирование миопии [Белевский А. Г., Чутко С. М., 1983; Mandell R. B., 1959].
Авторы, связывающие развитие близорукости с усиленной конвергенцией или ее недостаточностью, рекомендуют использовать в очках, применяемых для работы на близком расстоянии, призмы основанием кнутри [Paulsen О., 1883; Hay P. I., 1914; Morlow F. W., 1935; Morton R., 1955, и др.]. Предлагают также оптические элементы для близи, в равной мере разгружающие и аккомодацию, и конвергенцию, — так называемые бифокальные сферопризматические очки [Утехина Е. В., Утехин Ю. А., 1969]. Имеется ряд сообщений о благоприятном влиянии таких очков на течение близорукости [Вильшанский Э. Н., Охоцимская С. Е., 1967; Топалова А. В., Гришина Л. A., 1977; Утехин Ю. А. и др., 1977].
Приводятся и противоположные данные. Так, A. J. Shottwell (1983), применяя с целью профилактики близорукости у курсантов военно-морского училища бифокальные и сферопризматические очки для зрительной работы на близком расстоянии в течение 5 лет (лица контрольной группы носили очки с плоскими линзами), не нашел различий в частоте и степени усиления рефракции во всех трех группах.
При оценке влияния очков, содержащих призмы, на течение близорукости следует учитывать наблюдаемое при их ношении кажущееся уменьшение степени аметропии за счет снижения привычного тонуса аккомодации, связанной с конвергенцией. То, что призмы «уменьшают» таким путем близорукость, давно известно [Сергиевский Л. И., 1951]. Основной критерий при оценке бифокальных сферопризматических очков — задерживают ли они прогрессирование миопии. Убедительных данных, подтверждающих это, пока не получено.
Во многих работах освещается вопрос о влиянии на течение близорукости контактной коррекции. Отмечено, что длительное ношение роговичных контактных линз задерживает ее прогрессирование [Скрицкий Р. А., 1979; Elie G. et al., 1966; Kuster А., 1971; Kemmetmttller J. F., 1976]. Одни авторы объясняют этот эффект коррекцией роговичного астигматизма, другие — созданием благоприятных условий для деятельности аккомодации. Приводятся и противоположные данные: ношение контактных линз не оказывает влияния на течение близорукости [Nakajima А, 1967; Baldwin W. et al., 1969; Balacco-Gabrielli С., 1978]. Возможно, причина разногласий заключается в том, что первая группа авторов оценивали стабильность или нестабильность рефракции по сохранению либо изменению корригированной остроты зрения, а не по динамике статистической рефракции. Между тем скорее этот показатель отражает процесс адаптации к оптической коррекции, чем характер течения миопии.
Несколько особняком стоит специальный раздел оптической коррекции миопии — так называемая ортокератология — применение специальных жестких роговичных контактных линз, уплощающих передний сегмент роговицы [May С. Н., 1967; Nolan I.А., 1971; Patterson Т. С., 1975; Erickson P., Thorn P., 1977; Erickson P., 1978]. По наблюдениям авторов метода, ношение таких линз с увеличивающимся радиусом кривизны задней поверхности позволяет постепенно снизить степень близорукости на 5,0 дптр. Однако было установлено, что этот эффект нестойкий, поэтому метод не получил широкого распространения.
Исходя из современных представлений о патогенезе миопии и ее оптических и клинических особенностях, можно сформулировать следующие практические рекомендации по оптической коррекции близорукости.
При стационарной миопии слабой и средней степени для дали, как правило, назначают полную коррекцию. При прогрессирующей миопии таких же степеней, особенно у детей и подростков, рекомендуется легкая гипокоррекция, обеспечивающая бинокулярную остроту зрения 0,7—0,8. Эта коррекция не должна превышать степень миопии, выявленной в условиях циклоплегии. В случае миопии 1,0—2,0 дптр очками можно пользоваться непостоянно, только при необходимости.
Правила оптической коррекции для близи определяются состоянием аккомодации. Если она ослаблена (изменения эргограммы, уменьшение запаса относительной аккомодации, зрительный дискомфорт при чтении в очках), то для близи назначают вторую пару очков или бифокальные очки для постоянного ношения. Верхняя половина таких очков служит для зрения вдаль и снабжена линзами, полностью или почти полностью исправляющими миопию, нижняя половина линз, предназначаемая для работы на близком расстоянии, слабее верхней на 1,0—2,0 дптр в зависимости от субъективных ощущений пациента и степени миопии. Чем выше степень миопии, тем обычно больше разница в силе верхней и нижней части линз.
Если аккомодационная способность стойко нормализуется (нормальные эргограмма и запас относительной аккомодации, отсутствие дискомфорта при чтении в очках), то назначают полную или почти полную оптическую коррекцию и для работы на близком расстоянии. В этих случаях очки будут побуждать аккомодацию к активной деятельности. Потребность в бифокальных очках для близи может возникнуть при развитии пресбиопии.
При высоких степенях экзофории для близи (10 пр. дптр и более), а также при уменьшении положительных фузионных резервов до 12 пр. дптр и ниже более слабые линзы при работе на близком расстоянии из-за слабости конвергенции иногда переносятся плохо и вызывают астенопические явления. Таким больным целесообразно добавлять к сферическим линзам призматические элементы основаниями кнутри до 5 пр. дптр на каждый глаз. В этих случаях можно назначать и бифокальные сферопризматические очки (БСПО), в которых для близи на каждый глаз добавляются плюсовые сферы по 2,25 дптр и призмы по 6,0 пр. дптр основаниями кнутри.
Следует иметь в виду, что очки с призматическими элементами могут способствовать дальнейшему ослаблению конвергенции, поэтому ношение очков следует сочетать с ее систематическими тренировками. После восстановления нормальной деятельности конвергенции призмы отменяют.
При миопии более 6,0 дптр назначают постоянную коррекцию, величину которой для дали и для близи определяют в зависимости от переносимости. При этом следует стремиться к возможно более полной коррекции аметропии.
Если при высоких степенях миопии с помощью пробных сферических и астигматических линз не удается добиться остроты зрения более 0,4—0,5, то решают вопрос о контактной коррекции. Применение мягких контактных линз, отличающихся хорошей переносимостью, расширяет показания к контактной коррекции близорукости. Возможность использования контактных линз при миопии слабой и средней степени в значительной мере определяется профессиональными показаниями.
Если миопия сопровождается астигматизмом, то коррекция целесообразна в тех случаях, когда с ее помощью повышается острота зрения. Астигматизм прямого типа, сопутствующий миопии, целесообразно корригировать в тех случаях, когда он превышает 1,0—1,5 дптр. Обратный астигматизм, встречающийся значительно реже, но в большей мере снижающий остроту зрения, целесообразно исправлять начиная с 0,5—1,0 дптр. Следует иметь в виду, что чем выше миопия, тем чаще обнаруживается астигматизм и тем выше его степень, однако влияние его на остроту зрения при этом обычно бывает незначительным. Сферический компонент коррекции определяют по изложенным выше правилам коррекции миопии, астигматический компонент — по субъективной переносимости с возможно более полным исправлением астигматизма. В случае необходимости назначают две пары очков (для дали и для близи) или бифокальные очки сила цилиндров и положение их осей в обеих парах (или в верхней и нижней половине линз) должны быть одинаковы.
При начальной односторонней близорукости (до 2,0 дптр) не следует спешить с назначением очков, так как возможность нарушения бинокулярного зрения при такой анизометропии невелика, а ранняя коррекция может способствовать прогрессированию миопии. Если близорукость развивается на втором глазу, то этот глаз корригируют по общим правилам, а для худшего глаза целесообразна некоторая гипокоррекция, которая не должна, однако, превышать 2,0 дптр.
В случае высокой односторонней миопии или большой разницы в степени миопии обоих глаз коррекция анизометропии должна быть по возможности наиболее полной. Чем раньше выявляют анизометропию, тем более полную коррекцию удается назначить. Значительно хуже переносятся анизометропические очки, впервые назначенные в зрелом возрасте. При разнице в рефракции обоих глаз 5,0 дптр и более лучшим видом коррекции являются контактные линзы. В этих случаях целесообразно также использовать специальные очки, компенсирующие анизейконию (например, очки, предложенные И. А. Вязовским).
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
При разнице в астигматической коррекции правого и левого глаза иногда возникает ощущение искажения видимого пространства вследствие меридиональной анизейконии. Для ее устранения нужно уменьшить разницу в силе цилиндров или изменить положение их осей на прямое (вертикальное или горизонтальное).
Миопия может сопровождаться скрытым или явным косоглазием. Призматическая коррекция экзофории при близорукости уже была описана. Такая коррекция изредка может потребоваться и при сочетании миопии с экзофорией и гиперфорией, если эти состояния вызывают астенопические явления. При сочетании расходящегося косоглазия (экзотропия) с миопией следует назначать полную и постоянную коррекцию. Ношение очков рекомендуется и при редком сочетании миопии со сходящимся косоглазием, хотя отрицательные линзы могут способствовать увеличению степени отклонения глаза.
Можно рекомендовать следующий порядок обследования больного с миопией с целью назначения очков.
1. Проводят обследование больного в естественных условиях для определения характера аметропии и ориентировочной оценки ее величины. На этом этапе выполняют ориентировочную скиаскопию или рефрактометрию, определяют некорригирован-ную остроту зрения и рефракцию с помощью линз для предварительной коррекции, как правило, только сферическими линзами.
2. Обследуют больного в условиях циклоплегии для определения статической рефракции каждого глаза. При первом обследовании детей и подростков применяют стандартную тревднев-ную атропинизацию. При последующих обследованиях детей и подростков, а также при обследовании взрослых ограничиваются применением циклоплегических средств кратковременного действия (гоматропин, циклоборин, амизил и скополамин). У лиц старше 35 лет эти средства применяют только в случае необходимости после обязательного измерения внутриглазного давления.
На высоте циклоплегического эффекта проводят скиаскопию или рефрактометрию с последуюшим уточнением сферического и астигматического компонентов путем подбора оптимальных корригирующих линз. При этом используют дуохромный тест, пробы со скрещенными цилиндрами и астигматическими фигурами.
3. Проводят второе обследование больного в естественных условиях для оценки показателей динамической рефракции и бинокулярных функций и назначения оптической коррекции для дали и для близи. На этом этапе определяют абсолютную и относительную аккомодацию, бинокулярное зрение и форию, а в случае необходимости — и фузионные резервы, отношение аккомодационной конвергенции к аккомодации (АК/А), анизоаккомодацию и анизейконию. При подборе линз для дали следят за тем, чтобы ни сферический, ни астигматический компонент не превышал значений, полученных при циклоплегии. Меньшие значения силы обеих линз допустимы. После уточнения коррекции для каждого глаза обязательно проверяют бинокулярную переносимость очков, в случае необходимости уменьшая линзу, корригирующую глаз с худшей рефракцией.
При ослабленной аккомодации определяют оптическую коррекцию для близи. Исследование проводят на приборе ПОЗБ-1 бинокулярно путем симметричного ступенчатого добавления на оба глаза положительных сферических лит к линзам, корригирующим аметропию для дали. Добиваются ощущения максимального комфорта у пациента при чтении шрифта № 4 с расстояния 33 см. Вспомогательным методом уточнения коррекции является дуохромный тест: подбирают линзы, обеспечивающие одинаковую четкость знаков на красном и зеленом фоне. При наличии выраженной экзофории для близи по общим правилам подбирают призматические элементы.
Определяют межзрачковое расстояние для дали и для близи и выписывают рецепт на одну или в случае необходимости на две пары очков.
4. Обследуют больного в готовых очках для проверки правильности их изготовления, переносимости и в случае необходимости изменения оптической коррекции. Это обследование проводят не ранее чем через 2 нед после начала пользования очками. Если больной не удовлетворен изготовленными очками, проверяют их соответствие рецепту с помощью диотриметра, определяют правильность положения линз перед глазами и их центрировку. Если после этого жалобы на дискомфорт в очках не могут быть объяснены, то вновь тщательно исследуют гетерофорию и в случае необходимости вводят в коррекцию соответствующие призменные элементы. При большой разнице в силе линз для каждого глаза ее уменьшают.
Разумеется, далеко не всегда необходимо проводить все четыре этапа обследования больного. Обязательным является третий этап, завершающийся назначением очков. У взрослых в тех случаях, когда применение циклоплегиков нежелательно, ориентировочное исследование рефракции является и окончательным. В случае необходимости обследовать детей за один прием вначале проводят все необходимые исследования в естественных условиях, а затем сразу же переходят к этапу циклоплегии. Подробное обследование детей в готовых очках обычно выполняют только при жалобах на их плохую переносимость.
↑ Физические и медикаментозные воздействия на аппарат аккомодации
На основе концепции о патогенетическом значении ослабленной аккомодации в происхождении миопии, связанной со зрительной работой на близком расстоянии, была выдвинута идея о возможности профилактики близорукости и ее прогрессирования путем воздействия на аккомодационный аппарат глаз с помощью физических упражнений и медикаментозных средств [Аветисов Э. С., 1968].
Разработаны специальные упражнения с линзами и более простые упражнения для усиления аккомодации. Для лиц с близорукостью предложен комплекс общих физических упражнений, влияющих на аккомодацию. Показана возможность улучшения аккомодационной способности глаз посредством акупунктуры или электропунктуры, а также медикаментозных и физиотерапевтических воздействий на образования, ответственные за кровоснабжение и иннервацию цилиарной мышцы. Выявлено стимулирующее влияние ряда медикаментов на цилиарную мышцу.
Основным является метод тренировочных упражнений для цилиарной мышцы с помощью линз [Аветисов Э. С., Мац К. А., 1971], который отличается следующими принципиальными особенностями:
• упражнения воспроизводят условия зрительной работы на близком расстоянии, так как основное назначение аппарата аккомодации — обеспечение длительной работы на близком расстоянии;
• для тренировки используют как минусовые, так и плюсовые линзы, что позволяет осуществить принцип физиологического «массажа» мышцы;
• применяют дозированное воздействие на аппарат аккомодации, не превышающее субмаксимальных нагрузок.
Упражнения с линзами проводят следующим образом. Предварительно при чтении текста какой-либо книги, отстоящей от глаз больного на расстоянии 33 см, по обычным правилам определяют положительную и отрицательную части относительной аккомодации. От величины максимальной плюсовой и максимальной минусовой линзы, с которой еще возможно чтение, отнимают 0,5—1,0 дптр. Полученные величины характеризуют субмаксимальную нагрузку для цилиарной мышцы.
После коррекции миопии соответствующими линзами начинают чтение с минусовой линзой 0,5 дптр. Силу линз постепенно ступенчато увеличивают на 0,5—1,0 дптр и доводят до субмаксимальной величины положительной части относительной аккомодации. Чтение с каждой новой линзой продолжается 3— 5 мин. Затем силу последней минусовой линзы уменьшают на 1,0 дптр, оставляя каждую из таких линз примерно на 1 мин, после чего переходят к приставлению плюсовых линз. Силу их постепенно увеличивают до субмаксимальной величины отрицательной части относительной аккомодации. Чтение с каждой новой линзой продолжается 3 мин.
В первые 3 дня указанную процедуру в течение ежедневного сеанса проводят один раз, а в остальные дни — 2 раза. Объем относительной аккомодации для уточнения субмаксимальных нагрузок определяют каждые 3 дня. Курс тренировок состоит из 15—20 сеансов упражнений.
Эффективность тренировочных упражнений оценивают по результатам эргографии или путем измерения запаса относительной аккомодации.
Опыт показывает, что для организации работы по широкому использованию метода тренировок цилиарной мышцы с помощью линз не требуется дополнительных штатов, эту работу можно осуществить за счет более рациональной расстановки среднего медицинского персонала. К ней могут быть также привлечены и немедицинские работники, предварительно обученные. Упражнения с линзами можно проводить в кабинетах охраны зрения детей, глазных кабинетах детских поликлиник, медицинских кабинетах общеобразовательных школ, школ-интернатов и профессионально-технических училищ, а в летнее время — в пионерских лагерях санаторного типа для детей с нарушениями зрения. В среднем одна медицинская сестра и специально обученный немедицинский работник могут в течение одного часа провести упражнения с 10 школьниками.
Согласно указанному расчету, для проведения тренировочных упражнений необходимо иметь примерно следующее оборудование: 1) столы письменные — 5 шт.; 2) подставки для книг — 10 шт.; 3) песочные часы (3- и 5-минутные) — 10 шт.; 4) настольные лампы — 10 шт.; 5) наборы тренировочных очков — 10 комплектов. Один комплект тренировочных очков включает 8 оправ с минусовыми линзами и 8 оправ с плюсовыми линзами. Диоптрийность очков с минусовыми линзами 0,5; 1,0; 2,0; 3,0; 4,0; 5,0; 6,0 и 7,0 дптр, с плюсовыми линзами 0,5; 1,0; 1,5; 2,0; 2,5; 3,0; 3,5 и 4,0 дптр. Из 10 комплектов тренировочных очков целесообразно иметь три комплекта с межзрачковым расстоянием 56—58 мм, три комплекта — 60 мм, два комплекта — 62 мм и два комплекта — 64 мм.
Если после первого курса тренировок с линзами не достигнута стабильная нормализация работоспособности цилиарной мышцы, то аналогичные курсы повторяют с интервалами в 1—2 мес до получения указанного эффекта. Для его закрепления, а также при отсутствии возможности проводить упражнения с линзами следует рекомендовать длительное проведение домашних упражнений — типа «объект на оконном стекле — дальний объект» и упражнений на аккомодотренере.
Методика выполнения упражнений «объект на оконном стекле — дальний объект» [Аветисов Э. С., 1969] следующая. Тренирующийся (в назначенных очках для дали) встает у окна на расстоянии 30—35 см от оконного стекла. На этом стекле на уровне глаз прикрепляют круглую метку диаметром 3—5 мм. Вдали на линии взора, проходящей через эту метку, он намечает какой-либо предмет для фиксации и затем поочередно переводит взгляд то на метку на стекле, то на этот предмет. Упражнения проводят 2 раза в день в течение 15—20 дней. В первые 2 дня продолжительность сеанса упражнений 3 мин, в последующие 2 дня — 5 мин, в остальные дни — 7 мин. При отсутствии стойкой нормализации аккомодационной способности такие упражнения повторяют систематически с перерывами в 10—15 дней.
Ниже описана методика выполнения упражнений на домашнем аккомодотренере [Розенблюм Ю. З. и др., 1975]. Для их проведения необходимо изготовить простой прибор. Он представляет собой кусок плотного картона или фанеры в форме ракетки размером примерно 20x10 см. В нижней части ракетки над рукояткой имеется горизонтальная щель, в которую вставлена линейка длиной 50—60 см. Вертикально расположенная ракетка должна свободно перемещаться по линейке. На передней поверхности ракетки нанесена буква «с» величиной примерно 2 мм.
Тренирующийся надевает очки, полностью исправляющие аметропию с добавлением линз +3,0 дптр, приставляет линейку к нижнему краю орбиты одного из глаз (второй глаз прикрыт) и затем медленно перемещает ракетку по направлению к глазу до тех пор, пока буква «с» не станет расплывчатой и похожей на букву «о». После этого он медленно отодвигает ракету от глаза. Буква «с» вначале ясно видна, а затем становится расплывчатой. Как только это произойдет, ракетку вновь приближают к глазу, вновь отодвигают и т.д. Упражнения проводят в течение 10 мин для каждого глаза. Необходимо следить за тем, чтобы знак на ракетке во время упражнений был хорошо освещен. Смысл приставления к глазу дополнительной линзы в 3,0 дптр — получить эффект редуцированной дальнейшей точки ясного зрения и обеспечить более полное расслабление цилиарной мышцы. Число сеансов упражнений за один курс 25—30. Если аккомодационная способность не нормализуется, то через 15—30 дней курс упражнений повторяют.
Исходя из результатов экспериментальных исследований Р. Г. Маликовой (1974), для улучшения деятельности цилиарной мышцы можно рекомендовать пилокарпин и мезатон. Пилокарпин показан в тех случаях, когда необходимо быстро восстановить ослабленную функцию цилиарной мышцы, а мезатон целесообразно использовать как одно из основных средств в комплексном лечении нарушенной аккомодации. Его применяют во время первых двух-трех курсов упражнений для цилиарной мышцы, а также в период напряженной зрительной работы (экзамены, подготовка к контрольной работе и т.д.). В оба глаза инсталлируют по 1—2 капли 1 % раствора мезатона через день на ночь. Для улучшения аккомодационной способности глаз и профилактики прогрессирования миопии Ш. М. Мандель (1976) предложила использовать глазной эргограф. При этом выполняют такие же упражнения, как при исследовании работоспособности цилиарной мышцы на этом приборе. Их проводят ежедневно по 10—15 мин в течение 10—15 дней. Одновременно назначают комплекс упражнений для глазных мышц, которые выполняют дома. Это 5—10-кратные движения глазными яблоками из первичного положения вправо, влево, вверх, вниз и круговые движения в одну и другую сторону, а также упражнения для тренировки аккомодации и конвергенции. Они заключаются в том, что тренирующийся смотрит вдаль через окно, затем переводит взгляд на конец карандаша, удерживаемого в вытянутой руке, и. продолжая фиксировать карандаш, приближает его постепенно к глазам на расстояние 10 см. Такие упражнения повторяют 5— 10 раз.
В. В. Волков (1976) считает тренировки слабеющей порции цилиарной мышцы (по Шерду, Аветисову и соавт., микрозатуманиваниями по Дашевскому) патогенетически вполне обоснованными. При хорошей силе мышцы, но инертном аккомодационном рефлексе автор предпочитает метод «раскачки» [ Волков В. В., Колесникова Л.H., 1972] и инстилляции мезатона. По его мнению, указанные мероприятия позволяют максимально сохранить возможности аккомодации при перестройке оптической установки глаза в направлении миопии.
Методика тренировки аккомодации способом «раскачки» состоит в следующем. Больной сидит на расстоянии 5 м от таблицы для определения остроты зрения. В пробную оправу перед каждым глазом помещают последовательно одно за другим сферические стекла, начиная с +0,75 дптр. Больному предлагают внимательно смотреть на таблицу. Вначале со стеклом +0,75 дптр больной видит плохо, но через 3—5 мин острота зрения повышается. Эти стекла заменяют сферическими отрицательными стеклами —0,75 дптр, которые оставляют в оправе всего 20—30 с. За счет быстрой перестройки аккомодации больной отчетливо видит 10-ю строку таблицы. Затем в ту же оправу на 2—3 мин вставляют сферические стекла +0,5 дптр (а —0,75 дптр убирают). Эти стекла заменяют на стекла —0,5 дптр (на 15—20 с) и т.д., как указано в табл. 36.
Таблица 36. Последовательность установки стекол в пробную оправу и время их экспозиции при упражнениях способом «раскачки»
М. С. Ремизов и Б. И. Тильдина (1971) для проведения рекомендуемых ими упражнений в домашних условиях назначают оптимальную, допускающую чтение на расстоянии 33 см, коррекцию плюсовыми линзами от 0,5 до 3,0 дптр в комбинации с цилиндрами при роговичном астигматизме. Во время чтения рекомендуется пользоваться подставкой для книг, которую необходимо отодвинуть как можно дальше.
Через 15—20 мин после начала применения «стеклянного» атропина больному предлагают рассматривать обычный шрифт на расстоянии ближней и ближайшей точки ясного видения. Таким образом, занятия напоминают уже знакомые детям эргографические исследования, но без графической записи. Время тренировок постепенно увеличивают с 1 до 20 мин. Для расслабления мышц после нагрузки на 10—15 мин вновь дают очки с плюсовыми линзами.
По нашему мнению, упражнения типа «стеклянного» атропина можно применять лишь при сочетании миопии со спазмом аккомодации. Ведь и сами авторы отмечают, что в результате выполнения этих упражнений у большинства больных произошло уменьшение миопии на 0,5—1,0 дптр за счет частичного или полного снятия аккомодационного компонента. В равной мере это относится и к другим успешно применяемым при псевдомиопии упражнениям релаксационного типа, основанным только на расслаблении цилиарной мышцы. При псевдомиопии их также целесообразно сочетать с упражнениями типа физиологического «массажа» мышцы.
Критериями эффективности физических и медикаментозных воздействий на цилиарную мышцу должны быть нормализация эргографических кривых или запаса относительной аккомодации (ближайший показатель) и прекращение или резкое замедление процесса усиления статической рефракции глаза (отдаленный показатель). Наблюдаемое иногда при этом повышение остроты зрения без коррекции или уменьшение силы корригирующей линзы обычно связано со снижением привычного тонуса аккомодации и носит, как правило, временный характер. Эти показатели не следует использовать для оценки эффекта указанных воздействий.
Это особенно важно иметь в виду при применении так называемых релаксационных методов: инстилляций циклоплегиков (атропин), упражнений с положительными линзами и призмами, длительного ношения очков с призматическими элементами. Названные методы могут быть полезны при астенопических явлениях, связанных с недостаточностью аккомодации и конвергенции. Однако оценивать их результаты при близорукости следует по тем же критериям, что и результаты применения основных методов воздействия на аппарат аккомодации.
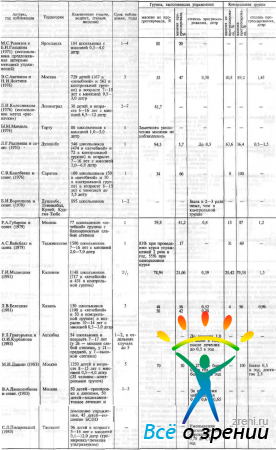
Н. И. Лохтина (1977) провела сравнительную оценку эффективности физических и медикаментозных воздействий на цилиарную мышцу. По ее данным, в порядке снижения степени эффективности следуют: упражнения с линзами, на эргографе, упражнения типа метка на оконном стекле и инстилляции мезатона. Прирост запаса относительной аккомодации при использовании указанных методов составил в среднем 2,45; 1,84 дптр; 1,6 и 0,48 дптр соответственно. Наименее выраженный эффект наблюдался в возрастной группе 7—9 лет. Автор считает, что инстилляции мезатона могут иметь вспомогательное значение и их следует применять в сочетании с физическими тренировками цилиарной мышцы, создавая для них более благоприятный физиологический фон.
Показано, что тренировочные упражнения существенно улучшают кровоснабжение цилиарной мышцы и, следовательно, улучшают ее функцию [Аветисов Э. С. и др., 1971; Стишковская Н. Н., 1979; Елисеева С. Г., 1983, и др.]. Так, по данным С. Г. Елисеевой, после одного курса тренировок аккомодации по методу Аветисова—Мац у 30 больных с близорукостью в возрасте от 10 до 17 лет отмечалось повышение реографического коэффициента с 2,69±0,19 до 5,03±0,35‰.
Особое значение имеют работы, в которых физические и медикаментозные воздействия на цилиарную мышцу оцениваются по главному критерию — они задерживают или замедляют прогрессирование миопии.
Н. И. Лохтина (1976) в течение 3 лет вела наблюдения за двумя группами школьников в возрасте 7—15 лет с миопией до 3,0 дптр. Со школьниками одной группы (167 человек) систематически проводили занятия, на которых выполняли тренировочные упражнения для цилиарной мышцы и инсталлировали им 1 % раствор мезатона, в другой группе (562 человека) занятия и инстилляции мезатона не проводили. За 3 года наблюдений в первой группе увеличение степени миопии не было отмечено у 53 % наблюдавшихся, тогда как ко второй группе — только у 10,8 %. Средняя величина роста миопии составила соответственно 0,38 и 1,43 дптр. Более редкое восстановление аккомодационной способности глаз и более частое и интенсивное прогрессирование миопии наблюдалось у детей младшей возрастной группы (7—9 лет). В связи с этим, по мнению автора, школьникам указанного возраста целесообразно назначать более продолжительные курсы тренировочных упражнений для цилиарной мышцы с более короткими интервалами между курсами.
Широкая апробация указанной методики профилактики близорукости и ее прогрессирования была проведена детскими врачами-офтальмологами Калининской области [Медвецкая Г. И., 1981 ]. Определяли величину запаса относительной аккомодации у 717 школьников, которые в течение 2,5 лет систематически выполняли тренировочные упражнения для цилиарной мышцы и которым проводили инстилляции 1 % раствора мезатона. Средняя величина запаса относительной аккомодации у школьников, выполнявших тренировочные упражнения, увеличилась с 1,2 до 4,7 дптр. У 431 школьника, которым не делали упражнений, этот показатель практически не изменился. Спустя 2,5 года в группе школьников, которые выполняли тренировочные упражнения для цилиарной мышцы и получали инстилляции 1 % раствора мезатона, степень близорукости увеличилась у 21,06 % наблюдавшихся и не изменилась у 78,94 %. В группе школьников, которым указанные воздействия на цилиарную мышцу не проводились, эти показатели составили 79,58 и 20,42 % соответственно. Таким образом, в первой группе прогрессирование миопии наблюдалось примерно в 4 раза реже, чем во второй группе.
Существенно меньше была в первой группе и средняя величина прогрессирования близорукости. За период наблюдения она составила 0,39 дптр, тогда как во второй группе — 1,3 дптр, т.е. была примерно в 3,5 раза больше.
Лучшие результаты были получены у школьников 13—14 лет, менее хорошие — у детей 7—10 лет.
Сводные данные об эффективности тренировочных упражнений для цилиарной мышцы в профилактике прогрессирования миопии представлены в табл. 37.
Таблица 37. Сводные данные об эффективности тренировочных упражнений для цилиарной мышцы в профилактике прогрессирования миопии
Из данных таблицы видно, что при использовании таких упражнений частота и степень прогрессирования близорукости существенно уменьшаются по сравнению с контрольной группой. Вместе с тем обращает на себя внимание тот факт, что результаты, полученные разными авторами, неодинаковы. Необходимы, очевидно, дальнейшая более широкая апробация метода и его совершенствование (определение наиболее эффективной методики упражнений, их оптимальной длительности и частоты, организационных форм проведения), а также выявление условий, от которых зависит его эффективность. При этом следует иметь в виду, что с помощью упражнений для цилиарной мышцы можно предупредить или замедлить прогрессирование миопии только в тех случаях, когда в механизме ее развития преобладает аккомодационный фактор, а не генетический или склеральный фактор.
Для стимуляции аппарата аккомодации с успехом используют также акупунктуру и электропунктуру [ Портнов Ф. Г. и др., 1982; Стишковская Н. Н., 1983; Валькова И. В., Нюренберг О. Ю., 1984].
Т. Г. Березина (1983) установила, что может произойти ослабление аккомодации вследствие повреждений шейного отдела позвоночника и спинного мозга во время родов, ишемии и нарушения иннервации цилиарной мышцы. Она предложила использовать разработанную в клинике нервных болезней детского возраста Казанского государственного института усовершенствования врачей методику лечения даже негрубых проявлений вертебрально-базилярной недостаточности как одно из средств, препятствующих возникновению близорукости и ее прогрессированию.
Т. Г. Березина (1983) провела такое лечение 104 детям с близорукостью, у которых были выявлены признаки негрубой натальной травмы шейного отдела позвоночника, позвоночных артерий и спинного мозга в виде синдрома периферической цервикальной недостаточности. У большинства детей (64) выявлена миопия слабой степени. После курса лечения у всех детей проведено повторное офтальмологическое обследование. Кроме того, у 72 детей оно было повторено через 10—12 мес, чтобы оценить длительность достигнутого эффекта. Наступившее после лечения улучшение показателей относительной аккомодации в значительной мере сохранилось и через год.
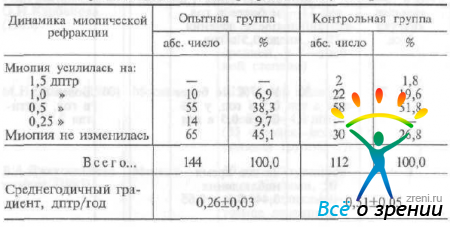
Особый интерес представляют данные о динамике миопической рефракции после лечения. Как видно из табл. 38,
Таблица 38. Состояние миопической рефракции в опытной н контрольной группах через год после лечения [Березина Т. Г., 1983]
прогрессирование миопии в группе детей, получавших лечение (72), было значительно менее выраженным, чем в аналогичной группе нелеченых детей с миопией и такой же неврологической симптоматикой (56). Такое лечение можно назвать патогенетическим. Годичный градиент прогрессирования близорукости составил в первой группе 0,26 дптр, а в контрольной 0,51 дптр в год.
Таким образом, есть основания включать в систему мер по улучшению аккомодационной способности глаз с целью предупреждения или замедления прогрессирования миопии описанное выше медикаментозное и физиотерапевтическое лечение при условии выявления у пациента синдрома периферической цервикальной недостаточности.
В равной мере это относится и к предложенному Л. B. Mapaсановой и Г. К. Корчагиным (1976) массажу мышц шейного отдела при спазме аккомодации и близорукости. Авторы обоснованно считают, что такой массаж может стимулировать деятельность симпатической нервной системы и тем самым способствовать повышению тонуса и улучшению кровоснабжения цилиарной мышцы.
↑ Медикаментозные препараты в профилактике прогрессирования миопии и лечении ее осложнений
Медикаментозные препараты, применяемые при миопии, в соответствии с основным механизмом их действия можно условно разделить на следующие группы: препараты, влияющие на аккомодацию; средства, способствующие укреплению склеры; препараты, улучшающие гемодинамику глаза; медикаменты, усиливающие обменные процессы в сетчатой и сосудистой оболочках глаза и способствующие улучшению зрительных функций; гемостатические, рассасывающие и десенсибилизирующие средства.
Очевидно, патогенетическое влияние на миопический процесс оказывают препараты, влияющие на аккомодацию, укрепляющие склеру и улучшающие гемодинамику глаза. Остальные медикаменты оказывают симптоматическое действие [Стишковская Н. Н., 1978].
Средства, влияющие на аккомодацию, можно разделить на две группы: расслабляющие аккомодацию и улучшающие работоспособность цилиарной мышцы. Препараты, стимулирующие аккомодацию, описаны в предыдущем разделе.
Сторонники концепции, согласно которой в основе развития миопии и ее прогрессирования лежит спазм (напряжение) аккомодации, рекомендуют при близорукости длительно применять циклоплегические средства: атропин, миндрин-М (основной составной частью препарата является тропикамид), гоматропин, амизил, неосинефрин (мезатон). В ряде работ [Jamaji R., 1968; Jamaji R., Nakajima S., 1970, 1971; Gimbel H. V., 1973; Fechner P. U., 1976, и др.] сообщается о профилактическом действии циклоплегических средств при миопии. Так, H. V. Gimbel на протяжении 3 лет вел наблюдения за 279 детьми, которым в конъюнктивальный мешок длительно инстиллировали 1 % раствор атропина по одной капле на ночь. Через год рефракция у них уменьшилась на 0,59 дптр, а в контрольной группе она повысилась на 0,61 дптр. Спустя 3 года в основной группе рефракция снизилась на 0,07 дптр, а в контрольной повысилась на 1,22 дптр.
Проанализировав работы, освещающие опыт длительных инстилляций раствора атропина при близорукости, мы высказали предположение, что эффект такой процедуры должен быть временным. Он связан с тем, что при постоянном расслаблении цилиарной мышцы устраняется сигнал о ее непосильной работе, в результате чего размыкается цепь в управлении рефрактогенезом. Бездеятельность цилиарной мышцы в условиях длительной циклоплегии приводит к еще большему ее ослаблению, и следует ожидать, что после отмены препарата прогрессирование близорукости станет более интенсивным.
Это предположение получило подтверждение в работе E. Gruber (1978). По его данным, основанным на результатах наблюдения за 100 больными, ежедневные инстилляции 1 % раствора атропина в течение 3 лет привели к снижению годичного градиента прогрессирования миопии с 0,28 до 0,11 дптр, однако после отмены препарата наблюдалось более быстрое ее прогрессирование — 0,46 дптр в год.
Предупреждению осложнений близорукости и ее прогрессирования способствует применение ряда медикаментозных средств. Полезен прием внутрь глюконата кальция по 0,5 г перед сдой: детям 7—9 лет — 1,5—2 г, 10—14 лег — 2—3 г, взрослым —3 г в день в течение 10 дней. Препарат уменьшает проницаемость сосудов, способствует предупреждению кровоизлияний и оказывает дезаллергизирующее действие. Полагают, что он также укрепляет наружную оболочку глаза.
Способствует укреплению склеры и аскорбиновая кислота, которая улучшает обмен в тканях глаза и участвует в синтезе коллагена. Ее принимают по 0,05—0,1 г 2—3 раза в день в течение 3—4 нед.
Важное место в профилактике прогрессирования миопии и ее осложнений, а также в лечении последних занимают препараты, улучшающие регионарную гемодинамику. Необходимо выбирать такие сосудорасширяющие средства периферического действия, которые оказывают влияние на сосуды глаза и вместе с тем не приводят к существенным сдвигам в общей гемодинамике. К таким препаратам относятся никотиновая кислота, галидор, нигексин, трентал и др.
Уже при миопии слабой степени полезно назначать никотиновую кислоту по 0,005—0,05 г 3 раза в день после еды в течение 20 дней. Ее целесообразно принимать вместе с аскорбиновой кислотой. Хорошо зарекомендовал себя в таких случаях галидор. Его дозировка в зависимости от возраста больного 0,05—0,1 г 2 раза в день на протяжении 2—3 нед. Более сильное сосудорасширяющее действие оказывают нигексин и трентал. Их назначают при прогрессирующей миопии высокой степени и при наличии хориоретинальных осложнений: нигексин — по 0,125— 0,25 г 3 раза в день во время или после еды в течение месяца, трентал — по 0,05—0,1 г 3 раза в день после еды (не разжевывая) на протяжении месяца. Более активно трентал действует при ретробульбарном введении (по 0,5—1,0 мл 2 % раствора препарата, 10—15 инъекций на курс). Сосудорасширяющие препараты не рекомендуются при геморрагической форме осложненной миопии.
При хориоретинальных осложнениях полезны, кроме того, аденозинтрифосфорная кислота (АТФ), субконъюнктивальные инъекции 0,2 % раствора по 0,2 мл ежедневно или через день, всего 10—12 инъекций; рибофлавин — по 0,002—0,005 г 2—3 раза в день в течение 1—1,5 мес, 1 % раствор рибофлавин-мононуклеотида: детям по 0,2—0,5 мл внутримышечно в течение 3—5 дней ежедневно, затем 2—3 раза в неделю, взрослым по 0,5—1,0 мл ежедневно, курс лечения 10—15 инъекций. Препарат можно вводить одновременно и под конъюнктиву по 0,1—0,5 мл.
В случаях осложненной миопии можно применять тканевые препараты, лучшим из которых является взвесь плаценты. Ее вводят под кожу (после предварительной инъекции 0,5 % раствора новокаина) по 1 мл 1 раз в 7—10 дней, на курс 3— 4 инъекции. Курсы повторяют через 3—6 мес. Тканевую терапию не следует проводить в период полового созревания. Можно использовать и другие препараты общестимулирующего действия.
Для профилактики и лечения геморрагической формы осложненной миопии с целью укрепления стенок сосудов применяют такие ангиопротекторы, как рутин (по 0,02 г), аскорбиновая кислота (по 0,05—0,1 г) 2—3 раза в день в течение 3—4 нед. Комбинированный препарат аскорутин назначают по 0,05 г 2—3 раза в день на протяжении того же срока. Рутин противопоказан при повышенной свертываемости крови. В таких случаях целесообразно применять препараты типа дицинона (по 0,25 г 3 раза в день в течение 1—1,5 мес, внутримышечно по 1,0—2,0 мл и одновременно ретробульбарно по 0,5—1,0 мл, всего 10—15 инъекций).
Для повышения свертываемости крови при этой форме близорукости назначают викасол по 0,01—0,02 г 2 раза в день в течение 3—4 дней, 5—10 % раствор хлорида кальция по 1 столовой ложке 3 раза в день на протяжении 10 дней. При геморрагиях, связанных с повышением фибринолиза, рекомендуют аминокапроновую кислоту по 0,5 г 2—3 раза в день в течение 3—5 дней.
При появлении помутнений в стекловидном теле целесообразны внутривенные вливания 20 мл 40 % раствора глюкозы с 2 мл 5 % раствора аскорбиновой кислоты, всего 20 вливаний. После этого назначают инъекции натрия йодида внутрь по 0,3—1,0 г 3—4 раза в день на протяжении 10—15 дней.
Выбор препаратов и методики их применения, определение частоты повторных курсов лечения производит врач на основе оценки индивидуальных особенностей течения миопии.
Опыт показывает, что систематическое (2—3 курса в год) применение препаратов, способствующих укреплению склеры, улучшающих гемодинамику глаза и усиливающих обменные процессы в сетчатой и сосудистой оболочках глаза, позволяет замедлить прогрессирование близорукости. Так, по данным Н. Ф. Савицкой (1984), годичный градиент прогрессирования миопии у пациентов, получавших названные препараты, оказался равным 0,230 дптр, т.е. был в 3,3 раза меньше, чем в контрольной группе.
↑ Хирургические вмешательства при миопии
Хирургические вмешательства при миопии с различной целью производят на хрусталике, роговой оболочке и склере.
↑ Хирургические вмешательства на хрусталике
Идея о возможности повышения некорригированной остроты зрения при близорукости путем удаления прозрачного хрусталика впервые высказана еще в XVIII веке J. Chiggs (1745) и Desmonceaux (1775), впервые реализована в 1889 г. V. Fukala и V. Vacher. Вскоре, однако, период увлечения операцией сменился периодом разочарования из-за часто наступавших после нее осложнений, особенно отслойки сетчатки. Помимо этого, после операции оперированный глаз терял способность аккомодировать. Не предупреждала эта операция и дальнейшего прогрессирования близорукости. В настоящее время удаление хрусталика при миопии производят только отдельные офтальмологи. В. С. Беляев (1984) использует этот метод в основном при помутнении хрусталика у больных с близорукостью высокой степени. Он рекомендует сочетать его с предварительной склеропластикой, что, по его мнению, значительно снижает число операционных и послеоперационных осложнений и позволяет получить более высокий визуальный эффект.
↑ Операции на роговице
В последние 30 лет стали выполняться операции на роговице с целью изменить ее преломляющую способность при аметропиях. Предложено несколько разновидностей таких операций при миопии, которые производят для уменьшения оптической силы роговицы. Принцип операции кератомилеза [ Краснов М. М., 1970; Груша О. В., 1971; Федоров С. Н., Захаров В. Д., 1971; Barraquer J. I., 1964, и др.] состоит в том, что из передних слоев оптической зоны роговицы берут послойный трансплантат, делают его более плоским путем срезания центра или обработки на миниатюрном токарном станке и затем фиксируют в роговичном ложе с помощью микрошвов или комбинации их с биологическими клеевыми основами.
При близорукости применяли также межслойную (интерламеллярную) кератопластику, т.е. пересадку роговицы донора между слоями прозрачной роговицы для уменьшения кривизны ее передней поверхности [Морхат И. В., 1964, 1975; Беляев B. C., 1964; Блаватская Е. Д., 1964; Животовский Д. С., 1970; Краснов М. М., 1970; Федоров С. Н., Захаров В. Д., 1971; Пучковская Н. А. и др., 1973; Barraquer J. I., 1949, 1965, и др.]. Аналогичного результата достигают и путем частичного послойного удаления стромы в средней части роговицы [Пурескин Н. П., 1967; Krwawicz Т., 1964, и др.].
Более широко применяют переднюю и заднюю частичную радиальную кератотомию, предложенную T. Sato (1950). Производят в основном переднюю кератотомию [Пурескин Н. П., 1967; Беляев B. C. и др., 1974; Федоров С. Н., Дурнев В. В., 1977; Еналиев Ф. С., 1979, и др.]. Острым ножом делают большое число (чаще 16) радиальных надрезов (насечек) от зрачковой зоны до лимбальной склеры почти на всю глубину роговицы М. М. Краснов и соавт. (1983) предложили метод ортокератотомии — давление (компрессию) на роговицу через веки с целью ее уплощения после нанесения на нее надрезов. Такой принцип позволил уменьшить число надрезов на роговице до четырех.
Операции на роговой оболочке при миопии, естественно, не предупреждают ее прогрессирования и возникновения осложнений. Для их назначения необходимо выработать четкие медицинские показания. По нашему мнению, одно из них — миопическая анизометропия, при которой больные плохо переносят очки. При миопии небольших степеней операции на роговой оболочке не имеют смысла. Такая миопия представляет собой только оптический дефект глаза, хорошо корригируемый оптическими средствами. В этом случае разумная альтернатива операции — контактные линзы. Оперировать в принципе следует больной глаз, а не практически здоровый. Необходимо также расширить профессиональные показания для лиц с небольшой миопией. Существуют трудовые операции, прежде всего прецизионного и операторского профиля, с которыми близорукие справляются даже лучше, чем лица с другими видами рефракции.
↑ Лазерные воздействия на роговицу
Термин «эксимер» происходит от английского словосочетания «exited dimers» (возбужденные димеры) и означает нестабильное, существующее только в возбужденном состоянии парное скопление молекул двухатомарного газа (атом инертного газа, связанный с атомом галогена). При быстром распаде эксимерных молекул (время существования 10—15 не) излучаются высокоэнергетические фотоны в ультрафиолетовом диапазоне. При различных комбинациях инертного и галогенового газов эксимерные лазеры могут излучать короткие импульсы света волн различной длины ультрафиолетовой области спектра (фтор — 157 нм; аргон-фтор — 193 нм; криптон-хлор — 222 нм; криптон-фтор — 248 нм; ксенон-фтор — 308 нм).
Наиболее приемлемыми для вмешательства на роговице являются аргон-фторовые эксимерные лазеры, работающие на длине волны 193 нм, при которой излучение проникает на глубину 2—3 мкм, не вызывая мутагенных реакций и побочных термических эффектов.
С помощью эксимерного луча можно проводить следующие вмешательства на роговице: линейные разрезы, циркулярные разрезы для послойной и проникающей кератопластики, поверхностное срезание (абляция), лентикулярные срезы при эпикератофакии и кератомилезе.
Первое сообщение о применении эксимерных лазеров в офтальмологии принадлежит S. L. Trokel и соавт. (1983). Они использовали лазерный луч в качестве режущего инструмента дли выполнения радиальных разрезов при кератотомии. В 1986 г. J. Marshall и соавт. предложили новый способ применения эксимерного лазера для коррекции близорукости. Способ заключается в удалении поверхностных слоев роговицы энергией эксимерного лазера, что приводит к изменению ее кривизны и преломляющей способности. Операции проводились с помощью лазера «Summit», ограничивались лишь миопией небольших степеней и проводились в 4-миллиметровой оптической зоне.
В настоящее время наиболее распространены 2 типа эксимерных лазерных установок. Это прежде всего лазеры первого поколения — широколучевые «полноапертурные» системы (типа IN-PRO, Summit, VISX, Schwind): применяя мультизональную технику операции, обрабатывают сразу всю поверхность зоны воздействия. Непостоянная форма эксимерного луча, используемая в этих системах, снижает точность операции, высокий выход энергии обусловливает достаточно сильную ударную волну во время абляции, что увеличивает травмирование роговицы.
Лазеры второго поколения — сканирующие системы (сканирование щелью или точкой) — типа Nidek ЕС 5000; MEDITEK; Technolas. Поверхность роговицы обрабатывают постепенно, методом сканирования, с использованием раскрывающейся по определенному правилу диафрагмы. В этих системах применяется энергия небольшой плотности, что позволяет снизить травмирование роговицы, уменьшить акустический удар; температура в зоне абляции практически не повышается; формируется наиболее гладкая поверхность зоны абляции роговицы. Недостаток сканирующих систем — значительная продолжительность операции, при точечной форме луча — некоторое увеличение периода реэпителизации.
Сегодня в мире широко используются две методики эксимер-лазерных рефракционных операций — фоторефракционная кератэктомия и лазерный специализированный кератомилез.
Первый метод заключается в следующем: с поверхности роговицы механическим путем (с помощью тупого инструмента или алкоголя) удаляют эпителий, затем проводят обработку стромы в оптической зоне лазером. Зона абляции варьирует в зависимости от установки и степени аметропии. Преимуществами метода являются безопасность, предсказуемость и стабильность результатов.
Медикаментозное лечение после операции включает назначение местных нестероидных противовоспалительных средств и антибиотиков в ранние послеоперационные сроки и длительный (4—6 мес) курс лечения местными стероидами, иногда в сочетании с ?-блокаторами.
Острота зрения вдаль восстанавливается до расчетной в течение 1—2 нед, для близи — в течение 3 нед и более. Различные неудобства в виде избыточного светорассеивания в сумерках, незначительного двоения могут сохраняться до полугода.
При проведении лазерного кератомилеза с помощью микрокератома на поверхности роговицы формируется клапан на ножке, толщиной 140—180 мкм. Клапан откидывается, строма роговицы обрабатывается лазерным лучом. После этого клапан осторожно укладывают в роговичное ложе. Преимущества интрастромальной лазерной абляции заключаются в том, что остаются интактными эпителий и Боумена мембрана. Зрительные функции восстанавливаются достаточно быстро, период послеоперационной реабилитации короткий. Лазерному кератомилезу доступны более высокие степени миопии, для него характерна большая предсказуемость эффекта.
Фоторефракционную операцию проводят в случае отказа пациента по каким-либо причинам от ношения очков или контактных линз. Отбор пациентов проводят по следующим критериям:
• возраст пациента старше 18 лет;
• стабильная рефракция в течение 1,5—2 лет;
• близорукость до 8,0 дптр — возможно проведение как фо-торефракционной операции, так и лазерного кератомилеза; близорукость от 8,0 до 15,0 дптр — предпочтительнее выполнение лазерного кератомилеза.
Противопоказаниями к проведению вышеуказанных вмешательств являются:
• общие заболевания — сахарный диабет, нарушения функции щитовидной железы, коллагенозы, псориаз, нейродермит, фотодерматоз, наличие келлоидных рубцов, Herpes simplex в период обострения и Herpes zoster в любой стадии;
• беременность и период кормления грудью;
• прогрессирующая близорукость, нестабильная рефракция, одноглазке;
• заболевание глаз — глаукома, катаракта, острые и хронические воспалительные заболевания, синдром «сухого глаза», кератоконус, хрусталиковый астигматизм, эпителиально-эндотелиальная дистрофия, нистагм, отслойка сетчатки (при дистрофических изменениях периферических отделов сетчатки операция возможна после проведения профилактической лазеркоагуляции).
Следует учитывать дополнительные противопоказания для проведения лазерного кератомилеза: толщина роговицы менее 450 мкм, оптическая сила роговицы менее 39 дптр и более 47 дптр, роговичный астигматизм более 7 дптр, диаметр роговицы менее 10 мм в любом меридиане.
Предоперационное обследование пациента включает авторефрактометрию и визометрию при узких зрачках и в условиях циклоплегии; офтальмометрию, биомикроскопию, эхобиометрию, пахиметрию, тонометрию, кератотопографию, детальный осмотр центральных и периферических отделов сетчатки в условиях циклоплегии.
Из наиболее типичных осложнений фоторефракционной кератэктомии следует отметить эпителиальную гиперплазию, частичную потерю прозрачности роговицы (в международной литературе именуемую «haze») и возврат близорукости. При биомикроскопии «хейз» выглядит как субэпителиальное помутнение роговицы различной интенсивности и однородности. Степень этих помутнений коррелирует с объемом проведенной коррекции (степень миопии, зона и глубина абляции) и со временем, прошедшем после операции. Наибольшая частота этого осложнения наблюдается при миопии выше 6 дптр и в сроки 3—6 мес после операции. С увеличением сроков, прошедших после операции, интенсивность и частота помутнений роговицы уменьшаются.
D. S. Durrie и соавт. выделили три типа заживления после фоторефракционной кератэктомии: нормальное заживление; медленное заживление с минимальным риском возврата и «хейза», тенденцией к гиперметропической рефракции; агрессивное заживление с образованием «хейза» и возвратом миопии.
Помутнения после операции оцениваются по следующей клинической шкале: + — следовое помутнение, ++ — слабое помутнение, +++ — умеренное помутнение, ++++ — сильное помутнение.
Экспериментальные исследования показали, что субстратом «хейза» являются синтезированный новый коллаген и наполненные гликозаминогликанами вакуоли между волокнами этого коллагена. Помутнение появляется через месяц после операции и становится более выраженным к третьему месяцу вследствие интенсивной пролиферации кератоцитов.
Для уменьшения интенсивности помутнения и борьбы с возвратом близорукости предложены разные схемы длительных курсов кортикостероидной терапии, а при их неэффективности — повторная фоторефракционная кератэктомия или лазерный кератомилез.
Осложнения после лазерного кератомилеза возникают чаще из-за неопытности хирурга. Это перфорация роговицы, различные ошибки при формировании клапана, неправильная фиксация клапана, его смещение, децентрапия воздействия, врастание эпителия под клапан, глубокие стромальные помутнения роговицы.
Из изложенного очевидно, насколько важен трезвый и осторожный подход к выбору метода операции и к рефракционной хирургии в целом. Безусловным является в каждом конкретном случае подробная информация пациента о косметическом характере вмешательства и о риске возникновения послеоперационных осложнений.
Продолжение в следующей статье: Лечебные меры при близорукости ? Часть 2
----
Статья из книги: Близорукость | Э. С. Аветисов



Комментариев 0