Биомикроскопия радужной оболочки │ Часть 2

Содержание:
Описание
↑ Негранулематозные иридоциклиты
Ревматический иридоциклит отличается доброкачественным течением и склонностью к рецидивам. Исследование с помощью щелевой лампы выявляет умеренный отек радужки, расширение сосудов соответственно расположению сфинктера зрачка, вследствие чего последний приобретает вид гиперемированного кольца. Возможен значительный фибринозный экссудат в передней камере. Наблюдаются множественные, но легко разрывающиеся пигментные синехии, которые чаще локализуются в области нижних отделов зрачкового края. Процесс сопровождается появлением мелких, светлых, нестойких преципитатов (рис. 60).
Рис. 60. Ревматический иридоциклит
Биомикроскопия роговицы часто выявляет отек эндотелия и складки десцеметовой оболочки. При повторных атаках иридоциклита можно обнаружить диффузное помутнение стекловидного тела.
Гонококковый иридоциклит характеризуется возникновением резко выраженного феномена Тиндаля в камерной влаге, что связано с появлением большого количества желатинозного экссудата, блокирующего иногда всю камеру. При сильно выраженной сосудистой реакции возможно появление гифемы.
Экссудат хорошо поддается рассасыванию, что можно заметить но уменьшению интенсивности феномена Тиндаля и даже полному его исчезновению к течение нескольких часов. При пластической форме процесса осмотр со щелевой лампой выявляет множественные плоские задние синехии. Образование преципитатов для гонококкового иридоциклита не типично.
Герпетический иридоциклит может возникнуть как при herpes simplex, так и при herpes zoster ophthalmicus. В первом случае заболевание не имеет специальных биомикроскопических признаков и протекает по типу банального экссудативного иридоциклита. В этиологической диагностике помогает констатация специфических герпетических изменений роговицы.
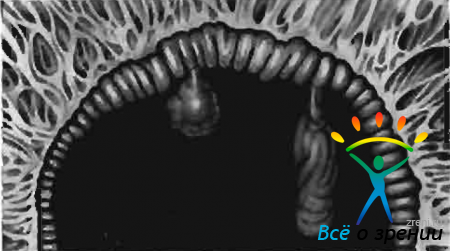
При herpes zoster ophthalmicus на фоне невралгических болен на гиперемированной радужке появляются видимые при помощи щелевой лампы папулообразные возвышающиеся зоны. Вокруг каждой из них находятся расширенные сосуды (рис. 61).
Рис. 61. Герпетический иридоциклит
При интенсивной сосудистой реакции возникают рецидивирующие кровоизлияния в переднюю камеру, характеризующиеся медленным рассасыванием.
Папулообразные элементы в радужке аналогичны кожным проявлениям герпеса. При их локализации в области зрачкового края развиваются стойкие синехии. Процесс сопровождается появлением преципитатов. В исходе заболевания на радужке соответственно расположению герпетических высыпаний остаются депигментированные участки с атрофичной, истонченной трабекулярной тканью. Радужка приобретает своеобразный пятнистый вид.
Диабетический иридоциклит. Изменения радужки при диабете проявляются часто выраженной деструкцией заднего пигментного листка. Кроме того, может наблюдаться пролиферация сосудов на всем протяжении стромального листка. Этот процесс сопровождается огрубением трабекул и развитием передних синехий в области корня радужки. Рельеф поверхности радужки становится грубым, что хорошо выявляется при исследовании с помощью скользящего луча. Применение при этом зеленого светофильтра делает хорошо заметными конгломераты новообразованных сосудов. Такое состояние радужки носят название рубеоза.
На фоне рубеоза иногда развивается диффузный фибринозный иридоциклит с выпотом в переднюю камеру. При исследовании со щелевой лампой очень рано выявляется наличие задних пигментных синexий. Вследствие блокады камерного угла экссудатом, новообразованными сосудами и передними синехиями возможно развитие вторичной глаукомы.
«Иридоциклит» при гетерохромии (гетерохромный синдром Фукса) характеризуется тем, что радужка на пораженном глазу становится светлее. Разницу в окраске легче уловить при осмотре не в свете щелевой лампы, а при дневном освещении.
Процесс не сопровождается болью и другими признаками воспаления. Однако при биомикроскопии с использованием прямого фокального освещения выявляется, что радужка потеряла свой губчатый характер, ее трабекулы стали растянутыми и уплощенными. Вследствие разрежения ткани просвечивают собственные сосуды радужки. Исследование в темном поле, в проходящем свете выявляет также деструкцию заднего пигментного листка, что выражается в появлении просвечивающих зон.
При исследовании роговицы в проходящем свете можно легко обнаружить преципитаты, которые отличаются от прочих видов воспалительных отложений на задней поверхности роговицы тем, что они со временем почти не пигментируются. Наряду с отложениями на роговице можно видеть клеточные включения серого цвета в стекловидном теле. Осмотр хрусталика очень часто выявляет точечные помутнения, располагающиеся под задней капсулой. Со временем процесс помутнения захватывает всю кору и ядро линзы.
По мнению В. Н. Архангельского (1963), синдром Фукса следует относить к дистрофическим процессам.
Травматический иридоциклит может возникнуть как осложнение любой травмы глазного яблока (чаще проникающем); он обычно протекает в форме диффузного серозно-фибринозного воспаления. Нарушение целости ткани радужки приводит уже в ранние сроки к появлению феномена Тиндаля за счет взвеси в камерной влаге элементов крови и пигмента.
Отложение увеального пигмента обнаруживается также на задней поверхности роговины, на радужке, капсуле хрусталика и в стекловидном теле. При распылении большого количества пигмента ткань травмированной радужки кажется более темной, чем на здоровом глазу.
Исследование со щелевой лампой при использовании непрямого освещения нередко выявляет надрывы или полные разрывы сфинктера зрачка и кровоизлияния в ткань радужки. Указанные изменения при исследовании в более поздние сроки могут быть замаскированы воспалительным экссудатом.
При ранении хрусталика, сопровождающемся значительным нарушением целости капсулы, могут быть обнаружены хрусталиковые преципитаты, характеризующиеся бело-голубым цветом, рыхлостью и большими размерами. Может также развиться факогенетический иридоциклит. В этих случаях при биомикроскопии радужки можно заметить, что о местах контакта ее ткани с веществом хрусталика воспалительная реакция сильнее, что выражается в локальной гиперемии и отеке ткани (Н. Б. Шульпина, 1964).
↑ Гранулематозные иридоциклиты
Туберкулезный иридоциклит морфологически и биомикроскопически может проявляться в двух формах:
- пролиферативной (очаговой)
- и экссудативной (диффузной).
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
Очаговый иридоциклит чаще развивается в молодом возрасте (у детей), когда еще не установился противотуберкулезный иммунитет. Экссудативный иридоциклит возникает в более поздние сроки жизни, когда организм находится в состоянии аллергии.
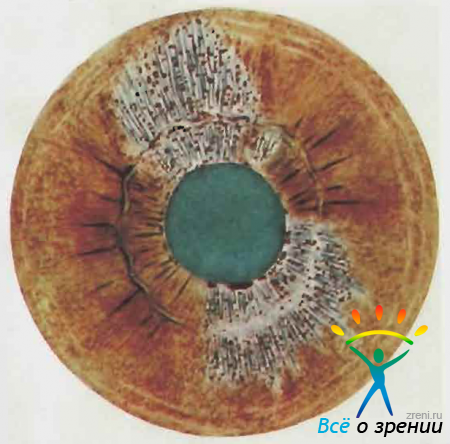
При очаговом туберкулезном иридоциклите на гиперемированной и утолщенной строме радужки появляются высыпания — туберкулы. Чаще они локализуются в области малого артериального круга радужки (рис. 62).
Рис. 62. Туберкулы радужки.
Их можно заметить довольно рано, пользуясь исследованием в скользящем луче. При осмотре с помощью фокального освещения видно, что одни туберкулы расположены я а поверхности радужки, другие—в глубине ткани. Последний вариант локализации туберкулов свойствен милиарной форме процесса. Туберкулы имеют серо-желтый цвет и четкие границы. Характерным биомикроскопическим признаком является отсутствие в туберкуле сосудов. Они могут находиться в окружности туберкула, отдельные ветви могут быть на его поверхности, но в глубину ткани они не проникают. При локализации туберкулов у зрачкового края формируются мощные стромальные синехии, захватывающие также и сфинктер зрачка.
Довольно типичным для очагового иридоциклита надо считать появление по зрачковому краю эффлоресценций и отложение на роговице сальных преципитатов.
В исходе процесса туберкулы подвергаются казеозному некрозу и сморщиваются, оставляя после себя зоны атрофии радужки.
При слиянии туберкулов формируется гигантский конглобированный туберкул, хорошо видимый макроскопически.
Диагностика экссудативного (диффузного) иридоциклита довольно трудна даже при помощи щелевой лампы. Окончательный диагноз часто ставится после тщательного общего обследования больного путем исключения других этнологических моментов. Наличие экссудата в передней камере, помутнение стекловидного тела, наличие мощных задних синехий, новообразованных сосудов, переходящих вместе с экссудатом на капсулу хрусталика, сальных преципитатов заставляет заподозрить экссудативный туберкулезный иридоциклит. Появление отдельных туберкулов, а также присоединение заднего кератита (иногда в форме склерозирующего) способствуют более обоснованной диагностике туберкулезного иридоциклита.
У пациентов, у которых выработался иммунитет к туберкулезной инфекции и имеется состояние положительной анергии, можно наблюдать вялый хронический серозный иридоциклит, протекающий почти бессимптомно. Роль биомикроскопии в постановке диагноза этой формы иридоциклита очень велика. Диагноз основывается на обнаружении на задней поверхности роговицы жирных преципитатов и сероватых точечных включении в стекловидном теле. Следует помнить о возможности смешения этой формы иридоциклита с дисфункцией цилиарного тела.
Сифилитический иридоциклит наблюдается чаще всего во вторичном периоде сифилиса и проявляется в различных клинических вариантах.
Розеолезный иридоциклит сопутствует розеолезной сыпи на коже и характеризуется появлением в области малого артериального круга радужки нескольких красных пятен, которые при осмотре в прямом фокальном освещении представляются состоящими из расширенных, переполненных кровью капилляров. Указанные изменения лучше видны на светло окрашенных радужках. Они не вызывают субъективных ощущений и через несколько дней бесследно исчезают.
При папулезном иридоциклите у зрачкового края радужки появляются красновато-желтые ограниченные узелки. Образуются мезодермальные синехии (рис. 63).
Рис. 63. Папулы радужки.
При дифференциальной диагностике их с туберкулезными бугорками надо учитывать различную локализацию элементов. Папулы локализуются по зрачковому краю радужки, а туберкулы чаще в области малого артериального круга. Особое значение надо придавать характеру васкуляризации указанных образований.
Туберкулезный бугорок внутри является бессосудистым, а папула, как о том свидетельствует тщательная биомикроскопия. вся пронизана новообразованными сосудами. Динамическое наблюдение выявляет различную судьбу этих элементов. Туберкулезный бугорок чаще подвергается казеозному некрозу и сморщиванию, оставляя в ткани радужки рубцовые следы, а папула рассасывается без следа.
Симпатизирующий иридоциклит по клинической картине приближается к туберкулезному экссудативному иридоциклиту. В некоторых случаях проявляются эффлоресценции у зрачкового края и пролифоративные узелки в строме радужки.
Биомикроскопическое исследование имеет значение в основном не в случаях уже развившейся симпатической офтальмии, а в процессе наблюдения за здоровым глазом при наличии травматического иридоциклита на раненом глазу.
Обнаружение (даже при отсутствии жалоб больного, при отсуствии инъекции сосудов глазного яблока) небольшой опалесценции камерной влаги на здоровом глазу, отека эндотелия роговицы или помутнения влаги позадихрусталикового пространства свидетельствует о начинающейся симпатической офтальмии. Появление в дальнейшем экссудата в передней камере, стромальных задних синехии, жирных преципитатов, новообразованных сосудов радужки, сращения и заращения зрачка подтверждает первоначальный диагноз.
↑ Дистрофические изменения
Дистрофические изменения могут происходить как в пигментном листке, так и в мезодермальных слоях радужки. В некоторых случаях поражается вся толща радужной ободочки. Наиболее легко ранимой частью радужки, местом ее наименьшего сопротивления является пигментный листок. Поэтому многие патологические процессы отражаются именно на нем, не затрагивая мезодермальные слои.
↑ Дистрофия пигментного листка радужной оболочки
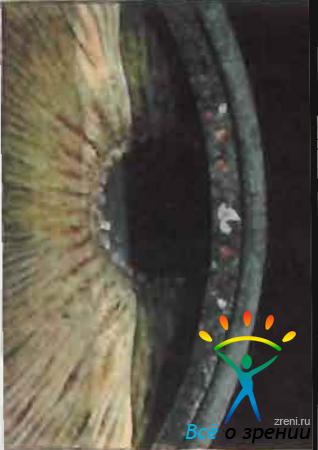
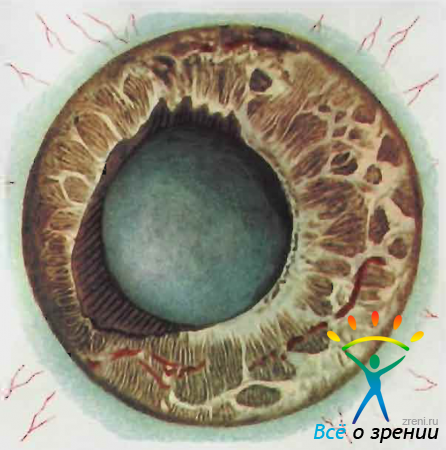
При нарушении трофических процессов, особенно часто в старческом возрасте и при глаукоме, может наступить деструкция пигментной каймы зрачка. Кайма становится неоднородной, приобретает пестрый вид в связи с появлением участков, лишенных пигмента. Изменения начинаются в углублениях каймы, где соответственно распаду пигмента появляются обесцвеченные места. Позже процесс захватывает возвышенные части каймы. Пигментная кайма представляется обесцвеченной, «разлохмаченной». Создается впечатление о наличии здесь каких-то посторонних элементов («пепел сигары», «мох») (рис. 64).
Рис. 64. Дистрофия пигментной каймы зрачка.
В действительности же наблюдается выщелачивание, миграция зерен пигмента из клеток пигментного эпителия. Отложения этого пигмента можно видеть на задней поверхности роговицы, на поверхности радужки и в области угла передней камеры. В процесс может вовлекаться весь задний пигментный листок.
При исследовании в темном поле и проходящем свете атрофичные участки зрачкового пояса выступают в виде щелей и секторов, а в цилиарном поясе — преимущественно в виде круглых просвечивающих отверстий. Ткань радужки представляется изрешетченной, как бы изъеденной молью. В резко выраженных случаях дистрофии радужка может превратиться в полупросвечивающую мембрану.
Изменения пигментной каймы при глаукоме встречаются в более молодом возрасте и не являются в отличие от старческих симметричными. Обычно деструкция заднего пигментного листка бывает резче выражена на глазу с более далеко зашедшим глаукоматозным процессом.
По наблюдениям К. А. Хургиной и А. А. Дмитриевой (1937), деструкция заднего пигментного листка радужки сочетается с ослаблением прикрепления волокон цинковой связки к хрусталику и цилиарному телу, что облегчает иптракапсулярную экстракцию катаракты.
Биомикроскопическое исследование пигментного листка радужки может быть рекомендовано при осмотре больных перед экстракцией катаракты.
Дистрофия мезодермального листка радужной оболочки
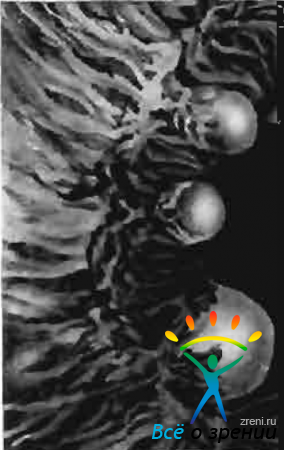
Эта дистрофия чаще развивается в старческом возрасте. При исследовании со щелевой лампой мезодермальный листок крайне истончен, разрежен, обесцвечен, сквозь него просвечивает пигментный эпителий. В некоторых случаях наблюдается отщепление атрофичной стромы радужки от заднего пигментного листка и отслоение ее в сторону передней камеры — иридосхизис. Подобные изменения наблюдаются, как правило, в нижней половине радужки. Последнее обстоятельство можно снизать со слабостью стромы радужки в области бывшей зародышевой щели. Возникновение иридосхизиса обусловлено тем, что между передним и задним листком радужки образуется щель, идущая от зрачкового края до корня радужки. Отслоенные атрофичные фибриллы в процессе сокращения мыши радужки отрываются (обычно у зрачка, реже на периферии радужки) и веерообразно выступают в переднюю камеру. При исследовании со щелевой лампой видно, что при реакции зрачка на свет отщепившиеся элементы совершают колебательные движения. В секторе отщепления ясно обозначается задний пигментный листок радужки со следами отдельных мезодермальных трабекул на нем. Указанные дистрофические изменения обычно не свидетельствуют о тяжести клинического состояния глаза и не угрожают снижением зрительных функций.
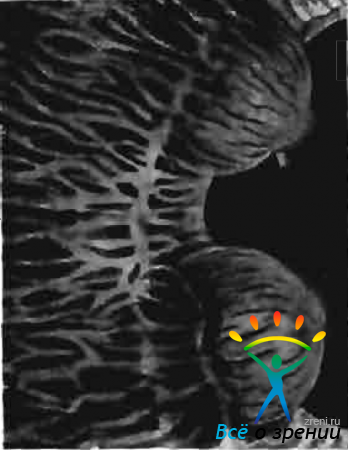
Во время острого приступа первичной глаукомы или после него можно наблюдать развитие очаговой (сегментарной) дистрофии стромы радужки. В одном из секторов радужки появляется обесцвечивание и истончение переднего пограничного слоя. Трабукелы здесь раздвинуты, крипты очень широки. Участок дистрофии имеет четкие границы, его поверхность запорошена мелкими глыбками пигмента, которые как бы прикрывают зону «облысения» радужки (рис. 65).
Рис. 65. Очаговая дистрофия стромы ралужки при глаукоме.
Указанные изменения лучше выявляются на темно окрашенных радужках, они не исчезают и не прогрессируют. Констатация очаговой дистрофии радужки помогает в проведении дифференциальной диагностики между первичной и вторичной глаукомой — при остром приступе вторичной глаукомы дистрофия не разнимается (Ц. М. Иоффе, 1960).
↑ Эссенциальная прогрессирующая мезодермальная дистрофия радужной оболочки
Эссенциальная прогрессирующая дистрофия радужки обнаруживается в молодом возрасте, чаще у женщин. Процесс в большинстве случаев односторонний. Причина его до настоящего времени не установлена. Постановка правильного диагнозa этой формы дистрофии радужки в начальной фазе развития чрезвычайно трудна даже для опытных окулистов, что иногда приводит к диагностическим ошибкам.
Заболевание начинается со стромы радужки, затем вовлекается и задний пигментный листок. В течении заболевания выделяют три периода. Первый период характеризуется изменением формы зрачка, который становится грушевидным. эксцентрично расположенным (ложная колобома). Отмечается выворот пигментной каймы зрачка (рис. 66).
Рис. 66. Эссенциальная мезодермальная дистрофия радужки.
В месте, куда подтягивается зрачок, имеется избыток и уплотнение ткани, ее локальный фиброз, что может симулировать опухоль. Здесь формируются периферические передние синехии. Эти синехии нe носят воспалительного характера, а являются следствием избытки мезодермальной ткани.
Второй период характеризуется появлением ложных зрачков, которые представляют собой сквозные щели в ткани радужки. Они образуются в зоне, противоположной сектору подтягивания зрачка и легко выявляются при исследовании в проходящем счете, В этом периоде заболевания нередко возникает вторичная глаукома, которая является обычно основным симптомом заболевания, приводящим в конечном итоге к слепоте (М. Л. Краснов, Л. Я. Полякова. 1958).
Третий период характеризуется развитием субтотальной аниридии. Ткань радужки можно определить лишь на крайней периферии.
Наряду с радужкой часто изменяется роговица. Патологический процесс в роговице развивается по типу эндотелиальной дистрофии. Он выражается появлением очень мелких сероватых или пигментированных отложений, покрывающих заднюю поверхность оптического среза роговицы соответственно месту расположения передних сине.чнй. Иногда наблюдается отек зилотедия.
Диагностические ошибки при эссенциальной мезодермальной дистрофии радужки чаще всего возникают в первом периоде заболевании, когда симптоматика напоминает новообразование радужки. Появление в дальнейшем ложных зрачков, присоединение вторичной глаукомы обычно облегчают постановку диагноза. Правильной диагностике несомненно помогает констатация изменений эндотелия роговицы, обнаруживаемых лишь при биомикроскопии.
Много нового в учение о дистрофии радужки и цилиарного тела внес В. Н. Архангельский (1963). Начальная степень дистрофического процесса, по наблюдениям В. Н. Архангельского с сотрудниками, проявляется картиной так называемого увеита без признаков воспаления (преципитаты па спокойном глазу, нежные помутнения стекловидного тела, начальная дистрофия мезодермального слоя радужки). При прогрессировании процесса развивается гетерохромный синдром Фукса. Далее возникает клиническая картина прогрессирующей дистрофии радужки. Таким образом, все три клинических варианта дистрофии радужки являются выражением разной степени хронической дисфункции цилиарного тела. По мере развития процесса одна форма дистрофии переходит в другую.
↑ Kисты
Кисты радужной оболочки относятся к доброкачественным образованиям, не носящим истинного опухолевого характера. Наиболее часто встречаются травматические кисты, реже — врожденные или приобретенные кисты радужки нетравматического происхождения.
Серозные или пролиферативные травматические кисты радужной оболочки встречаются наиболее часто. Их возникновение связано с неудовлетворительным состоянием раны роговицы, плохой адаптацией ее краев, что способствует пролиферации в полость глаза эпителия конъюнктивы и роговицы.
Роль биомикроскопии в диагностике травматических эпителиальных кист необычайно велика. Исследование со щелевой лампой всегда устанавливает признаки проникающей спонтанной или операционной травмы роговицы. При осмотре области рубца в ряде случаев можно видеть тяж врастающего в полость глаза эпителия. Поскольку эпителий прозрачнее стромы роговицы, он выявляется в виде темной полосы, контрастирующей с окружающей опалесцирующей рубцовой тканью роговицы. Проведенные нами параллельные биомикроскопические и гистологические исследования показали, что в тех случаях, когда при исследовании со щелевой лампой эпителий по ходу раневого канала не выявлялся, имелось врастание слишком тонкого, двух-трехслойного эпителиального тяжа. Иногда рубцовая ткань маскировала эпителиальным тяж или полностью вытесняла его.
При биомикроскопии в диффузном свете киста радужки выявляется как округлое, проминирующее в переднюю камеру полупрозрачное образование. При исследовании в прямом фокальном освещении выявляются тонкие стенки кисты и прозрачная, слегка опалесцирующая жидкость внутри нее. Передняя стенка обычно имеет сероватый или желтоватый цвет (что зависит от окраски мезодермальной ткани радужки), гладкую, шелковистого вида поверхность. Она бывает сформирована из эпителия и растянутой, атрофичной стромы радужки. Задняя стенка кисты может быть образована эпителием и стромой или задним пигментным листком радужки. В последнем случае стенка имеет темную окраску. Раздвинутая и отдавленная кистой строма радужки находится в состоянии различно выраженной степени атрофии.
Больной К.. 38 лет, в 1959 г. перенес проникающее ранение роговицы левого глаза с выпадением в рану ткани радужки, повреждением хрусталика. Была произведена соответствующая обработка раны с наложением шелковых швов на роговицу. Острота зрения при выписке из стационара 0,1. коррекция зрения не улучшает. В 1963 г. появились боли и покраснение глаза. Острота зрения снизилась до 0.02.
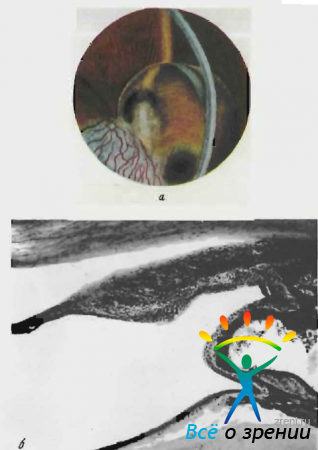
При биомикроскопии (рис. 67. а)
Рис. 67. Травматическая серозная киста радужки. а — биомикроскопическая картина (оптический сpез); б — гистологическая картина окраска гематоксилин- эозином, увеличение 7Х10).
обнаружен широкий рубец роговицы у лимба по меридиану 7 часов, проникающий через все слои. Соответственно рубцу в радужке имеется колобома. В нижненаружном квадранте передней камеры видно прозрачное, округлой формы образование В оптическом срезе хорошо выявляются его прозрачные стенки. Передняя стенка представлена эпителием и растянутым мезодермальным листком радужки. прилежит к оптическому Срезу роговицы. Задняя стенка состоит из пласта эпителия, который стелется по растянутой и отдавленной кзади строме радужки. Здесь просвечивает задний пигментный листок. В просвете зрачка дифференцируются элементы травматической катаракты.
Диагноз: травматическая киста радужки. Больному проведена рентгенотерапия с последующим удалением кисты, в дальнейшем процесс прогрессировал: развились явления иридоциклита. острота зрения снизилась до бесконечно малой с неправильной светопроекцией. Произведена энуклеация.
Гистологически обнаружено эпителиальное врастание через раневой канал роговицы с формированием серозной кисты радужки. Стенка кисты выстлана несколькими слоями эпителия. Ткань радужки под давлением кисты резко растянута, атрофична (рис. 67, б).
При врастании эпителия в толщу радужки, ближе к ее задней поверхности может формироваться киста, имеющая вид непрозрачного, выступающего образования, очень похожего по виду на опухоль. При дифференциальной диагностике необходимо проводить исследование с применением непрямого, диафаноскопического, освещения. При кисте обычно отмечается просвечивание исследуемой ткани.
Жемчужные кисты радужной оболочки встречаются гораздо реже, они меньше по размерам, компактны, непрозрачны. имеют перламутровый блеск. Их развитие связано не с врастанием эпителия по раневому каналу, а с имплантацией в ткань радужки элементов кожи, волосяных фолликулов. подвергающихся при росте ороговению. Последнее и придает кисте вид жемчужины. При исследовании с применением диафаноскопического, непрямого, освещения почти никогда не удается видеть просвечивания ткани кисты.
Пигментные кисты зрачкового края возникают в связи с длительным примененном интенсивно действующих миотических средств (пилокарпин, фосфакол, фосарбин к др.). Эти кисты встречаются у 12% больных, их размеры колеблются от 0,1 до 1 мм, а количество — от 1 до 12 (Л. Ф. Александрина, 1955; М. Т. Курява, 1957).
Образование таких кист связывают с длительным миозом и полной неподвижностью зрачка. В этих условиях происходит скопление жидкости между слоями пигментного эпителия радужки, что и приводит к формированию кисты.
Пигментная киста при биомикроскопии имеет вид маленького округлого образования темно-коричневого цвета с бархатистой поверхностью, выступающего в просвет зрачка.
Обнаружение при исследовании со щелевой лампой начала образования указанных кист должно служить сигналом к уменьшению миотической нагрузки и замене сильнодействующих миотиков более слабыми. В противном случае увеличивающаяся в размерах киста может почти полностью закрыть зрачок и привести к значительному снижению зрения. Обратное развитие кист бывает очень медленным (до 1 года).
↑ Новообразования
Нейрофиброматоз радужки, часто сочетающийся с общими проявлениями болезни Реклингаузена, относится к доброкачественным новообразованиям.
При исследовании с помощью скользящего луча, а также прямого фокального освещения на радужке обнаруживаются множественные узелки коричневато-желтоватого цвета, круглой формы, характеризующиеся четкостью границ и отсутствием воспалительной реакции в окружающей ткани. Узелки окружены переплетами утолщенных, огрубевших трабекул стромы. При исследовании в диафаноскопическом свете просвечивания ткани не наблюдается, что свидетельствует о плотности указанных образований.
Обнаружение нейрофиброматозных узелков в радужке имеет большое диагностическое значение при болезни Реклингаузена с нечеткой общей симптоматикой.
Лейомиома радужной оболочки — опухоль, развивающаяся из элементов сфинктера или дилятатора зрачка. Имеет вид ограниченного узла желтого циста. Отличается медленным ростом и доброкачественным течением. Окончательный диагноз ставится после удаления новообразования и последующего гистологического исследовaния.
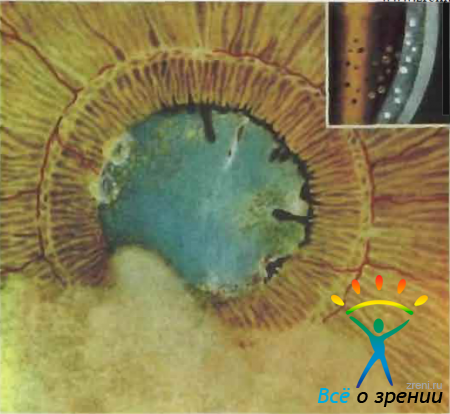
Меланобластома радужной оболочки часто возникает из пигментных пятен, вследствие чего биомикроскопический контроль за последними должен быть очень тщательным. Несомненным признаком малигнизации является заметный (при исследовании в скользящем луче и в прямом фокальном освещении) рост образования и появление в нем или в окружающей радужке новообразованных сосудов. Последние целесообразно выявлять, пользуясь исследованием в бескрасном свете.
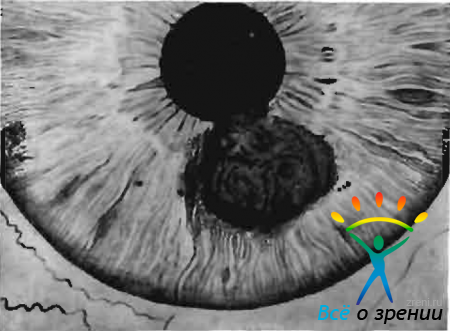
Меланобластома радужки при исследовании со щелевой лампой имеет вид более или менее темной, большей частью четко очерченной губчатой массы, отличается неровной, несколько волнистой поверхностью, в той или иной степени проминирует в переднюю камеру (рис. 68).
Рис. 68. Меланобластома радужки (по В. М. Шепкановой).
В окружности расположения опухоли иногда бывают видны плоские пигментированные пятна. Чаще всего это дочерние узлы новообразований. Динамическое наблюдение за этими пятнами обычно выявляет их рост и подтверждает высказанное при первичном осмотре предположение о наличии опухоли.
При дифференциальной диагностике меланобластомы надо учитывать возможность смешения ее с пигментированной кистой. Последняя имеет гладкую поверхность, дополнительная пигментация самой кисты в окружающей ткани отсутствует. Основным дифференциально-диагностическим признаком является просвечивание кисты при исследовании в диафаноскопическом освещении и полное отсутствие его в случае опухоли.
В процессе биомикроскопического исследования меланобластомы необходимо обращать внимание на границы распространения опухоли. От характера границ зависит тактика оперативного вмешательства. При изолированной локализации опухоли, если в опухолевой процесс не вовлечено цилиарное тело, показана электродиатермо- или фотокоагуляция новообразования.
↑ Врожденные изменения
Среди аномалий развития радужной оболочки встречаются изменения как заднего пигментного листка, так и мезодермальных слоев.
Гипоплазия и гиперплазия пигментной каймы зрачка являются выражением изменения заднего пигментного листка. В случае гипоплазии, как правило, наблюдается недоразвитие или полное отсутствие пигментной каймы в нижних отделах зрачка, в случае гиперплазии — избыточное образование пигментного зрачкового края, его разращения — флоккулы, локализующиеся по верхнему краю зрачка.
Флоккулы проявляются клинически в двух вариантах: в виде утолщенных компактных бугорков пигментной каймы, выступающих в просвет зрачка, или в виде отростков, свисающих в форме сосулек в область зрачка и перемещающихся при движениях глаза и зрачковых реакциях (рис. 69).
Рис. 69. Флоккулы радужки.
При отростчатой форме флоккул возможна их кистовидная дегенерация, отрыв от материнской основы и свободное перемещение в камерной жидкости.
Остаточная зрачковая мембрана относится к аномалиям развитии мезодермальной ткани радужки. Возможны различные клинические варианты остаточной мембраны зрачка.
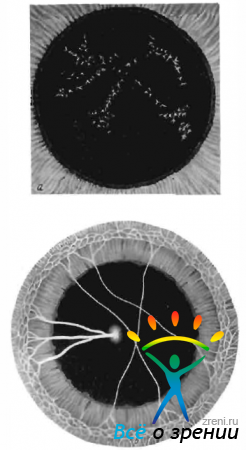
На 3-м месяце внутриутробной жизни человеческого зародыша формируется сосудистая сумка хрусталика. В ее развитии принимают участие передние цилиарные и длинные задние цилиарные артерии (малый артериальный круг радужки), а также артерия стекловидного тела, На 8-м месяце внутриутробной жизни эмбриональная сосудистая система редуцируется, однако очень часто (при биомикроскопическом исследовании в 50% случаев) удается найти ее следы. В одних случаях эти следы имеют вид нежных игольчатых или звездчатых отложений на передней капсуле хрусталика, изолированных друг от друга (рис. 70, а).
Рис. 70. Остаточная зрачковая мембрана. а — звездчатый пигмент на капсуле хрусталика; б — тяжи мембраны, прикрепляющиеся к капсуле хрусталика.
Отложения обычно имеют коричневую окраску или цвет стромы радужки. Гистологическими исследованиями доказано, что они являются расплющенными отростчатыми хроматофорами.
В других случаях элементы остаточной зрачковой мембраны обнаруживаются в форме тонких нитей серого цвета, отходящих от малого артериального круга радужки, перекидывающихся через зрачковое отверстие и прикрепляющихся в каком-то другом участке малого круга кровообращения. Эти нити иногда бывают настолько топки, что их можно уловить лишь применяя осцилляторное освещение, очень узкую осветительную щель и возможно большую интенсивность света. Иногда на нитях, подобно бусинкам, расположены комочки окрашенной мезодермальной ткани.
В некоторых случаях остатки зрачковой мембраны имеют вид довольно толстых тяжей, напоминающих трабекулы радужки. Изредка они оканчиваются свободно, выдаваясь в просвет передней камеры, а иногда прикрепляются к передней капсуле хрусталика. В месте прикрепления более крупных тяжей возможно частичное помутнение капсулы и вещества хрусталика (рис. 70, б).
В практической работе окулистам иногда приходится сталкиваться с необходимостью проведения дифференциальной диагностики между старыми задними синехиями и атипичными вариантами остаточной зрачковой мембраны (когда она прикрепляется к хрусталику), чтобы отнести наблюдаемые изменения к категории приобретенных или врожденных. Отличие тяжей зрачковой мембраны от синехий состоит в том, что синехии всегда связаны с зрачковым краем, а элементы мембраны — с зоной раздела радужки на зрачковый и цилиарный пояс.
Кроме того, при зрачковой мембране отмечается активная реакция зрачка на свет и хорошее медикаментозное расширение зрачка, а при задних синехиях, как правило, отсутствуют зрачковые реакции в зоне спаяния и почти совершенно отсутствует возможность расширения зрачка медикаментозным путем.
----
Статья из книги: Биомикроскопия глаза | Шульпина Н.Б.



Комментариев 0