Аллергические болезни органа зрения (Часть 1)

Содержание:
Описание
↑ Иммунитет и аллергия в патологии органа зрения
Важнейшая в медицине проблема иммунитета весьма актуальна для офтальмологии. Многочисленными исследованиями убедительно показано, что при всем своеобразии строения и функции орган зрения полностью подчинен законам иммунитета целостного организма.
Подобно другим органам и системам защита глаза от всего генетически чужеродного, будь то микробы или продукты их жизнедеятельности, пересаживаемые ткани или химические вещества — гантены, а при некоторых условиях даже собственные глазные структуры и субстанции, обеспечивается мощной иммунной системой, осуществляющей своими общими и местными механизмами строгий иммунологический контроль. Правда, офтальмологам первым в медицине удалось усыпить бдительность этого непреклонного стража. Примером является блестящее решение В. П. Филатовым и его школой проблемы кератопластики. Но это частный случай.
В целом иммунная защита глаза довольно прочна и надежна. Для ее преодоления требуется высокая вирулентность инфекции, ее массивное поступление либо значительное ослабление организма. Внедрению и проявлению вредящего действия на глаз чужеродных агентов противостоят кожные и слизистые барьеры его вспомогательного аппарата, избирательная проницаемость роговой оболочки, гематоофтальмический барьер, фагоцитоз, воспаление, ретикулоэндотелий, лимфоидная ткань, гуморальные факторы и реактивность клеток разных тканей и образований глаза. Эти врожденные и приобретенные механизмы усиленно изучаются, а получаемые результаты оказываются весьма полезными для практической офтальмологии.
Проникающие в глаз или возникающие в нем антигены быстро мигрируют в иммунокомпетентные образования (регионарные и отдаленные лимфатические узлы, селезенка, вилочковая железа) и вызывают там выработку как иммуноглобулинов (антител), так и сенсибилизированных лимфоцитов Т. При внеглазном поступлении антигенов в организм вырабатываемые на них антитела тоже поступают в орган зрения и при соответствующих условиях вызывают в нем иммунные реакции. Местного, не зависящего от организма иммунитета глаз не существует.
Нормальный иммунитет означает врожденную или приобретенную при жизни (обычно в результате перенесения болезни) невосприимчивость к инфекционным и другим генетическим чуждым для организма агентам. От природы люди невосприимчивы к ряду инфекционных болезней животных, либо, переболев такими болезнями, как корь, эпидемический паротит, ветряная оспа, навсегда избавляются от опасности заболеть ими вновь.
Приобретаемый после вакцинации стойкий иммунитет против натуральной оспы позволил настолько надежно защитить от этой грозной болезни все человечество, что теперь признана излишней сама вакцинация. Офтальмологам далеко не безразличен такой замечательный успех медицины, ибо в прошлом оспа часто была причиной тяжелых страданий глаз и слепоты.
Положительно сказались па глазной заболеваемости и слепоте ликвидация или резкое снижение заболеваний многими другими острыми инфекциями, в значительной мере ставшие возможными благодаря достижениям иммунологии. Изучение иммунитета, использование его закономерностей в диагностике и терапии глазных болезней остается важной задачей офтальмологической науки.
↑ Аллергия.
Пристальное внимание офтальмологов привлекает к себе аллергия, представляющая патологически повышенную или извращенную реакцию иммунной системы на воздействие аллергенов, т. е. веществ, но дающих при нормальном иммунном ответе никаких патологических изменений в органах и тканях организма. По своей сути аллергия — болезнь иммунной системы, иммунона-ниогия.
По данным Всемирной организации здравоохранения, аллергией страдают до 10% жителей высокоразвитых стран, причем этот показатель имеет тенденцию к повышению, а тяжесть заболеваний увеличивается. Основными причинами нарастания лллиргизации населения служат: массовая профилактическая вакцинация, внедрение в обиход и производство все новых химических, преимущественно синтетических, предметов и веществ, нерациональное применение лекарственных средств, особенно антибиотиков, изменения в питании, увлечение косметикой, другие достижения НTP, особенности труда и быта современных людей.
Аллергическая патология глаза как по частоте, так и по разнообразию проявлений конкурирует с подобными поражениями таких «шоковых» органов и систем, как кожа, респираторный и урогенитальный тракты. Исследования показывают, что любой ниспали тельный и дистрофический процесс в глазу сопровождается, а нередко и обусловливается теми или иными аллергическими явлениями, придающими болезни особенности. Очень часто аллергия оказывается ведущей в патогенезе глазной патологии.
Обследовав 2520 больных хроническими или рецидивирующими заболеваниями глаз неясной этиологии, Ю. Ф. Майчук и Г. Я. Семенова у 49,3% из них установили аллергический характер заболевания (1978). Показатель очень высокий, но не случайный. Глаза и их вспомогательный аппарат постоянно соприкасаются с внешней средой, вступают в непосредственный контакт с самыми различными экзогенными аллергенами, начиная от взвешенных в воздухе микробов, домашней и другой пыли, находящихся на коже и в конъюнктивальном мешке сапрофитов, и кончая средствами личной гигиены, косметики, лечебными препаратами и пр. Обильное кровоснабжение, широкое сосудистое русло, богатство мезенхимальной тканью, усиленная иннервация и другие факторы делают глаз легкодоступным для воздействия эндогенных аллергенов, а высокая повреждаемость и аптигенность его тканей и клеток ведет к повышенному образованию аутоаллергенов.
В этих условиях достаточно наследственной предрасположенности, «аллергической конституции», экссудативного или другого диатеза, чтобы в глазу разыгрался аллергический процесс как самостоятельное заболевание или как осложнение какой-то другой болезни или травмы.
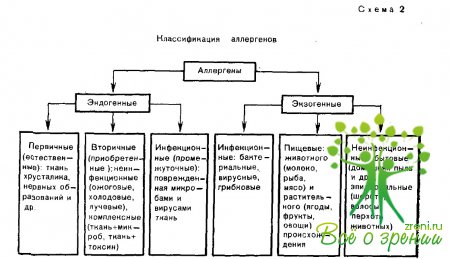
Классификация аллергенов, разработанная А. Д. Адо и А. А. Польнер (1963), представлена в виде схемы 2.
В развитии аллергических страданий глаз из экзогенных неинфекционных аллергенов наибольшее значение имеют различные применяемые местно глазные лекарства и косметические средства, а из инфекционных агентов чаще других микроорганизмов бывают повинны стафилококк и стрептококк. Поражение глаз при воздействии пыльцевых, пищевых, эпидермальных и других экзогенных аллергенов обычно представляет симптом более распространенной патологии, захватывающей кожу лица и различных частей тела, слизистую оболочку респираторных органов, желудочно-кишечный тракт и пр.
В отличие от экзогенных по существу все представленные в классификации эндогенные аллергены, одни чаще, другие реже, имеют отношение к патологии глаза, проявляющейся преимущественно его локальными заболеваниями. Одни из этих аллергенов вызывают аутоаллергические поражения глаз, другие ухудшают течение ожогового или лучевого процесса, третьи служат причиной тяжелых заболеваний наружных или внутренних оболочек глаза. Своевременное выявление и элиминация (исключение) либо нейтрализация подобных аллергенов представляет важнейшее условие успешной терапии очень многих глазных болезней.
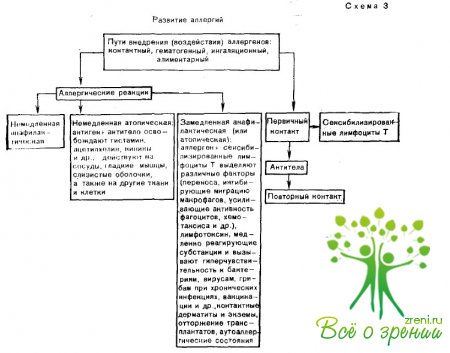
Различают следующие аллергены: белковые, простые химические структуры — гаптены + белки организма, высокоорганизованные структуры. Представление о типах аллергических реакций и их развитии дает схема 3. Аллергические болезни глаза чаще возникают при контактном или гематогенном воздействии аллергенов, вызывающих реакции немедленного или замедленного (позднего) типа.
Ограничивающаяся только придатками глаза немедленная анафилактическая реакция наблюдается при отеке Квинке. В других же подобных заболеваниях (крапивница и др.) орган зрения может участвовать, по основные симптомы болезни возникают далеко за его пределами. Наиболее важной особенностью аллергических реакций немедленного типа (I и II типы по Геллу и Кумбсу) является быстрый ответ на повторное внедрение (воздействие) аллергена: реакция возникает через 20—30 мин и очень быстро проявления ее достигают максимума своего выражения.
Офтальмологи с такими больными встречаются редко. Гораздо чаще наблюдаются и имеют большое значение для глазной дошники аллергические реакции нолузамедлеипого и замедленного типа (III и IV типы по Геллу и Кумбсу). Подобно ответу па кожные пробы с туберкулином они начинают проявляться через несколько часов и даже суток после повторного внедрения аллергена, достигая максимума через 24—ч после появления мерных: симптомов. При воздействии экзогенных аллергенов, контактирующих: с глазами, разыгрываются представляемые ниже аллергические болезни пек и конъюнктивы. Из эндогенных аллергенов наибольшее значение в патологии глаза имеют возбудители туберкулеза, токсоплазмоза и другие бактерии, реже вирусы, грибки и др.
Продукты жизнедеятельности микроорганизмов, поступающие из скрытых, «тлеющих» очагов инфекции, или аутотоксины из повреждаемых ими тканей сенсибилизируют организм и при определенных условиях вызывают инфекционно-аллергические болезни глаз.
Патогенез этих процессов сложен, во многом еще не изучен. В аллергологии главная роль в реакциях замедленного типа отводится сенсибилизированным лимфоцитам Т, освобождающим при встрече с аллергеном ряд веществ, токсически действующих на клетки и ткани органа, в котором заступают такие реакции.
Несмотря на высокую специфичность аллергических механизмов, отвечающих строго лишь на тот аллерген, к которому возникла сенсибилизация («свой ключ к каждому замку»), ответ тканей и клеток вовлекаемого в процесс органа, в частности глаза, оказывается довольно однотипным.
В отличие от непосредственных инфекционных поражений глаз, протекающих с образованием специфических гранул, которым в зависимости от вида инфекции присущи клинические и другие различия, при инфекционно-аллергических процессах они выражены очень слабо либо отсутствуют совсем, что сильно затрудняет выяснение этиологии болезни.
Морфологически реакции немедленного типа характеризует гиперергическое воспаление с быстрым его развитием, преобладанием альтерации и сосудисто-экссудативных изменений и медленно протекающими затем пролиферативно-репаративными процезсами. Напротив, морфологически у аллергии замедленного типа много общего с хроническими воспалениями, хотя тождества между ними нет.
Для терапии указанных состояний важно, что немедленные аллергические реакции тормозятся антигистаминными препаратами, а глюкокортикоиды влияют на них лишь в массивных дозах или при длительном применении, тогда как на замедленную аллергию антигистаминные средства воздействия не оказывают, зато кортикостероиды более эффективны.
В развитии общих видов аллергии А. Д. Адо (1970) различает три стадии: иммунологическую, когда начинается специфическое взаимодействие аллергенов с антителами или сенсибилизированными лимфоцитами Т, патохимическую, в которой образуются пли освобождаются «медиаторы» аллергии (гистамин, фактор переноса и др.), и патофизиологическую, когда под действием медиаторов нарушаются функции и структуры поражаемых тканей и органон. Знание этих стадий имеет не только теоретическое значение. В любой из стадий аллергических реакций непосредственно участвуют нервная и эндокринная системы.
Для офтальмологов существенно также проявление аллергии немедленного типа в виде анафилаксии и атопии, поскольку последняя характерна для многих глазных аллергических состояний.
Если анафилаксия возникает в ответ па повторное парентеральное введение аллергена, то атония наступает уже при первичном контакте с ним. Она отражает наследственное предрасположение к аллергии с наличием особых непреципитирующих (кожно-сенсибилизированных) антител, отличающихся рядом свойств от антител, возникающих при приобретенной сенсибилизации организма (преципитины, агглютинины). Однако механизмы реакций обоих видов немедленной аллергии в основном идентичны, нет больших различий и в аллергенах.
Атоническими по патогенезу являются такие распространенные аллергические болезни, как крапивница, поллинозы, аллергический ринит, лекарственные лейкопении и агранулоцитов, отдельные формы бронхиальной астмы и пр. Из глазных аллергических заболеваний к атониям относятся отек Квинке век и орбиты, атонические конъюнктивиты, некоторые формы аллергического дерматита век.
Как общие, так и глазные атипические страдания отличаются более продолжительным течением, чем анафилаксия, склонностью к рецидивам. Наследуются они по доминантному типу, в семьях, где часты аллергические заболевания, проявляются уже в дошкольном возрасте, у других же больных могут наступать до или после наступления половой зрелости. В диагностике и терапии анафилаксий и атоний нет существенных различий.
Из выделяемых А. Д. Адо (1970) трех форм аллергической патологии— собственно аллергических болезней (истинных), аллергии как обязательного компонента патогенеза других болезней (туберкулез, ревматизм, токсоплазмоз и др.) и аллергии как возможного осложнения другой патологии (диабетическая ретинопатия и т. п.) — ниже применительно к органу зрения описана преимущественно первая форма.
↑ Диагностика аллергических болезней органа зрения
Признание любого местного аллергического процесса общим страданием организма с преимущественным проявлением патологии в том или ином органе или системе обусловливает комплексный подход к диагностике этих процессов при ведущем значении аллергического анамнеза, клинических симптомов болезни и специальных аллергических проб и исследований. Никаких исключений из этого общего правила аллергические болезни глаз не имеют.
↑ Аллергический анамнез
глазного больного складывается из его общего и специального офтальмологического личного и семейного анамнеза. Наиболее полно такой анамнез собирают при подозрении па аллергию, однако, проявляя аллергическую настороженность (А. Д. Адо), офтальмолог, хотя бы кратко, выявляет его у каждого пациента с воспалительной и другой глазной патологией. После ознакомления с жалобами, которые уже могут быть подозрительными па аллергию (зуд, отек и покраснение кожи век, слезотечение, внезапный экзофтальм и т. д.), уточняют особенности развития болезни: время появления ее первых признаков, их характер, динамика, присоединение новых изменений, проявление тех и других в прошлом.
Особое внимание уделяется выяснению вопроса, с чем связано заболевание. Иногда больной сам улавливает эту связь с каким-то экзогенным, реже эндогенным фактором, что значительно облегчает диагностику и позволяет сразу же начать оптимальную терапию. В ряде случаев аллергический ответ на обычно применяемое местно лекарство замечают лечащие врачи или медицинские сестры. Однако чаще ни больному, ни врачу не ясно, почему вдруг разболелся глаз (глаза).
Поскольку и в таких случаях среди экзоаллергенов преобладают лекарственные или косметические средства, врач наводящими вопросами выясняет, не предшествовало ли появлению первых признаков болезни глаз применение каких-либо лекарств или других средств. При утвердительном ответе уточняется, что это за средства, как ими пользуется больной, дозы, частота аппликаций, длительность применения, реакция глаз, общее самочувствие, применялось ли это средство раньше и т. д. Подозреваемые лекарственные средства, косметика, химикалии подлежат проверке на аллергенность.
При отрицании применения указанных средств проводится поиск бытового, эпидермального, пищевого и других аллергенов. Опрос больного в этом направлении более труден, требует опыта, настойчивости и в то же время такта врача, установления хорошего контакта с пациентом, чтобы тот понимал, почему задаются вопросы, не имеющие, казалось бы, отношения к его болезни.
В таких случаях врача интересует буквально все: предшествующие появлению данной болезни общие и другие заболевания, применяемые лекарства, приобретение новых вещей (меховые, пластмассовые изделия, ковры, химикалии), изменения в жилищных условиях (ремонтные работы, новая мебель, аквариум), в питании, на производстве (моющие препараты, химикаты, лаки, краски, металлы и металлоиды, смолы, пластмассы, каучук, газы, дым, копоть), контакт с животными, выезды за город, занятия на даче, обслуживание автомобиля и др.
При уточнении аллергической природы заболевания глаза экзогенного, а тем более эндогенного генеза существенное значение имеет предрасположенность больного и членов его семьи к аллергии, передача этой предрасположенности по наследству. Выясняют, нет ли каких-либо лекарств, веществ, предметов, продуктов питания, растений, животных, контакт с которыми не переносит пациент и (или) его родственники и дети, не страдает ли больной (и члены семьи) какой-либо аллергической болезнью (бронхиальная астма, крапивница, моллиноз, ринит, отек Квинке, дерматит, конъюнктивит, афтозный стоматит, тромбоиеническая пурпура, гемолитическая анемия, аллергический гастроэнтерит и др.).
При паличии такого заболевания в анамнезе уточняют, у кого, как, при каких; условиях оно проявляется, каковы длительность, характер и особенности атак, насколько эффективно лечение.
Дополнительных вопросов требует собираемый у родителей анамнез детей, особенно младшего возраста и новорожденных: показатели физического развития, повреждения во время родов, наследственность, сенсибилизация в анте- и постнатальном периодах, особенности вскармливания, конституция, применявшиеся лекарства, туалетные принадлежности, белье, игрушки и пр.
При этом важную роль может играть анамнез матери, в первую очередь сведения о том, как протекала беременность, не было ли осложнений, травмы в родах, общих заболеваний до и после рождения ребенка, какие применялись медикаменты, каково общее здоровье матери, ее питание, быт, труд, наблюдались ли стрессовые ситуации и т. д.
Сбор анамнеза больных с подозрением на аллергические страдания глаз облегчает и обеспечивает его большую полноту опрос больного по определенному плану и системе. Большим подспорьем в этом может служить «вопросник для больного аллергическими заболеваниями»
↑ Клинические пробы.
Патогенное действие тех или иных аллергенов у страдающих аллергией больных проверяется в стационаре и поликлинике элиминационной и нагрузочной (экспозиционная) пробами. Первая из них щадящая, имеет не только диагностическое, по и лечебное значение, поскольку заключается в прекращении (выключении) воздействия на больного аллергена, подозреваемого по жалобам и анамнезу в развитии аллергии.
Положительный результат этой пробы выявляется довольно быстро: наступает улучшение, а затем патологические явления исчезают. Отсутствие заметного улучшения в течение 2—3 дней после элиминации аллергена свидетельствует, что заболевание вызвано не им. При аллергических страданиях глаза эта проба наиболее эффективна в случаях контактной аллергии.
Нагрузочную пробу выполняют с целью дополнительной проверки правильности установления аллергена у данного больного и заключается в том, что в период ремиссии, когда клинических проявлений болезни нет, больного специально подвергают воздействию предполагаемого аллергена.
Аллергический ответ подтверждает патогенность исследуемого лекарства или другого вещества для больного. Иногда у детей нагрузочную пробу проводят вскоре после элиминационной, поскольку улучшение в течении болезни может быть обусловлено не исключением аллергена, а другими причинами. Однако нагрузочная проба небезопасна, а результаты ее не всегда достоверны.
↑ Кожные пробы, или тестирование.
Основанные на специфическом взаимодействии аллергенов с фиксированными и коже антителами-реагенами кожные пробы (тесты) получили широкое распространение в офтальмологии. Их популярности способствуют простота выполнения, атравматичность, относительная безопасность при правильном выполнении и высокая специфичность ответов на испытываемые аллергены. В отличие от других кожные пробы позволяют проводить более активный поиск вызвавшего болезнь аллергена, так как дают возможность одновременно определить несколько аллергенов, хотя аллергологи предостерегают от исследования сразу двух и более медикаментов.
Оценка кожных проб в аллергологии неоднозначна: положительному мнению большинства противостоит отрицание их диагностической ценности некоторыми исследователями. Офтальмологи считают эти пробы важными для этиологической диагностики аллергических и инфекционно-аллергических глазных болезней.
Проведению проб всегда должны предшествовать тщательный аллергологический анамнез, офтальмологическое и общее клиническое обследование больного. Желательно, чтобы у офтальмологических, как и у других, больных их выполнял врач-аллерголог. При развившемся патологическом процессе, когда его симптомы наиболее выражены, кожные пробы не показаны.
Для постановки проб применяют слабые растворы исследуемых веществ. Поскольку концентрация глазных лекарственных средств, назначаемых местно, обычно невысока, их можно проверять без дополнительного разведения.
Исключение составляют антибиотики. При высокой сенсибилизации апробируют растворы пенициллина, тетрациклина, стрептомицина, содержащие от 0,5до 100 ЕД в 1 мл, у больных со слабыми проявлениями аллергии — от 1000 до 10 000—50000 ЕД в 1 мл. Жидкие лекарственные и другие вещества исследуют с помощью капельной и скарификационной проб, а при их отрицательных ответах прибегают к аппликационным и внутрикожным пробам.
Любую из указанных проб выполняют на коже ладонной поверхности предплечья, спины, живота, на которой зоны проб очерчивают карандашом. При капельной (эпикутанной) пробе в центр круга наносят каплю апробируемого раствора, рядом, на расстоянии 3—4 см, или на другой руке — каплю растворителя для контроля. При положительной пробе через 24—72 ч в этом месте появляются эритема, отек, папулы и везикулы.
↑ Для аппликационной (пластырной) пробы
используют лоскутки марли размером 1,5X1,5 или 2X2 см, которые смачивают испытываемым раствором и накладывают на кожу. Поблизости располагают такой же лоскуток марли с растворителем. Марлю накрывают компрессной бумагой, поверх которой наклеивают полоски липкого пластыря или накладывают бинт. В зависимости от ощущений испытуемого пробу оценивают через 6—12—24ч.
↑ Скарификацнонную пробу
выполняют на обезжиренном этиловым спиртом участке кожи, па которой наносят рядом друг с другом капли предполагаемого аллергена, его растворителя и 0,01% раствора гистамина. Через капли острым инструментом или пером (но не до крови) на кожу наносят царапины длиной около 10 мм. При реакции немедленного типа ответ появляется уже через 10—20 мин, при замедленной — через 6—24 ч. В зависимости от интенсивности реакция, как и при других кожных пробах, оценивается плюсами— от одного (слабая) до четырех (очень сильная).
↑ Внутрикожную пробу
проводят по типу реакции Манту: шприцем, предназначенным для введения туберкулина, внутрикожно вводят 0,01 мл раствора аллергена и контрольные растворы. Ответ также может быть немедленным и замедленным. Проба требует соблюдения многих условий, правильности выполнения, большой осторожности.
Статья из книги: Терапевтическая офтальмология | Краснов М.Л.; Шульпина Н.Б..


Комментариев 0