Воспалительные заболевания зрительного пути

Содержание:
Описание
К воспалительной патологии зрительного пути относят группу заболеваний различной этиологии, характеризуемых воспалительным отёком нервных волокон зрительного пути, экссудативно-пролиферативным процессом в черепно-мозговых оболочках и патологической регенерацией астроглии. Наиболее частые причины воспалительных заболеваний зрительного пути:- вирусные инфекции (грипп, корь, аденовирусная инфекция, герпес, гепатит В и С, СПИД);
- оптохиазмальный арахноидит в 26.8% случаев:
- сифилис, туберкулёз;
- хламидийная инфекция;
- фокальные инфекции (хронические синуситы, отиты);
- переход воспалительного процесса на зрительный нерв из сетчатки, сосудистой оболочки, склеры, орбиты;
- аутоиммунные заболевания (коллагенозы, демиелинизирующие заболевания, саркоидоз).
Офтальмологическим проявлением воспалительной патологии зрительного пути считают оптический неврит — поражение зрительного нерва, проявляется в двух основных формах: папиллита и ретробульбарного неврита.
Папиллит - воспалительный отёк головки зрительного нерва, ретробульбарный неврит — воспалительный отёк орбитальной части, интраканаликулярного и интракраниального отделов зрительного нерва.
Оптический неврит может быть как односторонним, так и двусторонним.
↑ КОД ПО МКБ-10
Н46 Неврит зрительного нерва.
Н48.1 Ретробульбарный неврит при заболеваниях, классифицированных в других рубриках.
↑ ЭПИДЕМИОЛОГИЯ
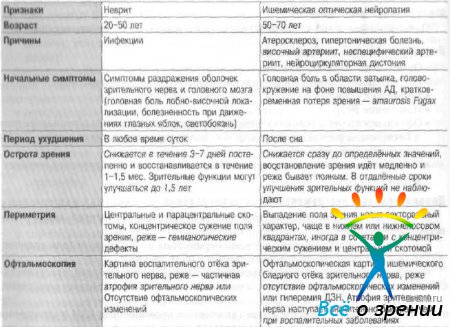
Болеют преимущественно лица в возрасте 20-50 лет, одинаково часто как мужчины, так и женщины. Оптический неврит при оптохиазмальном арахноидите выявляют чаще у мужчин. У детей оптический неврит реже, чем у взрослых, может быть проявлением рассеянного склероза. В детском возрасте риск развития демиелинизирующих заболеваний выше при одностороннем оптическом неврите.
↑ ПРОФИЛАКТИКА
Устранение наиболее частых причин заболевания (гриппа. ВИЧ, гепатиток В и С. герпеса, инфекций, вызванных вирусом Эпштейна-Барр, аутоиммунных заболеваний). Профилактика сифилиса и туберкулёза.
↑ СКРИНИНГ
Не проводят, так как заболевание встречается редко, а полноценное исследование слишком громоздко.
↑ КЛАССИФИКАЦИЯ
Воспалительные заболевания зрительного пути классифицируют по этиологии.
- Папиллит и ретробульбарный неврит — как следствие изолированного поражения внутриглазного и орбитального отделов зрительного нерва инфекционно-токсического генеза.
- Нисходящий оптический неврит :
- как следствие поражения хиазмы и внутричерепных отделов зрительною нерва при оптохиазмальном арахноидите;
- как ведущий симптом демиелинизирующих заболеваний (рассеянного склероза, рассеянного энцефаломиелита и оптикомиелита).
По локализации воспаления. - как следствие поражения хиазмы и внутричерепных отделов зрительною нерва при оптохиазмальном арахноидите;
- Аксиальный оптический неврит, когда в воспалительный процесс вовлекаю к я аксиальные волокна зрительного нерва.
[banner_centerrs] {banner_centerrs} [/banner_centerrs] - Периферический оптический неврит — при поражении оболочек зрительного нерва и постепенном распространении по перегородкам на его ткань.
- Трансверсальный оптический неврит - страдают все группы волокон зрительного нерва.
↑ ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Наиболее частые причины воспалительных заболеваний зрительного пути:
- стафилококки и стрептококки;
- вирусные инфекции (грипп, парагрипп, корь, аденовирусная инфекции, герпес, гепатит В и С, СПИД);
- возбудители специфических инфекций (гонореи, сифилиса, дифтерии, бруцеллёза, токсоплазмоза. малярии, оспы, сыпного тифа, туберкулёза, хламидиоза).
Воспалительный процесс в зрительном нерве всегда вторичен и является осложнением общей инфекции или локального воспалительного процесса. К воспалению зрительного нерва могут приводить:
- оптохиазмальный арахноидит в 26,8% случаев;
- хронические синуситы, тонзиллиты, отиты;
- воспалительные заболевания глаза (ретинит, увеит, кератит, склерит);
- заболевания орбиты (флегмона, периостит) и её травмы;
- аутоиммунные заболевания (коллагенозы, демиелинизирующие заболевания, саркоидоз).
↑ КЛИНИЧЕСКАЯ КАРТИНА
В клинической картине необходимо учитывать:
- значительные расстройства зрительных функций, соответствующие поражению зрительного нерва, которые происходят в течение 1-2 нед;
- возможно возникновение боли в орбите при движениях глазом, боли за глазом от надавливания на глазное яблоко при ретробульбарном неврите. Степень снижения центрального зрения при папиллите зависит от вовлечения в воспалительный процесс папилломакулярного пучка.
При аксиальной форме оптического неврита наблюдают относительную или абсолютную центральные скотомы.
При периферической форме оптического неврита - концентрическое сужение ноля зрения.
При трансверсальной форме зрение снижается до сотых и даже до слепоты. Процесс, как правило, односторонний. У детей нередко может быть двусторонним.
Офтальмоскопически при ретробульбарном неврите в ранние сроки заболевания (1 мес) наблюдается нормальная картина глазного дна. При папиллите — отёк головки зрительного нерва различной степени выраженности, геморрагии на нём, расширение вен и артерий, незначительная проминенция ДЗН, в редких случаях — отёк макулярной области, вплоть до развития «фигуры звезды», экссудация на ДЗН и в СТ наблюдается редко.
↑ ДИАГНОСТИКА
↑ Анамнез
При сборе анамнеза необходимо учитывать:
- возраст пациентов — от 20-45 лет;
- жалобы пациента на затуманивание зрения, «сетку перед глазами», «пятно перед глазом», которые постепенно становятся темнее. Острота зрения снижается постепенно, но быстро, в течение 1 -3 дней, реже до недели;
- время появления симптомов и длительность их существования, субъективную динамику симптомов;
- односторонность или двухсторонность поражения;
- характер течения оптического неврита (возник впервые или носит рецидивирующий характер);
- симптомы, связанные с системными заболеваниями (саркоидозом, коллагенозами, демиелинизирующими заболеваниями;
- проводимую сопутствующую системную и местную терапию, по поводу каждого заболевания.
↑ Физикальное обследование
Пальпация места выхода ветвей глазничного и верхнечелюстного нервов.
↑ Инструментальные исследования
- Определение остроты зрения.
- Исследование прямой и содружественной реакции зрачков на свет.
- Биомикроскопия.
- Измерение ВГД.
- Офтальмоскопия в условиях мидриаза (прямая и обратная); офтальмоскопия в бескрасном (зелёном) свете с целью более точного выявления отёка Д3Н и геморрагии на нём.
- Исследование поля зрения методом ахроматической кинетической периметрии.
↑ Дополнительные инструментальные исследования
В качестве дополнительных методов для уточнения диагноза могут быть использованы;
- автоматизированная компьютерная периметрия по 120 точкам (для количественной и качественной оценки скотом в поле зрения);
- электрофизиологические исследования (порог электрической чувствительности, электрической лабильности, критической частоты слияния мельканий, ЭВП);
- ультразвуковое В-сканирование (для оценки проминенции ДЗН и утолщения орбитальной части зрительного нерва);
- ОКТ зрительного нерва (для оценки степени отёка ДЗН и макулярной области, а также дифференциальной диагностики отёка и атрофии слоя нервных волокон ДЗН в сложных случаях);
- ФАГ (для дифференциальной диагностики оптического неврита и передней ишемической оптической нейропатии);
- МРТ помогает в ранней диагностике рассеянного склероза при остром моносимптомном оптическом неврите.
Нормальная картина МРТ в сочетании с болевой формой оптического неврита, выраженным отёком головки зрительного нерва, перипапиллярными геморрагиями, фигурой «звезды» крайне редко осложняет рассеянный склероз.
↑ Лабораторные исследования
Для уточнения диагноза при сифилисе, туберкулёзе, ревматоидном артрите можно использовать биохимические, иммунологические, гистологические исследования (RW, реакция Манту, ревматоидный фактор, исследование ликвора,биопсия конъюнктивальных фолликулов и др.).
↑ Дифференциальная диагностика
Проводят с ишемическими заболеваниями зрительного нерва - передней ишемической оптической нейропатией (табл. 32-1).
↑ Показания к консультации других специалистов
- Невропатолог - уточнение диагноза и топической зоны поражения зрительных путей.
- Ревматолог - при коллагенозах и саркоидозе.
- Дермитовенеролог - для исключения сифилиса.
- Фтизиатр - при туберкулёзе.
- Оториноларинголог - консультация особенно важна, поскольку частой причиной воспаления зрительного нерва являются синуситы, отиты.
↑ Пример формулировки диагноза
Интрабульбарный неврит. Ретробульбарный неврит. Рассеянный склероз.
↑ ЛЕЧЕНИЕ
↑ Цель лечения
Смятие воспалительного отёка нервных волокон зрительного нерва и быстрейшее восстановление зрительных функций (в первые дни и недели от начала заболевания).
↑ Показания к госпитализации
Срочные, в первые дни от начала заболевания, для консервативного лечения.
↑ Немедикаментозное лечение
Магнитотерапия, электро- и лазерстимулиция зрительного нерва.
↑ Медикаментозное лечение
Этиотропная терапия, если установлена причина заболевания.
↑ Противовоспалительная и противоотёчная терапия.
- Глюкокортикоиды ретробульбарно 1,0 мл 10 дней. Возможно введение в орбитальный катетер дексаметазона 0,3 мл. церебролизина 0.3 мл, таурина 0.3 мл, метилэтилпиридинола 0,3 мл, пентагидроксиэтилнафтохинона 0,3 мл, пирацетама 0,3 мл.
- Некоторые авторы подчёркивают эффективность внутривенного капельного введения дексаметазона 100 мг в 250 мл 5% декстрозы в течение 3 дней при идиопатическом оптическом неврите.
- Если оптический неврит вызван аутоиммунными заболеваниями, то лечение проводят методом пульс-терапии (высокими дозами метилпреднизолона внутривенно от 500-1000 мг каждые 6 ч 3-5 дней) с последующим переходом на пероральные глюкокортикоиды.
- В случаях идиоматического оптического неврита применяют антибиотики широкого спектра действия системно.
- Антигистаминные препараты (супрастин 25-50 мг 3-4 раза в день, лоратадин 10 мг 1 раз в день).
- Дезинтоксикационная терапия (повидон + натрия хлорид + калия хлорид + кальция хлорид + магния хлорид + натрия гидрокарбонат 200 мл внутривенно капельно 3 дня, 40% раствор глюкозы 200 мл внутривенно капельно до 3 капель в минуту 5 дней).
- НПВС (диклофенак 50 мг 3 раза в день, индометацин 25 мг 3 раза в день).
- Диуретики (фуросемид 40 мг 2 раза в день, осмотические средства - 10% раствор хлорида натрия 10-20 мл внутривенно).
↑ Показания к консультации других специалистов
- Невропатолог — при оптохиазмальном арахноидите, демиелинизирующих заболеваниях, черепно-мозговой травме.
- Ревматолог - при коллагенозах, саркоидозе.
- Дерматовенеролог — при сифилисе, хламидиозе.
- Инфекционист — при гепатите В, С, ВИЧ-инфекции, герпесе и др.
- Фтизиатр — при туберкулёзе.
- Оториноларинголог — при тонзиллите, синусите, отите.
↑ Примерные сроки нетрудоспособности
Зависит от типа неврита. При папиллите — 15-28 дней.
При неблагоприятном течении неврита, вызванного аутоиммунными заболеваниями, оптохиазмальным арахноидитом, специфическими инфекциями (сифилис, туберкулёз), саркоидозом, коллагенозами, демиелинизирующими заболеваниями, возможна инвалидизация.
↑ Дальнейшее ведение
Профилактика обострений, санация очагов инфекции. Наблюдение у офтальмолога, других специалистов (невролог, терапевт, отоларинголог и пр.).
↑ ПРОГНОЗ
Прогноз благоприятный при инфекционно-токсическом оптическом неврите - в 75-90% случаев полное восстановление зрительных функций. При оптическом неврите, вызванном демиелинизирующими аутоиммунными заболеваниями оптохиазмальным арахноидитом, прогноз зависит от характера течения заболевания и адекватно проводимой терапии.
Восстановление зрительных функций происходит к 4-5 нед от начала заболевания. В 75-90% случаев острота зрения восстанавливается до 0,6 и выше.
Рецидивы возникают редко.
Оптические невриты, вызванные аутоиммунными заболеваниями, оптохиазмальным арахноидитом, специфическими инфекциями (сифилис, туберкулёз), саркоидозом, коллагенозами. демиелинизирующими заболеваниями, протекают менее благоприятно:
- зрительные расстройства при них продолжают прогрессировать спустя 7- 10 дней от начала заболевания; полное восстановление зрительных функций происходит реже;
- имеют рецидивирующее, прогредиентное течение;
- часто в исходе вышеперечисленных заболеваний развивается частичная атрофия зрительного нерва.
---
Статья из книги: Офтальмология. Национальное руководство | Аветисов С.Э.



Комментариев 0