Оптический аппарат глаза. Зрительный путь и путь зрачкового рефлекса | Строение органа зрения и международная анатомическая номенклатура

Описание
С позиции физической оптики глаз человека следует относить к так называемым центрированным оптическим системам. Для них характерно наличие двух и более линз, имеющих общую главную оптическую ось. При построении изображения предмета центрированная оптическая система представляется как одно целое, но ход лучей в ней определяется с помощью шести кардинальных точек: передней и задней главных, передней и задней узловых, переднего и заднего фокусов.В соответствии с законами оптики, расстояние до предмета отсчитывается от передней, а до изображения— от задней главных точек. Световой луч, проходящий через первую узловую точку, не преломляется в ней, а, смещаясь, выходит из второй узловой точки и идет далее параллельно своему первоначальному направлению. Передний и задний фокусы — точки соединения параллельных лучей, падающих на систему.
Оптическая система глаза включает в себя две линзы (роговицу и хрусталик с диафрагмой между ними), водянистую влагу и стекловидное тело. Строго говоря, к ней следует отнести и слезную жидкость, которая обеспечивает прозрачность роговицы. Основными преломляющими поверхностями в этой системе являются передняя поверхность роговицы и обе поверхности хрусталика.
Роль остальных сред состоит в основном в проведении света. Из упомянутых выше линз одна (роговица) имеет постоянную преломляющую силу (43,05 дптр), а вторая (хрусталик) — переменную, зависящую в молодые годы от уровня функционального напряжения аккомодации (диапазон, в среднем, от 19,11 до 33,06 дптр). Благодаря этой особенности оптическая система глаза может гибко менять глубину резкости и воспринимать изображение внешних объектов в пределах пространства, ограниченного дальнейшей и ближайшей точками ясного видения. Первая из них соответствует оптической установке глаза в покое аккомодации, вторая — при максимальном ее напряжении.
На основании сложных расчетов, сначала Г. Гельмгольц (Helm-holtz Н., 1855), а затем А. Гулльстранд (Gullstrand А., 1909) определили показатели оптической системы так называемого схематического глаза. По данным А. Гулльстранда, которые ближе к живой модели, суммарная преломляющая сила оптики такого глаза составляет 58,64 дптр в покое аккомодации и 70,57 дптр при максимальном ее напряжении.
Поскольку глаз относится к иммерсионным системам (изображение строится в среде с показателем преломления более 1,0), переднее фокусное расстояние его отличается от заднего как по знаку, так и по абсолютному значению. В покое и при максимальном напряжении аккомодации первое из них равно, соответственно, -17,06 и —14,17 мм, а второе— +22,79 и +18,93 мм.
Роговица и хрусталик, подобно другим собирательным линзам, формируют на сетчатке сильно уменьшенное и перевернутое изображение внешних объектов. Однако наше сознание опускает последнее обстоятельство, так как не участвует в восприятии направления. Процесс «выпрямления» полученного мозгом изображения совершается чисто автоматически: возбуждена точка в нижней половине сетчатки— возбудитель сверху, в левой ее половине— возбудитель справа и т. д. Понимание этого обстоятельства пришло не сразу и связано с работами И. Кеплера (Kepler I., 1611). Именно он первым высказал мысль, что отгадку видения мира в прямом виде следует искать не в законах оптики, как это пытались делать многие до него, а в области психофизиологии.
Для вычисления размеров сетчаточных изображений удобно пользоваться не схематическим, а редуцированным глазом, в котором имеется одна главная и одна узловая точки. Не вдаваясь в подробности расчетов, скажем, к примеру, что объект величиной в 1 м и удаленный от глаза на 6 м даст изображение на сетчатке размером 2,5—2,85 мм (в зависимости от выбранного для вычисления варианта редуцированного глаза).
Следует отметить, что в клинической практике суммарную (физическую) рефракцию оптической системы глаза практически никогда не определяют. Исключение составляют только те случаи, когда возникает необходимость измерить преломляющую силу роговицы (например, при имплантации интраокулярной линзы в афакический глаз).
В клиническом же смысле под рефракцией понимают оптическую установку глаза, характеризующуюся положением его главного фокуса (точка преломления параллельного пучка лучей) по отношению к сетчатке. Если он не совпадает с нею, т. е. находится кпереди или кзади, то степень этого несовпадения также выражается в диоптриях.
Исходя из этих трех теоретически и практически возможных вариантов, Ф. Дондерс (Donders F. С., 1866) ввел в клиническую практику понятие об эмметропии как соразмерной рефракции и аметропии — как несоразмерной рефракции в виде гиперметропии и миопии. В первом случае главный фокус оптической системы глаза находится на сетчатке, во втором и третьем — соответственно, за и перед ней.
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
С точки зрения геометрической оптики, светопреломляющая система глаза человека обладает рядом недостатков. Главные из них — различные аберрации (сферическая и хроматическая, астигматизм) и дифракция (рассеивание) света на зрачке.
В реальных условиях жизни наиболее значимой для четкого зрения величиной является астигматизм.
В физическом смысле суть его заключается в том, что лучи одного и того же светового пучка, пусть даже самого узкого, идущие в двух взаимно перпендикулярных плоскостях, имеют после преломления различные точки сходимости. Иными словами, такая оптическая система имеет вместо одного главного фокуса в виде точки две взаимно перпендикулярные фокальные линии, находящиеся в двух различных фронтальных плоскостях. Удаленность их друг от друга определяет степень астигматизма, которую выражают в диоптриях.
Следовательно, с клинических позиций, астигматизм — это не что иное как сочетание в одном глазу двух различных клинических рефракций (например, миопии и гиперметропии, миопии и эмметропии, гиперметропии и эмметропии) или аметропии одного и того же вида, но различной степени. Обнаружить астигматизм сравнительно несложно, используя для этого специальные тестовые фигуры, например лучистую. При астигматизме более четкими будут казаться те ее меридиональные линии, изображение которых окажется ближе расположенным к сетчатке или совпадет с ее плоскостью.
ЗРИТЕЛЬНЫЙ ПУТЬ И ПУТЬ ЗРАЧКОВОГО РЕФЛЕКСА
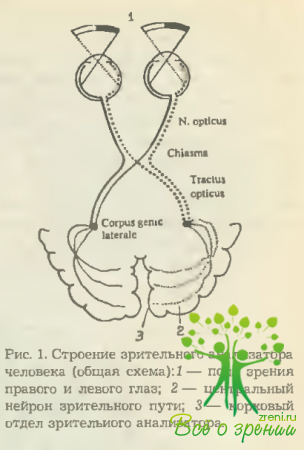
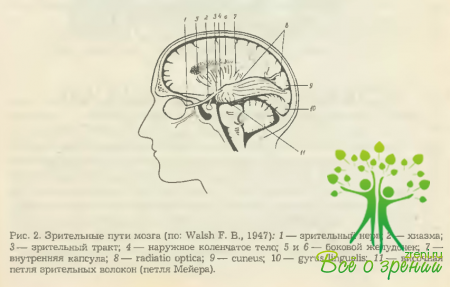
Анатомическая структура зрительного пути достаточно сложна и включает в себя ряд нейронных звеньев. В пределах сетчатки каждого глаза — это слой палочек и колбочек (I нейрон), затем биполярных (II нейрон) и ганглиозных клеток с их длинными аксонами (III нейрон) (см. рис. 1).
Все вместе они образуют периферическую часть зрительного пути, представленную зрительными нервами, хиазмой и зрительными трактами. Последние оканчиваются в клетках наружного коленчатого тела, играющего роль первичного зрительного центра.
От них берут начало уже волокна центрального нейрона зрительного пути (radiatio optica), которые достигают области area striata затылочной доли мозга. Здесь локализуется первичный кортикальный центр зрительного анализатора. Поскольку анатомическое описание начальной части зрительного пути уже дано в разделе главы, посвященной строению сетчатки, то далее будут приведены лишь данные, касающиеся остальных его звеньев.
Зрительный нерв (n. opticus) начинается диском, образованным аксонами ганглиозных клеток сетчатки, и заканчивается в хиазме. В нем различают четыре отдела: внутриглазной (с преламинарной, интраламинарной и постламинарной частями), глазничный, внутриканальцевый и внутричерепной. Общая длина варьируется у взрослых людей от 35 до 55 мм. Значительную часть нерва составляет глазничный отрезок (25- 30 мм), который в горизонтальной плоскости имеет S-образный изгиб, благодаря чему не испытывает натяжений при движениях глазного яблока.
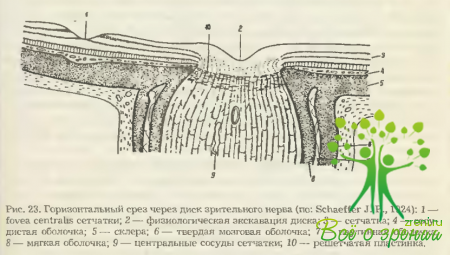
На значительном протяжении (от выхода из глазного яблока до входа в canalis opticus) нерв, подобно мозгу, имеет три оболочки: твердую, паутинную и мягкую (см. рис. 23).
Вместе с ними толщина его составляет 4-4,5 мм, без них— 3_3,5 мм. У глазного яблока твердая мозговая оболочка срастается со склерой и теноновой капсулой, а у зрительного канала — с надкостницей. Внутричерепной отрезок нерва и хиазма, находящиеся в cубарахноидальной хиазматической цистерне, одеты только в мягкую оболочку.
Подоболочечные пространства глазничной части нерва (субдуральное и субарахноидальное) соединяются с аналогичными пространствами головного мозга, но изолированы друг от друга. Они заполнены жидкостью сложного состава (внутриглазная, тканевая, ликвор). Поскольку внутриглазное давление в норме вдвое превышает внутричерепное (10—12 мм рт. ст.), то и направление ее тока совпадает с градиентом давления. Исключение составляют случаи, когда существенно повышается внутричерепное давление (например, при развитии опухоли мозга, кровоизлияниях в полость черепа) или, наоборот, резко снижается тонус глаза.
Субдуральное пространство нерва имеет вид узкой щели с перекладинами, идущими от твердой оболочки к мягкой. Субарахноидальное пространство несколько шире субдурального и включает в себя сложную систему из перекладин, которые соединяют мягкую и паутинную оболочки.
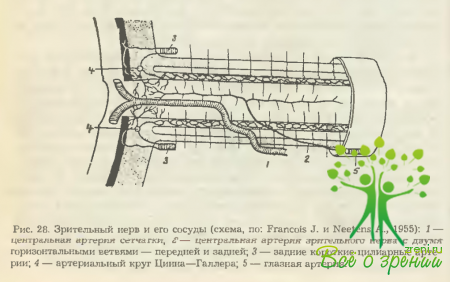
От мягкой оболочки, покрывающей глазничную часть зрительного нерва, внутрь его отходят многочисленные отростки (перегородки), которые создают соединительнотканную основу и разделяют нервные волокна на отдельные пучки. На расстоянии 7—12 мм от глаза и снизу в ствол зрительного нерва входит центральный соединительнотканный тяж. являющийся трубкообразным продолжением мягкой оболочки. Почти под прямым углом он загибается в сторону оси нерва и достигает его диска. Включает в себя а. и v. centralis retinae и соединен с ними рыхлой тканью (рис. 28).
Основную массу зрительного нерва составляют центробежные волокна — уже упомянутые выше аксоны ганглиозных клеток сетчатки. Общее число их достигает 1 млн. Диаметр сечения одного волоконца — 0,002- 0,01 мм.
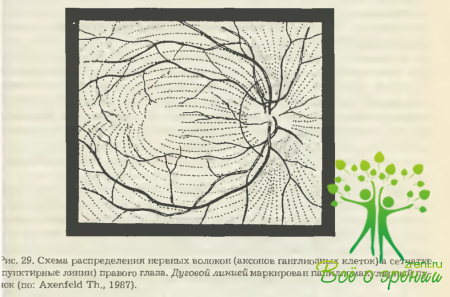
Все нервные волокна, входящие в состав зрительного нерва, группируются в три основных пучка. Аксоны ганглиозных клеток, отходящие от центральной (макулярной) области сетчатки, составляют папилломакулярный пучок, который входит в височную половину диска зрительного нерва. Волокна от ганглиозных клеток носовой половины сетчатки идут по радиальным линиям в ту же его половину. Аналогичные волокна, но от височной половины сетчатки, на пути к диску зрительного нерва сверху и снизу «обтекают» папилломакулярный пучок (рис. 29).
В глазничном отрезке зрительного нерва вблизи глаза соотношения между нервными волокнами остаются такими же, как и в его диске. Далее мапилломакулярный пучок перемещается в осевое положение, а волокна от височных квадрантов сетчатки— на всю соответствующую половину зрительного нерва.
Таким образом, зрительный нерв четко подразделен на правую и левую половины. Менее выражено его деление на верхнюю и нижнюю половины.
Важной в клиническом смысле особенностью является то, что нерв лишен чувствительных нервных окончаний.
В полости черепа зрительные нервы соединяются над областью турецкого седла, образуя хиазму (chiasma opticum), которая покрыта, как уже упоминалось, мягкой оболочкой и имеет следующие размеры: длина— от 4 до 10 мм, ширина— 9- 11 мм и толщина 5 мм. Она граничит снизу с диафрагмой турецкого седла (сохранившийся участок твердой мозговой оболочки), сверху (в заднем отделе) — с дном III желудочка, по бокам — с внутренними сонными артериями, сзади — с воронкой гипофиза (см. рис. 2).
В области хиазмы волокна зрительных нервов частично перекрещиваются за счет порций, связанных с носовыми половинами сетчаток. Переходя на противоположную сторону, они соединяются с волокнами от височных половин сетчаток уже другого глаза и образуют зрительные тракты — tr. opticum. Здесь же частично перекрещиваются и папилломакулярные пучки.
Описанные топографические особенности хиазмы объясняют нередкую уязвимость ее при внутричерепной патологии различного генеза (опухоли гипофиза, расширение третьего желудочка и его recessus opticus, повышение по той или иной причине внутричерепного давления, склероз pars cerebralis а. carotis interna и т. д.). Кроме того, поскольку хиазма заложена в одноименную субарахноидальную цистерну, то развивающиеся в ней воспалительные процессы распространяются и на этот отдел зрительного пути, давая клиническую картину оптохиазмального арахноидита.
Зрительные тракты (traetus opticus) начинаются у задней поверхности хиазмы и, обогнув с наружной стороны ножки мозга, оканчиваются в наружном коленчатом теле (corpus genieulatum laterale), задней части зрительного бугра (thalamus opticus) и переднем четверохолмии (corpus quadrigeminum anterius) соответствующей стороны. Однако только наружные коленчатые тела являются безусловным подкорковым зрительным центром. Остальные два образования выполняют другие функции.
В зрительных трактах, длина которых у взрослого человека достигает 30-40 мм, папилломакулярный пучок также занимает центральное положение, а перекрещенные и неперекрещенные волокна по-прежнему идут отдельными пучками. При этом первые из них расположены вент- ромедиально, а вторые — дорзолатерально.
Каждое наружное коленчатое тело представляет собой небольшое продолговатое возвышение на задненижнем конце зрительного бугра и состоит из шести слоев. В одних из них (трех) заканчиваются перекрещивающиеся волокна, в других (тоже трех) — не перекрещивающиеся.
Зрительная лучистость (волокна центрального нейрона) начинается от ганглиозных клеток пятого и шестого слоев наружного коленчатого тела. Сначала аксоны этих клеток образуют так называемое поле Вернике (Wernicke), а затем, пройдя через заднее бедро внутренней капсулы, расходятся в белом веществе затылочной доли мозга в виде лучистости (см. рис. 2).
Заканчивается центральный нейрон в борозде птичьей шпоры (sulcus calcarinus). Эта область и олицетворяет сенсорный зрительный центр— 17-е корковое поле по Бродману (Brodmann К., 1909). На пути к нему часть волокон центрального нейрона заходит в височную долю мозга, образуя так называемую петлю Мейера.
В большинстве случаев 17-е корковое поле Бродмана целиком расположено на внутренней поверхности коры и доходит до затылочного полюса. Иногда небольшая часть его все же заходит на наружную поверхность затылочной доли. Установлено, что задние части поля воспринимают импульсы от макулярной зоны сетчатки, а передние— от ее периферических участков. Средняя же часть поля контролирует бинокулярное зрение, т. е. получает импульсы от симметричных точек сетчатки. Следует также иметь в виду, что верхние отделы сетчатки проецируются в нижнюю губу борозды птичьей шпоры, а нижние — в верхнюю.
При заболеваниях и повреждениях различных отделов зрительного пути, как правило, возникают типичные изменения со стороны полей зрения. В случае вовлечения в процесс только зрительного нерва они всегда односторонние, а в иных ситуациях (поражение хиазмы и более высоких отделов зрительного пути) — двусторонние (рис. 30).
При этом следует иметь в виду, что гомонимные гемианопсии могут быть трех видов: трактусовые (базальная локализация процесса), интерцеребральные (поражение зрительной лучистости) и корковые. При трактусовой гемианопсии всегда наблюдают гемианопическую реакцию зрачков. Одновременно часто выявляют анизокорию с широким зрачком на стороне поражения — синдром Бера (Behr С., 1909). Кроме того, в конечном итоге она всегда приводит к развитию простой (нисходящей) атрофии дисков зрительных нервов. Все это не свойственно центральным гемианопсиям.
Сохранность области желтого пятна при наличии гомонимной гемианопсии свидетельствует о том, что очаг локализуется очень высоко — между корой затылочной доли и серединой теменной доли.
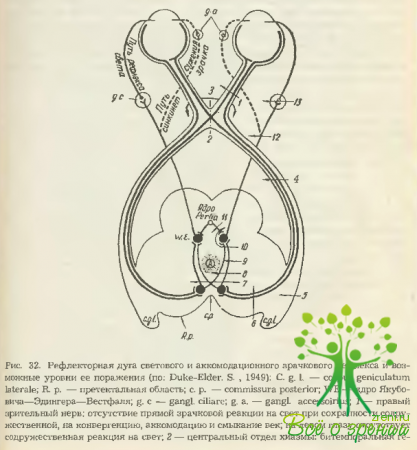
Путь зрачкового рефлекса — светового и на установку глаз на близкое расстояние — довольно сложен и был предметом многолетних и многочисленных исследований. Афферентная часть дуги светового зрачкового рефлекса начинается от колбочек и палочек сетчатки (по некоторым данным, только от колбочек) в виде автономных волокон, идущих в составе зрительного нерва. В хиазме они перекрещиваются точно так же, как и зрительные волокна, и переходят в зрительные тракты.
Перед наружными коленчатыми телами пупилломоторные волокна оставляют их и продолжаются в brachium quadrigeminum, где оканчиваются у клеток так называемой претектальной области (area pretectalis). Далее новые, межуточные нейроны после частичного перекреста направляются к ядрам сфинктера соответствующей стороны. Афферентные волокна от желтого пятна сетчатки каждого глаза представлены в обоих глазодвигательных ядрах.
Эфферентный путь иннервации сфинктера радужки начинается от ядер Якубович—Эдингера—Вестфаля и идет обособленным пучком в составе n. oculomotorius. В глазнице волокна сфинктера входят в нижнюю его ветвь, а затем через radix oculomotoria — в цилиарный ганглий. Здесь заканчивается первый нейрон рассматриваемого пути и начинается второй.
По выходе из цилиарного узла волокна сфинктера в составе nn. ciliares breves, прободав склеру, попадают в перихороидальное пространство, где образуют нервное сплетение. Конечные его разветвления проникают в радужку и входят в мышцу отдельными радиальными пучками, т. е. иннервируют ее секторально. Всего в сфинктере зрачка насчитывается 70-80 таких сегментов.
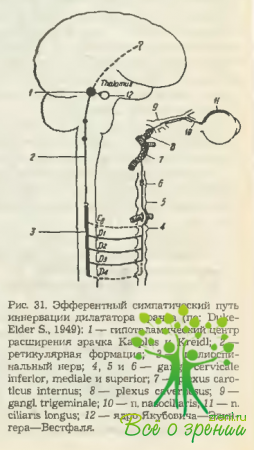
Эфферентный путь для ш. dilatator pupillae, получающего симпатическую иннервацию, начинается от цилиоспинального центра Вудге (Budge J., 1855), находящегося в передних рогах спинного мозга между VII шейным и II грудным позвонками (рис. 31). Отсюда отходят соединительные ветви, которые через нижний и средний симпатические шейные ганглии достигают верхнего ганглия (уровень II—IV шейных позвонков).
Здесь заканчивается первый нейрон пути и начинается второй, входящий в состав сплетения внутренней сонной артерии. В полости черепа волокна, иннервирующие дилататор, выходят из упомянутого сплетения, входят в gangl. trigeminale, а затем покидают его в составе п. ophthalmicus. Уже у вершины глазницы они переходят в п. nasociliaris и далее вместе с nn. ciliares longi проникают в глазное яблоко.
Полагают, однако, что часть симпатических волокон, иннервирующих дилататор, проходит все же через цилиарный ганглий, но при этом не прерываются.
Регуляция функции дилататора происходит с помощью супрануклеарного гипоталамического центра I. Р. Karplus и A. Kreidl (1910), находящегося на уровне дна III желудочка мозга перед infundibulum. Посредством ретикулярной формации он связан с цилиоспинальным центром Budge.?
Реакция зрачков при установке глаза на близкое расстояние (на конвергенцию и аккомодацию) имеет свои особенности, и рефлекторные дуги в этом случае отличаются от описанных выше. При конвергенции стимулом к сужению зрачка служат проприоцептивные импульсы, идущие от сокращающихся внутренних прямых мышц глаза. Аккомодация же стимулируется расплывчатостью (расфокусировкой) изображений внешних объектов на сетчатке. Эфферентная часть дуги зрачкового рефлекса в обоих этих случаях одинакова.
Центр установки глаза на близкое расстояние находится, как полагают, в 18-м поле Бродмана.
Все известные зрачковые реакции могут быть сведены в три большие группы (Guillaumat L. et al., 1959):
- связанные со зрительными функциями (реакция на свет, установка глаз на близкое расстояние или поворот их в сторону, смыкание век);
- обусловленные ответными реакциями цереброспинальных центров (cенсомоторные и психомоторные рефлексы— расширение зрачков при сильной боли, шуме, перенапряжении, сужение — при раздражении тройничного нерва, пониженной возбудимости, анестезии);
- вызванные гуморальными реакциями, т. е. воздействием медиаторов. При отсутствии внутренних импульсов, ведущих к сужению или расширению зрачка, инстилляция в глаз тех или иных «медиаторных ядов» дает ощутимый эффект, что используется в диагностических целях.
Реакция зрачков на свет может быть прямой (непосредственное освещение глаза) и содружественной (проявляется в парном глазу и обусловлена перекрестом в хиазме пупилломоторных волокон).
Характер нарушений зрачковых реакций на свет, аккомодацию и конвергенцию зависит от локализации места поражения зрачкового пути. Это положение может быть иллюстрировано примерами, вытекающими из рис. 32.
Патологические проявления со стороны зрачков:
- изменение цвета, величины и формы;
- патологические реакции;
- амавротическая неподвижность зрачков (отсутствие прямой и со-дружественной реакции на свет обоих глаз при сохранении реакции на конвергенцию, аккомодацию и смыкание век);
- абсолютная неподвижность зрачков (отсутствие всех реакций на свет и на установку глаза на близкое расстояние);
- гемианопическая неподвижность зрачков Вернике (Wernicke О.);
- рефлекторная неподвижность зрачков — симптом Аржиль—Робертсона (отсутствие прямой и содружественной реакции на свет при сохранении ее на аккомодацию и конвергенцию, наличие миоза, анизокории и деформации зрачков);
- синдром Эди (Adie W., 1931): комбинация миотонической (конвергенционной) или нейротонической (аккомодационной) реакции зрачков с отсутствием сухожильных рефлексов на нижних конечностях, наличие анизокории с мидриазом на стороне поражения;
- гиппус (приступы ритмических сужений и расширений зрачка, длящиеся несколько секунд);
- «прыгающие зрачки» (внезапное попеременное расширение зрачка то в одном, то в другом глазу при сохранности в норме остальных зрачковых реакций).



Комментариев 0