Заболевание сердечно-сосудистой системы | Часть 2.

Содержание:
Описание
↑ Pетинальные геморрагии
Мелкие геморрагии могут возникать в результате выхождения эритроцитов путем диапедеза через растянутую и неполноценную стенку капилляров. Для гипертонической болезни более характерны кровоизлияния при разрывах мелких сосудов, капилляров или микроаневризм. В некоторых случаях разрывается только интима сосуда и кровь, пропитывая сосудистую стенку, образует своеобразный футляр. Разрывы сосудов связаны с действием трех факторов: повышением кровяного давления, уменьшением эластичности сосудистой стенки, изменением состояния крови (повышение ее вязкости).
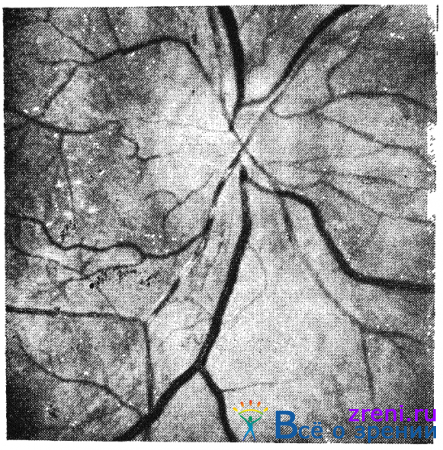
Особенно часто геморрагии обнаруживаются около диска зрительного нерва в слое нервных волокон. В таких случаях они имеют вид штрихов и полосок, ориентированных радиально по отношению к диску, т. е. по ходу нервных волокон (рис. 12).
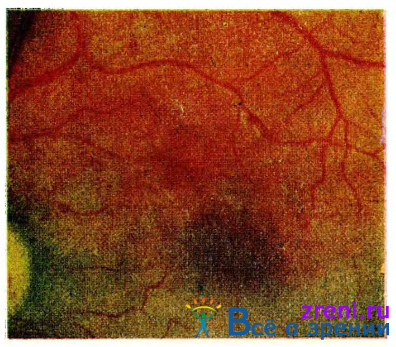
Рис. 12. Ранняя гипертоническая ретинопатия. Множественные мелкие геморрагии. Дисциформпая макулодистрофия.
Более значительные кровоизлияния в этом слое имеют форму языков пламени, которые также располагаются радиально, по ходу нервных волокон (рис. 13).
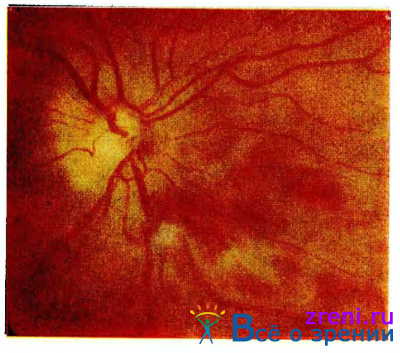
Рис. 13. Гипертоническая ретинопатия. Кровоизлияния в форме пламени свечи, неравномерное сужение артерий сетчатки.
Если кровоизлияние располагается в зоне сосуда, то оно закрывает его.
На периферии сетчатки слой нервных волокон теряет компактность и между пучками нервных волокон образуются значительные промежутки с круглым или овальным основанием. Поэтому геморрагии здесь имеют вид округлых или неправильной формы пятен. В макулярной зоне кровоизлияния располагаются в слое Генле и имеют радиарный характер, напоминая фигуру звезды. Геморрагии в слое нервных волокон могут довольно быстро рассасываться, исчезая иногда за 2—3 нед.
Другая возможная локализация геморрагий — наружный плексиформный слой, куда кровь поступает из сосудов внутреннего йдерного слоя. Наружный плексиформный слой представляет собой рыхлую ткань, основные структуры которой (отростки нейродаителия и биполярных клеток) ориентированы сагиттально. При: офтальмоскопии геморрагии в этом слое имеют неправильную форму, а при гистологическом исследовании выглядят как вытянутые колонки, начинающиеся от внутреннего ядерного слоя.
Кровоизлияния во внутреннем плексиформном слое наблюдаются редко, хотя здесь много кровеносных сосудов. Это можно связать, по крайней мере отчасти, со значительной плотностью этого слоя сетчатки.
Для гипертонической болезни особенно характерны полосчатые геморрагии в перипапиллярной зоне. Кровоизлияния в более периферических отделах также нередки, но их рассматривают как признак артериосклероза, развивающегося или самостоятельно, или; как следствие гипертонической болезни.
↑ Ретинальные экссудаты
Название «ретинальные экссудаты» появилось вскоре после изобретения офтальмоскопа, когда почти все бледные, отграниченные участки глазного дна рассматривали как результат экссудации вызванной воспалением сетчатки. Этот термин сохранился и до настоящего времени и его следует считать условным. Столь же условным является деление экссудатов на «мягкие» и «твердые». Первые при офтальмоскопии кажутся рыхлыми, проминирующими кпереди фокусами с нечеткими контурами. Они располагаются, как правило, в слое нервных волокон. Твердые экссудаты на вид представляются плотными, имеют четкие контуры и располагаются чаще в толще сетчатки.
Для гипертонической ретинопатии особенно характерно появление так называемых ватообразных экссудатов. Эти серовато-белого цвета, рыхлые на вид, с несколько нечеткими контурами проминирующие кпереди фокусы появляются преимущественно около крупных сосудов, недалеко от диска зрительного нерва (см.. рис. 18).
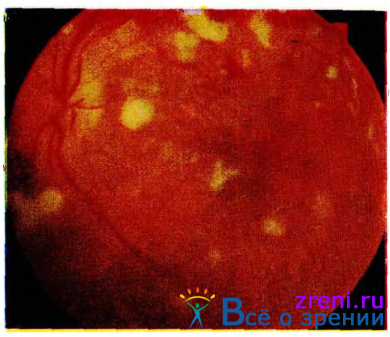
Рис. 18. Глазное дно при злокачественной артериальной гипертонии. Множественные ватообразные очаги, кровоизлияния, отек сетчатки.
Они быстро возникают, достигают максимального размера (до величины диска зрительного нерва) в течение нескольких Дней, но никогда не сливаются друг с другом. Вокруг некоторых фокусов могут быть мелкие геморрагии. При рассасывании ватообразного фокуса он уменьшается в размерах, уплощается, а его поверхность становится гранулярной. При этом на месте очага нередко обнаруживаются геморрагии и красные точки — микроаневризмы.
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
Ватообразные очаги представляют собой не экссудат, а очаговую дегенерацию слоя нервных волокон сетчатки. Гистологически обнаруживается участок набухания и варикозного расширения нервных волокон, затем происходит их фрагментация и распад с образованием так называемых цитоидных тел и гранулярных масс [Hogan М., Zimmerman L., 1962]. Причина дегенерации заключается в окклюзии питающих сосудов, и, следовательно, ватообразный очаг представляет собой инфаркт участка нервных волокон [Наrгу L., Ashton N., 1963]. В последнее время возникновение таких инфарктов связывают с микроангиопатической гемолитической анемией, которая часто обнаруживается при злокачественной гипертонии как в клинике, так и в эксперименте [Gavrass Н. et al., 1971]. По мнению D. McLeod и соавт. (1977), инфаркт нервных волокон вызывает блокаду аксоплазматического тока в аксонах ганглиозных клеток сетчатки. Набухшие, растянутые аксоны на границе с участком инфаркта и образуют ватообразный очаг.
Следует подчеркнуть, что, хотя ватообразные очаги особенно часто встречаются при гипертонической болезни, все же они не патогномоничны для нее. Такие же очаги могут наблюдаться при застойных дисках, дерматомиозите, эритематозной волчанке, окклюзии центральной вены сетчатки, травматической ретинопатии,, височном артериите и при анемиях.
Появление даже единичных ватообразных очагов в сетчатке при гипертонической ретинопатии следует рассматривать как симптом тревоги, так как это указывает на некротические процессы в артериолах или на развитие микроангиопатической гемолитической анемии. В таких случаях поражаются и сосуды почек; прогноз для жизни без лечения плохой. Быстрое снижение артериального давления может предупредить дальнейшее прогрессирование заболевания и привести к обратному развитию ретинопатии.
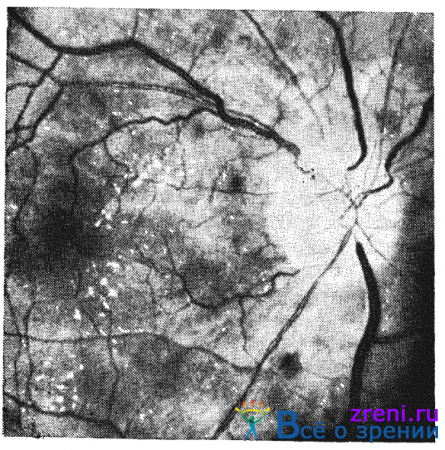
Твердые экссудаты при гипертонической болезни не имеют прогностического значения. Они могут быть точечными и более крупными, округлыми или неправильной формы (рис. 14, 15).
Рис. 14. Ранняя гипертоническая нейроретинопатия. Диск зрительного нерва слегка отечен, артерии резко сужены, вены расширены. В парамакулярной области твердые ретинальные очажки.
Рис. 15. Поздняя гипертоническая нейроретинопатия. Твердые очаги, единичные геморрагии, выраженное сужение артерий, полнокровие вен.
Точечные очажки, увеличиваясь в числе, имеют тенденцию сливаться между собой. Твердые экссудаты особенно часто располагаются в наружном плексиформном слое и состоят из липидов, фибрина, иногда клеточных остатков и макрофагов. Полагают [Maumenee Е., 1968], что эти отложения возникают в результате выхода плазмы из мелких сосудов и последующей дегенерации тканевых элементов. Точечные очажки можно спутать с друзами мембраны Бруха, но друзы лежат глубоко и при флюоресцентной ангиографии они флюоресцируют в отличие от твердых экссудативных очагов.
В макулярной области твердые очаги имеют полосчатую форму и радиальное расположение, образуя полную или неполную фигуру звезды (рис. 16; см. рис. 19).
Pис. 16. Фигура звезды в пекулярной области. Парамакулярно расположен ватообразный очаг.
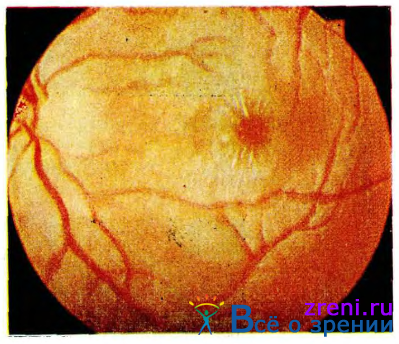
Рис. 19. Почечная ретинопатия. Сужение артерий, отек в парамакулярной области, фигура звезды.
Они имеют такую же структуру, как и другие твердые очаги. При улучшении состояния больного фигура звезды может рассасываться, но этот процесс идет очень медленно, в течение нескольких месяцев или даже лет.
↑ Отек сетчатки и диска зрительного нерва
Отек сетчатки и диска зрительного нерва — один из важных симптомов гипертонической ретинопатии. Отек локализуется главным образом в перипапиллярной зоне и по ходу крупных сосудов (см. рис. 14). Если транссудат содержит мало белка, то ткань сетчатки остается прозрачной, а ее внутренняя поверхность рефлектирует больше обычного. При большом содержании белка сетчатка теряет прозрачность, становится серовато-белой и сосуды местами прикрываются отечной тканью.
Отек диска зрительного нерва может быть выражен в разной степени — от легкой смазанности его контура до картины развитого застойного диска. В последнем случае прогноз серьезный, особенно если такая картина сочетается с ватообразными экссудатами в сетчатке, геморрагиями и помутнением перипапиллярной сетчатки. Однако если лечение артериальной гипертензии эффективно, отек диска и другие симптомы нейроретинопатии постепенно исчезают.Причины отека сетчатки и диска зрительного нерва изучены не полностью. В последнее время получила широкое распространение концепция, согласно которой во многих случаях процесс начинается не с истинного отека ткани, при котором свободная жидкость скапливается в межклеточных пространствах, а с набухания аксонов ганглиозных клеток сетчатки [Tso М., Hayreh S., 1977]. Набухание вызвано нарушением аксоплазматического тока, который в каждом аксоне идет как в направлении от тела клетки к синаптическим окончаниям (ортоградный ток), так и в противоположном направлении (ретроградный ток). Экспериментальнo установлено, что задержка аксоплазматического тока может быть связана как с механическим давлением на нервные волокна, так и с выраженной ишемией в том или ином участке пучка нервных волокон.
При гипертонической болезни могут иметь значение оба фактора. При повышении давления спинномозговой жидкости происходит механическая компрессия нерва кзади от решетчатой пластинки склеры [Hayreh S., 1976], а ишемический фактор действует при поражении сосудов, питающих преламинарную часть диска зрительного нерва и препапиллярную зону. Набухание нервных волокон приводит к сдавлению расположенных в этом слое вен и к нарушению венозного оттока. Венозный стаз в свою очередь служит причиной возникновения истинного отека ткани со скоплением яшдкого транссудата в интерстициальных пространствах сетчатки и диска зрительного нерва.
↑ Флюоресцентная ангиография
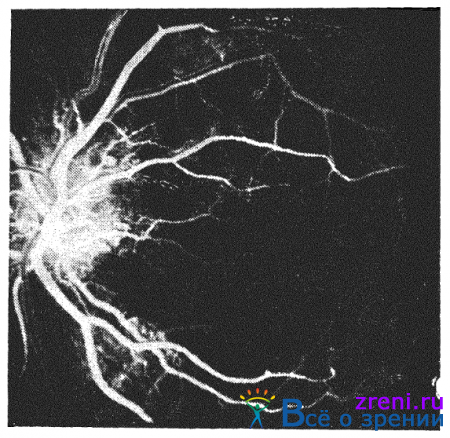
В выраженных случаях гипертонической ретинопатии флюоресцентная ангиография позволяет выявить участки слабой или совершенно отсутствующей капиллярной перфузии (рис. 17).
Рис. 17. Флюоресцентная ангиография позволяет обнаружить зоны, свободные от перфузии, микроаневризмы, неравномерно расширенные капилляры и подтекание флюоресцеина из сосудов.
Эти участки обычно расположены в перипапиллярной, реже в парамакулярной областях. Они нередко, но не всегда связаны с ватообразными очагами. Вокруг таких ишемических участков обнаруживается зона, содержащая патологически измененные сосуды: неравномерно расширенные капилляры и микроаневризмы. Нередко можно видеть подтекание флюоресцеина из измененных сосудов.
Расширенные капилляры, по-видимому, несут функцию коллатеральных сосудов, возникающих вокруг зоны артериальной обструкции [Gass J., 1977]. В некоторых случаях можно видеть и крупные анастомозы между ретинальными сосудами. Ватообразные очаги обычно не флюоресцируют. Однако в некоторых случаях флюоресцеин просачивается в них в поздних фазах ангиографии из окружающих расширенных капилляров.
Выраженный отек зрительного нерва и застойный диск характеризуются при ангиографии появлением расширенных капилляров и микроаневризм, пропускающих краску, интенсивной флюоресценцией ткани диска и перипапиллярной зоны, возникающей в поздней венозной фазе и сохраняющейся длительное время.
↑ Зрительные функции
Понижение темновой адаптации — один из самых ранних функциональных признаков при гипертонической ангиопатии и ретинопатии [Рокицкая Л. В., 1957]. Одновременно наблюдается умеренное сужение изоптер и границ поля зрения, а также расширение слепого пятна [Рокицкая Л. В., 1960]. При выраженной ретинопатии можно обнаружить скотомы, чаще локализующиеся в парацентральной области.
Острота зрения снижается значительно реже: при ишемическом поражении желтого пятна, при макулярных кровоизлияниях, при транссудации жидкости в макулярную зону сетчатки из измененных капилляров и при формировании эпиретинальной мембраны в поздней стадии нейроретинопатии.
↑ Классификация гипертензивных изменений глазного дна
В настоящее время нет общепризнанной классификации гипертензивных ангиоретинопатий. За рубежом наиболее популярны классификационные схемы. N. М. Keith, Н. Wagener, N. Barker (1939) и Н. Sheie (1953), в Советском Союзе — классификация М. Л. Краснова (1948) и ее модификации.
N. М. Keith и соавт. различают 4 степени сосудистых изменений сетчатки при артериальной гипертензии. I степень характеризуется умеренным сужением артериальных сосудов, II — выраженным их сужением и симптомом перекреста, при III степени появляются геморрагии и ватообразные очаги, а при IV — выраженный отек диска зрительного нерва, По данным этих авторов, в течение 8 лет умерло 4% больных с ангиопатией I степени, 20% — II степени, 80% — III степени и 98% — IV степени поражения сетчатки я диска зрительного нерва. Следует отметить, что эти данные относятся к тому времени, когдалечение гипертонической болезни: было малоэффективным.
Н. Sheie (1953) предложил разграничивать артериосклеротические изменения сетчатки и гипертензивные. По комбинации тех и других изменений он также различает 4 стадии поражения сетчатой оболочки.
М. Л. Краснов (1948) выделяет три стадии изменений глазного дна: гипертоническую ангиопатию, характеризующуюся только функциональными изменениями сосудов; гипертонический ангиосклероз сетчатки и гипертоническую ретинопатию, при которой поражаются не только сосуды, но и ткань сетчатки, а нередко и диска зрительного нерва (нейроретинопатия). Ретинопатию М. Л. Краснов делит на три подгруппы: склеротическую, почечную и злокачественную.
Кроме упомянутых выше, был предложен и ряд других классификационных схем гипертензивных ангиоретинопатий [Чирковский В. В., 1952; Виленкина А. В., 1953; Шершевская О. И., 1964]. Наибольший интерес, по нашему мнению, представляет хорошо продуманная классификация О. И. Шершевской (1964). Она очень удобна для клинических целей, однако чрезмерно детализирована (в ней 10 групп), включает некоторые самостоятельные заболевания (острую непроходимость центральной артерии сетчатки, тромбоз центральной вены сетчатки, застойный диск) и симптомы, не поддающиеся достоверной оценке («артерии слегка сужены»). Удобная для практических целей модифицированная нами классификация М. Л. Краснова и О. И. Шершевской приведена ниже.
КЛАССИФИКАЦИЯ ГИПЕРТОНИЧЕСКИХ ИЗМЕНЕНИЙ ГЛАЗНОГО ДНА :
1.Гипертоническая ангиопатия сетчатки. Артерии сужены, артериальное дерево бедное, вены расширены, венозное дерево полнокровное, ветвистое, могут быть симптомы Гвиста,. перекреста (I степени), неравномерность калибра артерий
2.Гипертонический артериосклероз сетчатки. Описанные выше симптомы, а также сопровождающие полосы и широкий рефлекс на артериях, симптомы перекреста, медной и серебряной проволоки. Возможны также твердые очаги и единичные геморрагии
3.Ранняя гипертоническая нейроретинопатия. Симптомы ангиопатии, отек диска зрительного нерва и перипапиллярной сетчатки, геморрагии, ватообразные и твердые очаги
4. Поздняя гипертоническая нейроретинопатия. Симптомы гипертонического артериосклероза в сочетании с отеком диска зрительного нерва и перипапиллярной сетчатки, ватообразными очагами, твердыми экссудатами и геморрагиями. Иногда симптомы эпителиального фиброза в заднем полюсе глаза, коллапс и деструкция стекловидного тела
Стадия гипертонической болезни и прогноз для жизни больного определяются высотой артериального давления и степенью выраженности сосудистых изменений в почках, сердце и головном мозге. Эти изменения не всегда параллельны с изменениями в сетчатке, однако между ними все же существует определенная коррелятивная зависимость. Во всяком случае множественные кровоизлияния в сетчатку, появление участков ишемии и ватообразных экссудатов, а также выраженный отек диска зрительного нерва и перипапиллярной сетчатки указывают на тяжелый прогрессирующий характер заболевания и на необходимость изменения и интенсификации лечебных мер.
Современные терапевтические средства позволяют во многих случаях добиться существенного улучшения в течении болезни и обратного развития симптомов гипертонической нейроретинопатии.
↑ Злокачественная артериальная гипертензия
Злокачественная гипертензия характеризуется очень высоким уровнем артериального давления, распространенной вазоконстрикцией, артериолярной гиперплазией и фибриноидным некрозом артериол. Поражение захватывает различные органы, особенно почки. Изменения в артериальных сосудах почек ведут не только к нарушению их функций, но и к выделению прессорных субстанций, а следовательно, к дальнейшему повышению сосудистого тонуса. Таким образом, возникает порочный круг, обусловливающий злокачественное течение болезни. Следует отметить, что современные методы лечения позволяют во многих случаях остановить или замедлить прогрессирование болезни, однако прогноз при злокачественной гипертонии всегда остается серьезным.
Заболевание чаще начинается в возрасте 30—50 лет, однако может возникнуть и значительно раньше, особенно у лиц, страдающих нефритом. Возможен переход в злокачественную фазу протекавшей ранее доброкачественно гипертонической болезни у пациентов пожилого возраста с измененными сосудами.
В типичных случаях изменения глазного дна выряжены весьма резко, по типу нейроретинопатии (рис. 18). Нередко эти изменения являются первыми клиническими симптомами, указывающими на переход гипертонической болезни в злокачественную форму.
Наиболее характерными являются отек диска и перипапиллярной сетчатки (или распространенный отек сетчатки), выраженное сужение артерий и расширение вен, точечные и полосчатые геморрагии, экссудативные фокусы, особенно ватообразные очаги и макулярная фигура звезды. Поражение в той или иной мере захватывает все глазное дно, но особенно выражено в заднем его отделе. Нередко в задней части стекловидного тела можно видеть геморрагии, хлопьевидные помутнения и деструктивные изменения [Старков Г. Л., 1967].
Офтальмодинамометрия показывает резкое увеличение ретинально-брахиального индекса с нормальных 50% до 80—85% как для диастолического, так и для систолического артериального давления. Функциональные изменения относительно невелики и заключаются в расширении слепого пятна, появлении отдельных скотом и концентрическом сужении поля зрения.
Следует отметить, что описанная выше картина нейроретинопатии частая, но не обязательная находка при злокачественной артериальной гипертонии. У некоторых больных, умерших от этой болезни, не было заметных изменений на глазном дне [Рокицкая Л. В., 1960]. Отдельные симптомы нейроретинопатии, особенно фигура макулярной звезды, могут отсутствовать. Вместе с тем выраженная картина нейроретинопатии может сочетаться с удовлетворительным общим состоянием и подвергаться обратному развитию [Рокицкая Л. В., 1960]. Несмотря на эти оговорки, клиническую картину нейроретинопатии следует рассматривать как признак, указывающий на возможный переход болезни в злокачественную форму и на необходимость более интенсивного лечения больного.
↑ Лечение гипертонической нейроретинопатии
Терапия гипертонической нейроретинопатии заключается прежде всего в лечении основного заболевания. Для уменьшения ишемии сетчатки используют вазодилататоры, расширяющие преимущественно сосуды мозга и глаза (трентал, ксавин, стугерон, кавинтон). Многие авторы рекомендуют оксигенотерапию. Однако кислород может вызвать сужение ретинальных артерий [Сидоренко Е. И., Пряхина Н. П., Тодрина Ж. М., 1980]. Поэтому мы предпочитаем использовать ицгаляции карбогена, который, кроме кислорода, содержит углекислый газ (5—8%). Углекислота обладает «ильным вазодилатационным действием на сосуды мозга и глаза. Ингаляции назначают на 3—4 нед по 1—2 сеанса в день. Продолжительность каждого сеанса — 15 мин.
В тех случаях, когда есть отек диска зрительного нерва и сетчатки, полезны мочегонные средства. Для профилактики новых кровоизлияний в сетчатку назначают аскорбиновую кислоту с рутином. Более эффективен в таких случаях дицинон, который обладает также и ангиопротекторным действием. Полезно назначить прием ангиопротекторов, особенно доксиума.
Для рассасывания кровоизлияний и транссудата используют электрофорез с лидазой, папаином или другими протеолитическими ферментами. Полезно назначение витаминов (А, группы В, Е), особенно в тех случаях, когда больной имеет пониженный аппетит или страдает заболеваниями желудочно-кишечного тракта, желчных путей и печени. Следует иметь в виду, что в таких случаях развиваются экзогенные (при пониженном аппетите) или эндогенные гиповитаминозы.
Продолжение в следующей статье: Заболевание сердечно-сосудистой системы | Часть 3.
---
Статья из книги: Патология органа зрения при общих заболеваниях | Комаров Ф.И., Нестеров А.П., Марголис М.Г., Бровкина А.Ф.



Комментариев 0