Проникающие травмы глаз

Содержание:
Описание
↑ СИНОНИМЫ
Открытая травма глазного яблока, века и окологлазничной области.
↑ КОД ПО МКБ-10
S01. Открытая травма века и окологлазничной области с вовлечением или без вовлечения слёзных протоков.
S05.2. Рваная рана глаза с выпадением или потерей внутриглазной ткани.
S05.3. Рваная рана глаза без выпадения или потери внутриглазной ткани.
S05.4. Проникающая рана глазницы с наличием инородного тела или без него.
S05.5. Проникающая рана глазного яблока с инородным телом.
S05.6. Проникающая рапа глазного яблока без инородного тела.
S05.7. Отрыв глазного яблока.
S05.8. Другие травмы глаза и орбиты.
S05.9. Травма неуточнённой части глаза и орбиты.
T15.0. Инородное тело в роговице.
Т15.1. Инородное тело в коньюнктивальном мешке.
T15.8. Инородное тело в другом или нескольких наружных частях глаза.
T15.9. Инородное тело в неуточнённой наружной части глаза.
↑ Ранения роговицы и склеры
Ранением называют такое повреждение, при котором первично нарушается целостность покровных тканей.
↑ ЭПИДЕМИОЛОГИЯ
По статистическим данным, собранным стационарами, прободные ранения глаза возникают в 74-80% случаев всех глазных ранений. Среди больных с травмами глаза мужчины составляют до 84%, женщины - 16%. Наибольшее количество больных составляют пациенты 15-45 лет.
↑ ПРОФИЛАКТИКА
Профилактика ранений роговицы и склеры состоит в соблюдении мер безопасности на производстве и в быту, применении защитных очков, масок, шлемов. Изучение причин глазного травматизма показывает, что риск травмы глаза выше всего при нарушении техники безопасности (70-80% случаев).
↑ КЛАССИФИКАЦИЯ
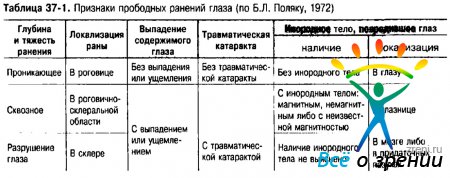
Согласно классификации Б. Л. Поляка (1963). ранения глазного яблока делят на непрободные и прободные.
Непрободные ранения разделяют по локализации:
- роговичные;
- склеральные;
- роговично-склеральные.
По наличию или отсутствию инородных тел:
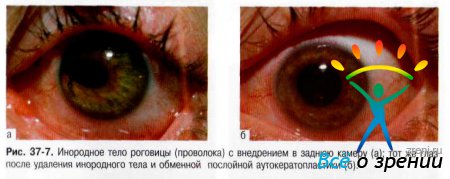
- с инородным телом (рис. 37-6, 37-7);
? без инородного тела.
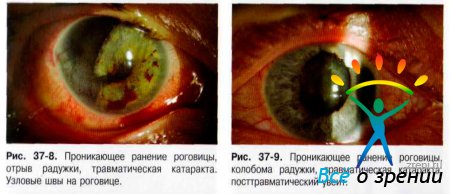
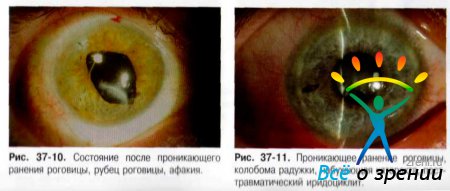
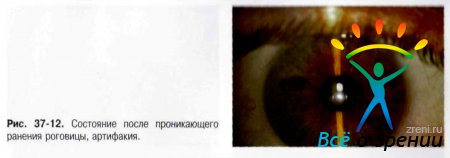
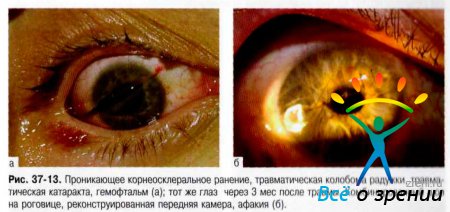
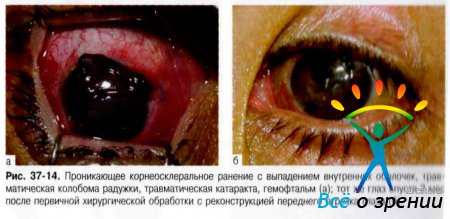
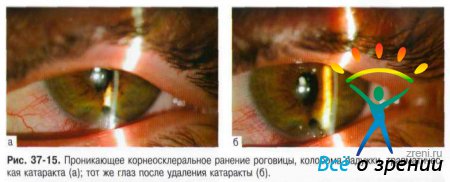
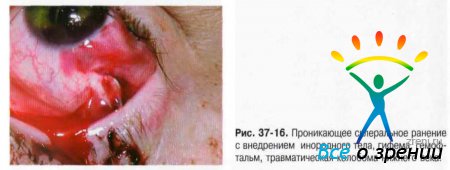
Прободными ранениями глазного яблока называют такие повреждения, при которых ранящее тело рассекает (прободает) всю толщу стенки глазного яблока (рис. 37-8-37-16).
Прободные ранения делят следующим образом:
- проникающие ранения, при которых ранящее тело однократно прободает стенку глазного яблока (проникает в его полость);
- сквозные ранения, при которых одно ранящее тело дважды прободает все оболочки глазного яблока и образует в них не только входное, но и выходное раневое отверстие;
- разрушение глаза, когда все оболочки глаза разорваны значительно, а потери глазных сред столь велики, что стенки глазного яблока спадаются и оно теряет форму.
Прободные ранения анализируют по пяти признакам, приведённым в табл. 37-1.
↑ ЭТИОЛОГИЯ
Любые травмирующие агенты, обладающие кинетической энергией, могут вызывать травмы роговицы и склеры.
↑ ПАТОГЕНЕЗ
В результате воздействия травматического агента на глазное яблоко происходит его повреждение (ранение). Характер ранения зависит от места приложения травматического агента и его энергии. Ранение может происходить либо по механизму тупой травмы, сопровождающейся контузионным разрывом оболочек вне зоны воздействия травмирующего агента, либо в виде прободного или непрободного ранения в зоне воздействия. При огнестрельном ранении возникают комбинированные поражения в связи с высокой температурой ранящего агента.
↑ КЛИНИЧЕСКАЯ КАРТИНА
Пациент предъявляет жалобы на снижение зрения, светобоязнь, боль, слезотечение, блефароспазм, покраснение, кровотечение в области глаза. При осмотре обнаруживают отёк век, конъюнктивы, роговицы, наличие раны глазного яблока с вставлением и выпадением оболочек и содержимого глаза или без выпадения, гипотонию.
Абсолютные признаки проникающих ранений:
- Сквозная рана в роговой оболочке или склере;
- выпадение радужки в рану;
- выпадение цилиарного тела и СТ;
- пузырёк воздуха в СТ;
- наличие раневого канала в хрусталике;
- обнаружение внутриглазного инородного тела.
Относительные признаки проникающих ранений:
- неравномерная, мелкая или ненормально глубокая передняя камера;
- надрыв зрачкового края радужки;
- сегментарное помутнение хрусталика;
- выраженная гипотония глаза.
Важный диагностический признак проникающего ранения снижение - ВГД и углубление передней камеры вследствие выпадения в рану СТ.
При роговичных ранах передняя камера становится мелкой из-за истечения камерной влаги. В рану роговицы может выпадать радужная оболочка, иногда происходит её разрыв, отрыв от корня, ущемление в ране, кровоизлияние в переднюю камеру. Часто наблюдают ранение хрусталика с развитием травматической катаракты.
При роговично-склеральных ранах обычно повреждается цилиарное тело, не исключены его выпадение и ущемление в ране. Часто наблюдают также гифему и гемофтальм. Травматическая катаракта при такой локализации раны развивается в более поздние сроки, чем при роговичном ранении.
При склеральных ранениях часто происходит выпадение внутренних оболочек глаза, СТ, возникают гифема, гемофтальм. Углубление передней камеры глаза вследствие выпадения в рану СТ — весьма характерный признак склерального ранения.
При сквозных ранениях входное отверстие чаще находится в переднем, выходное - в заднем отделе глазного яблока. Признаки сквозного ранения - глубокая передняя камера, умеренный экзофтальм вследствие ретробульбарного кровоизлияния, небольшое ограничение подвижности глазного яблока, кровоизлияния в толщу век и под конъюнктиву. Если проводят офтальмоскопию, нередко выявляют выходное отверстие в сетчатке.
При разрушении глазного яблока возникают обширные повреждения всех оболочек глаза с большой потерей содержимого. Глазное яблоко спадается и теряет форму. Между краями ран роговицы и склеры находятся разорванные и выпавшие внутренние оболочки глаза, пропитанное кровью СТ. Часто разрушения глазного яблока сочетаются с обширными повреждениями век, ранениями глазницы и придаточных пазух носа.
Осложнения — внутриглазной инфекционный процесс. При этом влага передней камеры мутнеет, возникает инфильтрация краев раны, усиливается раздражение глаза. Можно определить уровень гноя в передней камере (гипопион) и фибринозный экссудат в области зрачка. Резко понижается острота зрения, возникают сильные боли в глазу, отёк век и конъюнктивы, исчезает розовый рефлекс с глазного дна. Признаки развития инфекции обнаруживают обычно уже на 2-3-й день после ранения.
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
↑ ДИАГНОСТИКА
↑ Анамнез
При сборе анамнеза необходимо уточнить характер деятельности, которой занимался пациент в момент, предшествовавший травме. Полученные сведения позволяют предположить механизм повреждения, наличие инородного тела, степень его магнитности. Большое значение имеет время, прошедшее с момента получения травмы.
↑ Физикальное обследование
Наружный осмотр кожных покровов всего тела, тканей головы, век, конъюнктивы.
↑ Инструментальные исследования
- Визометрия (определение остроты зрения).
- Биомикроскопия (оценка кожи век, конъюнктивы, роговицы, передней камеры, хрусталика, СТ).
- Биомикроскопия роговицы и склеры с использованием флуоресцеина (проба Зейделя).
- Офтальмоскопия.
- Рентгенодиагностика: снимки орбит в прямой (носоподбородочной) и боковой проекции. При наличии внутриглазного инородного тела показана рентгенлокализация с протезами Балтина-Комберга.
- Бесскелетная рентгенография по Фогту для локализации инородного тела в переднем отделе глазного яблока.
- Ультразвуковая диагностика (А- и В — сканирование глаза).
- КТ и МРТ.
- Магнитная проба Гейликмана.
- Диафакоскопия.
↑ Лабораторные исследования
Посев с извлечённого инородного тела (бактериологическое исследование).
↑ Дифференциальная диагностика
Проводится между прободными и непрободными ранениями.
↑ Показания к консультации других специалистов
В зависимости от механизма травмы ранение глазного яблока нередко сочетается с повреждением других частей тела, костей глазницы. Наиболее часто выявляют повреждение соседних областей, что требует консультации оториноларинголога, челюстно-лицевого хирурга. При обнаружении ранений других областей может возникнуть необходимость в консультации травматолога, хирурга, невролога.
↑ Пример формулировки диагноза
Проникающее роговично-склеральное ранение левого глаза с выпадением радужки, СТ, травматической катарактой и внутриглазным магнитным инородным телом.
↑ ЛЕЧЕНИЕ
↑ Цели лечения
Хирургическое лечение ориентировано на топографо-анатомическое сопоставление повреждённых тканей, удаление инородных тел в раннем периоде.
Цели медикаментозного лечения:
- герметизация раны:
- скорейшее восстановление нарушенных анатомических соотношений и создание наилучших условий для регенерации повреждённых тканей глаза:
- профилактика инфекционных осложнений;
- стимуляция иммунной активности организма и обменных процессов в глазу;
- профилактика грубого рубцевания.
В отдалённом периоде оперативное и медикаментозное лечение проводят с целью зрительной и косметической реабилитации больного.
↑ Показания к госпитализации
- Все прободные ранения глазного яблока.
- Непрободные ранения, сопровождающиеся контузионными изменениями в СТ, сетчатке, сосудистой оболочке, подвывихом и вывихом хрусталика, офтальмогипертезией.
- Обширные непрободные ранения, сопровождающиеся скальпированной раной роговицы, дефектом конъюнктивы, требующие хирургической обработки.
↑ Медикаментозное лечение
Первоначально лечение прободных ранений проводят только в условиях стационара. При установлении диагноза вводят противостолбнячный анатоксин подкожно в дозе 0,5 мл и противостолбнячную сыворотку (1500-3000 МЕ).
Назначают антибиотики широкого спектра действия и сульфаниламиды (парентерально или внутрь).
Аминогликозиды: гентамицин [внутримышечно по 3-5 мг/кг 3 раза в сутки (разовая доза 1-1,7 мг/кг, курс лечения 7-10 дней)] или тобрамицин (внутримышечно, внутривенно 2-3 мг/(кг*сут)].
Пенициллины: ампициллин внутримышечно или внутривенно по 250-300 мг 4-6 раз в сутки.
Цефалоспорины: цефотаксим (внутримышечно или внутривенно по 1-2 г/сут 3-4 раза в сутки) или цефтазидим (внутримышечно или внутривенно по 0,5-1 г 3-4 раза в сутки).
Гликопептиды: ванкомицин (внутривенно 0,5-1 г 2-4 раза в сутки или внутрь 0,5 г 4 раза в сутки).
Макролиды: азитромицин внутрь по 500 мг за 1 ч до еды в течение 5 дней (курсовая доза 1,5 г).
Линкозамиды: линкомицин внутримышечно 600 мг 1-2 раза в сутки.
Сульфаниламиды: сульфадиметоксин (по 1 г в первый день, затем 500 мг/сут. принимают после еды, курс 7-10 дней) или сульфален (по 1 г в первый день и 200 мг/сут в течение 7-10 дней за 30 мин до еды).
Фторхинолоны: ципрофлоксацин внутрь но 250-750 мг 2 раза в сутки, продолжительность лечения составляет 7-10 дней.
При выраженных симптомах интоксикации назначают внутривенно капельно 1 раз в сутки белвидон по 200-400 мл (до 8 сут после травмы) или 5% раствор декстрозы с аскорбиновой кислотой 2,0 г в объёме 200-400 мл, а также по 10 мл 10% раствора кальция хлорида.
Противогрибковые средства: нистатин внутрь по 250 000-500 000 ЕД 3-4 раза в сутки или ректально по 250 000 ЕД 2 раза в сутки 10-14 дней.
Противовоспалительные средства
НПВС: диклофенак (внутрь по 50 мг 2-3 раза в сутки до еды, курс 7-10 дней) или индометацин (внутрь по 25 мг 2-3 раза в сутки после еды, курс 10-14 дней).
Глюкокортикоиды: дексаметазон (парабульбарно или под конъюнктиву, 2- 4 мг, на курс 7-10 инъекций) или бетаметазон (2 мг бетаметазона динатрия фосфата + 5 мг бетаметазона дипропионата) парабульбарно или под конъюнктиву 1 раз в неделю, 3-4 инъекции. Триамцинолон 20 мг 1 раз в неделю 3-4 инъекции.
Блокаторы Н1-рецепторов: хлоропирамин (внутрь по 25 мг 3 раза в сутки после еды в течение 7-10 дней), или лоратадин (внутрь по 10 мг 1 раз в сутки после еды в течение 7-10 дней), или фексофенадин (внутрь по 120-180 мг 1 раз в сутки после еды в течение 7-10 дней).
Системные энзимы по 5 таблеток 3 раза в сутки за 30 мин до еды, запивая 150-200 мл воды в течение 2-3 нед.
Транквилизаторы: диазепам внутримышечно или внутривенно по 10-20 мг при психомоторном возбуждении (по 5-10 мг при состояниях, связанных с нарушением сна, тревогой и страхом), также за 30-60 мин до операции.
Ферментные препараты в виде инъекций:
- фибринолизин [человека] (по 400 ЕД парабульбарно):
- коллагеназа 100 или 500 КЕ (содержимое флакона растворяют в 0,5% растворе прокаина, 0,9% растворе натрия хлорида или воде для инъекций). Вводят субконъюнктивально (непосредственно в очаг поражения: спайка, рубец, СТ и т.д.) с помощью электрофореза, фонофореза, а также наносят накожно. Перед применением проверяют чувствительность больного, для чего под конъюнктиву больного глаза вводят 1 КЕ и наблюдают 48 ч. При отсутствии аллергической реакции проводят лечение в течение 10 дней.
Препараты для инстилляций в конъюнктивальную полость
При тяжёлых состояниях и в раннем послеоперационном периоде кратность инстилляций может достигать шести раз в сутки. По мере уменьшения воспалительного процесса промежуток между инсталляциями увеличивается.
Антибактериальные средства: ципрофлоксацин (глазные капли 0,3% по 1-2 капли 3-6 раз в сутки), или офлоксацин (глазные капли 0,3% по 1-2 капли 3- 6 раз в сутки), или тобрамицин (глазные капли 0,3% 1-2 капли 3-6 раз в сутки).
Антисептики: пиклоксидин (витабакт) 0,05% но 1 капле 2-6 раз в день. Курс лечения составляет 10 дней.
Глюкокортикоиды: дексаметазон (глазные капли 0,1% по 12 капли 3-6 раз в сутки), или гидрокортизон (глазная мазь за нижнее веко 3-4 раза в сутки), или преднизолон (капли глазные 0,5% по 1 -2 капли 3-6 раз в сутки).
НПВС: диклофенак (глазные капли 0,1% по 1-2 капли 3-4 раза в сутки) или индометацин (глазные капли 0,1% по 1 капле 3 раза в сутки).
Комбинированные препараты: неомицин + дексаметазон + полимиксин В (глазные капли, 1-2 капли 3-6 раз в сутки), или дексаметазон + тобрамицин (глазные капли, 1 2 капли 3-6 раз в сутки).
Мидриатики: циклопентолат (глазные капли 1% по 1-2 капли 2-3 раза в сутки) или тропикамид (глазные капли 0,5-1% по 1-2 капли 2-3 раза в сутки) в сочетании с фенилэфрином (капли глазные 2,5% 2-3 раза в сутки в течение 7 10 дней).
Стимуляторы регенерации роговицы: актовегин (гель глазной 20% за нижнее веко по 1 капле 1-3 раза в сутки), или солкосерил (гель глазной 20% на нижнее веко по 1 капле 1-3 раза в сутки), или декспантенол (гель глазной 5% за нижнее веко по 1 капле 2-3 раза и сутки).
↑ Хирургическое лечение
Адаптированные небольшие непрободные ранения роговицы и склеры без инородного тела обычно хирургического лечения не требуют. При наличии поверхностных инородных тел они могут быть удалены ватной палочкой с туго накрученной каткой, копьём или инъекционной иглой. При наличии адаптированного небольших размеров прободного ранения роговицы без инородного тела с сохранённым тонусом глазного яблока можно ограничиться консервативным лечением.
Наличие большой неадаптированной раны роговицы, сопровождающейся гипотонией и выпадением оболочек глаза, — показание к хирургической обработке. При корнеосклеральной или склеральной локализации повреждения целесообразно выполнить ревизию раны с последующим вправлением выпавших оболочек и герметизацией раны швами. Выпавшее СТ иссекается. При наличии внутриглазного инородного тела его следует извлечь из глаза как можно раньше. Железные, медные предметы, а также инородные тела, содержащие органический материал, требуют срочного удаления. При инородных телах из стекла, пластика, камня, алюминия или свинца операция может быть отсрочена. Осколки стекла и камня могут быть оставлены в глазу.
Существует передний путь извлечения инородных тел из глаза (через переднюю камеру и разрез в роговице). Этим путём извлекают только те инородные тела, которые расположены в переднем отделе глаза (в передней и задней камерах, радужке или хрусталике). Из заднего отдела глаза магнитные инородные тела можно извлечь диасклеральным методом при помощи магнита через склеру в зоне залегания инородного тела. Амагнитные и некоторые магнитные инородные тела удаляют через плоскую часть цилиарного тела с одновременной задней закрытой витрэктомией. Зачастую проведение витрэктомии немедленно после травмы бывает затруднено из-за кровотечения, выраженного десцеметита, отсутствия задней отслойки СТ. Задняя отслойка СТ возникает обычно на 5-14-й день после травмы, а клеточная пролиферация начинается на 10-14-й день. Таким образом, при отсутствии инородного тела витрэктомию целесообразно проводить на 6-10-е или 10-14-е сутки после травмы. Чтобы уменьшить риск отслойки сетчатки после удаления осколка, целесообразно локальное экстрасклеральное пломбирование в зоне залегания либо круговое пломбирование при обширных проникающих в сквозных ранениях.
↑ Примерные сроки нетрудоспособности
От 3-7 дней (при непрободных ранениях) до стойкой утраты трудоспособности и инвалидизации пациента.
↑ Дальнейшее ведение
После тяжёлых ранений глазного яблока пациент нуждается а пожизненном наблюдении офтальмолога, ограничении физических нагрузок. При необходимости в отдалённом периоде проводят оперативное и медикаментозное лечение с целью зрительной и косметической реабилитации больного.
↑ ПРОГНОЗ
Зависит от локализации, степени тяжести повреждения внутренних оболочек, а также от сроков поступления пострадавшего в стационар, качества хирургической и медикаментозной терапии.
↑ Ранения век
↑ ПРОФИЛАКТИКА
Профилактика ранений век заключается в соблюдении мер безопасности на производстве и в быту, применении защитных очков, масок, шлемов.
↑ КЛАССИФИКАЦИЯ
Раны век могут быть поверхностными (несквозными), захватывающими только кожу или кожу с мышечным слоем, либо глубокими (сквозными), распространяющимися на все слои века (в том числе на конъюнктиву), с повреждением или без повреждения свободного края.
↑ ЭТИОЛОГИЯ
Любые травматические агенты, обладающие кинетической энергией, могут вызывать травмы век.
↑ ПАТОГЕНЕЗ
В результате воздействия травматического агента на веко происходит его повреждение (ранение). Характер ранения зависят от места приложения травматического агента и его энергии.
↑ Клиническая картина
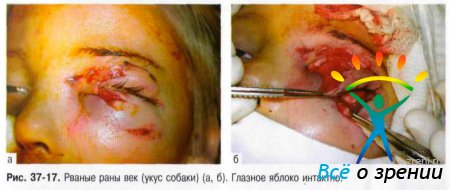
Повреждение век часто сопровождается отёками и гиперемией кожи, подкожными кровоизлияниями и наличием раны (рис. 37-17).
↑ ДИАГНОСТИКА
↑ Анамнез
Неосторожное обращение с ножницами, иглами: неловкие падения (лыжный, конькобежный спорт и др.). Игры с самодельным оружием, «химические» опыты в педиатрической практике. Взрывы запалов, патронов, боеприпасов у военнослужащих, охотников, горнорабочих при несоблюдении мер безопасности.
↑ Инструментальные исследования
- Осмотр раны века с помощью лупы.
- Определение глубины раны века с помощью стерильного зонда.
Диагностика ранений век обычно не представляет затруднений: на фоне отёчной и гиперемированной области выявляют дефект ткани века, с помощью стерильного зонда определяют, на какую глубину проникает раневой канал. Если канал ограничен кожно-мышечным слоем, ранение считают несквозным; при повреждении хряща и конъюнктивы — сквозным.
↑ Показания к консультации других специалистов
Повреждения век нередко сочетаются с повреждением других частей тела, коп ей глазницы. Если ранение века сочетается с попаданием крови в верхнечелюстную пазуху и подкожной эмфиземой, свидетельствующей о нарушении целостности костей носа и его придаточных пазух, необходима консультация оториноларинголога, а при сочетании с повреждением скуловой кости и переломом стенки глазницы — консультация челюстно-лицевого хирурга. Сочетанное повреждение век и верхней стенки орбиты - показание к консультации нейрохирурга.
↑ Пример формулировки диагноза
Травма бытовая. Ранение верхнего века.
↑ ЛЕЧЕНИЕ
↑ Цели лечения
Топогрофо-анатомическое сопоставление повреждённых тканей с формированием слёзного канальца при его повреждении.
↑ Показания к госпитализации
Наличие раны века с повреждением слёзного канальца.
↑ Медикаментозное лечение
Введение противостолбнячного анатоксина подкожно в дозе 0,5 мл. Рану очищают пинцетом и влажной ватной палочкой с туго накрученной ниткой от посторонних частиц, окружность дефекта смазывают 1% спиртовым раствором бриллиантового зеленого.
↑ Хирургическое лечение
Хирургическая обработка раны век показана в следующих случаях:
- несквозная, но обширная зияющая рана;
- сквозная рана;
- нарушение целости свободного края века;
- частичный отрыв века с повреждением слёзного канальца.
Несквозное ранение века
Необходимо наложить узловые швы нитями 4-00-5-00.
Сквозное повреждение века без повреждения ресничного края
Следует вывернуть веко на пластинке Егера и обработать дефект со стороны слизистой оболочки с наложением непрерывного шва шёлком 4-00-6-00 с захватом всей толщи хрящевой пластинки.
Ранение века с повреждением ресничного края
Вначале обеспечивают точное формирование свободного края века. Первый направляющий шов нитью 4-00-6-00 накладывают на края раны вблизи заднего ребра века, затем нитью 2-00-3-00 сшивают межрёберную поверхность, далее 1-2 узловатыми швами смыкают кожно-мышечные лоскуты раны вблизи роста ресниц.
Ранение века с краевым ранением ткани
Хирургическая обработка такая же. Особенность - профилактика расхождения насильственно сближенных краёв раны. Для этого производят временную блефарографию по обе стороны от интермаргинального шва. После деэпитализации краёв век скребущими движениями ножа на протяжении 3-4 мм накладывают II образные швы из капрона 2-00-3-00, края век сближают и завязывают на валиках из резинки или марли.
Ранение века с повреждением слёзного канальца
Особая ситуация - отрыв края века у внутреннего угла его прикрепления, так как при этом неизбежно нарушается целостность слёзного канальца.
Один из концов зонда (лески, капрона) проводят через слёзную точку сохранившегося канальца в слёзный мешок, затем ретроградно в проксимальную часть разорванного канальца. В отверстие зонда вставляют мандрен. Обратным вращением зонда мандрен втягивают в слёзные канальцы. Далее зонд вводят в другую слёзную точку и второй конец мандрена втягивают в дистальный участок разорванного канальца. На края канальца накладывают три погружных шва нитями 8-00-9-00 и рану века ушивают. Концы мандрена с перехлёстом подклеивают пластырем к коже щеки и лба. Удаляют мандрен через 2 нед.
↑ Примерные сроки нетрудоспособности
7-14 дней.
↑ Дальнейшее ведение
Если после заживления раны века образуются рубцовые деформации и вид заворота, выворота, колобомы века и др., проводят пластические операции.
↑ ПРОГНОЗ
Благоприятный (в случае своевременности оказания хирургической помощи).
↑ Ранения орбиты
Ранение орбиты повреждение тканей и органов в области орбиты с нарушением целостности наружного покрова, вызванное интенсивным механическим воздействием.
↑ КОД ПО МКБ-10
S05. Травма глаза и глазницы.
S05.5. Проникающая рана глазницы с наличием инородного тела или без него.
S05.8. Другие травмы глаза и орбиты.
↑ ПРОФИЛАКТИКА
Для уменьшения количества боевых ранений орбиты используют всевозможные защитные устройства, как простейшие (очки, щитки, укрытая), так и сложные (перископы, электронные оптические преобразователи и др.).
Бытовые ранения обычно связаны с нарушением пострадавшим или его окружающими норм поведения в обществе. Часто ситуация — следствие алкогольного опьянения, что приводит к потере контроля над своими действиями. Меры профилактики — предупреждение злоупотребления алкоголем, криминогенных ситуаций.
В цепи мероприятий, предупреждающих ранения орбиты на производстве (в промышленности и сельском хозяйстве), главным звеном считают соблюдение правил техники безопасности. Основные составляющие элементы последней:
- техническая грамотность работающих;
- необходимая техническая оснащённость рабочих мест (тщательная отбраковка устаревшего инструментария и оборудования):
- наличие и правильное использование средств индивидуальной и коллективной защиты:
- нетерпимость к личной недисциплинированности, свойственной иногда молодым специалистам.
Необходимо строго соблюдать этикет спортивных тренировок и спортивных состязаний, правила дорожного движения.
↑ КЛАССИФИКАЦИЯ
По глубине повреждения:
- проникающие;
- непроникающие.
По механизму возникновения:
- огнестрельные;
- неогнестрельные.
По типу ранящих предметов:
- рваные;
- резаные;
- колотые.
По наличию в тканях орбиты инородных тел:
- без наличия инородных тел;
- с наличием инородных тел.
По сочетанности с поражением других органов и областей:
- несочетанные (изолированные);
- сочетанные с поражением других областей:
- головы и лица;
- туловища;
- конечностей;
- нескольких областей тела.
- головы и лица;
В зависимости от обстоятельств возникновения:
- боевые;
- бытовые;
- криминальные;
- производственные (промышленные п сельскохозяйственные);
- спортивные;
- транспортные.
↑ Этиология и патогенез
Ранения орбиты - результат интенсивного механического воздействия на ткани орбиты различных предметов (твёрдые предметы, струя жидкости или воздуха под давлением). Ранение может быть получено и в результате непрямого воздействия экзогенного ранящего предмета, например отломков костей черепа.
↑ КЛИНИЧЕСКАЯ КАРТИНА
Клиническая картина ранений орбиты очень вариабельна в зависимости от характеристик травмирующего фактора (размеры, материалы, форма, кинетическая энергия, направление, диаметр и удельное давление струн газа или жидкости и т.д.) и объёма полученных повреждений. Наиболее типичные признаки ранения орбиты:
- наличие раны конъюнктивы или кожи в области орбиты или параорбитальных зонах;
- боль, отёк и гематомы век и мягких тканей в области орбиты;
- ограничение объёма и болезненность движений глазным яблоком, возможна диплопия;
- энофтальм, экзофтальм или другие смещения глазного яблока;
- птоз;
- подкожная эмфизема;
- снижение зрения.
↑ ДИАГНОСТИКА
↑ Анамнез
При сборе анамнеза уточняют:
- обстоятельства получения травмы, возможные механизмы травмы. Данные нужны для того, чтобы сделать выводы о характере и особенностях ранящего предмета, возможной сочетанности травмы;
- жалобы пациента, развившиеся нарушения функций в динамике (ощущение удара, появление и локализация боли, понижение зрения, возникновение диплопии, птоза, крепитация и др.), что позволяет предположительно оценить объём повреждений тканей и органов в орбите;
- проведённые мероприятия медицинской помощи, оказанной пострадавшему до осмотра офтальмологом (соблюдение принципа преемственности лечения).
↑ Инструментальные исследования
Определение остроты зрения, состояния полей зрения.
Наружный осмотр (состояние кожи век и параорбитальных областей, положение и подвижность глазных яблок, размер и симметричность глазных щелей смыкание век).
Биомикроскопия конъюнктивы и внутриглазных структур (чтобы исключить прохождение раненого канала через глазное яблоко, выявить вторичные повреждения внутриглазных структур).
Офтальмоскопия (чтобы исключить травматические повреждения структур глазного дна, в том числе травмы зрительного нерва).
Всем больным с ранением орбиты обязательно выполняют рентгенографию в двух проекциях. При возможности проводят КТ и УЗИ. Основной вопрос обследования - не распространяется ли раневой канал в полость черепа и околоносовые пазухи.
↑ Лабораторные исследования
Общеклинические анализы крови и мочи (в том числе по плану предоперационного обследования с учётом возможного обезболивания при проведении первичной хирургической обработки).
Бактериологическое исследование отделяемого раневого канала и ранящего предмета (инородного тела орбиты), чтобы определить наличие патогенной микрофлоры и её чувствительность к антибиотикам.
↑ Показания к консультации других специалистов
При подозрении на распространение раневого канала в полость черепа показана консультация нейрохирурга; в околоносовые пазухи консультация оториноларинголога или челюстно-лицевого хирурга.
↑ Пример формулировки диагноза
Проникающее огнестрельное ранение правой орбиты с наличием амагнитного металлического инородного тела.
↑ ЛЕЧЕНИЕ
↑ Цели лечения
Восстановление анатомической целостности структур орбиты, обеспечение нормального функционирования органов. Предупреждение развития гнойных осложнений.
↑ Показания к госпитализации
Лечение непроникающего ранения орбиты (при отсутствии выраженного инфицирования раны и достаточной сохранности функций век) можно проводить в амбулаторных условиях. Наличие проникающего ранения орбиты - показание к госпитализации больного в стационар офтальмологического профиля.
↑ Медикаментозное лечение
Местное лечение: промывание раны растворами антисептиков (3% раствор водорода пероксида, 0,02% раствор нитрофурала). Закапывают в конъюнктивальную полость травмированного глаза офтальмологические растворы антибиотиков, антисептиков и глюкокортикоидов до полного восстановления нормального функционирования век (тобрамицин 0,3%, ципрофлоксацин 0.3%, офлоксацин 0,3%; раствор цинка сульфата + борной кислоты по 1-2 капли 4-6 раз в день: пиклоксидин 0,05% по 1 капле 2-6 раз в день). Курс лечения продолжается 10 дней. Дексаметазон (глазные капли 0,1% по 1-2 капли 3-6 раз в сутки), гидрокортизон (глазная мазь 0,5% за нижнее веко 3-4 раза в сутки) или преднизолон (капли глазные 0.5% по 1-2 капли 3-6 раз в сутки).
НПВС: диклофенак (глазные капли 0,1% по 1-2 капли 3-4 раза в сутки) или индометацин (глазные капли 0,1% по 1 капле 3 раза в сутки).
Общее лечение: терапия антибиотиками широкого спектра действия. В зависимости от давности, глубины и загрязнённости раны, массивности повреждённых мягких тканей орбиты, наличия сочетанных повреждений, сопутствующих заболеваний. возраста и общего состояния больного антибиотики можно назначать внутрь, внутримышечно, внутривенно и внутриартериально.
Аминогликозиды: гентамицин (внутримышечно по 3-5 мг/кг 3 раза в сутки (разовая доза 1-1,7 мг/кг, курс лечения 7-10 дней) | или тобрамицин внутримышечно, внутривенно 2-3 мг/(кг*сут)).
Пенициллины: ампициллин внутримышечно или внутривенно по 250-500 мг 4-6 раз в сутки.
Цефалоспорины: цефотаксим (внутримышечно или внутривенно по 1-2 г/сут 3-4 раза в сутки) или цефтазидим (внутримышечно или внутривенно по 0,5-2 г 3-4 раза в сутки).
Гликопептиды: ванкомицин (внутривенно 0.5-1 г 2-4 раза в сутки или внутрь 0,5 г 4 раза в сутки).
Макролиды: азитромицин внутрь по 500 мг за 1 ч до еды в течение трёх дней (курсовая доза составляет 1,5 г).
Линкозамиды: линкомицин внутримышечно 600 мг 1-2 раза в сутки.
Сульфаниламиды: сульфадиметоксин (пo 1 г в первый день, затем 500 мг/сут. Принимают после еды, курс 7-10 дней) или сульфален (по 1 г в первый день и 200 мг/сут в течение 7-10 дней за 30 мин до еды).
Фторхинолоны: ципрофлоксацин внутрь по 250-750 мг 2 раза в сутки, продолжительность лечения составляет 7-10 дней.
При выраженных симптомах интоксикации назначают внутривенно капельно 1 раз в сутки белвидон по 200-400 мл (до 8 сут после травмы) или 5% раствор декстрозы с аскорбиновой кислотой 2,0 г в объёме 200-400 мл, а также по 10 мл 10% раствора кальция хлорида.
Противогрибковые средства: нистатин внутрь по 250 000-500 000 ЕД 3-4 раза в сутки или ректально по 250 000 ЕД 2 раза в сутки 10-14 дней.
Противовоспалительные средства
НПВС: диклофенак (внутрь по 50 мг 2-3 раза в сутки до еды, курс 7-10 дней) или индометацин (внутрь по 25 мг 2-3 раза в сутки после еды, курс 10-14 дней).
Глюкокортикоиды: дексаметазон (парабульбарно или под конъюнктиву, 2-4 мг, на курс 7-10 инъекций) или бетаметазон (2 мг бетаметазона динатрия фосфата + 5 мг бетаметазона дипропионата) парабульбарно или под конъюнктиву 1 раз в неделю, 3-4 инъекции. Триамцинолон 20 мг 1 раз в неделю 3-4 инъекции.
Блокаторы Н1-рецепторов: хлоропирамин (внутрь по 25 мг 3 раза в сутки после еды в течение 7-10 дней), или лоратадин (внутрь по 10 мг 1 раз в сутки после еды в течение 7-10 дней), или фексофенадин (внутрь по 120-180 мг 1 раз в сутки после еды в течение 7-10 дней).
Системные энзимы по 5 таблеток 3 раза в сутки за 30 мин до еды, запивая 150-200 мл воды, в течение 2-3 нед.
Транквилизаторы: диазепам внутримышечно или внутривенно по 10-20 мг при психомоторном возбуждении (по 5-10 мг при состояниях, связанных с нарушением сна, тревогой и страхом), также за 30-60 мин до операции.
↑ Хирургическое лечение
Первичная хирургическая обработка рваных ран состоит в экономном очищении загрязнённых краёв в пределах 0.1-1,0 мм, иногда можно ограничиться и их подравниванием. Раневой канал промывают растворами водорода пероксида нитрофурала или этакридина. При наличии показаний выполняют пластику прилежащими тканями.
При колотых ранах - экзофтальм, офтальмоплегия, птоз верхнего века часто свидетельствуют о глубоком раневом канале, повреждении нервных стволов и сосудов у вершины орбиты. Тактика в отношении колотых ран мягких тканей орбиты аналогична той, которую применяют при колотых ранениях любой локализации производят тщательную ревизию раненого канала, выполняют первичную хирургическую обработку. Мягкие ткани рассекают на протяжении 2,0-2,5 см; раневой канал исследуют с соблюдением принципа максимального щажения мышцы, поднимающей верхнее веко, наружных мышц глаза, сосудов и нервов. После исключения проникновения раневого канала в полость черепа или околоносовые пазухи, инородного тела в орбите на рану накладывают швы.
При резаных ранах производят ревизию и первичную хирургическую обработку раны с восстановлением анатомических соотношений мягких тканей орбиты.
Удалению подлежат деревянные осколки, а также предметы, содержащие медь и железо: при развитии гнойного воспаления в тканях орбиты следует удалить также осколки, локализующиеся в зоне цилиарного узла и вблизи зрительного нерва. Внедрившиеся в орбиту инородные тела (особенно фрагменты дерева) могут вызывать флегмону орбиты, представляющую угрозу для жизни больного.
↑ Примерные сроки нетрудоспособности
Определяют по тяжести травмы и репаративным возможностям организма больного. В среднем нетрудоспособность продолжается от недели до нескольких месяцев.
↑ Дальнейшее ведение
После тяжёлых ранений глазного яблока пациент нуждается в пожизненном наблюдении офтальмолога, ограничении физических нагрузок.
↑ ПРОГНОЗ
Зависит от характера и тяжести ранения орбиты, а также от общего состояния пострадавшего.
---
Статья из книги: Офтальмология. Национальное руководство | Аветисов С.Э.



Комментариев 0