Опухоли органа зрения ? Часть 1

Содержание:
Описание
В 60—70-е годы XX в. в офтальмологии было выделено самостоятельное клиническое направление — офтальмоонкология, которая должна решать вопросы диагностики и лечения опухолей органа зрения. Опухоли этой локализации характеризуются большим полиморфизмом, своеобразием клинического и биологического течения. Диагностика их трудна, для ее проведения требуется комплекс инструментальных методов исследования, которыми владеют офтальмологи. Наряду с этим необходимы знания о применении диагностических мероприятий, используемых в общей онкологии. Значительные сложности возникают при лечении опухолей глаза, его придаточного аппарата и орбиты, так как в малых объемах глаза и орбиты сконцентрировано большое количество важных для зрения анатомических структур, что усложняет проведение лечебных мероприятий с сохранением зрительных функций.Ежегодная заболеваемость опухолями органа зрения по обращению больных составляет 100—120 на 1 млн населения. Заболеваемость среди детей достигает 10—12 % от показателей, установленных для взрослого населения. С учетом локализации выделяют опухоли придаточного аппарата глаза (веки, конъюнктива), внутриглазные (сосудистая оболочка и сетчатка) и орбиты. Они различаются по гистогенезу, клиническому течению, профессиональному и жизненному прогнозу.
Среди первичных опухолей первое место по частоте занимают опухоли придаточного аппарата глаза, второе — внутриглазные и третье — опухоли орбиты.
↑ Опухоли век
Опухоли кожи век составляют более 80 % всех новообразований органа зрения. Возраст больных от 1 года до 80 лет и более. Преобладают опухоли эпителиального генеза (до 67 %).
Доброкачественные опухоли составляют основную группу опухолей век. Источником их роста могут быть элементы кожи (папиллома, сенильная бородавка, фолликулярный кератоз, кератоакантома, сенильный кератоз, кожный рог, эпителиома Боуэна, пигментная ксеродерма), волосяные фолликулы (эпителиома Малерба, трихоэпителиома). Реже встречаются опухоли, происходящие из других тканей.
Папиллома составляет 13—31 % всех доброкачественных опухолей кожи век. Обычно папиллома возникает после 60 лет, ее излюбленная локализация — нижнее веко. Опухоль растет медленно, для нее характерны сосочковые разрастания шаровидной или цилиндрической формы (рис. 20.1).
Рис. 20.1. Папиллома нижнего века.
Цвет папилломы серовато-желтый с грязным налетом за счет роговых пластинок, покрывающих поверхность сосочков. Опухоль растет из элементов кожи, имеет развитую строму. Клеточные элементы хорошо дифференцированы, покрывающий эпителий утолщен. Лечение хирургическое. Озлокачествление наблюдается в 1 % случаев.
Сенильная бородавка развивается после 50 лет. Локализуется в области виска, век, по ресничному краю или в интермаргинальном пространстве, чаще нижнего века. Имеет вид плоского или слегка выступающего образования с четкими и ровными границами (рис. 20.2).
Рис. 20.2. Сенильная бородавка.
Цвет серый, желтый или коричневый, поверхность сухая и шероховатая, дифференцируются роговые пластинки Рост медленный. При лечении эффективно лазерное испарение или криодеструкция. Известны случаи озлокачествления, но без метастазирования.
Сенильный кератоз появляется после 60—65 лет. Растет на участках, подвергающихся инсоляции, особенно часто в области кожи век, в виде множественных плоских участков белого цвета, покрытых чешуйками. При микроскопическом исследовании обнаруживают истончение или атрофию эпидермиса. Наиболее эффективные методы лечения — криодеструкция и лазерное испарение. В случае отсутствия лечения примерно в 20 % случаев наступает озлокачествление.
Кожный рог представляет собой пальцеобразный кожный вырост с элементами ороговения, поверхность его имеет серовато-грязный оттенок. Диагностируют у лиц пожилого возраста. При лечении используют электро- или лазерэксцизию.
Эпителиома Боуэна представлена плоским, округлой формы пятном темно-красного цвета. Толщина опухоли незначительная, края ровные, четкие. Она покрыта нежными чешуйками, при снятии которых обнажается мокнущая поверхность. Инфильтративный рост появляется при переходе в рак. Эффективные методы лечения — криодеструкция, лазерное испарение и короткодистанционная рентгенотерапия.
Пигментная ксеродерма — редко наблюдающееся заболевание с аутосомно-рецессивным типом наследования. Проявляется у маленьких детей (до 2 лет) в виде повышенной чувствительности к ультрафиолетовому облучению. В местах, подвергающихся даже кратковременной инсоляции, возникают очаги эритемы кожи, впоследствии замещающиеся участками пигментации. Кожа постепенно становится сухой, истонченной, шероховатой, на ее атрофированных участках развиваются телеангиэктазии. После 20 лет на измененных участках кожи, по краю век появляются множественные опухолевые очаги, чаще базально-клеточного рака. Лечение — исключить ультрафиолетовое облучение.
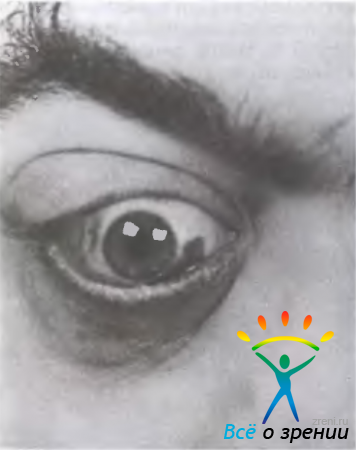
Капиллярная гемангиома в 1/3 случаев врожденная, чаще наблюдается у девочек. В первые 6 мес жизни опухоль растет быстро, затем наступает период стабилизации, а к 7 годам у большинства больных возможна полная регрессия гемангиомы. Опухоль имеет вид узлов ярко-красного цвета или синюшных. Чаще локализуется на верхнем веке, прорастает его, что приводит к появлению частичного, а иногда и полного птоза. В результате закрытия глазной щели развивается амблиопия, а вследствие давления утолщенного века на глаз возникает роговичный астигматизм. Отмечается тенденция к распространению опухоли за пределы кожи век. Микроскопически гемангиома представлена капиллярными щелями и стволиками, заполненными кровью. Лечение плоской поверхностной капиллярной гемангиомы осуществляют с помощью криодеструкции. При узловой форме эффективна погружная диатермокоагуляция игольчатым электродом, при распространенных формах используют лучевую терапию.
Невусы — пигментные опухоли — выявляют у новорожденных с частотой 1 случай на 40 детей, во второй — третьей декадах жизни их количество резко увеличивается, а к 50 годам значительно уменьшается. Источником роста невуса могут быть эпидермальные или дендритические меланоциты, невусные клетки (невоциты), дермальные или веретенообразные меланоциты. Первые два типа клеток расположены в эпидермисе, а последние — в субэпителиальном слое. Выделены следующие типы невусов.
Пограничный (юнкциональный) невус характерен для детского возраста, представлен маленьким плоским темным пятном, располагающимся преимущественно по интермаргинальному краю века. Лечение заключается в полной электроэксцизии опухоли.
Ювенильный (веретеноклеточный) невус появляется у детей и молодых лиц в виде розовато-оранжевого хорошо отграниченного узелка, на поверхности которого не бывает волосяного покрова. Опухоль увеличивается достаточно медленно. Лечение хирургическое.
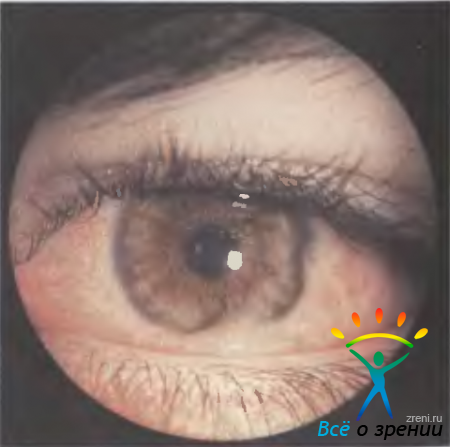
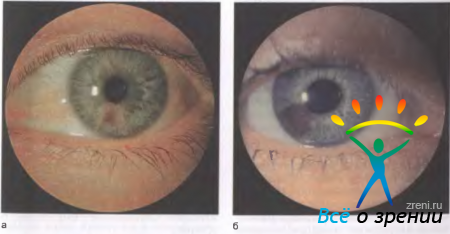
Гигантский (системный меланоцитарный) невус выявляют у 1 % новорожденных. Как правило, опухоль имеет большие размеры, интенсивно пигментирована, может располагаться на симметричных участках век, так как развивается в результате миграции меланоцитов на стадии эмбриональных век до их разделения, захватывает всю толщу век, распространяясь на интермаргинальное пространство, иногда на конъюнктиву век. Границы невуса неровные, окраска — светло-коричневая или интенсивно-черная (рис. 20.3).
Рис. 20.3. Гигантский невус кожи век.
Опухоль может иметь волосяной покров и сосочковые разрастания на поверхности. Рост по всей толще века приводит к появлению птоза. Сосочковые разрастания по краю век и неправильный рост ресниц вызывают слезотечение, упорный конъюнктивит. Лечение эффективно при поэтапном лазерном испарении, начиная с младенческого возраста. Риск озлокачествления при больших невусах достигает 5 %, фокусы малигнизации образуются в глубоких слоях дермы, в связи с чем ее ранняя диагностика практически невозможна.
Невус Ота, или окулодермальный меланоз, возникает из дермальных меланоцитов. Опухоль врожденная, практически всегда односторонняя, проявляется плоскими пятнами красноватого или пурпурного цвета, обычно располагающимися по ходу ветвей тройничного нерва. Невус Ога может сопровождаться меланозом конъюнктивы, склеры и хориоидеи. Описаны случаи озлокачествления при сочетании невуса Ота с увеальным меланозом.
Доброкачественные невусы могут прогрессировать с разной частотой и скоростью. В связи с этим крайне важно выделение признаков прогрессирования невуса: изменяется характер пигментации, вокруг невуса образуется ореол нежного пигмента, поверхность невуса становится неровной (папилломатозной), по периферии невуса появляются застойно-полнокровные сосуды, увеличиваются его размеры.
Злокачественные опухоли век представлены в основном раком кожи и аденокарциномой мейбомиевой железы. В развитии играют роль избыточное ультрафиолетовое облучение, особенно у лиц с чувствительной кожей, наличие незаживающих язвенных поражений или влияние папилломатозного вируса человека.
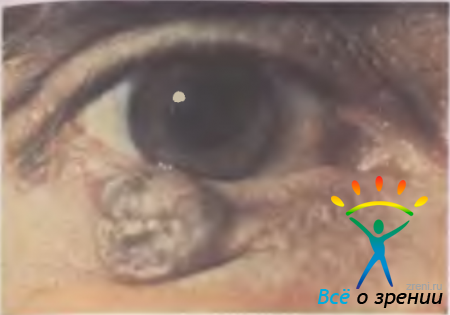
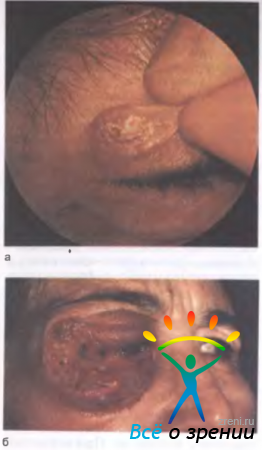
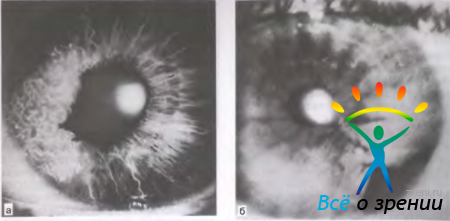
Базально-клеточный рак составляет 72—90 % среди злокачественных эпителиальных опухолей. До 95 % случаев его развития приходится на возраст 40—80 лет. Излюбленная локализация опухоли — нижнее веко и внутренняя спайка век. Выделяют узловую, разъедающе-язвенную и склеродермоподобную формы рака. Клинические признаки зависят от формы опухоли При узловой форме границы опухоли достаточно четкие (рис. 20.4, а);
Рис. 20.4. Базально-клеточный рак. а — верхнего века (узловая форма); б — нижнего века обоих глаз (разрушающаяся форма).
она растет годами, по мере увеличения размеров в центре узла появляется кратерообразное западение, иногда прикрытое сухой или кровянистой корочкой, после снятия которой обнажается мокнущая безболезненная поверхность; края язвы каллезные. При разъедающе-язвенной форме вначале появляется маленькая, практически незаметная безболезненная язвочка с приподнятыми в виде вала краями. Постепенно площадь язвы увеличивается, она покрывается сухой или кровянистой коркой, легко кровоточит. После снятия корочки обнажается грубый дефект, по краям которого видны бугристые разрастания. Язва чаще локализуется вблизи маргинального края века, захватывая всю его толщу (рис. 20.4, б). Склеродермоподобная форма в начальной стадии представлена эритемой с мокнущей поверхностью, покрытой желтоватыми чешуйками. В процессе роста опухоли центральная часть мокнущей поверхности замещается достаточно плотным белесоватым рубцом, а прогрессирующий край распространяется на здоровые ткани.
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
Чешуйчато-клеточный рак составляет 15—18 % всех злокачественных опухолей век. Заболевают преимущественно лица старшего возраста с чувствительной к инсоляции кожей. Предрасполагающими факторами являются пигментная ксеродерма, окулокутанный альбинизм, хронические кожные заболевания век, длительно не заживающие язвочки, избыточное ультрафиолетовое облучение. В начальной стадии опухоль представлена слабовыраженной эритемой кожи, чаще нижнего века. Постепенно в зоне эритемы появляется уплотнение с гиперкератозом на поверхности. Вокруг опухоли возникает перифокальный дерматит, развивается конъюнктивит (рис 20.5)
Рис. 20.5. Чешуйчато-клеточный рак нижнего века.
Опухоль растет в течение 1—2 лет. Постепенно в центре узла образуется углубление с изъязвленной поверхностью, площадь которой постепенно увеличивается. Края язвы плотные, бугристые. При локализации у края век опухоль быстро распространяется в орбиту.
Лечение рака век планируется после получения результатов гистологического исследования материала, полученного при биопсии опухоли. Хирургическое лечение возможно при диаметре опухоли не более 10 мм. Использование микрохирургической техники, лазерного или радиохирургического скальпеля повышает эффективность лечения. Может быть проведена контактная лучевая терапия (брахитерапия) или криодеструкция. При локализации опухоли вблизи интермаргинального пространства можно осуществить только наружное облучение или фотодинамическую терапию. В случае прорастания опухоли на конъюнктиву или в орбиту показана поднадкостничная экзентерация последней. При своевременном лечении 95 % больных живут более 5 лет.
Аденокарцинома мейбомиевой железы (железа хряща века) составляет менее 1 % всех злокачественных опухолей век. Обычно опухоль диагностируют в пятой декаде жизни, чаще у женщин. Опухоль располагается под кожей, как правило, верхнего века в виде узла с желтоватым оттенком, напоминающего халазион, который рецидивирует после удаления или начинает агрессивно расти после медикаментозного лечения и физиотерапии. После удаления халазиона обязательно выполняют гистологическое исследование капсулы. Аденокарцинома может проявляться блефароконъюнктивитом и мейбомитом, растет быстро, распространяется на хрящ, пальпебральную конъюнктиву и ее своды, слезоотводящие пути и полость носа. С учетом агрессивного характера роста опухоли хирургическое лечение не показано. При опухолях небольших размеров, ограниченных тканями век, можно использовать наружное облучение. В случае появления метастазов в региональных лимфатических узлах (околоушных, подчелюстных) следует провести их облучение. Наличие признаков распространения опухоли на конъюнктиву и ее своды обусловливает необходимость экзентерации орбиты. Опухоль характеризуется чрезвычайной злокачественностью. В течение 2—10 лет после лучевой терапии или хирургического лечения рецидивы возникают у 90 % больных. От дистантных метастазов в течение 5 лет умирают 50—67 % больных.
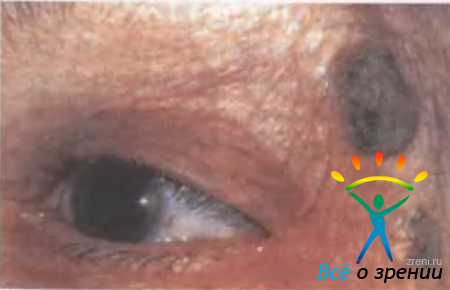
Меланома составляет не более 1 % всех злокачественных опухолей век. Пик заболеваемости приходится на возраст 40—70 лет. Чаще болеют женщины. Выделены факторы риска развития меланомы: невусы, особенно пограничный, меланоз, индивидуальная повышенная чувствительность к интенсивному солнечному облучению. Считают, что в развитии меланомы кожи солнечный ожог боле опасен, чем при базально-клеточном раке. Факторами риска являются также неблагоприятный семейный анамнез, возраст старше 20 лет и белый цвет кожи. Опухоль развивается из трансформированных внутрикожных меланоцитов.
Клиническая картина полисимптомна. Меланома может быть представлена плоским очагом поражения с неровными и нечеткими краями светло-коричневого цвета, по поверхности — гнездная более интенсивная пигментация. Узловая форма меланомы (чаще наблюдается при локализации на коже век) характеризуется заметной проминенцией над поверхностью кожи, рисунок кожи в этой зоне отсутствует, пигментация выражена в большей степени. Опухоль быстро увеличивается, поверхность ее легко изъязвляется, наблюдаются спонтанные кровотечения. Даже при самом легком прикосновении марлевой салфетки или ватного тампона к поверхности такой опухоли на них остается темный пигмент (рис. 20.6).
Рис. 20.6. Меланома кожи нижнего века.
Вокруг опухоли кожа гиперемирована в результате расширения перифокальных сосудов, виден венчик распыленного пигмента. Меланома рано распространяется на слизистую оболочку век, слезное мясцо, конъюнктиву и ее своды, в ткани орбиты. Опухоль метастазирует в региональные лимфатические узлы, кожу, печень и легкие.
Лечение следует планировать только после полного обследования пациента с целью выявления метастазов. При меланомах с максимальным диаметром менее 10 мм и отсутствии метастазов можно произвести ее хирургическое иссечение с использованием лазерного скальпеля, радиоскальпеля или электроножа с обязательной криофиксацией опухоли. Удаление очага поражения сквозное, отступя не менее 3 мм от видимых (под операционным микроскопом) границ. Криодеструкция при меланомах противопоказана. Узловые опухоли диаметром более 15 мм с венчиком расширенных сосудов не подлежат локальному иссечению, так как в этой фазе, как правило, уже наблюдаются метастазы. Лучевая терапия с использованием узкого медицинского протонного пучка является альтернативой экзентерации орбиты. Облучению следует подвергнуть и регионарные лимфатические узлы.
Прогноз для жизни очень тяжелый и зависит от глубины распространения опухоли. При узловой форме прогноз хуже, поскольку рано возникает инвазия опухолевыми клетками тканей по вертикали. Прогноз ухудшается при распространении меланомы на реберный край века, интермаргинальное пространство и конъюнктиву.
↑ Опухоли конъюнктивы и роговицы
Опухоли конъюнктивы и роговицы рассматриваются совместно, так как эпителий роговицы топографически является продолжением эпителия конъюнктивы. Богатая соединительнотканная основа конъюнктивы предрасполагает к возникновению широкого спектра опухолей. В конъюнктиве и роговице преобладают доброкачественные опухоли (дермоиды, дермолипомы, пигментные опухоли), а в детском возрасте они составляют более 99 % всех опухолей этой локализации.
Доброкачественные опухоли. Дермоид относится к порокам развития (хористомам); составляет около 22 % всех доброкачественных опухолей конъюнктивы у детей. Опухоль выявляют в первые месяцы жизни. Она нередко сочетается с пороками развития век, может быть двусторонней. При микроскопическом исследовании в образовании находят элементы потовых желез, жировых долек, волос. Дермоид — образование беловато-желтого цвета, чаще расположенное вблизи наружного или нижненаружного лимба. При такой локализации опухоль рано распространяется на роговицу и может прорастать до ее глубоких слоев. К новообразованию подходят расширенные сосуды. Поверхность дермоида на роговице гладкая, блестящая, белого цвета. Дермолипома (рис. 20.7)
Рис. 20.7. Дермолипома конъюнктивы и роговицы.
— дермоид с большим содержанием жировой ткани, чаще локализуется в области сводов конъюнктивы. Лечение хирургическое.
Папиллома конъюнктивы чаще развивается в первые две декады жизни, может быть представлена двумя типами. Опухоль первого типа наблюдается у детей; она проявляется множественными узелками, чаще локализующимися на нижнем своде конъюнктивы. Отдельные узелки можно наблюдать в конъюнктиве глазного яблока или на полулунной складке. Узелки полупрозрачные с гладкой поверхностью, состоят из отдельных долек, пронизанных собственными сосудами, что придает им красновато-розовый цвет. Мягкая консистенция и тонкое основание в виде ножки делает узелки подвижными и легкоранимыми: их поверхность кровоточит даже при легком прикосновении стеклянной палочкой. У старших пациентов ороговевающая папиллома (второй тип), как правило, локализуется вблизи лимба в виде одиночного неподвижного образования серовато-белого цвета. Поверхность его шероховатая, дольки плохо различимы. При такой локализации папиллома распространяется на роговицу, где имеет вид полупрозрачного образования с сероватым оттенком. Папиллома первого типа микроскопически представлена неороговевающими сосочковыми разрастаниями, в центре которых расположены сосудистые петли. Такие папилломы могут спонтанно регрессировать. Учитывая многофокусность поражения, их хирургическое лечение чаще неэффективно; показано лазерное испарение или аппликации 0,04 % раствора митомицина С на зону поражения. Для ороговевающей папилломы (второй тип) характерна сосочковая гиперплазия эпителия с выраженными явлениями пара- и гиперкератоза. Подобная папиллома подлежит лазерэксцизии, так как описаны случаи ее озлокачествления. При полном удалении опухоли прогноз хороший.
Эпителиому Боуэна выявляют, как правило, в пятом десятилетии жизни и позднее, чаще у мужчин. Обычно процесс односторонний, монофокальный. К этиологическим факторам относят ультрафиолетовое облучение, длительный контакт с продуктами переработки нефти, присутствие папилломатозного вируса человека. Опухоль представляет собой плоскую или слегка выступающую над поверхностью конъюнктивы бляшку с четкими границами серого цвета, при выраженной васкуляризации может иметь красноватый оттенок. Эпителиома Боуэна возникает в эпителии, может проникать в глубокие слои конъюнктивы, но базальная мембрана всегда остается интактной. Распространяясь на роговицу, опухоль не прорастает боуменову мембрану (передняя пограничная пластинка). Лечение хирургическое или комбинированное, включающее обработку опухоли 0,04 % раствором митомицина С за 2—3 дня до операции, иссечение опухоли и обработку операционной раны раствором митомицина С на операционном столе и в последующие 2—3 дня. Эффективна короткодистанционная рентгенотерапия.
Сосудистые опухоли конъюнктивы представлены капиллярной гемангиомой и лимфангиомой; относятся к группе гамартом, наблюдаются с рождения или проявляются в первые месяцы жизни. Капиллярная гемангиома чаще локализуется во внутреннем углу глазной щели, состоит из резко извитых синюшных сосудов небольшого калибра, которые инфильтрируют полулунную складку и конъюнктиву глазного яблока. Распространяясь на своды, сосуды могут проникать в орбиту. Возможны спонтанные кровоизлияния. Лечение заключается в дозированной погружной электрокоагуляции. На ранней стадии эффективна лазеркоагуляция.
Лимфангиома встречается значительно реже гемангиом, представлена расширенными тонкостенными сосудистыми каналами неправильной формы, внутренняя поверхность которых выстлана эндотелием. Эти каналы содержат серозную жидкость с примесью эритроцитов. Опухоль локализуется в конъюнктиве глазного яблока или ее сводах. В процесс вовлекаются полулунная складка и слезное мясцо. Опухоль выглядит, как полупрозрачное желтоватое утолщение конъюнктивы, состоит из мелких долек, заполненных прозрачной жидкостью, иногда с примесью крови. На поверхности лимфангиомы нередко видны мелкие кровоизлияния. В дольках и между ними располагаются сосуды, заполненные кровью. Опухоль инфильтрирует мягкие ткани орбиты. Маленькие, нераспространенные лимфангиомы могут быть излечены с помощью С02-лазера. При более распространенных опухолях можно рекомендовать брахитерапию с использованием стронциевого аппликатора с выведением роговицы из зоны облучения.
Невус — пигментная опухоль конъюнктивы — составляет 21—23 % ее доброкачественных новообразований. Впервые выявляется в детском возрасте реже — во второй-третьей декадах жизни. По клиническому течению невусы делят на стационарные и прогрессирующие, голубой невус и первичный приобретенный меланоз.
Стационарный невус выявляют у маленьких детей. Излюбленная локализация — конъюнктива глазного яблока в области глазной щели, никогда не возникает в слизистой оболочке век. Окраска невуса от светло-желтой или розовой до светло-коричневой с хорошо развитой сосудистой сетью. Обычно опухоль располагается вблизи лимба. До 1/3 стационарных невусов беспигментные. В пубертатном возрасте цвет невуса может измениться. Поверхность опухоли гладкая или слегка шероховатая вследствие формирования в ней маленьких светлых кист, границы четкие. При локализации в конъюнктиве глазного яблока невусы легко смещаются над склерой, у лимба — неподвижны. Невусы, локализующиеся в области полулунной складки и слезного мясца, обнаруживают, как правило, у взрослых (рис. 20.8).
Рис. 20.8. Невус слезного мясца.
Они часто более интенсивно пигментированы (окраска от светло- до интенсивно-коричневой). Нередки случаи очаговой пигментации, особенно невусов, располагающихся в области слезного мясца. Полулунная складка при невусе утолщена, а в области слезного мясца опухоль слегка про-минирует. Границы ее четкие.
Для прогрессирующего невуса характерны увеличение размеров, изменение окраски. Поверхность невуса выглядит пестрой: наряду с беспигментными или слабо пигментированными участками появляются зоны интенсивной пигментации, границы опухоли становятся менее четкими вследствие распыления пигмента. Скопление пигмента можно наблюдать и вне видимых границ опухоли. Значительно расширяются собственные сосуды опухоли, увеличивается их количество. Наличие триады признаков — усиления пигментации, васкуляризации невуса и нечеткости границ — позволяет дифференцировать истинную профессию опухоли от ее увеличения вследствие реактивной гиперплазии эпителия. Ограничение смещаемости невуса по отношению к склере — поздний симптом, свидетельствующий о развитии меланомы. Пограничный невус чаще диагностируют у детей, смешанные, особенно локализующиеся в области слезного мясца, — у взрослых. Лечение — иссечение невуса — показано при появлении признаков его роста. По последним сведениям, частота озлокачествления конъюнктивальных невусов достигает 2,7 %.
Голубой (клеточный) невус — врожденное образование, встречающееся крайне редко. Его рассматривают как один из симптомов системного поражения кожи окулодермальной области. При голубом невусе конъюнктива глазного яблока в отличие от кожи окрашена в коричневый цвет. Образование плоское, достигает больших размеров, не имеет четкой формы, но границы его хорошо очерчены. Голубой невус может сочетаться с меланозом. Лечение не требуется, так как злокачественных вариантов голубого невуса в конъюнктиве не описано.
Первичный приобретенный меланоз (ППМ) конъюнктивы, как правило, односторонний. Опухоль возникает в среднем возрасте; может локализоваться на любом участке конъюнктивы, в том числе в сводах и пальпебральной части. В процессе роста ППМ характерно появление новых зон пигментации. Очаги ППМ плоские, с достаточно четкими границами, имеют интенсивнотемную окраску. Достигая зоны лимба, опухоль легко распространяется на роговицу. Лечение заключается в широкой лазеркоагуляции или электроэксцизии опухоли с предварительными аппликациями 0,04 % раствора митомицина С. При небольшом распространении ППМ неплохие результаты дает криодеструкция. В случаях поражения сводов и тарзальной конъюнктивы более эффективна брахитерапия. Прогноз неблагоприятный, так как в 2/3 случаев ППМ подвергается озлокачествлению (рис. 20.9).
Рис. 20.9. Меланома конъюнктивы и орбиты, развившаяся на фоне первичного приобретенного меланоза конъюнктивы.
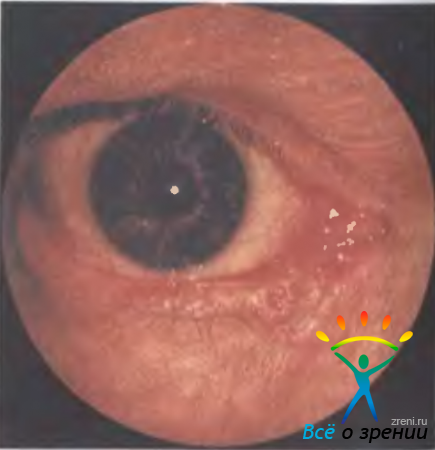
Злокачественные опухоли. Чешуйчато-клеточный рак наблюдается редко. К провоцирующим факторам относят ультрафиолетовое облучение, папилломатозный вирус человека и ВИЧ-инфекцию. Чаще опухоль диагностируют у лиц старше 50 лет. Она может располагаться в любом отделе конъюнктивы. Первыми признаками заболевания являются локальная гиперемия и утолщение конъюнктивы. Опухоль может иметь вид папилломатозного беловато-розового узла и даже белесоватого птеригиума в сочетании с элементами воспаления. Границы ее нечеткие, на поверхности в опухолевых сосочках хорошо видны хаотично расположенные нежные собственные сосуды. Опухоль характеризуется достаточно медленным ростом. Агрессивность ее обусловлена инвазией в глубжележащие ткани, разрушением роговицы, склеры и прорастанием опухолевых масс в полость глаза. Выбор метода лечения определяется локализацией и размерами опухоли. При небольших опухолях, расположенных на лимбе и роговице, выраженный эффект дает инстилляция митомицина С по специальной схеме в течение 2 нед. Возможна комбинация локального иссечения опухоли с криодеструкцией. При локализации опухоли вне лимба и роговицы показана брахитерапия в сочетании с локальной лазеркоагуляцией или электроэксцизией либо широкая эксцизия с одновременными криоаппликациями по раневой поверхности.
Меланома конъюнктивы составляет около 2 % всех злокачественных опухолей конъюнктивы; ее чаще диагностируют в пятой-шестой декадах жизни, чаще у мужчин. Опухоль развивается из первичного приобретенного меланоза (75 %) и предсуществующих невусов (20 %) или бывает первичной (5 %). Меланома может локализоваться в любом отделе конъюнктивы, но чаще (до 70 %) — на конъюнктиве глазного яблока. Опухоль может быть пигментированной или беспигментной, последняя длительное время протекает бессимптомно; растет быстро в виде узла или поверхностно; иногда образуются множественные очаги, которые могут сливаться (рис 20.10)
Рис. 20.10. Меланома конъюнктивы
Поверхность меланомы гладкая, блестящая. При пигментированной форме на границе узла видны радиально расположенные пигментные "дорожки" или россыпь пигмента. Вокруг опухоли формируется сеть расширенных, застойнополнокровных сосудов. По мере роста меланомы ее поверхность изъязвляется, появляется кровоточивость опухоли. Характерно возникновение сателлитов в результате образования отсевов и контакта с основным опухолевым узлом Беспигментные отсевы особенно опасны, так как из-за розового цвета врач нередко их не замечает. У половины больных меланома прорастает в роговицу.
Лечение опухоли следует начинать как можно раньше При локализованной меланоме показано комбинированное органосохраняющее лечение, могут быть проведены локальная эксцизия и брахитерапия, локальная химиотерапия митомицином С и локальная блокэксцизия (удаление опухоли с окружающими ее здоровыми тканями). При распространенной опухоли, а также при меланоме слезного мясца и полулунной складки эффективно облучение узким медицинским протонным пучком.
Прогноз при конъюнктивальной меланоме плохой. При гематогенном метастазировании смертность достигает 22—30 %. При адекватном лечении 5-летняя выживаемость составляет 95 %. Исход лечения во многом зависит от локализации и размеров опухоли При меланомах толщиной до 1,5 мм прогноз лучше. Если толщина опухоли достигает 2 мм и больше, увеличивается риск возникновения регионарных и дистантных метастазов. Прогноз ухудшается в случае распространения опухоли на слезное мясцо, своды и пальпебральную конъюнктиву. При эпибульбарной меланоме, особенно локализующейся в области лимба, прогноз более благоприятный.
↑ Внутриглазные опухоли
Среди новообразований органа зрения внутриглазные опухоли по частоте занимают второе место, большинство из них злокачественные.
↑ Опухоли сосудистой оболочки глаза
Опухоли сосудистой оболочки составляют более 2/3 всех внутриглазных новообразований, развиваются в возрасте от 3 до 80 лет Они чаще представлены опухолями нейроэктодермального генеза, реже — мезодермального. В радужке и цилиарном теле локализуется около 23—25 % всех опухолей, остальные 75—77 % — в хориоидее.
↑ Опухоли радужки
До 84 % опухолей радужки относятся к доброкачественным, более половины из них (54—62 %) имеют миогенную природу.
Доброкачественные опухоли. Лейомиома развивается из элементов зрачковых мышц, характеризуется крайне медленным ростом, может быть беспигментной и пигментной. Разнообразие окраски опухоли можно объяснить морфогенезом радужки. Дело в том, что зрачковые мышцы радужки формируются из наружного слоя пигментного эпителия иридоцилиарного зачатка. В эмбриогенезе клетки сфинктера радужки продуцируют меланин и миофибриллы, в постнатальном периоде способность вырабатывать меланин исчезает, дилататор же ее сохраняет Этим можно объяснить появление беспигментных лейомиом, развивающихся из сфинктера, и пигментных лейомиом, формирующихся из элементов дилататора. Опухоль диагностируют преимущественно в третьем — четвертом десятилетиях жизни.
Беспигментной лейомиома растет локально в виде желтовато-розового полупрозрачного проминирующего узла (рис. 20.11, а).
Рис. 20.11. Лейомиома радужки. а — беспигментная; б — пигментная
Опухоль локализуется по краю зрачка или, реже, в прикорневой зоне (в области цилиарных крипт). Границы опухоли четкие, консистенция рыхлая, студенистая. На поверхности ее видны полупрозрачные выросты, в центре которых находятся сосудистые петли. Лейомиома, расположенная у края зрачка, приводит к вывороту пигментной каймы и изменению его формы. При локализации опухоли в зоне цилиарных крипт одним из первых симптомов является повышение внутриглазного давления, поэтому таким больным нередко ставят диагноз односторонней первичной глаукомы.
Пигментная лейомиома имеет цвет от светло- до темно-коричневого. Форма опухоли может быть узловой, плоскостной или смешанной (рис. 20.11, б). Она чаще локализуется в цилиарном поясе радужки. Характерно изменение формы зрачка, его удлинение вследствие выворота пигментной каймы, направленной в сторону опухоли. Консистенция пигментной лейомиомы более плотная, чем беспигментной, поверхность бугристая, новообразованные сосуды не видны. Прорастание опухоли в угол передней камеры более чем на 1/3 ее окружности приводит к развитию вторичной внутриглазной гипертензии. Признаками прогрессирования опухоли принято считать изменения вокруг опухоли: сглаженность рельефа радужки и появление зоны распыления пигмента, пигментных дорожек, направляющихся в стороны от опухоли, сосудистого венчика в радужке; изменяется также форма зрачка. Прорастая в структуры угла передней камеры и цилиарное тело, опухоль выходит в заднюю камеру, вызывая смещение и помутнение хрусталика. Диагноз может быть установлен на основании результатов биомикро-, гонио-, диафаноскопии и иридоангиографии (рис. 20.12, а).
Рис. 20.12. Лейомиома радужки. Иридоангиограмма. а — четко контрастируются новообразованные сосуды опухоли; б — тот же глаз после удаления опухоли и наложения микрошвов.
Лечение хирургическое: опухоль удаляют вместе с окружающими здоровыми тканями (блокэксцизия). При удалении не более 1/3 окружности радужки целость ее может быть восстановлена путем наложения микрошвов (рис. 20.12, б). В результате восстановления целости радужки как диафрагмы значительно снижаются степень выраженности и частота хрусталикового астигматизма, уменьшаются световые аберрации. Прогноз для жизни благоприятный, для зрения зависит от исходной величины опухоли: чем меньше опухоль, тем больше вероятность сохранения нормального зрения.
Невус. Цвет радужки и рисунок крипт у каждого человека генетически запрограммированы. Окраска ее практически у всех неоднородна: по поверхности радужки могут быть разбросаны участки гиперпигментации в виде мелких пятнышек — "веснушек". Истинные невусы относят к меланоцитарным опухолям, производным нервного гребешка. Их выявляют как у детей, так и у взрослых. Клинически невус имеет вид более интенсивно пигментированного участка радужки. Цвет его варьирует от желтого до интенсивно-коричневого. Поверхность опухоли бархатистая, слегка неровная. Иногда невус слегка выступает над поверхностью радужки. Границы его четкие, рисунок радужки на поверхности невуса сглажен, в центральной части, где опухоль более плотная, рисунок отсутствует. Размеры невуса колеблются от участка пигментации размером 2—3 мм до крупных очагов, занимающих один квадрант поверхности радужки и более. При прогрессировании опухоль темнеет и увеличивается, вокруг нее появляются распыление не наблюдавшегося ранее пигмента и венчик расширенных сосудов, границы образования становятся менее четкими. Стационарные невусы должны находиться под наблюдением. При прогрессировании невуса показано его иссечение. Прогноз для жизни и зрения хороший.
Злокачественные опухоли. Меланома развивается в возрасте от 9 до 84 лет, чаще в пятом десятилетии жизни у женщин. У половины больных длительность заболевания до обращения к врачу составляет около 1 года, у остальных темное пятно на радужке замечают в детстве. Меланома радужки морфологически характеризуется выраженным структурным и клеточным атипизмом. В основном наблюдается веретеноклеточный тип опухоли, что определяет ее более доброкачественное течение.
По характеру роста выделяют узловую, диффузную (встречается крайне редко) и смешанную меланомы. Узловая меланома имеет вид нечетко отграниченного узла, проминирующего в переднюю камеру. Поверхность опухоли неровная, глубина передней камеры неравномерная. Цвет меланомы варьирует от светло-до темно-коричневого. Врастая в строму радужки, опухоль может имитировать кисту. При соприкосновении меланомы с задним эпителием роговицы возникает ее локальное помутнение. Прорастая дилататор радужки, опухоль приводит к изменению формы зрачка: его край на стороне опухоли уплощается, не реагирует на мидриатики. В углу передней камеры — застойные явления в сосудах радужки. Опухоль может заполнить заднюю камеру, вызвав компрессию хрусталика, его помутнение и дислокацию кзади. По поверхности радужки рассеиваются комплексы клеток опухоли, она приобретает пестрый вид (рис. 20.13).
Рис. 20.13. Меланома радужки (иридоцилиарная локализация).
Вследствие прорастания опухоли в угол передней камеры нарушается отток внутриглазной жидкости, развивается стойкая, не поддающаяся медикаментозной терапии внутриглазная гипертензия.
Диагноз устанавливают на основании результатов биомикро-, гонио-, диафаноскопии и флюоресцентной иридоангиографии. Лечение хирургическое. Локализованная меланома радужки, занимающая не более 1/3 ее окружности, подлежит локальному удалению. Возможно проведение локальной фотодинамической терапии. При большем размере очага поражения следует рекомендовать энуклеацию глазного яблока. Прогноз для жизни, как правило, благоприятный с учетом преобладания веретеноклеточного типа опухоли. Метастазирование наблюдается в 5— 15 % случаев и в основном при больших опухолях. Прогноз для зрения после выполнения органосохранных операций, как правило, благоприятный.
↑ Опухоли ресничного (цилиарного) тела
Доброкачественные опухоли наблюдаются редко, представлены аденомой, эпителиомой, медуллоэпителиомой.
Злокачественные опухоли встречаются чаще.
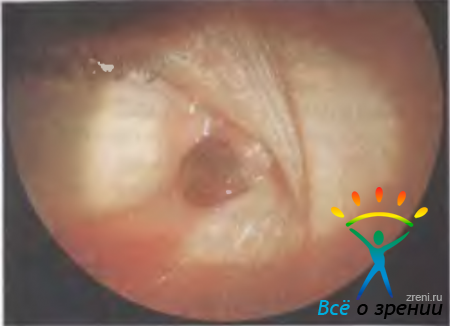
Меланома ресничного тела составляет менее 1 % всех меланом сосудистой оболочки. Опухоль развивается в пятом — шестом десятилетиях жизни, однако в литературе имеются сведения о возникновении меланомы указанной локализации у детей. По морфологической характеристике эта опухоль ничем не отличается от меланом хориоидеи и радужки, но отмечается преобладание ее эпителиоидных и смешанных форм. Опухоль растет медленно, может достигать больших размеров. Через широкий зрачок хорошо виден четко отграниченный узел округлой формы, чаще темного цвета. В большинстве случаев опухоль имеет смешанную локализацию: в радужке или хориоидее и ресничном теле. В течение длительного периода времени заболевание протекает бессимптомно. При больших опухолях больные предъявляют жалобы на ухудшение зрения из-за деформации и дислокации хрусталика. Прорастание меланомы в угол передней камеры сопровождается образованием складок радужки, концентричных опухоли, ложного иридодиализа. При прорастании опухоли в дилататор изменяется форма зрачка. Зрачок не реагирует на свет, край его уплощается. При расширении мидриатиками зрачок приобретает неправильную форму. Врастание опухоли в радужку иногда симулирует картину хронического переднего увеита. Беспигментная меланома имеет розоватый оттенок, в ней хорошо визуализированы собственные сосуды. В секторе, где локализуется опухоль, видны застойные, извитые эписклеральные сосуды. На поздних стадиях развивается вторичная глаукома. Опухоль может прорастать склеру, формируя под конъюнктивой узел, чаще темного цвета.
В диагностике меланомы ресничного тела помогают биомикроскопия, микроциклоскопия при широком зрачке, гонио- и диафаноскопия. При лечении локализованных меланом ресничного тела можно ограничиться ее удалением (частичная ламелярная склероувеоэктомия). Возможно лучевое лечение. При больших опухолях (занимающих более 1/3 окружности ресничного тела) показана только энуклеация глазного яблока. Прорастание опухолью склеральной капсулы с формированием подконъюнктивальных узлов обусловливает необходимость энуклеации при инструментально доказанном отсутствии региональных или гематогенных метастазов. Прогноз зависит от клеточного состава и размеров опухоли. Как правило, меланомы ресничного тела растут медленно. Однако при эпителиоидных и смешанных формах, которые наблюдаются чаще, чем в радужке, прогноз ухудшается. Пути метастазирования такие же, что и при хориоидальных меланомах.
↑ Опухоли хориоидеи
Доброкачественные опухоли возникают редко, представлены гемангиомой, остеомой и фиброзной гистиоцитомой.
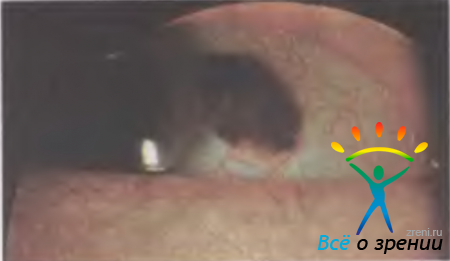
Гемангиома — редкая врожденная опухоль, относится к гамартомам. Обнаруживают ее случайно либо при нарушении зрительных функций. Снижение зрения — один из ранних симптомов растущей гемангиомы у взрослых, в детском возрасте прежде всего обращает на себя внимание косоглазие. В хориоидее гемангиома почти всегда имеет вид изолированного узла с достаточно четкими границами, округлой или овальной формы, максимальный диаметр опухоли 3—15 мм. Проминенция опухоли варьирует от 1 до 6 мм. Обычно цвет опухоли бледно-серый или желтовато-розовый, может быть интенсивно-красным. Вторичная отслойка сетчатки, ее складчатость наблюдаются практически у всех больных, при больших опухолях она становится пузыревидной. Калибр ретинальных сосудов в отличие от такового при хориоидальной меланоме не изменяется, но на поверхности опухоли могут образовываться мелкие геморрагии. При слабовыраженном субретинальном экссудате кистовидная дистрофия сетчатки создает картину "ажурности" опухоли.
Диагностика кавернозной гемангиомы затруднена. Расхождение клинических данных и результатов гистологического исследования отмечаются в 18,5 % случаев. В последние годы диагноз стал более достоверным благодаря использованию флюоресцентной ангиографии. Лечение долгое время считали бесперспективным. В настоящее время используют лазеркоагуляцию или брахитерапию (контактное облучение с помощью радиоактивных офтальмоаппликаторов). Резорбция субретинальной жидкости способствует уменьшению отслойки сетчатки и повышению остроты зрения. Прогноз для жизни благоприятный, но зрение при нелеченой гемангиоме или отсутствии эффекта от лечения может быть потеряно безвозвратно в результате тотальной отслойки сетчатки. В ряде случаев тотальная отслойка заканчивается вторичной глаукомой.
Пигментные опухоли. Источником развития пигментных опухолей служат меланоциты (клетки, продуцирующие пигмент), которые распространены в строме радужки и цилиарного тела, а также в хориоидее. Степень пигментации меланоцитов различна. Увеальные меланоциты начинают продуцировать пигмент в поздней стадии эмбрионального развития.
Невус — наиболее часто встречающаяся доброкачественная внутриглазная опухоль, почти в 90 % случаев локализуется в заднем отделе глазного дна. При офтальмоскопии невусы выявляют у 1—2 % взрослого населения. Есть основание полагать, что частота невусов в действительности значительно выше, так как часть их не содержит пигмента. Большинство невусов врожденные, но пигментация их появляется значительно позже, и обнаруживают эти опухоли случайно после 30 лет. На глазном дне они имеют вид плоских или слегка проминирующих очагов (высотой до 1 мм) светло-серого или серо-зеленого цвета с перистыми, но четкими границами, диаметр их колеблется от 1 до 6 мм (рис. 20.14).
Рис. 20.14. Невус хориоидеи.
Беспигментные невусы имеют овальную или округлую форму, границы их более ровные, но менее четкие в связи с отсутствием пигмента. У 80 % пациентов обнаруживают единичные друзы стекловидной пластинки. По мере увеличения невуса увеличиваются дистрофические изменения в пигментном эпителии, что приводит к появлению большего количества друз стекловидной пластинки и субретинального экссудата, вокруг невуса возникает желтоватый ореол. Окраска невуса становится более интенсивной, границы — менее четкими. Описанная картина свидетельствует о прогрессировании невуса.
Больным со стационарными невусами не требуется лечение, но они нуждаются в диспансерном наблюдении, так как в процессе жизни опухоли могут расти, переходя в стадию прогрессирующего невуса и даже начальной меланомы. Прогрессирующие невусы с учетом потенциальной возможности их перерождения и перехода в меланому подлежат лечению. Наиболее эффективный метод разрушения прогрессирующего невуса — лазеркоагуляция. При стационарном невусе прогноз как для зрения, так и для жизни хороший. Прогрессирующий невус следует рассматривать как потенциально злокачественную опухоль. Существует мнение, что 1,6 % невусов обязательно перерождаются в меланому. Как правило, озлокачествляются до 10 % невусов, диаметр которых более 6,5 мм и высота более 3 мм.
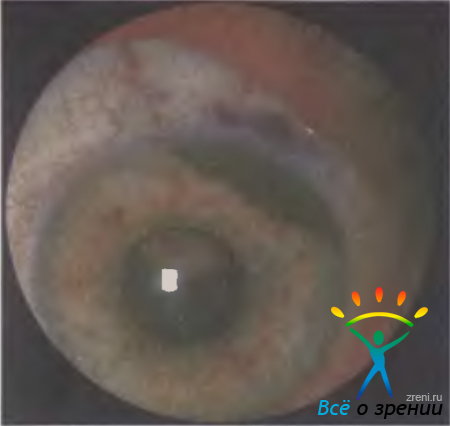
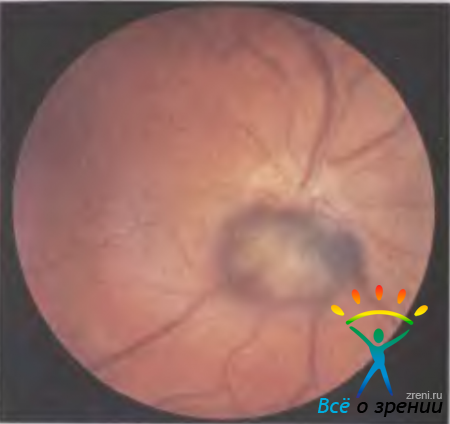
Меланоцитома — крупноклеточный невус с доброкачественным течением, обычно локализуется на диске зрительного нерва, но может располагаться и в других отделах сосудистой оболочки. Опухоль бессимптомна, и у 90 % больных ее выявляют случайно. При больших меланоцитомах могут отмечаться небольшие нарушения зрения и увеличение слепого пятна. Опухоль представлена одиночным узлом, она плоская или слегка проминирующая (1—2 мм), границы достаточно четкие. Размеры и локализация различны, но чаще меланоцитома расположена у диска зрительного нерва, прикрывая один его квадрант. Цвет опухоли у большинства больных интенсивно-черный, на поверхности могут быть светлые очажки — друзы стекловидной пластинки (рис. 20.15).
Рис. 20.15. Меланоцитома хориоидеи, локализующаяся в перипапиллярной области и распространяющаяся на диск зрительного нерва.
Лечение не требуется, но пациенты должны находиться под систематическим наблюдением офтальмолога. При стационарном состоянии опухоли прогноз для зрения и жизни хороший.
Злокачественные опухоли представлены в основном меланомами.
Возможны три механизма развития хориоидальной меланомы: возникновение как первичной опухоли — de novo (чаще всего) на фоне предшествующего хориоидального невуса либо существующего окулодермального меланоза. Меланома начинает развиваться в наружных слоях хориоидеи и, согласно последним данным, представлена двумя основными клеточными типами: веретеноклеточным А и эпителиоидным. Веретеноклеточная меланома метастазирует почти в 15 % случаев. Частота метастазирования эпителиоидной меланомы достигает 46,7 %. Таким образом, клеточная характеристика увеальной меланомы является одним из определяющих факторов прогноза для жизни. Более половины меланом локализуется за экватором. Опухоль, как правило, растет в виде солитарного узла. Обычно больные предъявляют жалобы на ухудшение зрения, фото- и морфопсии.
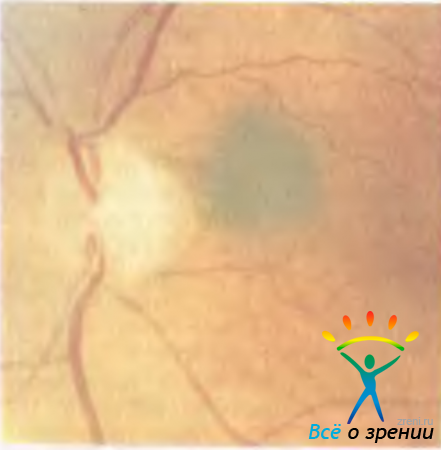
В начальной стадии опухоль представлена небольшим очагом коричневого или темно-серого цвета диаметром 6—7,5 мм, на поверхности и вокруг которого видны друзы (келоидные тельца) стекловидной пластинки (рис. 20.16).
Рис. 20.16. Меланома хориоидеи.
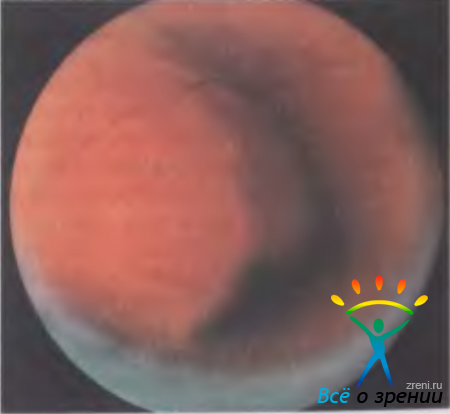
Кистовидные полости в прилежащей сетчатке образуются в результате дистрофических изменений в пигментном эпителии и появления субретинальной жидкости. Поля оранжевого пигмента, обнаруживаемые на поверхности большинства меланом, обусловлены отложением зерен липофусцина на уровне пигментного эпителия сетчатки. По мере роста опухоли окраска ее может стать более интенсивной (иногда даже темно-коричневой) или же остается желтовато-розовой, беспигментной (рис. 20.17).
Рис. 20.17. Беспигментный узел меланомы хориоидеи с кровоизлияниями на поверхности опухоли.
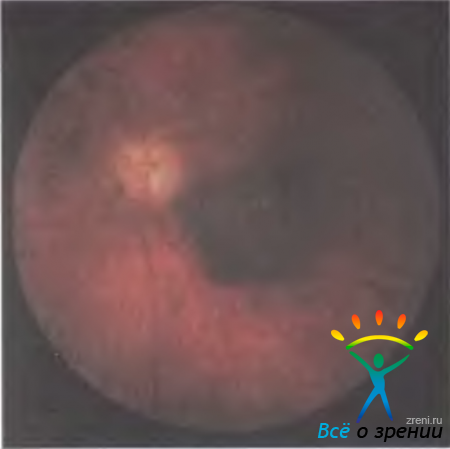
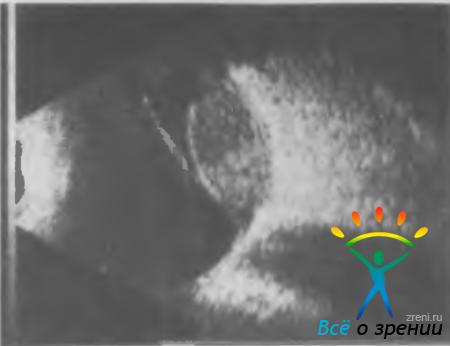
Субретинальный экссудат появляется при сдавливании хориоидальных сосудов или в результате некробиотических изменений в быстро растущей опухоли. Увеличение толщины меланомы вызывает дистрофические изменения в мембране Бруха и пигментном эпителии сетчатки, в результате чего нарушается целость стекловидной пластинки и опухоль прорастает под сетчатку — формируется так называемая грибовидная форма меланомы (рис. 20.18).
Рис. 20.18. Ультразвуковая сканограмма глаза. Видны тень формирующейся грибовидной меланомы хориоидеи и вторичная отслойка сетчатки.
Такая опухоль имеет обычно достаточно широкое основание, узкий перешеек в мембране Бруха и шаровидную головку под сетчаткой. При разрыве мембраны Бруха могут возникать кровоизлияния, являющиеся причиной увеличения отслойки сетчатки или ее внезапного появления. При юкстапапиллярной локализации меланомы субретинальная экссудация в ряде случаев вызывает застойные явления в диске зрительного нерва, что при беспигментных опухолях иногда ошибочно расценивают как неврит или односторонний застойный диск зрительного нерва.
Чрезвычайно трудно распознать меланому хориоидеи при непрозрачных средах. В таких случаях уточнить диагноз помогают дополнительные методы исследования (ультразвуковое сканирование, компьютерная томография). До решения вопроса о характере лечения онколог должен провести тщательное обследование больного с увеальной меланомой с целью исключения метастазов. Следует помнить, что при первичном обращении к офтальмологу метастазы обнаруживают у 2—6,5 % больных с крупными опухолями и у 0,8 % с небольшими меланомами.
Более 400 лет единственным лечением меланомы хориоидеи была энуклеация глазного яблока. С 70-х годов XX столетия в клинической практике начали использовать органосохраняющие методы лечения, целью которых является сохранение глаза и зрительных функций при условии локального разрушения опухоли. К таким методам относятся лазеркоагуляция, гипертермия, криодеструкция, лучевая терапия (брахитерапия и облучение опухоли узким медицинским протонным пучком). При преэкваториально расположенных опухолях возможно их локальное удаление (склероувеоэктомия). Естественно, органосохраняющее лечение показано только при небольших опухолях.
Меланома метастазирует гематогенным путем, чаще всего в печень (до 85 %), второе место по частоте возникновения метастазов занимают легкие. Применение химио- и иммунотерапии при метастазах увеальной меланомы пока ограничено в связи с отсутствием положительного эффекта. Прогноз для зрения после брахитерапии определяется размерами и локализацией опухоли. В целом хорошее зрение после брахитерапии удается сохранить почти у 36 % больных при локализации опухоли вне макулярной зоны. Глаз как косметический орган сохраняется у 83 % больных. После лечения больные должны находиться под наблюдением практически до конца жизни. После лучевой терапии и локального удаления опухоли врач должен осматривать больных каждые 3 мес в первые 2 года, затем 2 раза в год в течение 3-го и 4-го года, далее 1 раз в год.
Продолжение в следующей статье: Опухоли органа зрения ? Часть 2
----
Статья из книги: Глазные болезни | Копаева В.Г.




Комментариев 0