Транслокация макулы

Описание
При возрастной дегенерации желтого пятна достаточно эффективной является операция ротации сетчатки. Это делается для того, чтобы переместить макулярную зону с патологически измененным участком хориоидеи на здоровый с интактным пигментным эпителием. Для достижения этой цели необходимо вызвать искусственную тотальную отслойку сетчатки, провести периферическую ретинотомию на 360°, развернуть сетчатку вокруг ДЗН и зафиксировать ее в новом положении.После разворота сетчатки изменяется положение макулы, и возникает стойкая циклофория. Для того чтобы предупредить eе появление, еще до проведения ротации сетчатки необходимо на такой же угол развернуть глазное яблоко в обратную сторону, проведя операцию на глазодвигательных мышцах.
Выполнение операции требует обширных действий на крайней периферии глазного дна. Необходимо провести витрэктомию, круговую ретинотомию, эндолазеркоагуляцию. Существенной преградой для всей этой хирургии является хрусталик, в котором могут быть или возникнуть после операции катарактальные изменения. Целесообразно поэтому включить в план операции в качестве этапа факоэмульсификацию с имплантацией ИОЛ.
Проведение этой операции показано при различных формах макулярной дегенерации. Наиболее высокие результаты получают при развитии неоваскулярных хориоидальных мембран. Большое значение имеют сроки проведения операции. Патологический процесс, начинаясь в хориоидее, постепенно приводит к необратимым изменениям и в сетчатке. Операцию следует выполнять при прогрессирующем снижении функций, когда есть типичные изменения хориоидеи, но макулярная зона сетчатки выглядит интактной. Проведение операции через 4 месяца после начала заболевания еще может дать положительный эффект. Результаты в более запущенных случаях будут менее значительными. Операция малоэффективна при очень низкой остроте зрения, оперировать нужно, когда она не ниже 0,1. Во многих случаях к хирургии целесообразно прибегать при остроте зрения 0,4-0,5.
Перед операцией необходимо определить угол ротации сетчатки. Этот угол зависит от величины макулярного очага и может колебаться от 10 до 45°. На такой же угол, но в обратном направлении должно быть развернуто глазное яблоко. Обычно макулу смещают вверх, ротируя сетчатку правого глаза по часовой стрелке, а левого — против часовой стрелки.
Операцию необходимо проводить под общим интратрахеальным наркозом при достаточной мышечной релаксации. Учитывая сложность и многоэтапное вмешательства, а также то, что оно проводится в основном у пожилых людей, следует выполнять мониторинг основных функций в ходе операции, в до- и послеоперационном периодах.
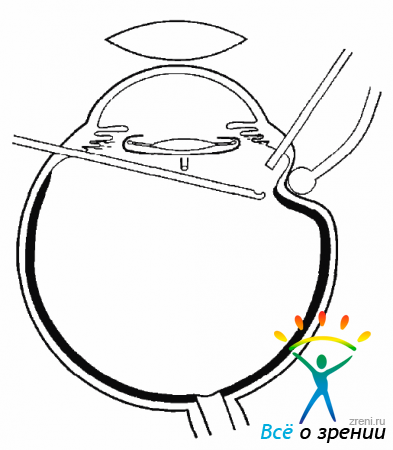
Техника операции. Операция начинается круговым рассечением конъюнктивы в 2,0 мм от лимба и выделением всех 6 глазодвигательных мышц, на которые необходимо наложить швы-держалки.
Первым этапом операции является вмешательство на косых мышцах для разворота глазного яблока. Если нужно будет сместить макулу вверх, го глазное яблоко должно быть развернуто в противоположную сторону. Для этого следует произвести рецессию косых мышц следующим образом: мышцу прошивают у места ее прикрепления к склере одной нитью (мерсилен 6-0) в трех местах с затягиванием узлов (рис. 19.1)
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
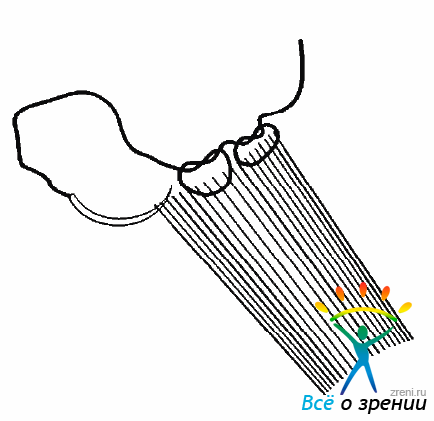
Рис. 19.1. Наложение шва на косую мышцу
и отсекают ножницами (рис. 19.2).
Рис. 19.2. Отсечение мышцы у места прикрепления
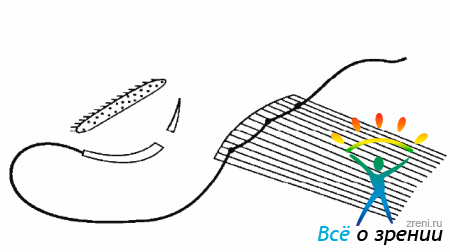
В зависимости от того угла, на который нужно развернуть глазное яблоко, мышцу подшивают к склере, отступя на 3-4-5-6 мм от места ее прикрепления. Подшивая мышцу, следует провести два стежка параллельно линии прикрепления, прошивая склеру на 2/3 ее толщины (рис. 19.3).
Рис. 19.3. Подшивание мышцы к склере
Вторым этапом нужно провести удаление хрусталика и имплантацию ИОЛ. Удалять хрусталик можно как через роговичный, так и корнеосклеральный разрезы. В зависимости от плотности ядра используют ультразвуковую или лазерную факоэмульсификацию (рис. 19.4).
Рис. 19.4. Лазерная факоэмульсификация
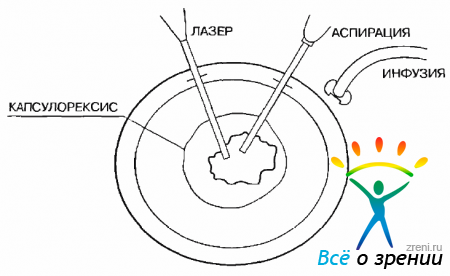
В ряде случаев возможно проведение механической фрагментации ядра с удалением его через тоннельный разрез. Внимание должно быть обращено на проведение достаточно широкого (5,0-6,0 мм) капсулорексиса. Необходимо максимально удалить хрусталиковые массы из экваториальной зоны. Все манипуляции в передней камере, включая и имплантацию ИОЛ, должны проводиться с использованием вископротекторов, с тем чтобы защитить эндотелий роговицы (рис. 19.5).
Рис. 19.5. Имплантация ИОЛ в капсульный мешок
Прозрачность роговицы при проведении дальнейших этапов операции имеет очень большое значение. После имплантации ИОЛ в капсульный мешок переднюю камеру надо промыть, удалив вискоэластик. Операционную рану следует герметизировать наложением швов. На тоннельный и корнеосклеральный разрезы нужно наложить узловые швы шелком 8-0. Роговичный разрез закрывают непрерывным нейлоновым швом 10-0.
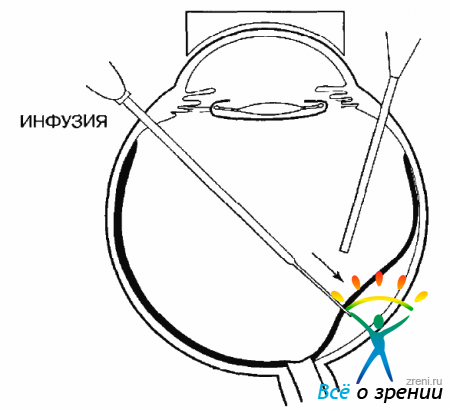
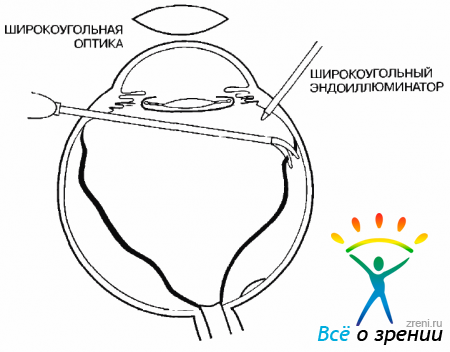
Все дальнейшие этапы выполняют через три обычные склеротомии в 3,0 мм от лимба. При проведении первой склеротомии необходимо, чтобы тонус глаза был нормальным. Вели он снижен, нужно ввести физиологический раствор в переднюю камеру. После введения и подшивания инфузионной канюли и открытия инфузионной системы делают еще две склеротомии для активного (витреотом) и пассивного (эндоиллюминатор) инструментов.
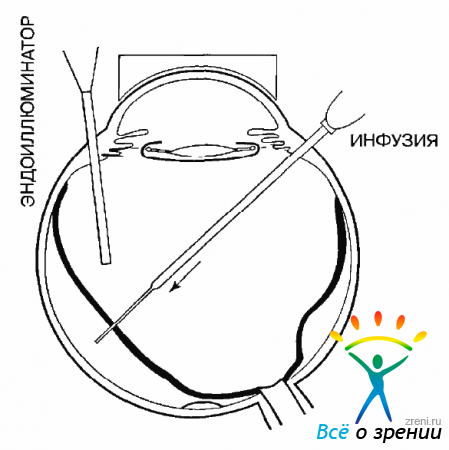
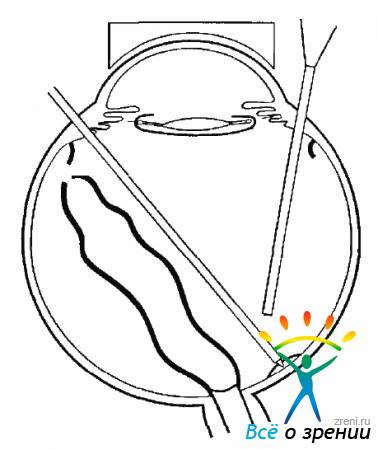
При удалении прозрачного СТ необходимо использовать эндоиллюминатор даже в передних отделах. Витрэктомия должна быть сделана максимально полно. Даже небольшое количество неудаленного СТ может значительно осложни ть проведение операции. Особенно тщательно нужно удалять СТ в области его основания (рис. 19.6).
Рис. 19.6. Витрэктомия на периферии глазного дна
Здесь витрэктомию нужно вести с большой частотой резания при низком уровне аспирации, с тем чтобы не вызвать образования разрывов сетчатки, которые могут существенно затруднить формирование ОС.
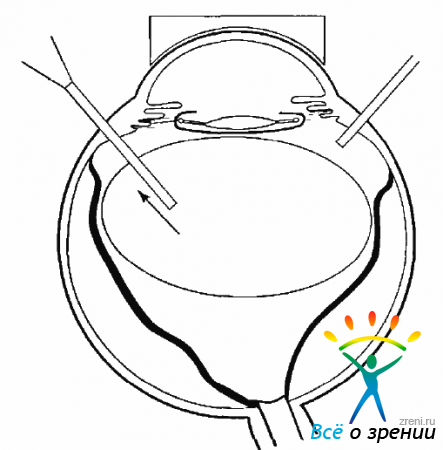
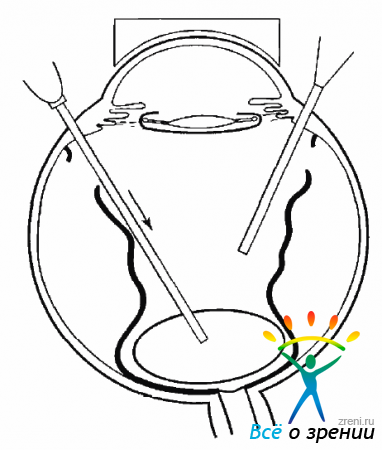
Для получения искусственной ОС необходимо провести инъекцию физиологического раствора между сетчаткой и хориоидеей. Раствор вводят под сетчатку с помощью сверхтон кой канюли. Диаметр канюли в ее тонкой, вводимой под сетчатку части, равен 60 микронам, поэтому она легко проходит под сетчатку. Прокалывать сетчатку канюлей лучше всего приблизительно посредине между ДЗН и экватором. Подача раствора для отслаивания сетчатки производится под большим давлением. Управление осуществляется ножной педалью с двойным линейным контролем скорости введения. С началом введения раствора под сетчатку инфузионная система должна быть отключена и обеспечен отток жидкости из полости СТ, с тем чтобы ВГД оставалось нормальным или слегка пониженным (рис. 19.7).
Рис. 19.7. Отслаивание сетчатки
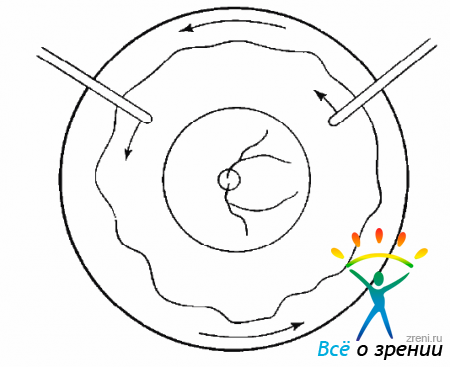
Если полученная ОС, занимая один квадрант, не распространяется па другие квадранты, а увеличивается в виде высокого пузыря, следует начать отслаивать сетчатку в другом квадранте (рис. 19.8).
Рис. 19.8. Расширение отслойки сетчатки
Если и при этом не удается получить тотальную ОС, нужно инициировать процесс отслоения в третьем квадранте. В тех случаях, когда сетчатка отслаивается в виде высоких пузырей, а полной ОС достигнуть не удается, можно провести временную замену жидкости перед сетчаткой на стерильный воздух. При введении воздуха необходимо одновременно удалять жидкость из полости СТ, при этом дренажную канюлю располагают у ДЗН, инфузия в момент введения воздуха должна быть отключена. Введенный воздух, сдавив, сделает высокие пузыри сетчатки плоскими и таким образом вызовет расширение площади ОС. После того как ОС станет тотальной, вновь включается инфузия и воздух аспирируется (рис. 19.9).
Рис. 19.9. Тотальная ОС, удаление воздуха
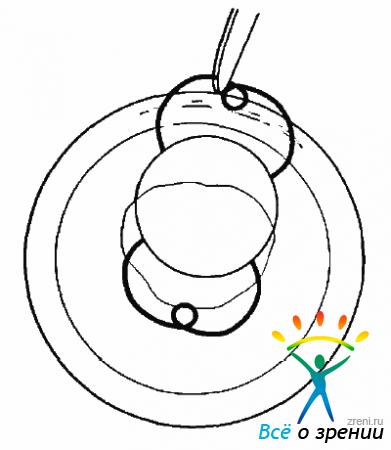
Круговую ретинотомию необходимо проводить на крайней периферии сетчатки вблизи зубчатой линии с помощью ретинальных ножниц (рис. 19.10)
Рис. 19.10. Ретинотомия
сначала через одну склеротомию, а затем через другую. Отсеченную по кругу сетчатку нужно сдвигать к ДЗН, убеждаясь, что нет участков адгезии между сетчаткой и хориоидеей. Шпателем отделяют макулярную зону сетчатки от хориоидальной мембраны и медленно удаляют неоваскулярную мембрану витреальным пинцет ом (рис. 19.11),
Рис. 19.11. Удаление неоваскулярной хориоидальной мембраны
так как быстрое удаление может вызвать кровотечение. Небольшие кровотечения можно остановить, прижимая кровоточащее место шпателем. При значительном кровотечении необходимо прибегать к бинокулярной высокочастотной диатермии. С помощью ирригации и аспирации нужно тщательно удалить излившуюся кровь.
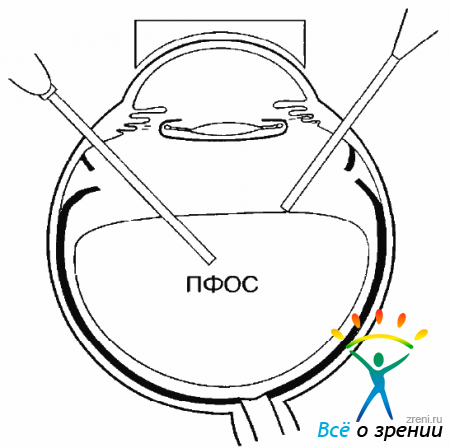
Разворот сетчатки следует начинать с введения ПФОС непосредственно перед ДЗН (рис. 19.12).
Рис. 19.12. Введение ПФОС
Небольшая (0,5-0,6 мл) капля этого вещества, расправив сетчатку в центре, позволяет четко ориентироваться в положении макулы и контролировать ее перемещение. Кроме того, прижимая сетчатку к сосудистой оболочке, ПФОС удерживает ее па месте при развороте, препятствуя обратному смещению. Разворачивать сетчатку нужно с помощью шпателей, совмещенных с иллюминационными световодами, используя бимануальную технику (рис. 19.13).
Рис. 19.13. Ротация сетчатки
Возможно применение аспирационных канюль с очень тонкими всасывающими отверстиями, к которым сетчатка только подсасывается, но не может быть аспирирована внутрь.
После того как достигнута главная цель операции, макулярная зона сетчатки перемещена на здоровую область хориоидеи, развернутуго вокруг ДЗН сетчатку необходимо зафиксировать в новом положении. Для этого полость СТ нужно заполнить ПФОС (рис. 19.14),
Рис. 19.14. Заполнение витреальной полости ПФОС
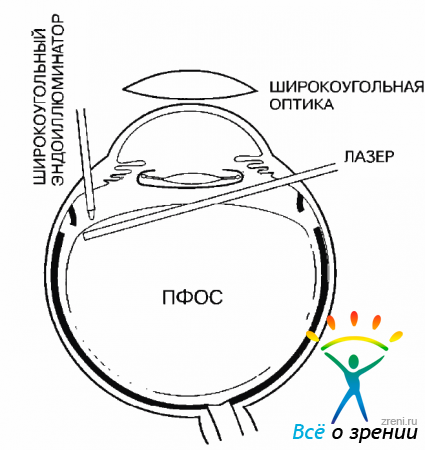
которое прижимает сетчатку к сосудистой оболочке, и искусственно созданная ОС ликвидируется. По ретинотомическому краю сетчатки необходимо провести круговую ЭЛК, образуя коагуляты в 4-5 рядов (рис. 19.15).
Рис. 19.15. Круговая эндолазеркоагуляция
После этого выполняется замена ПФОС па «легкое» силиконовое масло. Очень важно получить максимальное заполнение полости СТ силиконом.
В послеоперационном периоде в течение 5-6 дней больные должны соблюдать положение «лицом вниз». В гаком положении они могут сидеть и даже ходить. Через 5 дней режим можно постепенно расширять. Удаление силикона возможно не ранее чем через 1-1,5 месяца после операции.
В результате операции возможно улучшение зрения с 0,1 до 0,2-0,3; с 0,2 до 0,4; с 0,4-0,5 до 0,8-1,0. Необходимо отметить, что повышение остроты зрения стойкое, снижения зрения не отмечено при наблюдении в течение 5 лет. Несколько более высокие визуальные результаты отмечаются при исследовании остроты зрения вблизи.
----
Статья из книги: Витреоретинальная хирургия | Захаров В. Д.



Комментариев 0