Оптическая система и рефракция глаза │ Часть 3

Содержание:
Описание
↑ Классификация аметропий
Для создания рабочей, т. е. имеющей практическую направленность, классификации аметропий необходимо выделение ряда признаков. Один из вариантов такой классификации имеет следующий вид.
Рабочая классификация аметропий
Некоторые пункты этой классификации нуждаются в пояснениях.
- Хотя выделение аметропий слабой (3,0 дптр и меньше), средней (3,25—6,0 дптр) и высокой (6,0 дптр и более) степени не имеет четких обоснований, целесообразно придерживаться указанных градаций, ставших общепринятыми. Это позволит избежать разночтений при установлении диагноза, а также получать сопоставимые данные при проведении научных исследований. С практической точки зрения следует учитывать тот факт, что аметропии высокой степени, как правило, осложненные.
- В зависимости от равенства или неравенства величин рефракции обоих глаз следует различать изометропические (от греч. isos — равный, metron — мера, opsis — зрение) и анизометропические (от греч. anisos — неравный) аметропии. Последние принято выделять в тех случаях, когда разница в величинах рефракции составляет 1,0 дптр и более. С клинической точки зрения такая градация необходима, потому что значительные различия в рефракции, с одной стороны, оказывают существенное влияние па развитие зрительного анализатора в детском возрасте, а с другой — затрудняют бинокулярную коррекцию аметропии с помощью очковых линз (подробнее об этом см. ниже).
- Общая особенность врожденных аметропий — низкая максимальная острота зрения. Основная причина ее значительного снижения — нарушение условий для сенсорного развития зрительного анализатора, что в свою очередь может привести к амблиопии. Неблагоприятен прогноз и при миопии, приобретенной в школьном возрасте, которая, как правило, имеет тенденцию к прогрессированию. Миопия, возникающая у взрослых, нередко бывает профессиональной, т. е. обусловленной условиями труда.
- В зависимости от патогенеза можно условно выделить первичные и вторичные (индуцированные) аметропии. В первом случае формирование оптического дефекта обусловлено определенным сочетанием анатомо-оптических элементов (главным образом длины переднезадней оси и рефракции роговицы), во втором — аметропия является симптомом каких-либо патологических изменений этих элементов. Индуцированные аметропии формируются в результате различных изменений как основных преломляющих сред глаза (роговица, хрусталик), так и длины переднезадней оси.
- A. Изменения рефракции роговицы (и как следствие клинической рефракции) могут возникать в результате нарушений ее нормальной топографии различного генеза (дистрофического, травматического, воспалительного). Например, при кератоконусе (дистрофическом заболевании роговицы) отмечаются существенное усиление рефракции роговицы и нарушение ее сферичности. Клинически эти изменения проявляются в значительной
В результате травматических повреждений роговицы часто формируется роговичный астигматизм, чаще всего неправильный. Что касается влияния такого астигматизма на зрительные функции, то основное значение имеют локализация (в частности, удаленность от центральной зоны), глубина и протяженность рубцов роговицы.
В клинической практике часто приходится наблюдать так называемый послеоперационный астигматизм, который является следствием рубцовых изменений тканей в зоне расположения операционного разреза. Такой астигматизм чаще всего возникает после таких операций, как экстракция катаракты и пересадка роговицы (кератопластика). - Б. Как отмечалось выше, одним из симптомов начальной катаракты может являться усиление клинической рефракции, т. е. ее сдвиг в сторону миопии. Аналогичные изменения рефракции могут отмечаться при сахарном диабете. Отдельно следует остановиться на случаях полного отсутствия хрусталика (афакии). Афакия чаще всего является следствием оперативного вмешательства (удаления катаракты), реже — его полной дислокации (вывихе) в стекловидное тело (в результате травмы или дистрофических изменений цинновых связок). Как правило, основной рефракционный симптом афакии — гиперметропия высокой степени. При определенном сочетании анатомооптических элементов (в частности, длине переднезадней оси 30 мм) рефракции афакического глаза может быть близка к эмметропической или даже миопической.
- В. Ситуации, в которых изменения клинической рефракции связаны с уменьшением или увеличением длины переднезадней оси, в клинической практике встречаются довольно редко. Это прежде всего случаи "миопизации" после циркляжа — одной из операций, выполняемых при отслойке сетчатки. После такой операции может произойти изменение формы глазного яблока (напоминает песочные часы), сопровождающееся некоторым удлинением глаза. При некоторых заболеваниях, сопровождающихся отеком сетчатки в макулярной зоне, может наблюдаться сдвиг рефракции в сторону гиперметропии. Возникновение такого сдвига с известной долей условности можно объяснить уменьшением длины переднезадней оси вследствие проминенции сетчатки кпереди.
- A. Изменения рефракции роговицы (и как следствие клинической рефракции) могут возникать в результате нарушений ее нормальной топографии различного генеза (дистрофического, травматического, воспалительного). Например, при кератоконусе (дистрофическом заболевании роговицы) отмечаются существенное усиление рефракции роговицы и нарушение ее сферичности. Клинически эти изменения проявляются в значительной
- С точки зрения влияния на анатомо-функциональное состояние глаза целесообразно выделить осложненные и неосложненные аметропии. Единственным симптомом неосложненных аметропий является снижение некорригированной остроты зрения, при этом корригированная, или максимальная, острота зрения остается нормальной. Иными словами, неосложненная аметропия — это только оптический дефект глаза, обусловленный определенным сочетанием его анатомо-оптических элементов. Однако в ряде случаев аметропии могут служить причинами развития патологических состояний, и тогда уместно говорить об осложненном характере аметропии. В клинической практике можно выделить следующие ситуации, в которых прослеживается причинная связь между аметропией и патологическими изменениями зрительного анализатора.
- A. Рефракционая амблиопии (при врожденных аметропиях, астигматизме, аномалиях рефракции с анизометропическим компонентом).
- Б. Косоглазие и нарушение бинокулярного зрения.
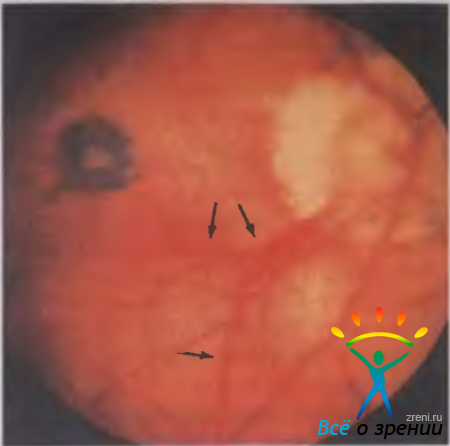
- B. Астенопия (от греч. astenes — слабый, opsis — зрение). Этим термином объединяют различные расстройства (утомляемость, головная боль), которые возникают при зрительном работе на близком расстоянии. Аккомодативная астенопия обусловлена перенапряжением аккомодации при длительной работе на близком расстоянии и возникает у пациентов с гиперме-тропической рефракцией и уменьшенным запасом аккомодации. Так называемая мышечная астенопия может возникать при неадекватной коррекции миопии, вследствие чего возможно усиление конвергенции в связи с необходимостью рассматривания предметов на близком расстоянии Г Анатомические изменения. При прогрессирующей миопии высокой степени вследствие значительного растяжения заднего полюса глаза возникают изменения сетчатки и зрительного нерва (рис 5.9). Рис. 5.9. Картина глазного дна при высокой осложненной близорукости. Видны миопический конус вокруг диска зрительного нерва, дистрофический очаг в макулярной зоне, стрелками указаны сосуды хориоидеи, которые видны через депигментированную сетчатку Некоторая нечеткость картины обусловлена деструктивными изменениями стекловидного тела.
Такую близорукость называют осложненной.
- A. Рефракционая амблиопии (при врожденных аметропиях, астигматизме, аномалиях рефракции с анизометропическим компонентом).
- С точки зрения стабильности клинической рефракции следует выделять стационарные и прогрессирующие аметропии.
Истинное прогрессирование аметропии характерно для миопической рефракции. Прогрессирование близорукости происходит вследствие растяжения склеральной оболочки и увеличения длины переднезадней оси. Для характеристики скорости прогрессирования миопии используют годичный градиент ее прогрессирования:
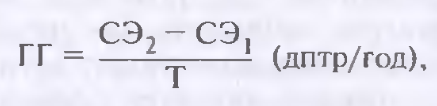
где ГГ — годичный градиент прогрессирования; СЭ2 — сферический эквивалент рефракции глаза к концу наблюдения; СЭ, — сферический эквивалент рефракции глаза в начале наблюдения; Т — период времени между наблюдениями (годы).
При годичном градиенте менее 1 дптр близорукость считают медленно прогрессирующей, при градиенте 1,0 дптр и более — быстропрогрессирующей (при этом необходимо решить вопрос о выполнении операции, стабилизирующей прогрессирование миопии, — склеропластики). В оценке динамики близорукости могут помочь повторные измерения длины оси глаза с помощью ультразвуковых методов.
Среди прогрессирующих вторичных (индуцированных) аметропий прежде всего необходимо выделить кератоконус. В течении заболевания выделяют четыре стадии, прогрессирование кератоконуса сопровождается усилением рефракции роговицы и неправильного астигматизма на фоне заметного снижения максимальной остроты зрения.
↑ Принципы коррекции аметропий
Основная задача любой коррекции аметропий в конечном счете сводится к созданию условий для фокусировки изображения предметов на сетчатке. В зависимости от принципа действия методы коррекции аметропий условно можно разделить на две большие группы: методы, не изменяющие рефракцию основных преломляющих сред глаза, — очковые и контактные линзы, или так называемые традиционные средства коррекции; методы, изменяющие рефракцию основных преломляющих сред глаза, — хирургические.
- При миопии основная цель коррекции — уменьшение рефракции,
- при гиперметропии — ее усиление,
- а при астигматизме — неравномерное изменение оптической силы главных меридианов.
В ряде случаев при выборе метода коррекции аметропии приходится использовать термин "непереносимость" коррекции. Этот термин собирательный: объединяет комплекс объективных и субъективных симптомов, при наличии которых применение того или иного метода коррекции ограничено.
Следует различать непосредственное влияние коррекции на остроту зрения и зрительную работоспособность — "тактический" эффект оптической коррекции, а также влияние па динамику рефракции и некоторые болезненные состояния глаза (астенопия, спазм аккомодаций, амблиопии, косоглазие) — стратегический эффект. Второй эффект в известной мере реализуется через первый.
↑ Коррекция аметропий с помощью очковых линз
Несмотря на достижения в области контактной и хирургической коррекции зрения, очки остаются наиболее распространенным способом коррекции аметропий. К их основным достоинствам следует отнести доступность, практическое отсутствие осложнений, возможность моделирования и изменения силы коррекции, а также обратимость эффекта. Основной же недостаток очков обусловлен тем обстоятельством, что очковая линза располагается на определенном (около 12 мм) расстоянии от вершины роговицы и, таким образом, не составляет с глазом единой оптической системы. В связи с этим очковые линзы (особенно так называемых высоких рефракций) оказывают существенное влияние на величину ретинального, т. е. формирующегося на сетчатке, изображения предметов. Ослабляющие рефракцию рассеивающие (отрицательные) линзы их уменьшают, а усиливающие, собирающие (положительные), наоборот, увеличивают. Кроме того, очковые линзы высоких рефракций могут изменять поле зрения.
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
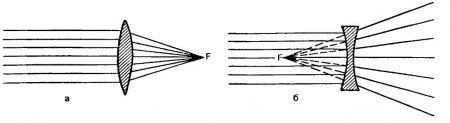
В зависимости от оптического действия различают стигматические, или сферические (рис. 5.10),
Рис. 5.10. Ход лучей через собирающую (а) и рассеивающую (б) линзы, применяемые для коррекции гиперметропии и миопии соответственно.
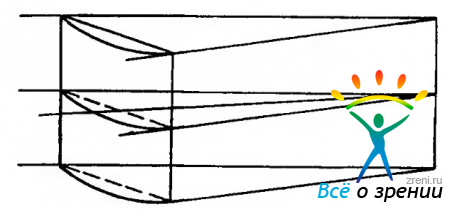
астигматические, или асферические (рис. 5.11),
Рис. 5.11. Ход лучей через выпуклую цилиндрическую линзу. Объяснение в тексте.
и призматические очковые линзы. В астигматических линзах (цилиндрах) выделяют ось и расположенное перпендикулярно оси оптически деятельное сечение. Преломление лучей происходит только в плоскости деятельного сечения. По числу оптических зон очковые линзы подразделяют на монофокальные и мультифокальные (две зоны и более).
При обследовании пациента с целью назначения очков необходимо решить две тесно связанные между собой задачи: определить статическую рефракцию каждого глаза; выбрать адекватную оптическую коррекцию, которая зависит от состояния статической и динамической рефракции, возраста больного, монокулярной и бинокулярной переносимости очков, а также показаний к их назначению.
Целесообразно придерживаться следующего порядка обследования:
- определение остроты зрения каждого глаза;
- уточнение вида и степени аметропии с помощью субъективного метода (предварительно возможно проведение автоматической рефрактометрии), основанного на определении максимальной остроты зрения с коррекцией (существенное повышение остроты зрения будет свидетельствовать о преимущественном влиянии рефракции па этот показатель);
- у детей дошкольного возраста и пациентов с амблиопией проведение медикаментозной циклоплегии и определение рефракции с помощью объективных и субъективных методов в условиях выключенной аккомодации;
- уточнение максимальной остроты зрения с помощью пробной контактной коррекции или пробы с диафрагмой;
- подбор очков с учетом изложенных ниже общих правил назначения очковых линз при различных видах аметропий и переносимости их с учетом результатов пробного ношения очков в течение 15— 30 мин (чтение, ходьба, перемещение взора с одного предмета на другой, движения головой и глазами); при этом учитывают качество бинокулярной переносимости очков как для дали, так и для близи.
Показаниями к назначению очков при дальнозоркости служат астенопические жалобы или снижение остроты зрения хотя бы одного глаза. В таких случаях, как правило, назначают постоянную оптическую коррекцию в зависимости от субъективной переносимости с тенденцией к максимальному исправлению аметропии. Если при астенопии такая коррекция не дает улучшения, то для зрительной работы на близком расстоянии выписывают более сильные (на 1,0—2,0 дптр) линзы. При дальнозоркости низкой степени и нормальной остроте зрения можно ограничиться назначением очков для работы только на близком расстоянии.
Детям раннего возраста (2—4 лег) при дальнозоркости более 3,5 дптр целесообразно выписывать очки для постоянного ношения на 1,0 дптр слабее, чем степень аметропии. В таких случаях смысл оптической коррекции заключается в устранении условий для возникновения аккомодационного косоглазия. Если к 6—7 годам у ребенка сохраняются устойчивое бинокулярное зрение и высокая острота зрения без коррекции, очки отменяют.
При близорукости слабой и средней степени для дали, как правило, рекомендуется "субмаксимальная" коррекция (корригированная острота зрения в пределах 0,7—0,8). В отдельных случаях с учетом профессиональной деятельности возможна полная коррекция. Правила оптической коррекции для близи определяются состоянием аккомодации. Если она ослаблена (уменьшение запаса относительной аккомодации, патологические типы эргографических кривых, зрительный дискомфорт при чтении в очках), назначают вторую пару очков для работы на близком расстоянии или бифокальные очки для постоянного ношения. Верхняя половина стекол в таких очках служит для зрения вдаль и полностью или почти полностью исправляет близорукость, нижняя половина стекол, предназначенная для работы на близком расстоянии, слабее верхней на 1,0; 2,0 или 3,0 дптр в зависимости от субъективных ощущений пациента и степени близорукости: чем она выше, тем обычно больше разница в силе линз, предназначенных для дали и для близи. Это так называемый пассивный способ оптической коррекции близорукости.
При миопии высокой степени назначают постоянную коррекцию. Силу линз для дали и для близи определяют в зависимости от субъективной переносимости коррекции. При ее непереносимости возможно решение вопроса о контактной или хирургической коррекции близорукости.
С целью повышения аккомодационной способности миопического глаза выполняют специальные упражнения для цилиарной мышцы. Если удается добиться стойкой нормализации этой способности, назначают полную или почти полную оптическую коррекцию и для работы на близком расстоянии (активный способ коррекции миопии). В этих случаях очки будут побуждать аккомодацию к активной деятельности.
При астигматизме всех видов показано постоянное ношение очков. Астигматический компонент коррекции назначают в зависимости от субъективной переносимости с тенденцией к полному исправлению астигматизма, сферический — в соответствии с общими правилами назначения очков при дальнозоркости и близорукости.
При анизометропии назначают постоянную оптическую коррекцию с учетом субъективно переносимой разницы между силой корригирующих линз для правого и левого глаза. Возможности очковой коррекции анизометропии ограничены из-за того, что величина изображения на сетчатке зависит от оптической силы очковых линз. Два изображения значительно различаются по величине и не сливаются в единый образ. При разнице в силе линз более 3,0 дптр отмечается анизейкония (от греч. anisos — неравный, eikon — изображение), которая оказывает существенное влияние на переносимость очков. В этих случаях имеются медицинские показания к применению контактных линз и выполнению рефракционных операций.
Призматические линзы обладают свойством отклонять лучи света к основанию призмы. Основные показания к назначению таких линз могут быть объединены в три основные группы:
- гетерофория (дисбаланс глазодвигательных мышц) с явлениями декомпенсации;
- двоение (диплопия) на фоне пареза глазодвигательных мышц;
- некоторые формы содружественного косоглазия (в комплексе с другими методами лечения).
Призматического эффекта можно добиться с помощью обычных призм из стекла, так называемых френелевских линз (которые путем прижимания фиксируют на задней поверхности обычной очковой линзы), бифокальных сферопризматических очков (БСПО) и за счет смещения центра линз в оправе.
Очковые призмы из стекла с оптической силой более 10,0 призменных диоптрий не изготавливают из-за их больших размеров и массы. Френелевские насадки на очки — тонкие пластинки из мягкого пластика — легки и удобны в применении. Смещение центра очковых линз на 1,0 см обеспечивает призматическое действие в 1,0 призменную диоптрию на каждую диоптрию оптической силы обычной очковой линзы. В положительной линзе основание призмы направлено в сторону смещения центра, а в отрицательной — в противоположную. БСПО, предложенные Е. В. и Ю. А. Утехиными, можно применять для разгрузки аккомодации и конвергенции. В нижней части "минусовых" очков для дали наклеен элемент для близи, состоящий из комбинации "плюсовой" сферы в 2,25 дптр и призмы силой 6,75 призменных диоптрий, основание которой обращено к носу.
Коррекция пресбиопии базируется на применении положительных (собирающих) линз при работе на близком расстоянии. По разным данным, возраст, в котором возникает необходимость в подборе "пресбиопических" очков, колеблется от 38 до 48 лет и зависит от вида и степени сопутствующей аметропии, рода трудовой деятельности и т. д. В конечном счете вопрос о целесообразности назначения первых пресбиопических очков решают индивидуально с учетом жалоб пациента. Как правило, первые симптомы пресбиопии — потребность в отодвигании объекта от глаза (в результате чего уменьшается степень напряжения аккомодации) и появление жалоб на астенопию к концу рабочего дня.
Предложены различные способы определения силы очковых линз, предназначенных для коррекции пресбиопии (в том числе предусматривающие исследование объема аккомодации). Однако в клинической практике наиболее распространен метод, при котором ориентируются на так называемые возрастные нормы: первые очки — +1,0 дптр назначают в возрасте 40—43 лет, в последующем увеличивают силу очков приблизительно на 0,5—0,75 дптр каждые 5—6 лет. Окончательное значение пресбиопической коррекции к 60 годам составляет +3,0 дптр, что обеспечивает возможность осуществления зрительной работы на расстоянии 33 см.
При сочетании пресбиопии с аметропией в расчет силы линз вносят поправку — прибавляют силу сферической линзы (с соответствующим знаком), которая корригирует аметропию. Цилиндрический компонент коррекции, как правило, остается без изменений. Таким образом, при гиперметропии и пресбиопии сферический компонент очков для дали увеличивают на величину пресбиопической коррекции, а при миопии, наоборот, уменьшают.
В конечном счете при назначении очков для коррекции пресбиопии решающее значение имеет проба на субъективную переносимость — чтение текста с пробными линзами в течение определенного времени.
Для того чтобы избежать применения нескольких пар очков при пресбиопии, сочетающейся с аметропией, целесообразно назначать бифокальные и даже мультифокальные очки, верхняя часть которых предназначена для зрения вдаль, а нижняя — для близи. Существует также способ, позволяющий в пределах субъективно переносимой разницы в силе линз один глаз скорригировать для зрения вдаль, а другой — для близи.
При сочетании пресбиопии с недостаточностью конвергенции целесообразно применять сферопризматические линзы. Призма, основание которой обращено к носу благодаря отклонению лучей в носовую сторону, способствует уменьшению степени конвергенции. Небольшого призматического эффекта можно добиться путем преднамеренного уменьшения расстояния между центрами положительных очковых линз по сравнению с межзрачковым расстоянием.
↑ Контактная коррекция аметропий
Контактная коррекция зрения имеет многовековую историю. Этим вопросом интересовались еще Леонардо да Винчи и Рене Декарт. О применении контактных линз первыми сообщили A. Fick и Е. Kalt в 1888 г. Началом революции в контактной коррекции зрения можно считать конец 50-х годов, когда чешские ученые О. Wichterle и D. Lim синтезировали гидрофильный материал для изготовления мягких линз, и в 1966 г. началось их массовое производство. В нашей стране первая специализированная лаборатория была организована в МНИИГБ им. Гельмгольца в 1956 г.
Контактные линзы являются средством оптической коррекции зрения. Они непосредственно соприкасаются с глазом и удерживаются силами капиллярного притяжения.
Между задней поверхностью линзы и передней поверхностью роговицы находится слой слезной жидкости. Коэффициент преломления материала, из которого изготовлена линза, практически не отличается от коэффициента преломления пленки слезной жидкости и роговицы. Слезная жидкость заполняет все деформации передней корнеальной поверхности, поэтому лучи света преломляются только на передней поверхности контактной линзы, которая нейтрализует все недостатки формы роговицы, и далее проходят практически в гомогенной оптической среде. Контактные линзы хорошо корригируют астигматизм, компенсируют оптические аберрации, мало изменяют положение кардинальных точек в оптической системе и оказывают незначительное влияние на величину изображения, не ограничивают поле зрения, обеспечивают хороший обзор, не видны окружающим.
Контактные линзы классифицируют в зависимости от материала, из которого они изготовлены. По этому критерию выделяют два класса линз: жесткие (ЖКЛ) и мягкие (MKЛ). Свойства материала, из которого изготавливают контактные линзы, во многом определяют их переносимость пациентами.
ЖКЛ могут быть газонепроницаемыми или газопроницаемыми. Газонепроницаемые ЖКЛ уже уходят в историю: их изготавливают из непроницаемого для кислорода полиметилметакрилата, требуются длительная адаптация к этим ЖКЛ, время их использования ограничено. Газопроницаемые ЖКЛ пациенты переносят значительно лучше.
По назначению МКЛ делят на оптические (их большинство), терапевтические и косметические.
По режиму ношения различают МКЛ дневного ношения (их носят в течение дня и на ночь снимают), гибкого ношения (пациент может иногда не снимать линзы 1—2 ночи), пролонгированного ношения (такие МКЛ можно носить, не снимая несколько дней) и непрерывного ношения (до 30 дней подряд).
Ионность материала и содержание в нем влаги (больше или меньше 50 %) определяют комфортность ношения линзы и сроки ее замены. Очевидно, что линзы с высоким содержанием влаги комфортнее, но они менее прочные и больше склонны к накоплению отложений. Линзы с низким содержанием влаги прочнее и долговечнее, но менее физиологичны.
По частоте замены МКЛ делят на линзы однодневной замены (утром надел — вечером выбросил), линзы частой плановой замены (в течение 1 мес и чаще), планово-сменяемые линзы (замена через 1—6 мес) и традиционные линзы (замена через 6— 12 мес). Линзы однодневной замены — самый "здоровый", но одновременно и наиболее дорогой вариант.
По оптическим свойствам контактные линзы могут быть сферическими (таких линз большинство, выпускают их варианты с любым сроком замены и режимом ношения), торическими (для коррекции астигматизма) и мультифокальными (для коррекции пресбиопии).
Показания и противопоказания к контактной коррекции зрения. Контактную коррекцию широко применяют при миопии. Известно, что пациенты с миопией высокой степени, особенно с анизометропией, плохо переносят полную очковую коррекцию, к тому же возникающие оптические аберрации не компенсируются очками. Контактные линзы хорошо переносятся при миопии практически любой степени и миопической анизометропии при любых различиях рефракции обоих глаз. Они способствуют восстановлению бинокулярного зрения, улучшают состояние аккомодационного аппарата глаза и обеспечивают высокую зрительную работоспособность, тогда как при ношении очков приходится довольствоваться лишь переносимой коррекцией (с разницей в оптической силе очковых линз не более 2,0 дптр).
Таким образом, миопия — это тот вид аметропии, при котором контактные линзы имеют абсолютные преимущества перед очками.
Относительными показаниями к контактной коррекции зрения можно считать гиперметропию и гиперметропическую анизометропию. Если минусовые очковые стекла уменьшают размер изображения на сетчатке, то плюсовые, наоборот, увеличивают, поэтому пациенты с гиперметропией хуже адаптируются к контактным линзам, которые, как известно, не изменяют размер изображения.
При астигматизме далеко не всегда удается достичь максимальной остроты зрения с помощью очковой коррекции. Контактные линзы удачно компенсируют корнеальные деформации. При использовании линз пациенты не предъявляют жалоб на астенопию. Торические МКЛ и газопроницаемые ЖКЛ дают четкое высококонтрастное изображение.
Контактные линзы применяют также для коррекции афакии.
При кератоконусе средняя острота зрения больных при использовании контактных линз примерно в 2 раза выше, чем при очковой коррекции. К тому же у больных, которые носят контактные линзы, отмечается устойчивое бинокулярное зрение. Для коррекции зрения в начальных стадиях кератоконуса применяют газопроницаемые ЖКЛ. При выраженной деформации роговицы подбор контактных линз затруднен, а если и удается это сделать, то их переносимость снижена. В этом случае показана кератопластика.
Косметические маскирующие контактные линзы с успехом применяют при врожденных и посттравматических поражениях глаз. В случае колобом радужки или аниридии контактные линзы с окрашенной периферической зоной и прозрачным зрачком не только дают косметический эффект, но также уменьшают светорассеяние на сетчатке, устраняют светобоязнь и повышают остроту зрения.
Для коррекции пресбиопии применяют ЖКЛ, но в последние годы появились бифокальные и мультифокальные МКЛ.
Контактную коррекцию используют в лечении амблиопии. С этой целью назначают косметические контактные линзы с закрашенной (непрозрачной) зрачковой зоной или линзы высокой оптической силы для выключения лучше видящего глаза. При этом создаются условия для подключения амблиопичного глаза к зрительной работе.
Контактные линзы могут быть применены с лечебными целями при различных заболеваниях роговицы. Как показывает практика, МКЛ, насыщенные лекарственными препаратами, весьма эффективны в лечении заболеваний и травм глаз (при буллезной кератопатии, незаживающих язвах роговицы, синдроме сухого глаза для поддержания влажности роговицы, для реабилитации пациентов после кератопластики и ожогов глаза).
Однако имеются объективные медицинские противопоказания к контактной коррекции. Прежде всего это воспалительные заболевания переднего отрезка глаза. Ношение контактных линз обусловливает ухудшение состояния больных с паразитарными заболеваниями глаза (особенно при распространенном клешевом блефарите — демодекозе). С особой осторожностью следует назначать контактные линзы пациентам с сухостью глаза. В этом случае лучше применять высокогидрофильные МКЛ (с содержанием влаги больше 55 %), а также использовать специальные увлажняющие капли при ношении линз.
Контактные линзы противопоказаны при непроходимости слезных путей и дакриоциститах.
При птеригиуме и пингвекуле подбор контактных линз затруднен из-за механических препятствий для их движения по роговице. В этих случаях рекомендуется предварительно выполнить хирургическое лечение.
Наконец, абсолютным общим противопоказанием к ношению контактных линз являются психические заболевания.
Основные принципы подбора контактных линз и их особенности. Основные критерии предпочтения ЖКЛ перед MKЛ — наличие выраженного астигматизма (боле 2,0 дптр), небольшая глазная щель, малый диаметр роговицы, непереносимость МКЛ. Следует подчеркнуть, что уход за ЖКЛ проще, они вызывают меньше осложнений, их можно использовать в течение более длительного периода времени.
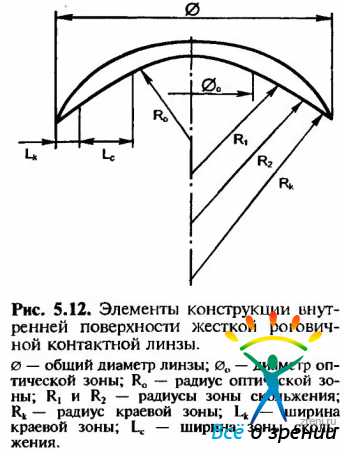
Для выбора оптимальных параметров роговичных ЖКЛ необходимо определить общий диаметр линзы, диаметр оптической зоны, оптическую силу линзы и форму ее Внутренней поверхности. При выборе общего диаметра ЖКЛ учитывают размеры глазной щели, положение и тонус век, степень выстояния глазного яблока, диаметр и форму роговицы. Общий диаметр ЖКЛ должен быть на 1,5—2 мм меньше горизонтального диаметра роговицы. Внутренняя поверхность роговичных ЖКЛ имеет три зоны: центральную, или оптическую, зону скольжения и краевую зону (рис. 5.12).
Диаметр оптической зоны линзы должен быть больше ширины зрачка, определяемой при рассеянном свете, настолько, чтобы смещение линзы при моргании не приводило к заметному сдвигу оптической зоны линзы за пределы зрачка. Зона скольжения должна максимально соответствовать форме роговицы в этом месте и предназначена для удержания ЖКЛ на роговице за счет сил капиллярного притяжения. Чем меньше будет давление линзы на роговицу в зоне скольжения, тем выше переносимость линз. Форму края линзы определяют эмпирически. Она должна обеспечивать образование мениска слезной жидкости и не вызывать у пациента неприятных ощущений. Для удержания линзы на глазу за счет капиллярных сил зазор между линзой и роговицей должен быть достаточно малым, близким по толщине естественной слезной пленке.
Оптическую силу контактной линзы определяют по результатам исследования клинической рефракции глаза: она равна сферическому компоненту рефракции + 1/2 величины цилиндрического компонента. Окончательно оптическую силу линзы устанавливают с помощью пробной линзы, оптическая сила которой наиболее близка к величине клинической рефракции. К пробной линзе приставляются разные очковые стекла из набора, чтобы получить максимальную остроту зрения. При коррекции миопии выбирают очковое стекло минимальной диоптрийной силы для получения наибольшей остроты зрения, а при коррекции гиперметропии и афакии — стекло максимальной диоптрийной силы.
Для вычисления рефракции контактной линзы к оптической силе пробной линзы прибавляют оптическую силу того очкового стекла, с которым у пациента наблюдалась максимальная острота зрения. Успех подбора контактных линз зависит от следующих факторов: соответствия внутренней поверхности линзы форме роговицы, центрации линзы и ее подвижности.
При подборе ЖКЛ стремятся к максимальному соответствию внутренней поверхности линзы форме роговицы с учетом сохранения определенной толщины слоя слезной жидкости между линзой и роговицей в различных зонах. Слезную жидкость подкрашивают 0,5 % раствором флюоресцеина и с помощью щелевой лампы в свете синего светофильтра оценивают распределение флюоресцеина под пробной линзой и определяют необходимость внесения изменений в конструкцию индивидуально изготавливаемой линзы.
Чрезвычайно важным является исследование чувствительности роговицы, состояния слезных органов, продукции слезной жидкости, времени разрыва слезной пленки. Затем определяют размер глазной щели, тургор век и диаметр зрачка.
После обычного офтальмологического исследования приступают к выбору формы линзы и ее оптической силы. С помощью офтальмометра определяют радиус кривизны роговицы в главных меридианах и решают вопрос о выборе типа линзы.
Под местной анестезией (0,5 % раствор дикаина) на глаз надевают ЖКЛ из пробного набора линз, оптическая сила которой и конструктивные параметры (общий диаметр, диаметр оптической зоны и форма внутренней поверхности) в наибольшей степени соответствуют параметрам корригируемого глаза. Оценивают положение линзы на глазу, ее подвижность, распределение флюоресцеина под линзой. Если конструкция выбранной из пробного набора линзы является оптимальной, изготавливают индивидуальную ЖКЛ.
Для окончательного подтверждения правильности подбора газопроницаемых ЖКЛ необходимо наблюдать за пациентом в течение 2—3 дней, ежедневно постепенно увеличивая время ношения линзы. В период адаптации возможна доработка линзы. По окончании испытательного периода изготовленную линзу выдают пациенту, проинструктировав его о правилах пользования и режиме ношения.
Сферические МКЛ благодаря своей эластичности эффективны только при отсутствии значительных изменений формы роговицы, поскольку в большей степени повторяют ее неправильную форму (например, при астигматизме свыше 2,0 дптр). Подбор МКЛ достаточно прост и основан на результатах офтальмометрии. Существуют специальные таблицы соответствия радиусов и рефракций роговицы, оптической силы очковых линз и МКЛ. Толщину МКЛ выбирают с учетом индивидуальных особенностей глаза. При умеренном астигматизме или сниженной продукции слезной жидкости назначают более толстые МКЛ (тонкие высокогидрофильные МКЛ быстрее обезвоживаются и не корригируют астигматизм). После первичного подбора МКЛ оценивают положение линзы на глазу, ее подвижность и субъективные ощущения пациента.
Правильность положения линзы можно проверить с помощью "теста смещения", когда линзу сдвигают по роговице на 1/3—1/2 ее диаметра: при хорошей посадке линза должна медленно возвращаться в центральное положение.
Рекомендуемая продолжительность ношения МКЛ на период адаптации: в первые 3 дня — по 1—2 ч в день, в последующие 3 дня — до 3 ч в день, со 2-й недели — в течение 4 дней по 4 ч в день, затем 3 дня по 5 ч в день, с 3-й недели ежедневно увеличивают время ношения МКЛ на 1 ч, доводя его до 12 ч в день.
Уход за контактными линзами. Уход за газопроницаемыми ЖКЛ относительно несложен. Их следует хранить в специальных контейнерах в водной среде. Поскольку многие линзы содержат силикон, для их обработки приходится применять специальные растворы, содержащие чистящие, дезинфицирующие и смазывающие вещества.
МКЛ, помимо дезинфекции, требуют специальных методов хранения и очистки от отложений. В настоящее время с этой целью используют перекисные системы и многофункциональные растворы.
Перекисные системы эффективны при очистке и дезинфекции линз, но необходимым условием их применения является нейтрализация действия перекиси. С этой целью используют раствор тиосульфата натрия.
Многофункциональные растворы решают сразу несколько задач: они очищают линзу от отложений, дезинфицируют и увлажняют ее, используются для хранения линзы. Современные многофункциональные растворы практически нетоксичны и не вызывают аллергии.
Общие принципы ухода за МКЛ примерно одинаковы: на ночь линзу помещают в контейнер с многофункциональным раствором, утром ее промывают, после чего она готова к использованию.
Проблем и неудобств, связанных с уходом за МКЛ, не возникает при использовании линз двух новых классов — однодневных и непрерывного (до 30 сут) ношения. Правда, и первые, и вторые весьма дороги, поэтому однодневные линзы часто назначают для периодического ношения (во время занятий спортом, командировок и т. п.). Линзы непрерывного ношения в неосложненных случаях действительно не требуют ухода. Добавим лишь, что это самый новый класс МКЛ и пока не накоплено достаточно клинических данных, которые бы подтверждали их полную безопасность.
Возможные осложнения при использовании контактных линз. Осложнения могут быть связаны с механическим повреждением роговицы, токсико-аллергическими реакциями, инфицированием. Основные причины развития осложнений — нарушение пациентом режима ношения линз и правил ухода за ними. Сами полимеры, из которых изготовлены линзы, нетоксичны и практически не вызывают аллергии. Аллергические реакции глаза при использовании контактных линз чаще вызываются компонентами, входящими в состав средств ухода за линзами. Недостаточно очищенная линза со следами белковых отложений также может стать источником токсико-аллергических осложнений.
Чаще других наблюдаются конъюнктивит, поверхностный кератит, стерильные инфильтраты в строме роговицы, точечные дефекты эпителия роговицы.
Большинство осложнений легко купируется. В некоторых случаях достаточно на время прекратить пользоваться линзами.
В случае длительного ношения линз возможны развитие изменений в заднем эпителии роговицы — клеточный полиморфизм, образование микрокист. При биомикроскопическом исследовании иногда выявляют неоваскуляризацию роговицы. Это свидетельствует о хронической гипоксии роговицы. В этих случаях следует рекомендовать пациенту временно отказаться от линз или использовать другой их тип.
Тяжелее последствия бактериальных и вирусных кератитов и кератоконъюнктивитов. Развитие тяжелых осложнений обычно связано с поздним обращением пациента к врачу.
↑ Хирургическая коррекция аметропий
Изменяя оптическую силу двух главных оптических элементов глаза — роговицы и хрусталика, можно формировать клиническую рефракцию глаза и корригировать таким образом близорукость, дальнозоркость, астигматизм.
Хирургическая коррекция аномалий рефракции глаза получила название "рефракционная хирургия".
В зависимости от локализации зоны оперативного вмешательства выделяют корнеальную, или роговичную, и хрусталиковую хирургию.
Роговица — наиболее доступная для воздействия биологическая линза в оптической системе глаза. При уменьшении или увеличении ее рефракции значительно изменяется рефракция глаза в целом. Кроме того, роговица — удобная для выполнения оперативного вмешательства структура глаза. Здоровая роговица не имеет сосудов, быстро эпителизируется, сохраняя прозрачность. Рефракционная хирургия роговицы не требует вскрытия глазного яблока и позволяет точно дозировать рефракционный эффект.
Первые рефракционные операции на прозрачной роговице провел колумбийский офтальмолог X. Барракер в 1949 г. В последние годы наблюдается стремительное увеличение количества выполняемых операций: ежегодно в мире проводят до 1,5 млн операций.
Цель операции при близорукости — "ослабить" слишком сильную преломляющую силу глаза, фокусирующего изображение перед сетчаткой. Этого достигают путем ослабления рефракции роговицы в центре с 40,0—43,0 до 32,0—40,0 дптр в зависимости от степени близорукости. Параметры операции (ее план) рассчитывают по специальным компьютерным программам. В компьютер вводят измеренные перед операцией анатомо-оптические параметры глаза и данные его рефракции. Эффективность рефракционной хирургии в значительной мере зависит от точности измерения анатомо-оптических параметров глаза, компьютерных расчетов плана операции и выполнения его хирургом, соблюдения всех требований рефракционной хирургии.
С целью коррекции близорукости применяют:
- переднюю радиальную кератотомию;
- миопический кератомилез;
- введение внутрироговичных колец и линз.
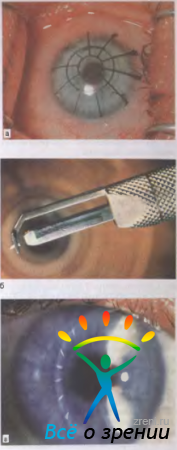
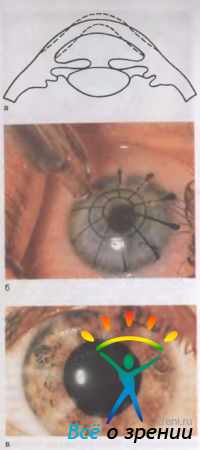
Переднюю радиальную кератотомию, разработанную С. Н. Федоровым в 1974 г., используют для коррекции близорукости 0,5—6,0 дптр. Техника операции состоит в нанесении непроникающих глубоких (на 90 % толщины) радиальных надрезов роговицы на периферии с помощью дозированного алмазного ножа (рис. 5.13).
Рис. 5.13. Передняя радиальная кератотомия. а — разметка линий для нанесения периферических радиальных надрезов роговицы при близорукости 5,0 дптр; б — алмазный нож с дозированной подачей (в микронах); в — через 1 год после операции: в световом срезе видны рубцы после глубокого просечения роговицы.
Ослабленная надрезами периферическая часть роговицы выбухает под действием внутриглазного давления, а центральный отдел уплощается (рис. 5.14).

Рис. 5.14. Уплощение вершины роговицы после проведения периферических радиальных надрезов.
Диаметр центральной оптической зоны роговицы, которая остается без надрезов (3,2—4 мм), количество надрезов (4—12) и их глубину выбирает хирург с помощью компьютерной программы в зависимости от параметров глаза и возраста пациента.
Для коррекции миопического астигматизма разработаны специальные операции, позволяющие уменьшить рефракцию роговицы до 4,0 дптр по меридиану, соответствующему оси астигматизма, с помощью дозированных надрезов, нанесенных перпендикулярно или параллельно сильно преломляющей оси, — тангенциальная (рис. 5.15)
Рис. 5.15. Тангенциальная кератотомия. а — обозначен сильно преломляющий меридиан, перпендикулярно к нему алмазным ножом проводят два тангенциальных надреза; б — уплошение роговицы (ослабление рефракции) в меридиане надрезов; в — состояние роговицы через 2 года после операции; острота зрения 1,0 без коррекции.
или продольная (рис. 5.16) кератотомия.
Рис. 5.16. Продольная кератотомия. а — нанесение продольных надрезов на периферии роговицы параллельно сильному меридиану; б — через полгода после операции.
Методика выполнения миопического кератомилеза, разработанная X. Барракером в 1964 г., в настоящее время значительно изменилась. Специальные микрокератомы позволяют сделать точный срез поверхностных слоев роговицы на глубину 130— 150 мк (при ее толщине 550 мк) и сформировать "крышечку". После выполнения второго, более глубокого, среза иссеченные внутренние слои удаляют, а "крышечку" укладывают на место. Толщиной удаленной стромы роговицы "дозируют" степень уплощения центра роговицы и эффект операции. Миопический кератомилез применяют при близорукости свыше 6,0 дптр.
В настоящее время механическое иссечение стромы роговицы заменено на испарение ее с помощью эксимерного лазера, и такая операция носит название "Лазик".
Введение в периферические слои роговицы пластиковых колец и внутрироговичных линз малоэффективно, поэтому этот метод не получил широкого распространения в клинической практике.
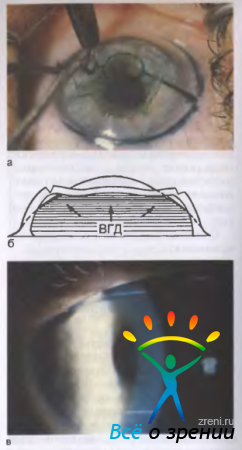
Цель роговичной рефракционной хирургии дальнозоркости — "усилить" слабый оптический аппарат глаза, фокусирующий изображение за сетчаткой. Для достижения этой цели производят разработанную в 1981 г. С. Н. Федоровым операцию — термокератокоагуляцию роговицы.
При дальнозоркости необходимо увеличить преломляющую силу роговицы с 40,0—43,0 до 42,0—50,0 дптр в зависимости от степени гиперметропии. Этого достигают путем воздействия на периферическую часть роговицы инфракрасной (тепловой) энергии, под действием которой коллаген стромы роговицы сжигается, кольцо периферической час-и роговицы сокращается, а центральная оптическая зона "выбухает", при этом рефракция роговицы усиливается (рис. 5.17).
Рис. 5.17. Термокератокоагуляция. а — после термокератокоагуляции изменяется радиус кривизны роговицы, увеличивается ее оптическая сила (пунктирные линии); б — термическое воздействие: наносят по три точки на периферических концах радиусов, центральная зона диаметром 7 мм остается свободной; в — следы термического воздействия через 6 мес после операции
Термическое воздействие осуществляют с помощью специальной тонкой иглы (электрода), которая автоматически выдвигается на заданную глубину и в момент укола роговицы нагревается до 700—1000 °С, поэтому сокращение ткани происходит по всей толщине роговицы. Количество уколов и схему их расположения рассчитывают по специальной компьютерной программе в зависимости от параметров глаза пациента. Операция позволяет исправить дальнозоркость от 0,75—5,0 дптр и дальнозоркий астигматизм (при воздействии на один из главных меридианов астигматического глаза) до 4,0 дптр.
В настоящее время благодаря применению твердотельного лазера тепловая энергия заменена на лазерную, в результате чего снизилась травматичность операции.
Хрусталиковая рефракционая хирургия включает несколько методов воздействия на рефракцию глаза:
- удаление прозрачного хрусталика — рефракционая ленсэктомия с введением искусственного хрусталика или без него;
- введение в глаз дополнительной отрицательной или положительной интраокулярной линзы.
Удаление прозрачного хрусталика с целью коррекции близорукости предложил Фукала еще в 1890 г., но она не получила распространения из-за тяжелых осложнений. В настоящее время благодаря применению современной микрохирургической техники риск развития осложнений снижен, но метод может быть использован при близорукости не выше 20,0 дптр.
С целью коррекции дальнозоркости высокой степени выполняют операцию замены прозрачного хрусталика на более сильную интраокулярную линзу в 30—48 дптр в зависимости от анатомических и оптических параметров глаза.
В настоящее время для коррекции аметропий высоких степеней используют методику введения в глаз дополнительной корригирующей линзы — "очки внутри глаза". Супер-тонкую эластичную линзу вводят в заднюю камеру глаза через минимальный разрез и помещают перед прозрачным хрусталиком, поэтому ее называют интраокулярной контактной линзой. Отрицательная интраокулярная линза позволяет корригировать близорукость до —20,0—25,0 дптр, положительная линза — дальнозоркость до +12,0—15,0 дптр.
Современные методы рефракционной хирургии глаза весьма эффективны, обеспечивают качественное стабильное зрение и с успехом заменяют очки и контактные линзы
↑ Эксимерлазерная коррекция аномалий рефракции
Под воздействием излучения эксимерного лазера из собственного вещества роговицы формируется линза заданной оптической силы.
S. Tiokel и соавт (1983) доказали возможность дозированного испарения роговицы с микронной точностью с помощью эксимерного лазера.
Приоритет в проведении эксимерлазерных операций с целью коррекции аномалий рефракции в России принадлежит офтальмологической школе академика Святослава Федорова (1984), а за рубежом — Т Seiler (Германия, 1985) и L’Esperance (США, 1987).
Лазерное излучение с длиной волны 193 нм разрывает межатомные и межмолекулярные связи в поверхностных слоях роговицы с точностью до десятых долей микрона. Клинически этот феномен проявляется в послойном испарении роговицы — фотоабляции (рис. 5.18).
Рис. 5.18. Высокоскоростная фотография фотоабляции роговицы.
Операции выполняют по индивидуальным программам, создаваемым на основе сложных математических расчетов. Построение и реализацию программы изменения рефракции роговицы осуществляют с помощью компьютера. Операция не оказывает негативного воздействия на другие структуры глаза — хрусталик, стекловидное тело, сетчатку.
В состав каждой офтальмологической эксимерлазерной установки входят эксимерный лазер (источник ультрафиолетового излучения), формирующая оптическая система, цель которой — преобразовать структуру лазерного пучка и доставить его на поверхность роговицы; управляющий компьютер, операционный микроскоп, кресло хирурга и операционный стол для пациента.
В зависимости от типа формирующей системы, определяющей возможности и особенности технологии испарения роговицы, все установки делят на
- гомогенные (диафрагмирующие и масочные),
- сканирующие,
- полусканирующие
- и пространственные.
В сканирующих системах поверхность роговицы обрабатывают лазерным пучком небольшого диаметра — технология "летающего пятна", причем луч движется по такой траектории, чтобы на поверхности роговицы сформировалась линза заданной оптической силы.
К лазерам пространственного типа относится система "Профиль” (рис. 5.19),
Рис. 5.19. Эксимерлазерная установка "Профиль-500".
разработанная С. Н. Федоровым. Основная идея пространственного распределения лазерной энергии в системе "Профиль-500" заключается в том, что излучение попадает на роговицу широким пучком с гауссовым, т. е. параболическим, профилем распределения лазерной энергии. Вследствие этого за одну и ту же единицу времени в местах, на которые воздействовала энергия большей плотности, ткани испаряются на большую глубину, а в местах, где плотность энергии меньше, — на меньшую.
Основными рефракционными эксимерлазерными операциями являются фоторефрактивная кератэктомия (ФРК) и лазерный интрастромальный кератомилез ("Лазик").
Показаниями к выполнению рефракционных эксимерлазерных операций являются в первую очередь непереносимость контактной и очковой коррекции, близорукость, гиперметропия и астигматизм различной степени выраженности, а также профессиональные и социальные потребности пациентов не моложе 18 лет.
Противопоказаниями к проведению ФРК служат глаукома, состояния сетчатки, предшествующие отслойке, или отслойка, хронические увеиты, опухоли глаз, кератоконус, снижение чувствительности роговицы, синдром "сухого глаза", диабетическая ретинопатия, эктопия зрачка, выраженный аллергический статус, аутоиммунная патология и коллагенозы, тяжелые соматические и психические заболевания. При наличии катаракты выполнение ФРК нецелесообразно, так как сразу после экстракции катаракты рефракцию глаза можно откорригировать с помощью искусственного хрусталика.
ФРК проводят амбулаторно под местной анестезией. Техника выполнения операции на зарубежных установках включает два этапа: удаление эпителия и испарение стромы роговицы. На первом этапе выполняют скарификацию эпителия в центральной зоне роговицы механическим, химическим или лазерным способом. Продолжительность этого этапа операции зависит от типа лазера и может колебаться от 20 с до нескольких минут, после чего осуществляют испарение стромы роговицы.
В течение 1-х суток могут отмечаться болевой синдром, слезотечение, светобоязнь. С 1-го дня после операции пациенту назначают инстилляции раствора антибиотика до полной эпителизации роговицы (48—72 ч). Затем проводят курс терапии кортикостероидами по схеме длительностью 1—2 мес. С целью профилактики стероидной гипертензии одновременно применяют ?-блокаторы 1—2 раза в день.
Описанная технология позволяет эффективно и безопасно корригировать близорукость до 6,0 дптр и астигматизм до 2,5—3,0 дптр. Технология выполнения ФРК с трансэпителиальным подходом (без предварительной скарификации эпителия) на отечественной установке "Профиль-500” позволяет одномоментно, без каких-либо дополнительных вмешательств корригировать близорукость до 16,0 дптр в сочетании со сложным миопическим астигматизмом до 5,0 дптр.
Больным с гиперметропией и гиперметропическим астигматизмом ФРК проводят реже, что объясняется необходимостью деэпителизации большой зоны роговицы и соответственно ее длительным заживлением (до 7—10 дней). При гиперметропии больше 4,0 дптр обычно выполняют операцию "Лазик".
Изменение рефракции зависит от толщины испаренной роговицы. Остаточная толщина роговицы в зоне истончения не должна быть меньше 250—300 мкм, чтобы не допустить послеоперационной деформации роговицы. Следовательно, предел возможностей метода определяется исходной толщиной роговицы.
К ранним послеоперационным осложнениям ФРК относят
- длительно (более 7 сут) не заживающую эрозию роговицы;
- послеоперационные кератиты (дистрофический, инфекционный);
- выраженную эпителиопатию, сопровождающуюся отеком и рецидивирующими эрозиями;
- грубые субэпителиальные помутнения в пределах всей зоны испарения роговицы.
Осложнения позднего послеоперационного периода включают субэпителиальные помутнения роговицы; гиперкоррекцию; миопизацию; неправильный астигматизм; синдром "сухого глаза”.
Формирование субэпителиальных помутнений обычно связано с большим объемом испарения роговицы при высоких степенях корригируемых аномалий рефракции. Как правило, благодаря проведению рассасывающей терапии удается добиться полного исчезновения или значительной регрессии помутнений. В случаях развития стойких необратимых помутнений роговицы может быть выполнена повторная ФРК.
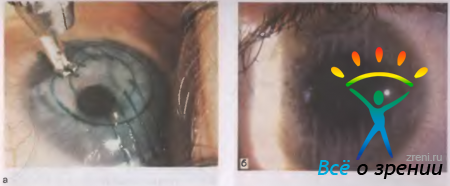
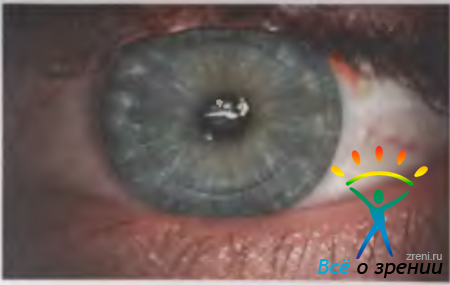
Операция "Лазик" представляет собой комбинацию хирургического и лазерного воздействия. Она состоит из трех этапов: формирование микрокератомом поверхностного роговичного лоскута (клапана) на ножке; испарение лазером глубоких слоев роговицы под лоскутом; укладывание клапана на прежнее место (рис. 5.20).
Рис. 5.20. Глаз пациента сразу после проведения операции "Лазик".
Слабовыраженные болевые ощущения ("соринка" в глазу) отмечаются, как правило, в первые 3—4 ч после операции. Слезотечение обычно прекращается через 1,5—2 ч. Медикаментозная терапия сводится к проведению инстилляций антибиотиков и стероидов в течение 14 дней после вмешательства.
В случаях коррекции миопии путем выполнения операции "Лазик" максимальный рефракционный эффект определяется анатомическими особенностями роговицы пациента. Так, учитывая, что толщина клапана, как правило, равна 150—160 мкм, а остаточная толщина роговицы в центре после лазерной аблации не должна быть меньше 250—270 мкм, максимально возможная коррекция близорукости при операции "Лазик" в среднем не превышает 15,0—17,0 дптр.
"Лазик" считается операцией с достаточно высоко предсказуемыми результатами при близорукости слабой и средней степени. Более чем в 80 % случаев послеоперационный рефракционный результат находится в пределах 0,5 дптр от запланированного. Острота зрения 1,0 отмечается в среднем у 50 % пациентов с миопией до 6,0 дптр, а острота зрения 0,5 и выше — у 90 %. Стабилизация рефракционного результата, как правило, наступает через 3 мес после операции "Лазик”. При высоких степенях близорукости (более 10,0 дптр) в 10 % случаев возникает необходимость в повторных операциях с целью докоррекции остаточной близорукости, которые обычно выполняют в сроки от 3 до 6 мес. При повторной операции роговичный клапан поднимают без проведения повторного среза микрокератомом.
При коррекции гиперметропии рефракционный результат в пределах 0,5 дптр от запланированного удается получить только у 60 % больных. Остроты зрения 1,0 удается достичь лишь у 35—37 % больных, острота зрения 0,5 и выше отмечается у 80 %. Достигнутый эффект у 75 % больных остается неизменным. Частота развития осложнений при выполнении операции "Лазик” колеблется в пределах от 1 до 5 %, причем наиболее часто осложнения возникают на этапе формирования клапана роговицы.
Совершенно очевидно, что технический прогресс в ближайшем будущем приведет к появлению и широкому клиническому использованию в медицине, в частности офтальмологии, лазеров нового поколения, которые позволят бесконтактно и без вскрытия глазного яблока проводить рефракционные операции. Лазерная энергия, сфокусированная в одной точке, может разрушать межмолекулярные связи и испарять ткань роговицы на заданной глубине. Так, использование фемтосекундных систем уже в настоящее время дает возможность корректировать форму роговицы, не нарушая ее поверхности.
Эксимерлазерная рефракционная хирургия — одно из наиболее динамично развивающихся высокотехнологичных направлений в офтальмологии.
----
Статья из книги: Глазные болезни | Копаева В.Г.





Комментариев 0