Местные анестетики

Описание
Фармакодинамика: местные анестетики устраняют болевую чувствительность в ограниченной зоне. Механизм действия местных анестетиков заключается в блокировке нервного проведения путем изменения генерации потенциала действия. Вытесняя ионы кальция из рецепторов, расположенных на внутренней поверхности клеточной мембраны, местные анестетики уменьшают ее проницаемость для ионов натрия, что сопровождается деполяризацией мембраны. Местные анестетики изменяют потенциал действия мембраны нервных клеток, не вызывая изменения потенциала покоя.Действие местных анестетиков на различные типы нервных волокон неодинаково. Мелкие нервные волокна, особенно немиелиновые, более чувствительны к действию местных анестетиков.
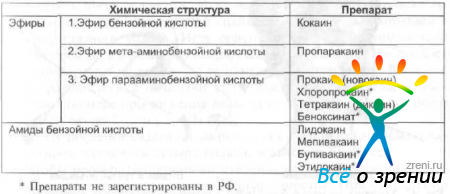
По химической структуре местные анестетики можно разделить на две группы (табл. 38):
Таблица 38. Классификация местных анестетиков
амиды (например, лидокаин), которые обладают быстрым местноанестезирующим эффектом, и эстеры (эфиры) (например, новокаин), эффект которых развивается более медленно. Аллергические реакции чаще развиваются при применении эстеров.
Фармакокинетика: анестетики могут присутствовать в растворе в ионизированном и неионизированном состоянии. Ионизация происходит при рКа между 8 и 9. Неионизированные вещества более быстро проходят через ткани (роговицу, нервную оболочку) и окапывают более быстрый эффект.
При инъекционном применении местных анестетиков происходит частичная системная реабсорбция препаратов.
При местном применении хорошо абсорбируется в тканях роговицы и конъюнктивы тетракаин, лидокаин, оксибукаин, пропаракаин.
Местноанестезирующее действие усиливается, а системная реабсорбция уменьшается при совместном применении с вазоконстрикторами (эпинефрин).
Амиды метаболизируются в печени и выводятся с мочой преимущественно в виде метаболитов. Эстеры метаболизируются в плазме крови.
Показания к применению: в офтальмологии местные анестетики используют для проведения проводниковой (акинезия), инфильтрационной и поверхностной анестезии.
Техника проведения акинезии.
Метод O'Brien (рис. 46)
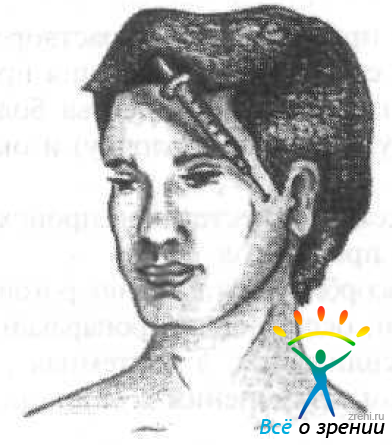
Рис. 46. Акинезия по методу O'Brien.
— проводниковая блокада лицевого нерва на уровне мыщелкового отростка нижней челюсти. Для того, чтобы определить место инъекции, хирург просит пациента открыть и закрыть рот, и в это время указательным пальцем нащупывает мыщелок нижней челюсти. Как правило, он расположен на расстоянии около 1 см от козелка ушной раковины. В этой области в направлении кондилоидного отростка на глубину около 1 см тонкой иглой вводят 2—3 мл жидкости.
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
Метод Van Lindt (рис. 47)
Рис. 47. Акинезия по методу Van Lindt.
— данный метод позволяет провести блокаду дистальных волокон лицевого нерва на уровне бокового края глазницы. Выполнение анестезии проводят в несколько этапов. Вначале с помощью тонкой иглы на расстоянии 1 см от наружного бокового края глазницы вводят 3—4 мл анестетика.
Затем иглу частично вынимают и вводят 2 мл анестетика по направлению к нижнему краю глазницы. Далее иглу вновь извлекают и вводят еще 2-3 мл на уровне верхнего края глазницы в области его медиальной трети.
Техника приведения парабульбарной анестезии.
Парабульбарная инъекция выполняется иглой длиной 3,5—4 см. Пациента просят посмотреть вверх и кнутри. Иглу вводят в точку, соответствующую границе латеральной и средней трети края века. Кончик иглы должен быть не острый. Срез иглы направлен в сторону глазного яблока. Иглу ориентируют в направлении зрительного нерва. При появлении сопротивления ходу иглы ее немедленно оттягивают. Введение раствора анестетика начинают сразу после введения иглы и продолжают по мере продвижения иглы на глубину около 1,5—2 см. Всего вводится около 3—4 мл анестетика.
Далее делают дополнительную инъекцию: подняв верхнее веко большим пальцем, просят больного посмотреть вниз, затем вводят 1-2 мл анестетика в верхний отрезок на глубину около 1,5 см. Сразу после инъекции на закрытые веки пациента несильно надавливают, используя четыре пальца, в течение 30—40 сек.
Чтобы проверить степень анестезии следует попросить больного посмотреть двумя глазами в разные стороны. При сохранении подвижности вводят дополнительное количество анестетика.
Техника проведения ретробульбарной анестезии.
Ретробульбарная инъекция выполняется иглой длиной 3,5—4 см с закругленным концом, чтобы не повредить ретробульбарные сосуды и не перфорировать стенку глазного яблока. Пациента просят посмотреть вверх и кнутри. Иглу вводят в кожу нижнего века на расстоянии 1,5 см от наружной спайки век. Срез иглы направлен в сторону глазного яблока. Иглу ориентируют вначале параллельно стенке орбиты, а затем косо кверху за глазное яблоко. При появлении сопротивления ходу иглы ее немедленно оттягивают. Введение раствора анестетика начинают сразу после введения иглы и продолжают по мере продвижения иглы на глубину около 3,5 см. Всего вводится около 5—6 мл анестетика.
Сразу после инъекции на закрытые веки пациента несильно надавливают, используя четыре пальца, в течение 30—40 сек.
Чтобы проверить степень анестезии следует попросить больного посмотреть двумя глазами в разные стороны. При сохранении подвижности вводят дополнительное количество анестетика — вторую инъекцию делают на расстоянии 1 см ог внутренней спайки век.
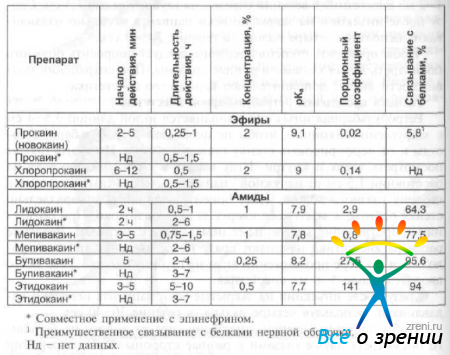
Скорость развития и продолжительность проводниковой и им фильтрационной анестезии зависит от химической структуры анестетика (табл. 39.)
Таблица 39. Особенности фармакодинамики и фармакокинетики местных анестетиков, использующихся для проведения проводниковой и инфильтрационной анестезии
Поверхностную анестезию используют при проведении диагностического обследования (тонометрия, гониоскопия, электроретинография и т.д.), в «малой» хирургии роговицы и конъюнктивы (удаление инородных тел, швов, новообразований, рефракционная хирургия роговицы и т.д.), в комплексной местной анестезии больных перед глазными операциями.
Противопоказания: повышенная чувствительность к компонентам препарата.
Побочные эффекты: при использовании местных анестетиков возможно развитие побочных эффектов местного характера, выражающихся в поражении эпителия роговицы (кератопатия или эрозии) и аллергических реакциях.
Побочные эффекты системного характера, обусловленные генерализованной стабилизацией мембран:
- Со стороны ССС — артериальная гипотензия, брадикардия, остановка сердца.
- Со стороны органов дыхания — угнетение дыхания.
- Со стороны ЦНС — шум в ушах, судороги, нарушение слуха, эйфория, дисфория.
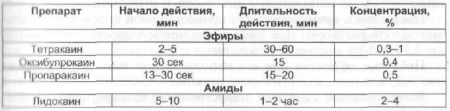
Способ применения и дозы: для проведения проводниковой и инфильтрационной анестезии используют 1—2 мл раствора. Техника проведения анестезии указана на рис. 46—47. При проведении поверхностной анестезии препарат закапывают перед проведением исследования или вмешательства. Время, через которое проводят исследование, зависит от используемого препарата (см. табл. 40).
Таблица 40. Особенности фармакодинамики местных анестетиков, использующихся для проведения поверхностной анестезии
При необходимости препарат может использоваться повторно.
Взаимодействие с другими лекарственными средствами: для пролонгирования эффекта и уменьшения системного неблагоприятного воздействия местные анестетики могут использоваться в комбинации с вазоконстрикторами.
Многие эфиры обладают антисульфаниламидным действием.
Наиболее часто используют такие местные анестетики, как новокаин, тетракаин, лидокаин, оксибупрокаин, пропаракаин.
Новокаин (Novocain) [МНН]
Фармакодинамика: менее активен, чем кокаин, имеет большую широту терапевтического действия. Анестезирующий эффект развивается медленно, однако, вследствие быстрого гидролиза, длительность анестезии небольшая (около 30 мин). Новокаин плохо проникает через неповрежденные слизистые оболочки, поэтому практически не используется для поверхностной анестезии.
Показания к применению: дли проводниковой анестезии используют 1—2% растворы. Для инфильтрационной анестезии применяют 0,25 и 0,5% растворы новокаина.
Побочные эффекты: при его использовании возможны понижение АД, коллапс, аллергические реакции.
Взаимодействие с другими лекарственными препаратами: оказывает антисульфаниламидное действие.
Препарат
- Новокаин (Россия) - 0,25% и 0,5% раствор в ампулах по 1; 2; 5; 10 и 20 мл. 1% и 2% раствор в ампулах по 1; 2; 5; 10 мл.
Тетракаин (Tetracaine) [МНН]
Фармакодинамика: мощное, длительно действующее местноанестезирующее средство, токсическое действие при всасывании в 10 раз больше, чем у новокаина. Анестезия развивается через 2-5 мин после закалывания и продолжается в течение 30 мин - 1 ч.
Показания к применению: препарат применяют для поверхностной анестезии при проведении амбулаторных хирургических вмешательств, удаления инородных тел, диагностических процедур (гониоскопия, тонометрия и т.д.).
Противопоказания: тетракаин не рекомендуется использовать при повышенной чувствительности, повреждении эпителия роговины.
Возможно развитие побочных эффектов: гиперемия слизистых оболочек, преходящее повышение внутриглазного давления у чувствительных больных, отек и десквамация эпителия роговицы, аллергические реакции.
Способ применения и дозы: препарат закапывают по 1 капле 1—2 раза. Исследование можно проводить спустя 5 мин. При хирургических амбулаторных вмешательствах дополнительные инстилляции проводят по необходимости.
Наиболее часто используются следующие препараты, содержащие тетракаин:
- Дикаин (Россия) — 0,25 и 0,5% глазные капли во флаконах по 5 и 10 мл;
- Леокаин (Россия) — 0,3% глазные капли во флаконах по 5 и 10 мл;
- Леокаин с метилцеллюлозой (Россия) — 0,3% глазные капли во флаконах по 5 и 10 мл;
- Глазные пленки, содержащие тетракаин.
Лидокаин (Lidocaine) [МНН]
Фармакодинамика: но сравнению с другими анестетиками обладает более выраженным и продолжительным действием. Лидокаин лучше переносится, чем тетракаин. Местноанестезирующее действие при поверхностной анестезии наступает через 5—10 мин после инстилляции и сохраняется в течение 1—2 ч. При проводниковой анестезии эффект наступает через 5—10 мин и сохраняется в течение 2-4 ч.
Показания к применению: препарат применяют для поверхностной, инфильтрационной и проводниковой анестезии.
Способ применения и дозы: при приведении диагностических процедур, небольших амбулаторных хирургических вмешательств для поверхностной анестезии применяют 2 и 4% раствор, который закапывают по 1 капле 1—3 раза с интервалом в 30—60 сек перед проведением обследования или вмешательства. При амбулаторных хирургических вмешательствах можно по необходимости инстиллировать дополнительно. Исследование проводят спустя 5—10 мин после закапывания препарата.
Для проводниковой и инфильтрационной анестезии используют 2% раствор лидокаина.
Препарат
- Лидокаина гидрохлорид раствор (Россия) — 2% и 4% глазные капли во флаконах по 5 мл и пластмассовых тюбик-капельницах по 1,5 мл; 1-2% раствор для инъекций в ампулах по 2 мл.
Оксибупрокаин (Oxybuprocainе) [МНН]
Фармакодинамика: оксибупрокаин (беноксината гидрохлорид) является эфиром парааминобензойной кислоты.
Оказывает меньшее раздражающее действие на конъюнктиву и роговицу по сравнению с тетракаином.
Показания к применению: препарат применяют для поверхностной анестезии при проведении диагностического обследования или кратковременных хирургических вмешательств на роговице и конъюнктиве.
Побочные эффекты: кратковременное ощущение покалывания, жжение и покраснение конъюнктивы.
Редко наблюдалась выраженная аллергическая реакция с поражением роговицы и развитием кератита.
Способ применения и дозы: для проведения диагностического обследования 1 каплю препарата закапывают в конъюнктивальный мешок 1—2 раза с интервалом 30—60 сек. Поверхностная анестезия конъюнктивы и роговины наступает через 30 сек и сохраняется 15 мин.
Длительную анестезию, необходимую при оперативном вмешательстве (до 1 ч), обеспечивает трехкратное закапывание с интервалом в 4—5 мин.
Препарат
- Инокаин (Inoсain) (фирма Promed Exports Pvt Ltd, Индия) -0,4% глазные капли во флаконах по 5 мл.
Пропаракаин (Prоparacain) [МНН]
Фармакодинамика: по химической структуре относится к эфирам. Местноанестезирующий эффект обычно развивается через 30 сек после инстилляции и сохраняется в течение 15—20 мин.
Показания к применению: препарат применяют для поверхностной анестезии при проведении диагностического обследования или кратковременных хирургических вмешательств на роговице и конъюнктиве.
Побочные эффекты: обычно препарат хорошо переносится пациентами. Редко и, как правило, сразу же после закапывания могут возникать тяжелые реакции, такие как эпителиальный кератит, эрозия роговицы, нитевидные инфильтраты роговицы, ирит.
Способ применения и дозы: для проведения диагностических процедур и кратковременных вмешательств пропаракаин закапывают по 1 капле однократно перед обследованием. Для более глубокой анестезии препарат закапывают по 1 капле каждые 5—10 мин, от 5 до 7 раз перед проведением вмешательства.
Препарат
- Алкаин (Alcain) (фирма Alcon-Couvreur, Бельгия) - 0,5% глазные капли во флаконах по 15 мл с дозатором DROP-TAINER.
----
Статья из книги: Офтальмофармакология. Руководство для врачей | Е.А. Егоров, Ю.С. Астахов, Т.В. Ставицкая



Комментариев 0