Хирургия повреждений вспомогательных органов глаза (Часть 3)

Содержание:
Описание
↑ Техника изготовления лакопротезов
При изготовлении лакопротезов нами учитывались данные, полученные в эксперименте на модели работы лакопротеза.
Все три полимерных материала; полиэтилен, полихлорвинил и сивилен — обладают сходными свойствами для продвижения по ним жидкости. Однако они различны по качеству. Полиэтилен не эластичен и плохо формуется. Полихлорвинил более эластичен и лучше формуется, но он имеет беловатый цвет, что не выгодно в косметическом отношении. Этот недостаток полихлорвинила устранялся нами частично путем окраски полихлорвиниловых лакопротезов в розоватый цвет. Окраска производилась с помощью 0,2 % спиртового раствора «органического красного» красителя.
Наилучшими качествами для лакопротеза обладает сивилен. Он бесцветен и прозрачен, что делает его незаметным в слезном озере. Кроме того, он эластичнее полихлорвинила и хорошо формуется.
Сивилен создан в ОНПО «Пластполимер». Это сополимер этилена с венилацетатом. Содержание венилацетатных групп — от 5 % до 20 %. Показатель текучести раствора (ПТР) — 2 г/10 мин. Сивилен предложен как материал для упаковочной тары, в том числе и для пищевых продуктов. Он не токсичен, однако в медицине ранее не применялся.
Лакопротезы из полихлорвиниловой трубки имели наружный диаметр 2,5 мм, а внутренний просвет в 2 мм. Эксперименты на модели показали, что внутренний диаметр лакопротеза можно уменьшить до 1,5 мм при условии создания достаточно широкого нижнего раструба чтобы снять запирательное действие капиллярного напряжения н? выходе жидкости из лакопротеза. Лакопротезы из сивилена имели наружный диаметр 1,9 мм и внутренний просвет 1,5 мм.
Для изготовления лакопротезов использовались нагретые металлические зонды. Причем лакопротез из полихлорвиниловой трубки готовился после нагревания зонда на спиртовке, а для изготовления лакопротеза из сивилена достаточно было нагреть зонд в горячей воде. После придания концу лакопротеза на зонде определенной формы протез быстро погружался в холодную воду.
Важную роль играла форма металлических зондов. Для создания верхнего раструба использовался металлический зонд диаметром в 4 мм, конец его заточен в виде конуса под углом в 45°.
Для изготовления нижнего раструба применялся остроугольный металлический зонд, который создавал постепенное воронкообразное расширение лакопротеза от средней его части.
Концы металлических зондов должны быть гладко отшлифованы, ибо от этого зависит гладкость внутренней поверхности концов лакопротеза. Если эта поверхность не гладкая, то на ней могут задерживаться комочки слизи, и лакопротез будет легко засоряться.
Ширина верхнего раструба в протезах из полихлорвинила колебалась от 2,5 до 4,5 мм, а ширина нижнего раструба — от 2,2 до 3,5 мм.
В протезах из сивилена ширина верхнего раструба колебалась от 2,5 до 4 мм, а нижнего— от 2,5 до 3 мм.
Для случаев с неправильным (осложненным) положением лакопротеза изготавливались протезы из полихлорвиниловой или сивиленовой трубки в виде катушки с воронкообразными раструбами на обоих концах.
Временный лакопротез изготавливался из полихлорвиниловой или сивиленовой трубки длиной около 50 мм. Он имел один воронкообразный раструб на верхнем конце шириной 4—4,5 мм. На расстоянии 17—20 мм от верхнего конца в стенке трубки ножницами делалось отверстие 1 х 1,5 мм, что улучшало функционирование временного лакопротеза (отток слезы по нему) благодаря действию носовой аспирации. Без этого дополнительного отверстия временный протез быстро засорялся слизью.
↑ Техника операции лакориностомии с последующим лакопротезированием.Первоначальная техника операции лакориностомии и лакопротезирования
Анестезия 2% раствором новокаина. Ватный банничек с 3% раствором кокаина или с 2% раствором дикаина вставлялся в соответствующую половину носа Разрез кожи до кости, как при операции дакриоцисториностомии. Начинался разрез на 2—3 мм выше внутренней спайки и продолжался вдоль переднего слезного гребешка до перехода его в нижний край глазницы. Кожа и мягкие ткани расширялись ранорасширителями.
Отсепаровывалась надкостница. Производилась ревизия слезного мешка и устья слезных канальцев. Удалялась рубцовая ткань. Надкостница отслаивалась распатором до кости в области разреза. С помощью фрезы Дуаэна и кусачек Цителли делалось костное окно несколько меньшее, чем при операции дакриоцисториностомии. В нижней трети костного окна в слизистой носа делалось отверстие или производился разрез слизистой носа ножом Грефе. Удалялось слезное мясцо. Узким ножом производился разрез мягких тканей из слезного озера к риностоме.
В созданное соустье вводился временный слезный протез, который через 2 недели заменялся на постоянный. В некоторых случаях сразу устанавливался постоянный протез. Угол наклона лакопротеза по отношению к горизонтали 25-30°.
Наблюдения за больными после операции лакориностомии позволили установить важный факт. Почти у всех больных в отдаленные сроки происходит более или менее заметное уменьшение угла наклона лакопротеза.
Лакопротез, вводимый взамен старого лакопротеза, как правило, был несколько короче первоначального. Причем чем позже происходила замена лакопротеза, тем большая разница имелась в длине протеза. У ряда пациентов протезы располагались почти горизонтально, и при замене приходилось применять короткие лакопротезы длиной 8-10 мм с конусовидными раструбами на обоих концах (лакопротезы в виде катушки).
Это позволило нам сделать заключение о том, что при рубцевании риностомы протез, точнее, его нижний конец, смещается кверху. Это заключение полностью совпадает с данными М. Ю. Султанова (1978). Он доказал, что костное окно после операции дакриоцисториностомии смещается кверху и в отдаленные сроки сохраняется лишь небольшое окошечко в верхней половине риностомы.
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
Нами была поставлена цель: отработать такую технику операции лакориностомии, чтобы лакопротез располагался более вертикально (на 50—60° по отношению к горизонтальной плоскости) и чтобы это положение лакопротез а было устойчивым. Целесообразность более вертикального положения лакопротеза основывается на наших экспериментах. На специальном небольшом стенде слезный протез в более вертикальном положении лучше функционирует из-за более высокого гидростатического давления жидкости в нем. Кроме того, чем ниже нижний конец лакопротеза находится в полости носа, тем сильнее участвует носовая аспирация в отведении по нему слезы.
↑ Усовершенствованная техника операции лакориностомии
Операция выполнялась нами в два этапа. Первый этап операции — лакориностомия с установкой временного протеза.
Анестезия 2 % раствором новокаина с добавлением адреналина (0,3 мл 0,1 % раствора адреналина на 8 мл новокаина). Анестезия из двух уколов: один выше медиальной связки, второй — ниже медиальной связки; последний доходит до надкостницы спинки носа.
В полость носа, в соответствующую ее половину, водится ватный банничек, смоченный 2% раствором дикаина с 0,1% раствором адреналина. Разрез кожи как при щадящей технике операции дакриоцисториностомии по М. Ю. Султанову, но ниже на 2-3 мм внутренней связки. Смещение разреза книзу вызвано стремлением придать лакопротезу более вертикальное положение. Разрез вдоль переднего слезного гребешка до кости.
Распатором отсепаровывается надкостница. Для большей устойчивости лакопротеза костное окно (риностома) уменьшено до 8 мм в диаметре за счет использования фрезы соответствующего размера. Оно располагается на уровне нижней трети переднего слезного гребешка. Если слезное мясцо сохранено, то нижняя половина его иссекается. В нижней трети костного окна делается разрез слизистой носа ножом Грефе или создается небольшое отверстие около 3 мм в диаметре. Иглой намечается ход из слезного озера к нижнему краю костного окна. По ходу иглы вводится специально сделанный нами изогнутый зажим с острым концом.
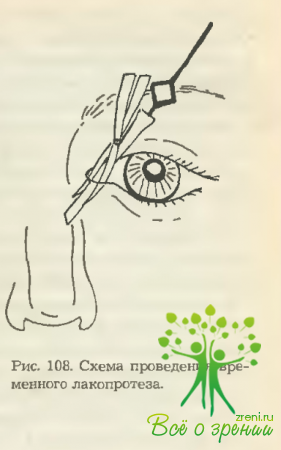
В просвет подготовленного временного лакопротеза вводится цилиндрический зонд, и временный лакопротез продвигается между двумя расширенными браншами зажима (рис. 108).
Зажим, а затем и цилиндрический зонд извлекаются, а временный лакопротез остается в подготовленном для него ложе.
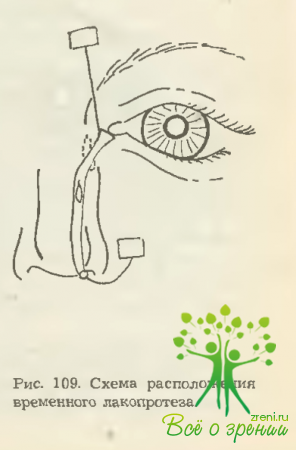
При этом верхний раструб лакопротеза располагается в слезном озере, а нижний — у выхода из полости носа. Швы на кожу. Концы временного лакопротеза прошиваются шелковыми нитями или супрамидом (№ 4—5), нити приклеиваются липким пластырем — верхняя в области над переносьем, нижняя — на коже щеки. За счет подтягивания нитей временному лакопротезу придается более вертикальное положение. Кроме того, нити удерживают лакопротез в определенной позиции. Потягивая за нити, можно корригировать положение временного лакопротеза (рис. 109).
На 5-7-й день после операции больного можно выписать на амбулаторное лечение.
Через 2-3 недели после первого этапа операции проводится второй— установка постоянного лакопротеза.
Второй этап операции— замена временного лакопротеза на постоянный. Операция в большинстве случаев проводится в амбулаторных условиях в перевязочной. В глаз закапывается 0,25 % раствор дикаина, а в полость носа вводится ватный банничек, смоченный 2% раствором дикаина.
В просвет временного лакопротеза вводится отрезок капроновой лески (леска-проводник) до выхода из полости носа. Срезается верхний расширенный конец протеза, временный протез извлекается через нос, а леска-проводник остается на месте. Затем берется второй проводник— отрезок полихлорвиниловой или сивиленовой трубки длиной около 50 мм с расширенным коническим верхним концом (до 3 мм) и уменьшенным в диаметре (до 1,5 мм) нижним концом.
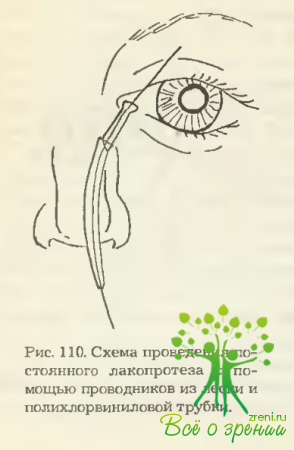
Этот проводник-трубка надевается на конец проводника-лески. В верхний конец проводника-трубки вводится нижний конец постоянного сивиленового слезного протеза, и оба проводника (леска-проводник и надетая на леску трубка-проводник) подтягиваются до момента прохождения нижнего конца постоянного протеза через риностому. Это ощущается по прохождению препятствия. После этого, удерживая на месте леску-проводник, извлекают вдоль нее из носа трубку-проводник (рис. 110).
Убеждаются в правильном положении слезного протеза и лишь после этого удаляют леску-проводник. На рис. 111 представлена схема правильного положения постоянного лакопротеза.
Проверяется функционирование лакопротеза: закапываются глазные капли (0,25 % раствор левомицетина). Капли должны быстро уходить из слезного озера по лакопротезу без дополнительного носового дыхания (приблизительно капля за 1 секунду).
Производится осмотр полости носа с помощью налобного рефлектора и носового зеркала. Нижний конец слезного протеза должен выступать в полость носа на 1—1,5 мм.
При необходимости производится повторная замена лакопротеза. В постоянный протез вновь вводится леска-проводник. В этом случае важно, чтобы конец лески-проводника заканчивался гладким шарикообразным утолщением. Это достигается путем оплавливания конца лески на спиртовке. Гладкий конец лески-проводника свободно проходит в полость носа и выходит из нее наружу. Вновь на леску-провод- ник надевается трубка-проводник и повторяются все действия, изложенные выше.
Без применения описанной техники замены лакопротеза очень трудно ввести в носовой ход лакопротез с достаточно широким раструбом на конце.
Можно воспользоваться и старой, более простой, техникой замены лакопротеза: вводить лакопротез с помощью цилиндрического зонда. Лакопротез надевается на цилиндрический зонд, зонд вводится в лакориностому, и по зонду лакопротез вводится в риностому. Но при такой технике можно ввести лакопротез только с незначительным нижним раструбом, что ухудшает функционирование лакопротеза и делает его положение неустойчивым (он легко смещается в сторону глаза и может выскочить).
↑ Техника операции лакориностомии с лакопротезированием при наличии у больного риностомы
Если у больного ранее уже произведена операция с образованием риностомы (например, дакриоцисториностомия или каналикулориностомия), то техника операции лакориностомии упрощается.
Анестезия как при операции дакриоцисториностомии. Удаляется нижняя половина слезного мясца, если оно сохранилось. Инъекционную иглу вводят из слезного озера по направлению к риностоме. Проколом находят дефект кости (просвет риностомы). По ходу иглы вводят описанный ранее острый зажим. Зажим раскрывается, и между его браншами проводится временный лакопротез. Протез прошивается у верхнего и нижнего концов. Нити приклеиваются липким пластырем в области переносья и щеки. Через неделю можно заменить временный лакопротез на постоянный.
Однако, если положение лакопротеза получается близким к горизонтали и он не функционирует, то целесообразно произвести операцию с созданием новой риностомы в нужном месте.
↑ Ближайшие и отдаленные результаты лакориностомии. Причины несостоятельности лакопротезирования и способы их устранения
Для оценки результатов операции лакориностомии нами были изучены ближайшие и отдаленные исходы операций у 97 больных (100 глаз), оперированных в клинике глазных болезней ВМедА за последние 14 лет. У 3 больных операции произведены на обоих глазах. Из анализа были исключены несколько больных, результаты операций у которых не удалось проследить.
Ближайшие и отдаленные результаты у 32 больных удалось проследить благодаря нашему участию в операции (в качестве хирурга или ассистента) и последующему наблюдению за этими больными в ближайшие дни после операции и в различные отдаленные сроки.
38 человек (оперированных не нами) были осмотрены амбулаторно в различные сроки после операции. Они обрщались в клинику по поводу различных послеоперационных осложнений или приходили в порядке диспансерного наблюдения. На больных этих групп заполнялась карта.
Результаты операций у 27 человек (иногородних) были оценены по полученным от них картам. Распределение больных по отдаленным срокам наблюдения представлено в табл. 29.
Как видно из табл. 29, подавляющее большинство больных (68 случаев) прослежены от 3 до 14 лет.
Для оценки функциональных результатов операции нами использовались цветная слезно-носовая проба с флюоресцеином или закапывание любых глазных капель с контролем за скоростью их исчезновения из слезного озера по лакопротезу.
Результаты операции считались хорошими (полный эффект), если закапываемый в слезное озеро флюоресцеин или другие капли быстро и самостоятельно уходили по лакопротезу в полость носа. Результат операции оценивался как удовлетворительный (частичный эффект), если флюоресцеин уходил из слезного озера при легком втягивании носом или при усиленной носовой аспирации. Третью группу составляли больные, у которых слезоотведение не было восстановлено (отсутствие эффекта). В ближайшие сроки после операции слезоотведение было восстановлено у всех 97 больных (на 100 глазах). Исходы лакопротезирования в отдаленные сроки представлены в табл. 30.
Как видно из табл. 30, полный эффект получен в 84 % случаев, частичный— в 12%. Причем больные, у которых слезоотведение осуществлялось благодаря дополнительной легкой или усиленной носовой аспирации, считали, что операция принесла им облегчение, так как они быстро удаляли скопившуюся слезу благодаря втягиванию носом Им не было необходимости прибегать к помощи рук и носового платка, слеза не скатывалась через край век.
Следовательно, положительный результат операции (эффект) получен в 96 % наблюдений. Лишь у 4 % случаев не был получен эффект от операции. Эти наблюдения относятся к иногородним больным, приглашенным в клинику на повторное оперативное лечение, но воздержавшихся от операции по тем или иным причинам.
Однако следует отметить, что такой высокий эффект от операции лакориностомии (96 %) достигнут благодаря систематическому диспансерному наблюдению за больными после операций и своевременному устранению тех или иных возникающих осложнений. В 51 % случаев у пациентов в различные сроки после операции была произведена замена лакопротеза из-за прекращения или ухудшения его функционирования до развития возможного нарушения функционирования лакопротеза.
Причины замены лакопротеза представлены в табл. 31.
Самой ранней (по выявлению) причиной плохого функционирования протеза являлось несоответствие размеров верхнего раструба лакопротеза (6 случаев). В 4 наблюдениях верхний раструб оказался слишком мал по размеру и начал погружаться вглубь тканей. В 2 случаях верхний раструб был велик и при максимальном взгляде кнутри касался роговой оболочки.
Несоответствие размеров верхнего раструба лакопротеза выявлялось обычно в ближайшее время (через 2~3 недели) после операции. Для устранения этого осложнения изготавливался протез такой же длины, но с более широким или более узким (на 1—0,5 мм) верхним раструбом. Замена лакопротеза производилась амбулаторно (в перевязочных).
В конъюнктивальный мешок закапывался 0,25 % раствор дикаина, в полость носа помещался ватный банничек, смоченный 2 % раствором дикаина. По ходу слезного протеза вводился проводник — капроновая леска с оплавленным гладким концом. Проводник-леска выводился через полость носа наружу. На нижний конец лески-проводника надевалась полихлорвиниловая или сивиленовая трубка-проводник.
Удерживая (пальцами левой руки) одновременно нижние концы лески и трубки и потягивая верхний конец лески (пальцами правой руки), осторожно извлекают (выталкивают) лакопротез из лакориностомического туннеля. Если требуется замерить, какой длины должен быть лакопротез, то до извлечения лакопротеза необходимо сравнять нижние концы проводников— лески и трубки, а на леске у вершины лакопротеза сделать отметку путем пережатия концом «москита».
Для определения необходимой длины лакопротеза нужно протянуть часть лески вниз, чтобы появилась отметка на леске от «москита». Далее сравнять нижние концы лески и трубки. Оставшаяся часть лески, от верхнего конца трубки до отметки на леске, укажет необходимую длину лакопротеза.
Для введения нового лакопротеза рекомендуется на верхний конец проводника-лески надеть проводник— сивиленовую или полихлорвиниловую трубку.
Затем на леску надевается новый лакопротез. Нижний конец лакопротеза вставляется в расширенный верхний конец проводника-трубки. Далее плавно подтягивают нижний конец лески вниз. В это же время большим анатомическим пинцетом или «москитом» удерживают верхний конец лески у самого верхнего раструба лакопротеза. Лакопротез вставляется в лакориностомический туннель. Проводник-трубка осторожным покручиванием освобождается от протеза и извлекается из носа. Затем извлекается проводник-леска.
Наиболее частой причиной нарушения функционирования лакопротеза являлась его избыточная длина (14 случаев). Это возникало постепенно в различные сроки после операции (от 3 месяцев до 3 лет).
Избыточная длина слезного протеза проявляется приближением или прижатием нижнего конца слезного протеза к перегородке носа и незначительным или значительным выстоянием верхнего раструба над слезным озером и смещением его в сторону глазного яблока. Это состояние ухудшало или прекращало функционирование слезного протеза.
Основной причиной данного состояния является укорочение длины лакориностомического туннеля из-за смещения костного окна риностомы кверху. Лакопротез оказывался слишком длинным для данного короткого лакориностомического туннеля. Эта причина нарушения функционирования лакопротеза легко обнаруживалась нами при исследовании полости носа. Вторым признаком этого состояния является уменьшение угла наклона лакопротеза, так как нижний конец лакопротеза смещается в сторону верхнего носового хода.
В 5 случаях протезы располагались почти горизонтально (угол наклона был равен 5—10°). Следует отметить, что такое резкое изменение угла наклона лакопротеза мы наблюдали у лиц, которые оперировались в 1970—1975 гг., когда делалось очень большое костное окно, как при операции дакриоцисториностомии (2г 1 см). Эти 5 случаев резкого отклонения лакопротеза были нами названы «осложненное» положение лакопротеза. Трудность (осложненность) данного состояния заключалась в том, что больному нельзя было применить обычный слезный протез.
Лакориностомический туннель открывался в верхний носовой ход. Длина туннеля равнялась 8~10 мм. Лакопротез обычной формы упирался нижним концом в носовую перегородку, не удерживался, смещался в сторону глазного яблока и не функционировал. Для устранения данного осложнения нами был предложен лакопротез в виде катушки (1983). Лакопротез имел длину 8-10 мм, а оба конца его имели короткие конусовидные раструбы. Техника введения лакопротеза в виде катушки такая же, как и техника замены обычного лакопротеза, т. е. необходимо воспользоваться проводниками (леской и трубкой). В этих 5 случаях лакопротезы функционировали лишь при дополнительной носовой аспирации.
В остальных 9 случаях (из 14) лакопротезы были заменены на несколько более короткие протезы обычной формы.
В 3 случаях произошло смещение лакопротеза вверх и за ращение риностомы. В 2 случаях больные обратились рано, когда заращение костного окна было легко устранимо с помощью цилиндрического зонда, введенного по ходу слезного протока. Вслед за зондом была использована леска-проводник, и с их помощью проведены слезные протезы обычной формы. Эти манипуляции делались в амбулаторных условиях с применением капельной и инфильтрационной анестезии.
В третьем случае потребовалась госпитализация больного. После капельной и инфильтрационной анестезии протез был удален и на его место с помощью нашего инструмента (острого «москита») введен временный протез, который через неделю замещен на постоянный.
Частой причиной ухудшения или прекращения функционирования лакопротеза является смещение лакопротеза вниз (в сторону носа). В 6 случаях пациенты обратились к нам рано, когда верхний раструб лакопротеза еще был виден в слезном озере, а в 3 случаях верхний раструб лакопротеза погрузился в ткани, и верхнее отверстие лакориностомического туннеля было заращено.
Для устранения этого осложнения предлагается следующая техника вмешательства. В случае сохранения лакориностомического туннеля операцию можно делать амбулаторно. Анестезия: 0,25% раствор дикаина закапывается в конъюнктивальный мешок, в полость носа вводится ватный банничек с 2 % раствором дикаина, небольшое количество новокаина вводится по ходу лакориностомического туннеля. Через верхнее отверстие лакориностомического туннеля вводится леска-проводник и выводится через нос наружу.
На верхний конец лески-проводника надевается полихлорвиниловая трубка. Леска и трубка на верхнем конце зажимаются «москитом» или крепко удерживаются пальцами. Потягивая за нижний конец лески, смещают лакопротез книзу и извлекают его. Если мягкие ткани мешают продвижению лакопротеза, то приходится слегка расширить верхнее отверстие лакориностомического туннеля с помощью остроконечного скальпеля. Вместо удаленного лакопротеза ставится постоянный лакопротез с более широким раструбом.
Однако если производился разрез верхней части лакориностомического туннеля, то целесообразно ввести временный лакопротез, который через неделю можно заменить на постоянный.
В случае, если произошло полное заращение верхнего отдела лакориностомы и смещение лакопротеза в нос, то целесообразно больного госпитализировать для удаления лакопротеза и повторного лакопротезирования.
↑ Техника вмешательства при смещении лакопротеза в нос и заращении верхнего конца лакориностомического туннеля
Анестезия: 0,25 % раствор дикаина в конъюнктивальный мешок, 2 % раствор дикаина на ватном банничке в нос, 1 % раствор новокаина инфильтрационно по ходу лакориностомы.
Протез извлекается через нос с помощью тонкого зажима «москит». Следовательно, офтальмохирург, производящий операцию лакориностомии, должен владеть техникой осмотра полости носа с помощью носового зеркала и налобного рефрактора. Последние два инструмента должны быть всегда в операционной во время операции лакориностомии.
После удаления лакопротеза по ходу бывшего лакориностомического туннеля вводится игла для внутривенных инъекций и находится костное окно. По ходу иглы проводится описанный выше инструмент для введения временного лакопротеза (остро заточенный изогнутый «москит»), бранши его разводятся, между браншами вводится на цилиндрическом зонде временный лакопротез, который фиксируется по описанной ранее технике у верхнего и нижнего концов протез неделю временный лакопротез заменяется на постоянный
В случае, если смещенный в полость носа лакопротез трудно захватить в этой полости, а верхнее отверстие лакориностомического туннеля заросло, то целесообразно (после инфильтрационной анестезии) произвести ревизию мягких тканей в области залегания верхнего раструба лакопротеза, сделать небольшие надрезы тканей в этой зоне, а после обнаружения верхнего раструба захватить его крепким зажимом- «москитом» и извлечь.
При смещении верхнего раструба лакопротеза кнаружи (это состояние наблюдалось в 2 случаях) раструб давит на глазное яблоко и вызывает болевые ощущения, хотя слезоотведение по протезу сохраняется. В этих случаях произведено исправление положения верхнего конца лакориностомического туннеля.
Анестезия: дикаин в каплях в конъюнктивальную полость и в нос на ватном банничке, инъекция 1 % раствора новокаина в область слезного озера. По протезу вводится капроновая леска-проводник. Снизу на леску надевается полихлорвиниловая трубка, с помощью которой лакопротез выталкивается из ла-кориностомического туннеля и удаляется. По леске вводится силиконовая трубка с наружным диаметром 2 мм. Трубка подклеивается на коже лба и около крыла носа липким пластырем.
Через 1—2 недели верхнее отверстие лакориностомы смещается кнутри в нужное место. Необходимо ежедневно следить за положением этого отверстия, так как из-за натяжения верхнего конца силиконовой трубки отверстие может сместиться чрезмерно кнутри. Это возможно при длительном (более 2 недель) держании силиконовой трубки и при сильном ее натяжении.
В случае выпадения слезного протеза и полного заращения лакориностомы необходимо госпитализировать больного. Убедиться в действительном отсутствии лакопротеза (осмотр носа и ревизия верхнего конца). Далее произвести повторную операцию лакориностомии с введением сначала временного лакопротеза (без разреза кожи, с помощью иглы и инструмента для введения временного лакопротеза), который через 1—2 недели заменяется на постоянный протез.
При закупорке слезного протеза необходимо промыть его с помощью шприца и широкой канюли. Это может делать любой офтальмолог поликлиники. В 4 случаях из-за частых закупорок лакопротезов мы их заменили. Это были лакопротезы из полихлорвиниловых трубок, стенки которых были пропитаны солями после длительного пребывания их в тканях. Эти протезы были заменены на протезы из сивиленовых трубок.
При разрастании грануляций в слезном озере вокруг верхнего раструба лакопротеза (это имело место в 5 случаях) производилось удаление лакопротеза, срезание и прижигание грануляций, а затем вводился новый лакопротез с более широким верхним раструбом, который прижимал грануляции.
Больным назначалось закапывание капель левомицетина с борной кислотой и кортикостероидов.
Следует подчеркнуть, что грануляции обычно появлялись в случаях, когда во время операции риностомический туннель делался ножом. При использовании специального инструмента для введения временного лакопротеза (острого изогнутого «москита») они практически перестали появляться (один случай с небольшим количеством грануляций на 30 операций).
В 3 случаях полихлорвиниловые протезы были заменены на сивиленовые из-за аллергического конъюнктивита.
Конъюнктивиты у всех этих больных прекратились.
Из приведенных описаний причин несостоятельности операции ла- копротезирования видно, что все они легко устранимы благодаря разработанным нами предложениям. Разработанная техника операции лакориностомии позволяет добиться почти 100% успеха операции, однако при условии систематического диспансерного наблюдения за оперированными лицами и своевременного устранения возникающих осложнений.






Комментариев 0