Внутричерепные нервы и иннервация глаза │ Часть 1

Содержание:
Описание
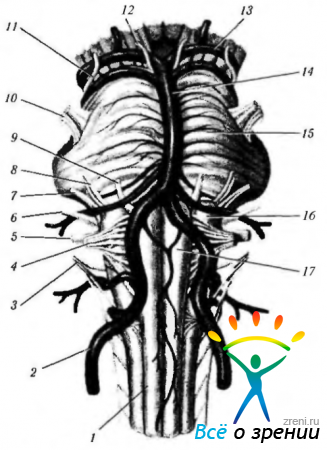
В этом разделе описаны ядра и ход внутричерепных нервов, имеющих наибольшее значение в иннервации глаза, его придаточного аппарата и глазницы. Лишь знание точного расположения ядер черепно-мозговых нервов, хода нервных волокон в мозге, полости черепа и глазнице позволяет определить локализацию патологического очага. Необходимы эти знания и для правильного проведения анестезии соответствующих областей, а также акинезии мышц.Выходят черепно-мозговые нервы из стволовой части головного мозга и шейной части спинного мозга (рис. 4.3.1).
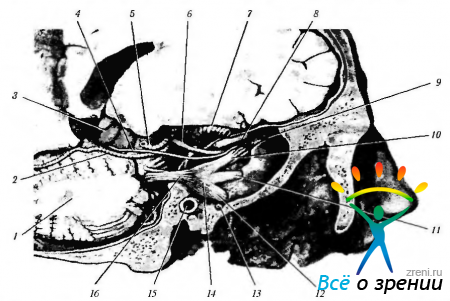
Рис. 4.3.1. Стволовая часть мозга. Место выхода черепно-мозговых нервов: 1 — спинной мозг; 2 — позвоночная артерия; 3 - добавочный нерв; 4 — подъязычный нерв; 5 — блуждающий нерв; 6 — языкоглоточный нерв; 7 - преддверно-улитковый нерв; 8 — лицевой нерв; 9 — отводящий нерв; 10—тройничный нерв; 11 — блоковый нерв; 12 — глазодвигательный нерв; 13 — задняя мозговая артерия; 14 — базилярная артерия; 15 - мост; 16 — олива; 17 — продолговатый мозг (пирамида)
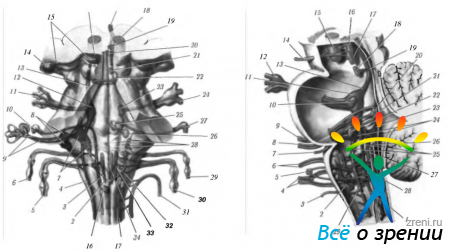
В стволовой части мозга располагаются и ядра нервов (рис. 4.3.2).
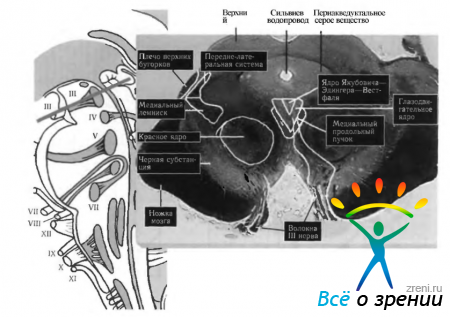
Рис. 4.3.2. Ядра черепно-мозговых нервов (по Netter, 1997): а — вид спереди (1- - тонкое ядро; 2— дорзальное ядро блуждающего нерва; 3 — ядро одиночного тракта; 4 — спинномозговое ядро тройничного нерва и спинномозговой тракт; 5 — блуждающий нерв; 6 — языкоглоточный нерв; 7 — вестибулярное ядро; 8—ядро улиткового нерва (вентральное и дорзальное); 9 - преддверно-улитковыи нерв; 10- лицевой нерв; 11 - тройничный ганыий и нерв; 12— чувствительное ядро тройничного нерва; 13 — среднемозговое ядро тройничного нерва; 14 — наружное коленчатое тело; 15 — волокна зрительного тракта; 16 — верхние бугорки четверохолмия; 17 — глазодвигательный нерв; 18—красное ядро; 19—ядро глазодвигательного нерва; 20—добавочное ядро глазодвигательного нерва (ядро Якубовича—Эдингера—Вестфаля); 21 — ядро блокового нерва; 22 — блоковый нерв; 23 — двигательное ядро тройничного нерва; 24 — тройничный нерв и ганглий; 25 — ядро отводящего нерва; 26 — ядро лицевого нерва; 27 — коленчатый ганглий лицевого нерва; 28 — ростральное (верхнее) и каудальное (нижнее) слюноотделительные ядра; 29 языкоглоточный нерв; 30 — блуждающий нерв; 31 — добавочный нерв; 32 — двойное ядро; 33 — дорзальное ядро блуждающего нерва; 34 — ядро подъязычного нерва; 35 — спинномозговое ядро добавочного нерва; б—вид сбоку (1—спинномозговой тракт и спинномозговое ядро тройничного нерва; 2 — олива; 3 — добавочный нерв; 4 — блуждающий нерв; 5 — подъязычный нерв; б — языкоглоточный нерв; 7 — отводящий нерв; 8 — преддверно-улитковый нерв; 9 — лицевой нерв; 10 — двигательное ядро тройничного нерва; 11— чувствительное ядро тройничного нерва; 12—тройничный нерв и ганглий; 13—среднемозговое ядро тройничного нерва; 14 — глазодвигательный нерв; 15 — красное ядро; 16—добавочное глазодвигательное ядро (ядро Якубовича- -Эдингера Вестфаля); 17 ядро глазодвигательного нерва; 18 — ядро блокового нерва; 19 — факт отводящего нерва; 20 — ядро отводящего нерва; 21 — внутреннее колено лицевого нерва; 22 — ядро лицевого нерва; 23 — вестибулярные ядра; 24 — вентральное и дорзальное уликовые ядра; 25 — ростральное (верхнее) и каудальное (нижнее) слюноотделительные ядра; 26 — ядро одиночного тракта; 27 — дорзальное ядро блуждающего нерва; 28 — ядро подъязычного нерва; 29 — двойное ядро, спинномозговое ядро добавочного нерва
В зависимости от последовательности выхода нервов их обозначают I, II, III, IV, V, VI, VII, VIII, IX, X, XI и XII парами. Эта анатомическая классификация не полностью отражает особенности происхождения и функции нервов. По этой причине существует и морфофункциональная классификация, учитывающая также и особенности их происхождения. В соответствии с ней черепно-мозговые нервы распределяются на:
- Соматические двигательные нервы. Эти нервы иннервируют структуры головы, развившиеся из головных миотомов. Соответствуют они передним двигательным корешкам спинного мозга.
К «чистым» соматическим двигательным нервам относят блоковый (IV), отводящий (VI) и подъязычный нервы (XII). Глазодвигательный нерв (III) также относится к ним, но он содержит и парасимпатические волокна. - Висцеральные (вешанные) нервы. Эти нервы обеспечивают иннервацию структур головы, развившихся из жаберных дуг. При этом выявляется определенная закономерность в распределении участков иннервации этими нервами. Так, тройничный нерв (V) иннервирует производные первой (нижнечелюстной) жаберной дуги, лицевой нерв (VII) — второй дуги, языкоглоточный (IX) — третьей дуги, блуждающий (X) — четвертой дуги. Образуются эти нервы в результате объединения различных по функциям нервных волокон, соответствующих передним и задним корешкам спинного мозга. По этой причине смешанные нервы обладают многими ядрами, располагающимися на различных уровнях ствола головного мозга, а также шейного отдела спинного мозга.
В смешанных нервах различают следующие типы волокон:- общие тактильные афференты (соматически-чувствительные), идущие от различных структур головы;
- эфферентные волокна, направляющиеся к мышцам, развившимся из жаберных дуг (брахиомоторные волокна);
- висцеральные эфферентные (висцерально-двигательные) волокна (парасимпатические), направляющиеся к гладким мышцам, сердечной мышце и железам;
- висцеральные афферентные (висцеральные чувствительные) волокна, обеспечивающие вкусовую чувствительность.
Необходимо отметить, что основная масса волокон смешанных нервов относится к соматически-чувствительным, идущим от органов, воспринимающих физические раздражения (тактильная, температурная и другие виды чувствительности). - общие тактильные афференты (соматически-чувствительные), идущие от различных структур головы;
- Специальные чувствительные нервы. К ним относятся обонятельный (I), зрительный (II) и преддверно-улитковый (статоакустический) (IX) нервы. В процессе развития нервной системы эти нервы исходят из нервной плакоды и существенно отличаются от остальных как по своему происхождению, так и по структурной организации и функции.
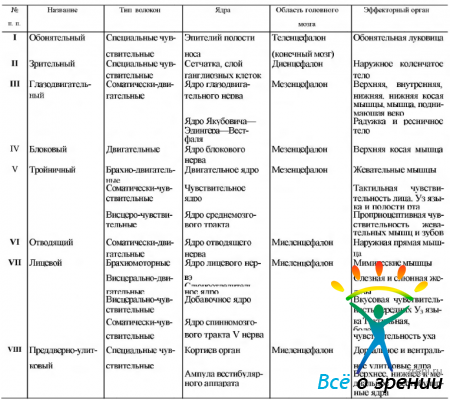
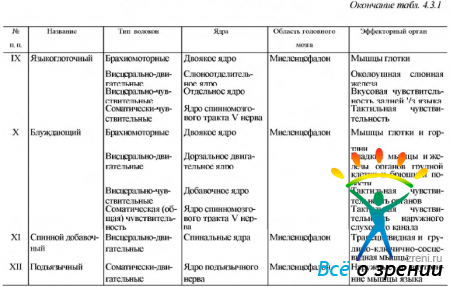
Исходя из задач настоящей работы, мы не будем подробно останавливаться в этом разделе на всех черепных нервах. Опишем лишь нервы, имеющие наибольшее значение в иннервации глазного яблока и окружающих его структур. Тем не менее мы считаем целесообразным привести сводную таблицу, характеризующую все черепно-мозговые нервы (табл. 4.3.1),
Таблица 4.3.1. Сводная таблица черепно-мозговых нервов
что поможет читателю в усвоении приведенного ниже материала.
↑ Обонятельный нерв
Обонятельный нерв (I внутричерепной нерв; п. olfactorius) начинается от рецепторов, расположенных в слизистой носа. Немиелинизированные волокна, начинающиеся в рецепторах (filia olfactoria), выходят из полости носа через решетчатую пластинку решетчатой кости и входят с вентральной стороны в утолщение мозга, называемое обонятельным утолщением (bulbiis olfactorius). Здесь они оканчиваются в обонятельных клубочках (glomeruli olfactorii). В обонятельном утолщении располагаются вторые нейроны. Аксоны нейронов обонятельного утолщения идут в составе обонятельного тракта к нейронам серого вещества лобной доли несколько кнаружи прямой извилины (gims rectus). В области прямой извилины развиваются менингиомы, приводящие к возникновению ряда глазных симптомов, сопровождающихся потерей обоняния.
↑ Зрительный нерв и зрительный путь
Строение зрительного нерва (II черепно-мозговой нерв; n. opticus) и зрительного пути (tractus opticum) приведено в предыдущем разделе.
↑ Глазодвигательный нерв
Несмотря на то, что глазодвигательный нерв (III черепно-мозговой нерв; n. oculomotorius) содержит небольшое количество волокон, он иннервирует все наружные мышцы глаза, за исключением верхней косой и наружной прямой мышц. Он также обеспечивает холинэргическую иннервацию мышцы, суживающей зрачок, и ресничной мышцы.
Внутричерепной и внутриглазничный ход глазодвигательного нерва необходимо помнить врачу-, в первую очередь, для правильной дифференциальной диагностики заболеваний глазодвигательного аппарата.
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
Ядра нерва и их связи. Каждое ядро глазодвигательного нерва представляет собой небольшое скопление мультиполярных нейронов в ростральной части среднего мозга (mesencephalon). Это скопление клеток простирается на расстояние до 10 мм на дне сильвиевого водопровода. Сверху ядра приближаются ко дну третьего желудочка, а снизу они заканчиваются на уровне верхних бугорков четверохолмия. Дорзомедиально к каждому глазодвигательному ядру прилежит переакведуктальное серое вещество (скопление нейронов, расположенных вблизи сильвиевого водопровода). Вентролатерально проходит медиальный продольный пучок. Снизу или каудально ядро глазодвигательного нерва постепенно переходит в ядро блокового нерва. В свою очередь, медиальный продольный пучок лежит выше красного ядра, черной субстанции и ножки мозга (рис. 4.3.2, 4.3.3).
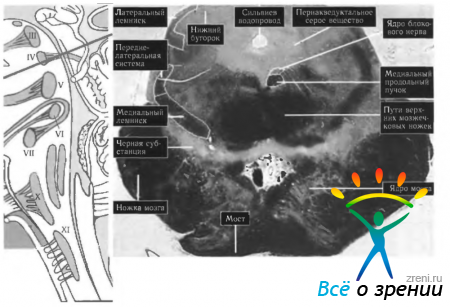
Рис. 4.3.3. Локализация комплекса ядер глазодвигательного нерва в стволовой части мозга: слева представлена схема расположения ядер и хода нервов на продольном срезе стволовой части мозга (обозначены римскими цифрами). В центре показан поперечный гистологический срез стволовой части мозга на уровне расположения ядер глазодвигательного нерва)
Локализация ядер, иннервирующих отдельные мышцы в пределах комплекса глазодвигательных ядер у человека, точно не известна. Определенную ясность в этот вопрос внесли экспериментальные исследования, проведенные на обезьянах. Наиболее полно расположение ядер описано Warwick.
В соответствии с современной классификацией ядра глазодвигательного нерва могут быть разделены на три главных компонента:
- Большая клеточная масса, расположенная с двух сторон срединной линии в виде буквы Y. Эти скопления нейронов формируют правое и левое латеральные ядра. В свою очередь эти ядра делятся в ростральной своей части на дорзальные и вентральные части. Ядра нижних, внутренних прямых мышц, а также нижних косых мышц занимают более латеральные части ядра, и их волокна не перекрещиваются. Волокна верхней прямой мышцы перекрещиваются и занимают более медиальную область этого ядра.
- Каудальное центральное ядро располагается по срединной линии и содержит двигательные клетки, иннервирующие леватор верх него века.
- Медиальные автономные (висцеральные) ядра включают двусторонние колонки мелких двигательных нейронов, соединяющихся по срединной линии. Называются эти ядра по имени описавших их исследователей (ядра Якубовича—Эдингера—Вестфаля). Эти ядра так же включают клетки, которые ранее назывались «ядро конвергенции Перлиа». В настоящее время их причастность к конвергенции отвергнута.
Медиальные висцеральные ядра образуют скопление нейронов в виде перевернутой греческой буквы psi, основание которых направлено рострально и дорзально. Это ядро участвует в процессах аккомодации. Никакой определенной организации волокон пупилломоторных нейронов не выявлено. Это может быть связано с тем, что этих волокон небольшое количество (3% проходят через ресничный ганглий). Остальные волокна иннервируют ресничное тело.
Ход волокон в ЦНС. Пучок волокон глазодвигательного нерва по мере своего хода делает латерально выпуклую петлю. При этом он проходит через медиальный продольный пучок, покрышку среднего мозга, красное ядро, медиальный край черной субстанции (substantia nigra) и появляется в борозде глазодвигательного нерва на медиальной поверхности основания ножек мозга (рис. 4.3.1; 4.3.3).
Строение нерва. Глазодвигательный нерв содержит приблизительно 24 000 волокон, большинство которых относится к двигательным волокнам. Они довольно большого диаметра. Имеются также и многочисленные тонкие волокна. Некоторые из этих волокон афферентные (проприорецептивные), а некоторые направляются к ресничному ганглию и относятся к парасимпатическим волокнам.
Обширная и спорная литература накопилась относительно функциональной принадлежности волокон глазодвигательного нерва различного диаметра. Часть тонких волокон ряд авторов относит к проприоцептивным волокнам. В то же время Bortolami et al. и Manni et al. утверждают, что некоторые волокна, расположенные по периферии глазодвигательного нерва, принадлежат нейронам тройничного ганглия. Sunderland, Hughes установили, что суживающие зрачок нервные волокна имеет толщину 3—5 мкм. Сконцентрированы они на поверхности нерва на участке прохождения нервом пещеристой пазухи. Именно по этой причине симпатические волокна повреждаются в первую очередь при развитии патологических процессов в области пещеристой пазухи.
Нервные волокна глазодвигательного нерва выходят в виде 10—15 корешков между медиальной частью ножки мозга и кортикоспинальными волокнами. Затем они проникают в пространство между ножками мозга. Нерв покрывается паутинной оболочкой на расстоянии 15—20 мм от места своего возникновения, а твердой мозговой оболочкой спустя еще 5 мм (рис. 4.3.3, 4.3.5, 4.3.6).
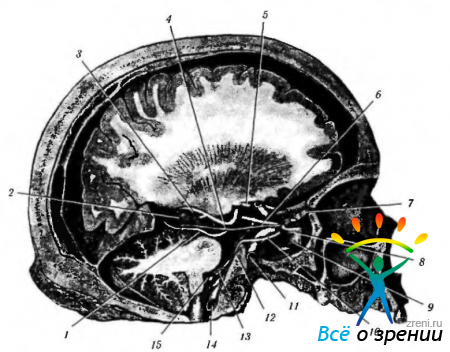
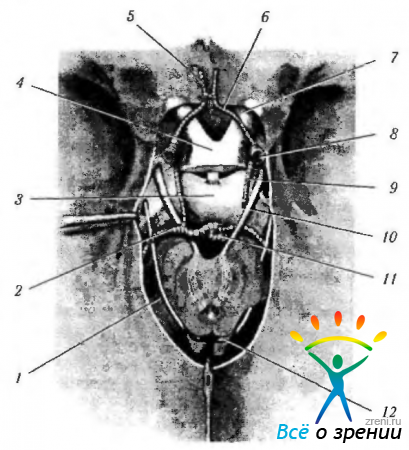
Рис. 4.3.5. Взаимоотношение между костными каналами, нервами и сосудами в области основания черепа (по Zide, Jelks. Surgical Anatomy of the Orbit. — New York: Raven Press, 1985): 1 — передний клиновидный отросток; 2 — задний клиновидный отросток; 3 — турецкое седло; 4 — зрительные отверстия; 5 - каротидный канал; 6 — верхнеглазничная щель; 7 — круглое отверстие; 8 — овальное отверстие; 9 — передняя черепная ямка; 10- обонятельный нерв; 11—зрительный нерв; 12 — глазодвигательный нерв; 13 — блоковый нерв; 14 — тройничный нерв; 15 — гассеров (тройничный) ганглий; 16 — глазной нерв; 17 — верхнечелюстной нерв; 18 — нижнечелюстной нерв; 19 — отводящий нерв; 20 — базилярная артерия; 21 — задняя мозговая артерия; 22 — задняя соединительная артерия; 23 — средняя мозговая артерия; 24 — передняя соединительная артерия; 25 — глазничная артерия; 26 — внутренняя сонная артерия
Рис. 4.3.6. Внутричерепной ход глазодвигательного и отводящего нервов и их отношение к окружающим структурам (по Wolff, 1951): 1 — верхняя артерия мозга; 2 — нижний бугорок четверохолмия; 3— задняя артерия мозга; 4 — блоковый нерв; 5 — зрительный тракт; 6 — глазодвигательный нерв: 7 — верхнеглазничная щель; 8—первая ветвь тройничного нерва; 9—вторая ветвь тройничного нерва: 10—отводящий нерв; 11—внутренняя сонная артерия; 12—верхущка каменистой части височной кости; 13— передняя нижняя артерия мозжечка; 14 — позвоночная артерия; 15 — олива
Маленький латеральный корешок может появляться на смежной вентральной поверхности ножки. Наиболее нижние корешки располагаются около верхней границы моста и окончания базилярной артерии.
Задняя мозговая артерия изгибается вокруг наиболее высоко расположенных корешков и часто посылает к ним ветви (рис. 4.3.5). Верхняя мозговая артерия, проходящая по верхней границе моста, лежит ниже глазодвигательного нерва.
Ход нерва и отношение его к окружающим структурам. В задней черепно-мозговой ямке нерв, окруженный мягкой мозговой оболочкой и цереброспинальной жидкостью, спускается кпереди в cisterna interpeduncularis. Это пространство ограничено спереди зрительными трактами и зрительным перекрестом, а сзади ножками мозга. В основании его располагается сосцевидное тело, серый бугор, воронка гипофиза и гипофиз с артериальным кругом под ним. Поражение глазодвигательного нерва в этой области чаще связано с развитием аневризм, возникающих в месте отделения задней соединительной артерии от внутренней сонной артерии.
Отделяясь от артерии, нерв принимает форму нервного ствола округлой формы и направляется кверху и медиально по направлению края намета мозжечка (tentorium cerebelli), блокового нерва и задней соединительной артерии. Затем глазодвигательный нерв смещается кнаружи и книзу вдоль зрительного тракта. Приблизительно на расстоянии 1 см от заднего отростка клиновидной кости нерв прободает твердую мозговую оболочку.
В средней черепно-мозговой ямке ствол глазодвигательного нерва располагается латеральней и позади заднего клиновидного отростка, выше мозжечка, сбоку гипофизарной ямки и выше пещеристой пазухи (рис. 4.3.5, 4.3.6, 4.3.10).
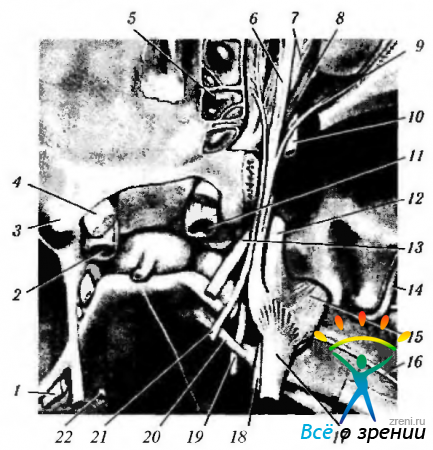
Рис. 4.3.10. Распределение черепно-мозговых нервов в средней черепной ямке (по Wolff, 1951): 1 — тройничный нерв; 2 - внутренняя сонная артерия; 3—передний клиновидный отросток; 4 — зрительный нерв; 5 — клетки решетчатой кости; 6 — лобный нерв; 7 — леватор верхнего века; 8 — верхняя прямая мышца; 9 — слезный нерв; 10 — глазная вена; 11—внутренняя сонная артерия; 12 -вторая ветвь тройничного нерва; 13 — глазодвигательный нерв; 14 — средняя мененгиальная артерия; 15 — третья ветвь тройничного нерва; 16 — большой верхний каменистый нерв; 17 — тройничный нерв (чувствительный); 18 — тройничный нерв (двигательный); 19 — отводящий нерв; 20 — петроклиновидная связка (связка Грубера); 21 — блоковый нерв; 22 — отводящий нерв
Он прободает паутинную оболочку между передними и задними отростками клиновидной кости и затем поступает в твердую мозговую оболочку вблизи передней части мозжечка, пересекая крышу пещеристой пазухи и достигая ее боковой стенки. В этом месте снизу и латеральней от глазодвигательного нерва лежат блоковый нерв, первая и вторая ветви тройничного нерва, а снизу и медиально — отводящий нерв и внутренняя сонная артерия (рис. 4.3.14).
Рис. 4.3.14. Отношение черепно-мозговых нервов к структурам мозга и передней черепной ямке (по Wolff, 1951): 1 — мозжечок; 2 — верхняя мозжечковая артерия; 3— верхние и нижние бугорки четверохолмия; 4— блоковый нерв: 5 — задняя мозговая артерия: 6—глазодвигательный нерв; 7 — средняя мозговая артерия: 8 — передний клиновидный отросток: 9—верхняя глазничная щель; 10 - глазная ветвь тройничного нерва; 11 — вторая ветвь тройничного нерва (верхнечелюстной нерв); 12 — третья ветвь тройничного нерва (нижнечелюстной нерв); 13 — средняя менингиальная артерия; 14 — тройничный ганглий; 15 — внутренняя сонная артерия; 16 — тройничный нерв
На латеральной стенке глазодвигательный нерв контактирует с глазной ветвью тройничного нерва и симпатическим сплетением внутренней сонной артерии. Затем глазодвигательный нерв поступает в верхнеглазничную щель. Здесь ход нерва пересекается блоковым нервом, который располагается сверху и медиальней.
В верхней глазничной щели две ветви глазодвигательного нерва проходят в глазницу в пределах сухожильного кольца между головками наружной прямой мышцы. В этой области также проходят носо-ресничный и отводящий нервы. Блоковый, лобный и слезный нервы пересекают широкую часть верхнеглазничной щели выше сухожилия.
После прохождения циннова кольца нерв делится на две ветви — верхнюю (ramus superior) и нижнюю (ramus inferior).
В глазнице верхняя ветвь отклоняется медиально над зрительным нервом и позади носоресничного нерва и иннервирует верхнюю прямую мышцу (т. rectus superior) в месте перехода ее средней части в заднюю. Ветвь нерва, направляющаяся к леватору верхнего века (т. levator palpebrae), проходит через верхнюю прямую мышцу.
Нижняя ветвь больше, чем верхняя. Она сразу же разделяется на ветви, идущие к внутренней прямой, нижней прямой и нижней косой мышцам (т. rectus medialis et т. rectus inferior, m. obliqus inferior). Причем ветвь, направляющаяся к внутренней прямой мышце, проходит под зрительным нервом. Нервы проникают в паренхиму внутренней и нижней прямых мышц. Место проникновения нерва располагается на границе, проходящей между средней и задней третями длины мышцы.
К нижней косой мышце ветвь п. oculomotorius проходит по дну глазницы, располагаясь снаружи нижней и наружной прямых мышц. Затем нервный ствол проходит по верхней поверхности нижней косой мышцы в виде двух или трех ветвей. Он также отдает веточку ресничному ганглию.
Именно по нервному стволу, иннервирующему нижнюю косую мышцу, в глазницу проникают парасимпатические волокна. Концентрируются эти волокна по периферии нервного ствола. После прохождения ресничного ганглия парасимпатические волокна формируют короткие ресничные нервы, направляющиеся к склере и сосудистой оболочке. Иннервируют они сфинктер радужной оболочки и ресничную мышцу. Поверхностное расположение этих волокон делает их наиболее уязвимыми при давлении на нерв. По этой причине наиболее ранним клиническим признаком сдавления нерва является изменение реакции зрачка.
Существуют различные варианты прохождения нерва как в полости черепа, так и в глазнице. В пещеристой пазухе довольно часто выявляется связь между тремя двигательными нервами. Так, верхняя ветвь глазодвигательного нерва иногда соединяется с носо-ресничным нервом. Таким образом, носо-ресничный нерв участвует в частичной иннервации верхней косой и даже наружной прямой мышц. Подобный тип иннервации встречается только при отсутствии отводящего нерва.
Нередко ветвь глазодвигательного нерва, направляющаяся к ресничному ганглию, настолько короткая, что ганглии лежит непосредственно на нерве, идущем к нижней косой мышце.
Глазодвигательный нерв кровоснабжается мелкими сосудами, отходящими от сосудистых стволов, которые проходят недалеко от него. При этом артерии отдают веточки, спускающиеся и поднимающиеся по ходу нерва. Сосуды более мелкого калибра в эпиневрии образуют многочисленные анастомозы. Затем они проникают в периневрий и также анастомозируют между собой. Их конечные артериолы проникают в слой нервных волокон и формируют мощные капиллярные сплетения по всей длине нерва.
Кровоснабжение блокового и отводящего нервов происходит подобным же образом. Тромбоз, или эмболия, подводящих сосудов может привести к параличу или парезу наружных мышц глаза.
Нарушение функции нерва. При параличе глазодвигательного нерва развивается ряд симптомов, часть которых мы приведем сейчас, а более подробно остановимся в следующих разделах книги.
При одностороннем поражении глазодвигательного нерва развиваются:
- Птоз со стороны поражения в результате паралича леватора верхнего века.
- Отклонение глаза кнаружи и его опущение со стороны поражения.
- При направлении взгляда книзу и кнутри развивается инторсия (действие верхней косой мышцы).
- Частично расширен зрачок, который при этом не реагирует на свет.
- Снижена способность к аккомодации (признаки, связанные с поражением волокон симпатической нервной системы).
Выявляется и ряд синдромных поражений, причиной возникновения которых является одновременное поражение глазодвигательного нерва и других структур мозга. К таковым относится синдром Вебера (Weber), складывающийся из паралича глазодвигательного нерва на стороне поражения, паралича мышц лица и гемиплегии с противоположной стороны. Синдром развивается при поражении среднего мозга с повреждением волокон лицевого нерва перед их перекрестом. Синдром Бенедикта (Benedikt) напоминает синдром Вебера (Weber), но при нем дополнительно возникает тремор в результате повреждения красного ядра.
Патологическому воздействию глазодвигательный нерв наиболее часто подвергается при прохождении его в пещеристой пазухе. Именно в этой области причиной повреждения нерва являются развитие каротидно-кавернозной фистулы, аневризмы (задней мозговой, верхней мозжечковой, базилярной артерий, задней соединительной и внутренней сонной артерий), опухоли, воспалительные процессы (herpes zoster, синдром Толоса—Ханта; Tolosa—Hant). Нередко в подобных случаях поражение глазодвигательного нерва сопровождается поражением и других черепно-мозговых нервов и, в первую очередь, тройничного нерва. При диабете иногда возникает инфаркт нерва. В результате этого появляются признаки паралича глазодвигательного нерва, различные нарушения реакции зрачка на свет, боли в области глазницы. Наиболее частыми причинами повреждения внутриглазничной части глазодвигательного нерва являются травма, воспалительные и опухолевые процессы. Глазодвигательный и блоковый нервы могут быть повреждены и при давлении на них гипофиза.
↑ Блоковый нерв
Блоковый нерв (IV черепно-мозговой нерв: n. trochlearis) относится к двигательным нервам и иннервирует только верхнюю косую мышцу. Этот нерв состоит из небольшого количества волокон (3400), но длина его наибольшая среди всех черепно-мозговых нервов (85 мм).
Ядра и связи. Два ядра блокового нерва лежат в покрышке среднего мозга. При этом они расположены вентролатеральней сильвиевого водопровода, дорзальней медиального продольного пучка (в который они частично погружены) и на уровне верхней части нижних бугорков четверохолмия (рис. 4.3.2; 4.3.7).
Рис. 4.3.7. Локализация ядра блокового нерва в стволовой части мозга: слева представлена схема расположения ядер и хода нервов на продольном срезе стволовой части мозга (обозначены римскими цифрами); в центре показан поперечный гистологический срез стволовой части мозга на уровне расположения ядер блокового нерва)
От каждого ядра нервные волокна направляются первоначально латерально к медиальной части среднемозгового ядра среднемозгового пути тройничного нерва, затем каудально и параллельно сильвиевому водопроводу. На уровне нижней границы нижних бугорков четверохолмия нервные волокна разворачиваются в медиальном направлении и перекрещиваются в верхней части мозгового паруса (medullare velum). Следовательно, каждая верхняя косая мышца снабжается волокнами от нейронов блокового ядра противоположной стороны.
Появляются волокна на поверхности мозга на медиальной поверхности верхней ножки мозга (рис. 4.3.3, 4.3.5, 4.3.6, 4.3.8).
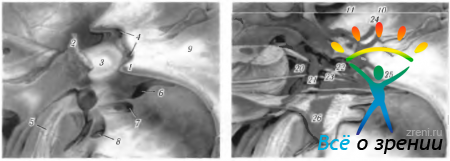
Рис. 4.3.8. Взаимоотношение глазодвигательного и блокового нервов с Виллизиевым кругом (по Wolff 1951): 1 — блоковый нерв; 2 — задняя артерия мозга; 3 — турецкое седло; 4 — зрительный перекрест; 5 — передняя соединительная артерия; б — передняя артерия мозга; 7 — зрительный нерв; 8—внутренняя сонная артерия; 9—задняя соединительная артерия; 10— глазодвигательный нерв; 11 — верхняя артерия мозжечка; 12 — верхние бугорки четверохолмия
Нейроны блокового нерва мультиполярной формы. Их размер колеблется от 40 до 50 мкм. В пределах ядра блокового нерва или вблизи него выявляются многочисленные вставочные нейроны.
Ядра блокового нерва имеют многочисленные связи. Это кортикобульбарные связи, тектобульбарные (через медиальный продольный пучок) связи с различными ядрами ствола мозга — глазодвигательного, отводящего. вестибулярного. Более подробно связи ядер блокового нерва будут описаны в следующем разделе.
Ход нерва и отношение его к окружающим структурам. Нерв покидает ствол мозга непосредственно около нижних бугров четверохолмия вблизи уздечки верхнего мозгового паруса, огибая боковую поверхность верхней части моста и ножек мозга. Таким образом, блоковый нерв является единственным нервом, выходящим из нервной системы с дорзальной стороны (рис. 4.3.8).
В задней черепной ямке нерв находится в субарахноидальном пространстве и погружен в цереброспинальную жидкость. Располагается он первым позади верхних ножек мозжечка, где пересекается ветвью верхней мозжечковой артерии, идущей к нижним бугоркам четверохолмия. Затем нерв проходит по кривой вокруг ножки по верхней границе моста, а также между задней мозговой артерией и верхней мозжечковой артерией. Появляется он с вентральной стороны между височной долей и мостом. Тройничный нерв расположен снизу и кнаружи блокового нерва, а глазодвигательный нерв лежит сверху и медиально. Оба нерва постепенно сходятся по мере продвижения вперед (рис. 4.3.5, 4.3.6, 4.3.8).
В месте вхождения нерва в среднюю черепную ямку, что происходит латеральней тыльной поверхности турецкого седла и ниже свободного края намета мозжечка, блоковый нерв покрыт короткой «манжеткой» из паутинной оболочки, которую он теряет при прохождении через твердую мозговую оболочку.
В средней черепной ямке блоковый нерв прободает твердую мозговую оболочку в углу между «свободным» краем и границей мозжечка и поступает в наружную стенку пещеристой пазухи, располагаясь сверху глазной ветви тройничного нерва и над нижней ветвью тройничного нерва. Иногда обнаруживаются соединения между блоковым нервом и глазной ветвью тройничного нерва, симпатическими волокнами паракаротидного сплетения или слезной ветвью тройничного нерва.
В области верхнеглазничной щели блоковый нерв лежит медиально. Первая и вторая ветви тройничного нерва проходят снизу и латерально, а отводящий нерв и внутренняя сонная артерия — снизу и медиально. Блоковый нерв поступает в глазницу через широкую часть верхнеглазничной щели в области сухожильного кольца. Лобный и слезный нервы располагаются снаружи него, а глазная вена ниже.
В глазнице блоковый нерв отделяется от лобного нерва, направляясь вперед и медиально под верхней стенкой. При этом он лежит выше леватора верхнего века и верхней прямой мышцы глаза. Затем блоковый нерв разветвляется на три или четыре ветви. Эти ветви иннервируют верхнюю косую мышцу, прободая ее сверху. Наиболее передняя ветвь нерва проникает в мышцу в месте перехода задней трети мышцы в среднюю. Наиболее задняя ветвь проникает приблизительно в 8 мм от начала мышцы.
Связь с другими нервами. На наружной стенке пещеристой пазухи блоковый нерв связан с симпатическим сплетением внутренней сонной артерии и с глазными ветвями при помощи проприоцептивных волокон.
Редко блоковый нерв проникает через леватор верхнего века, а иногда отдает ветвь, направляющуюся к круговой мышце глаза. Исключительно редко он присоединяется к надблоковому, подблоковому, носо-ресничному или лобному нервам.
Особенности строения. Как было выше указано, блоковый нерв состоит из небольшого количества волокон, но большого диаметра. В эбриональном периоде количество волокон значительно больше — 6000. Отмечено, что в проксимальной части нерва содержится 2400 волокон, а в дистальной — 3500. Этот факт позволяет предположить, что часть волокон большого диаметра (возможно, с про-приоцептивной функцией) покидает нерв и присоединяется к тройничному нерву.
Нарушение функции нерва. Блоковый нерв нередко подвергается патологическим воздействиям при различных заболеваниях, развивающихся не только в глазнице, но и в области верхней глазничной щели, пещеристой пазухи, в области ствола мозга, на основании мозга. Изолированное повреждение ядра блокового нерва встречается исключительно редко. Чаще одновременно поражены и ядра глазодвигательного нерва. Наиболее частой причиной этого является травма, различные заболевания сосудистой системы головного мозга, а также демиелинизирующие заболевания. Повреждение ядер блокового нерва приводит к параличу верхней косой мышцы, а затем и атрофии с противоположной стороны. При этом сочетаются следующие признаки:
- Наиболее ограничено движение глаза в тех случаях, когда глаз полностью приведен и больной пытается смотреть вниз.
- Лицо больного часто наклонено вниз и направлено в сторону раздражителя (например, звукового сигнала), но при этом опущено.
- При взгляде вниз выявляется гомонимная диплопия.
Повреждение участка нерва после перекреста приводит к атрофии верхней косой мышцы со стороны повреждения. Голова больного при этом наклонена в противоположную сторону от места поражения.
↑ Отводящий нерв
Следующим будет описан не тройничный (V), а отводящий нерв (VI черепно-мозговой нерв, n. abducens), поскольку он, как и предыдущие два, относится к сомато-двигательным нервам. Иннервирует он только наружную прямую мышцу глаза.
Ядра и связи в ЦНС. Ядро отводящего нерва локализуется в задней части моста на дне четвертого желудочка, и от дна ромбовидной ямки его отделяет колено лицевого нерва (рис. 4.3.2, 4.3.9).
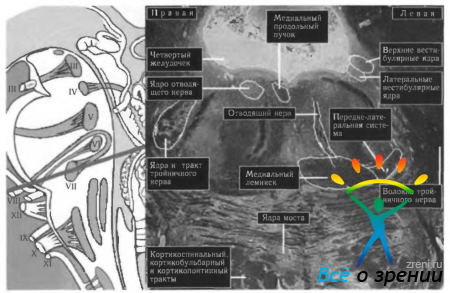
Рис. 4.3.9. Локализация ядра отводящего нерва в стволовой части мозга: слева представлена схема расположения ядер и хода нервов на продольном срезе стволовой части мозга (обозначены римскими цифрами); справа показан поперечный гистологический срез стволовой части мозга на уровне расположения ядра отводящего нерва
При этом волокна лицевого нерва проходят над ядром отводящего нерва или окружают его. Медиальней ядра отводящего нерва лежит задняя часть медиального продольного пучка (fasciculus longitudinalis posterior, s. medialis).
Вокруг основного ядра многие исследователи выявляют скопление мелких мультиполярных нейронов. Эти мелкоклеточные скопления называют micl. paraabdncent. На протяжении многих лет считали, что эти нейроны являются центром, контролирующим содружественное горизонтальное движение глаз. В настоящее время их относят к вставочным нейронам. Аксоны этих нейронов проецируются на комплекс ядер глазодвигательного нерва противоположной стороны посредством медиального продольного пучка.
Аксоны ядра отводящего нерва также проходят через медиальный продольный пучок к ядрам блокового и вестибулярного нервов (рис. 4.3.9). Эти связи обеспечивают интегративное действие мышц. Проекция волокон отводящего нерва на комплекс вестибулярных ядер позволяет контролировать окуловестибулярную координацию.
Двигательные нейроны и вставочные нейроны возбуждаются волокнами, идущими от пара-медианной ретикулярной формации моста и вестибулярных ядер. Ингибируются они волокнами, исходящими из нейронов, расположенных каудальней контрлатерального отводящего ядра, а их функцией является «отключение» антагонистического влияния на мышцы при саккадических движениях глаза, а также при быстрой стадии нистагма.
Существуют также связи и с корой головного мозга (t. corticomiclearis), верхними бугорками четверохолмия (t. collicidonuclearis) и покрышкой. Эти связи определяют влияние на ядра отводящего нерва различных отделов мозга.
На клетках ядра отводящего нерва оканчиваются волокна пирамидного тракта, которые связывают ядро с двигательной частью коры головного мозга. Более подробные данные о связях отводящего, блокового, глазодвигательного и др. нервов будут приведены в разделе, посвященном функции наружных мышц глаза.
Ход нерва и отношение его к окружающим структурам. Отводящие нервы при появлении на поверхности мозга на протяжении 1 см лежат обособленно. Между ними проходит базилярная артерия, а снаружи каждого нерва располагается лицевой нерв (рис. 4.3.1).
Покрытый мягкой мозговой оболочкой, отводящий нерв поднимается в субарахноидальном пространстве по направлению к цистерне моста (cisterna pontis). При этом он проходит между мостом и затылочной костью. Именно в этом месте он может сдавливаться опухолью мозжечка и моста (нейрома слухового нерва, носоглоточная фарингиома, хордома или менингиома). При этом, кроме признаков паралича наружной прямой мышцы, отмечается и потеря слуха. Нарушение функции отводящего нерва может возникнуть в результате повышения внутричерепного давления, а также при смещении стволовой части мозга книзу.
Пройдя вперед около 15 мм, отводящий нерв проникает в твердую мозговую оболочку приблизительно в 2 см ниже и кнаружи заднего клиновидного отростка. Затем, покрытый паутинной оболочкой, он подходит к мосту. В этом месте нерв пересекается передней нижней мозжечковой артерией, обычно лежащей вентрально. Сверху располагаются глазодвигательный, блоковый и тройничный нервы, которые по мере продвижения к средней черепной ямке постепенно приближаются к отводящему нерву.
Затем отводящий нерв подходит к каменистой пазухе (sinus petrosus; соединяет пещеристую и сигмовидную пазухи) и пересекает каменистую часть височной кости (пирамида височной кости), направляясь к пещеристой пазухе под петроклиновидной связкой (связка Грубера) (рис. 4.3.10).
Рис. 4.3.10. Распределение черепно-мозговых нервов в средней черепной ямке (по Wolff, 1951): 1 — тройничный нерв; 2 - внутренняя сонная артерия; 3—передний клиновидный отросток; 4 — зрительный нерв; 5 — клетки решетчатой кости; 6 — лобный нерв; 7 — леватор верхнего века; 8 — верхняя прямая мышца; 9 — слезный нерв; 10 — глазная вена; 11—внутренняя сонная артерия; 12 -вторая ветвь тройничного нерва; 13 — глазодвигательный нерв; 14 — средняя мененгиальная артерия; 15 — третья ветвь тройничного нерва; 16 — большой верхний каменистый нерв; 17 — тройничный нерв (чувствительный); 18 — тройничный нерв (двигательный); 19 — отводящий нерв; 20 — петроклиновидная связка (связка Грубера); 21 — блоковый нерв; 22 — отводящий нерв
В пещеристой пазухе нерв распространяется почти в горизонтальной плоскости. Лежит он вдоль восходящей части внутренней сонной артерии кнутри от нее, а между ними располагается симпатическое сплетение сонной артерии. Наличие в этой области довольно острого перегиба отводящего нерва делает его уязвимым при нарушении кровообращения, нередко возникающего в случаях повышения внутричерепного давления.
В пещеристой пазухе при рассмотрении структуры сверху вниз нервы располагаются в следующем порядке — глазодвигательный, блоковый, глазной и верхнечелюстной. Наиболее кнаружи лежит тройничный ганглий. Отводящий нерв лежит обычно непосредственно в пазухе, но отделен от ее структур собственным влагалищем.
В пещеристой пазухе отводящий нерв соединяется с симпатическими ветвями сплетения сонной артерии. Благодаря этой связи симпатические волокна посредством первой ветви тройничного нерва передаются к дилятатору радужной оболочки. Существованием такой связи можно объяснить сочетание синдрома Горнера с параличом отводящего нерва, что возникает при патологических состояниях пещеристой пазухи различной этиологии.
Наличием плотного контакта отводящего нерва с сосцевидным отростком височной кости (processus mastoideas ossis temporalis) можно объяснить частое сочетание гнойного отита с парезом или параличом отводящего нерва (синдром Градениго—Мельтцера; Gradenigo, Meltzer, 1931).
Нерв прободает твердую мозговую оболочку и проходит под петроклиновидной связкой. Под этой связкой располагается также нижняя каменистая пазуха. Сформированный под связкой канал называется каналом Дорелло. Именно эта область нередко подвергается воспалительным изменениям при синусите или тромбозе венозного синуса. Воспаление канала Дорелло приводит к развитию синдрома Градениго, характеризующегося параличом отводящего нерва. Паралич сопровождается головной болью и воспалением мягких тканей, расположенных позади уха.
В средней черепной ямке нерв поступает в латеральную стенку пещеристой пазухи.
В глазницу отводящий нерв проникает через верхнеглазничную щель в пределах сухожильного кольца. При этом он лежит ниже глазодвигательного и кнаружи носо-ресничного нервов.
В глазнице нерв делится на три ветви, которые в последующем проникают в наружную прямую мышцу глаза несколько кзади ее середины.
Существует ряд вариантов строения отводящего нерва. Нерв может возникать в виде двух корешков, которые проходят к верхнеглазничной щели отдельно. Он может также проходить над петроклиновидной связкой, отдавая ветвь ресничному ганглию. Иногда выявляют, что носо-ресничный нерв является ветвью отводящего нерва. При объединении его с глазодвигательным нервом он вообще отсутствует.
Особенности строения. Нерв при выходе из ствола мозга состоит из 6000—7000 волокон. Существует различие между числом волокон и количеством нейронов, которое до сих пор объяснить не могут. Более или менее правдоподобное предположение приводит Buttner, Ennever. Они считают, что часть нейронов отдает аксоны глазодвигательным ядрам.
Нарушение функции нерва. Нарушение функции нерва связано с поражением как центральных отделов (ядра, проводящие пути), так и периферической части нерва.
При поражении ядра отводящего нерва развивается паралич наружной прямой мышцы. Это бывает при инфаркте в области моста, развитии глиом дна четвертого желудочка или алкогольной энцефалопатии (синдром Вернике—Корсакова; Wernicke—Korsakoff).
Повреждение отводящего нерва кончается параличом наружной прямой мышцы глаза, который завершается развитием сходящегося косоглазия. Глаз не может быть направлен кнаружи от средней точки. При этом возникает гомонимная диплопия при взгляде вниз в сторону поражения. Больной компенсирует диплопию, слегка поворачивая голову в сторону поражения.
Подобное состояние чаще встречается при переломах основания черепа, нередко сопровождающихся повреждением нервных волокон проходящих мост. Особенности клинического проявления этого состояния зависят от уровня поражения. Так, при повреждении проводящих путей отводящего нерва в дорзальной части моста (синдром Фовилле; Foville) у больных нарушена функция отведения глаза. При этом нарушены и функции лицевого нерва (аналгезия), определяются признаки синдрома Горнера (Horner) и снижается слух. При повреждении проводящих пустей отводящего нерва в вентральной части моста (синдром Милларда—Гублера; Millard—Gubler) в процесс вовлекается пирамидный путь. Такое сочетание характеризуется, помимо снижения функции отведения глаза, наличием гемиплегии с противоположной стороны. Наиболее часто подобные изменения возникают как при атеросклерозе, нарушении кровообращения, так и при демиелинизирующих заболеваниях.
Свободное прохождение отводящего нерва в пределах цистерны моста делает его уязвимым при смещении ствола мозга, возникновение которого возможно после поясничной пункции, травмы головы или при увеличении внутричерепного давления.
Поражается нерв также при прохождении пещеристой пазухи. Причиной подобного поражения может быть менингит, аневризма базилярной и сонной артерий, тромбоз пещеристой пазухи, атеросклероз, гигантоклеточный артериит, артерио-венозные фистулы, носоглоточная карцинома, метастатические опухоли и нейропатии различной этиологии.
Существует и ряд специфических синдромов, одним из основных признаков которых является поражение отводящего нерва. Это синдром Мобиуса (Mobius), синдром Дюана (Duane) и др. При синдроме Стиллинга—Турка—Дюана (Stilling—Turk—Duane) ограничена абдукция глаза, иногда сопровождающаяся опущением глаза при попытке его приведения.
Продолжение в следующей статье: Внутричерепные нервы и иннервация глаза ? Часть 2
----
Статья из книги: Строение зрительной системы человека | Вит В. В.


Комментариев 0