Развитие увеального тракта

Содержание:
Описание
Увеальный тракт глазного яблока состоит из радужной оболочки, ресничного тела и сосудистой оболочки. Эти структуры обладают общим гистогенезом, и поэтому они объединены в одну группу.Строма сосудистой оболочки, радужки и ресничного тела происходит из эктомезенхимы и состоит из сосудов, коллагеновых волокон. Строма содержит также пигментированные клетки, называемые стромальными меланоцитами. Стромальные меланоциты мигрируют из нейрального гребня в увеальный тракт на пятом месяце эмбрионального развития. Их пигментация наступает только после рождения.
↑ Сосудистая оболочка
В результате уплотнения клеток нервного гребня, расположенных вокруг глазного бокала, и дальнейшей их дифференциации с появлением кровеносных сосудов появляется строма сосудистой оболочки (рис. 5.7.1).
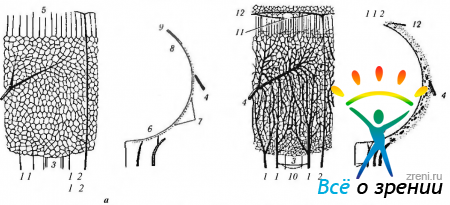
Рис. 5.7.1. Стадии развития сосудов сосудистой оболочки (по Heiman, 1972): а — конец 2-го месяца эмбрионального развития; б—конец 4-го месяца эмбрионального развития (1 — короткие задние ресничные артерии; 2— длинные задние ресничные артерии; 3— зрительный нерв; 4— вортикозная вена; 5 — уровень будущего ресничного тела; 6 — место будущей макулярной области; 7 — хориокапилляры; 8 — место будущей зубчатой линии; 9 — пигментный эпителий; 10 — формирование круга Цинна—Халлера; 11 — начало образования большого круга кровообращения радужки; 12 — передняя ресничная артерия
Первоначально сосуды появляются в мезенхимной ткани, расположенной в переднем отделе глаза (в области края бокала). Именно здесь образуется зародышевый кольцевидный сосуд. Дифференциация хориокапиллярного слоя происходит одновременно с дифференциацией пигментного эпителия сетчатки, что отмечается на протяжении четвертой и пятой недель эмбрионального периода. Только мезодермальные клетки, которые вошли в контакт с пигментным эпителием, дифференцируются в хориокапилляры.
На шестой неделе глаз эмбриона уже полностью окружен слоем капилляров (рис. 5.7.1, 5.7.2).
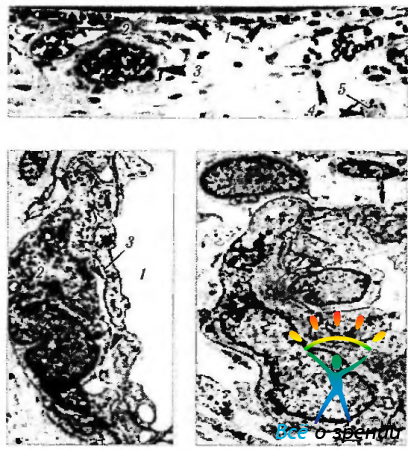
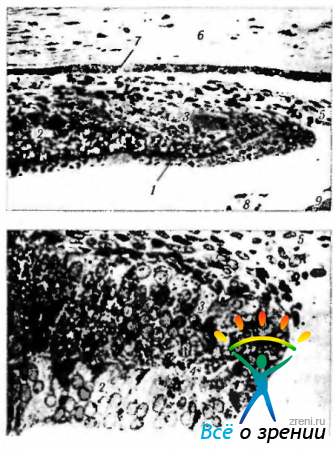
Рис. 5.7.2. Формирование сосудов хориоидеи обезьяны на 92-й день эмбрионального развития (соответствует 5-му месяцу развития эмбриона человека) (Ozanics et al., 1978): а — световая микроскопия. Определяется полное формирование непрерывного капиллярного ложа (1 — капилляры; 2 — пигментный эпителий; 3— артериола; 4— вена; 5 — нервы); 6 — электронная микроскопия. Виден перицит, расположенный вблизи эндотелиальной клетки венулы хориоидеи. Базальная пластинка обозначена стрелками. Хорошо развит аппарат Гольджи (полая стрелка) (1 — просвет вены; 2 — перицит; 3 — эндотелиальная клетка); а — электронная микроскопия. Часть стенки артериолы. Эндотелиальные клетки соединяются при помощи межклеточных контактов
Эндотелиальные клетки обладают широким ободком цитоплазмы и содержат многочисленные пузырьки, отражающие интенсивную секреторную функцию клеток. Смежные эндотелиальные клетки соединены при помощи межклеточных контактов.
Появление «фенестр» в эндотелиальных клетках хориокапиллярного слоя сосудистой оболочки отмечается на седьмой неделе, и их число существенно увеличивается к девятой. При этом увеличивается просвет сосудов. Толщина эндотелиальных клеток уменьшается. Уменьшается и количество внутрицитоплазматических пузырьков. Появляется четкая базальная мембрана. Уже на шестой неделе видны перициты, образующиеся из клеток нервного гребня.
Развитие сосудистой сети (рис. 5.7.1, 5.7.2). К концу второго месяца можно обнаружить артериолы, являющиеся ветвями будущих коротких задних ресничных артерий. Просвет их узкий, а стенка артерий выстлана двумя и более слоями клеток. Постепенно развиваются и сосуды, собирающие и отводящие кровь (вортикозные вены). В течение 3-го и 4-го месяцев уже четко видны сосуды наружного слоя, среднего слоя и маленькие ветви хориокапилляров.
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
Хориокапилляры переходят в венулы, впадающие в вортикозные вены.
Средний слой сосудов (слой Сатллера) состоит, главным образом, из артериол среднего калибра. Развивается он между хориокапиллярным и наружным венозным слоем в течение пятого месяца беременности. Этот слой первоначально простирается только до экватора. Ресничного тела он достигает только на шестом месяце.
Развитие стромы сосудистой оболочки начинается в течение второго триместра беременности и первоначально состоит из небольшого количества коллагеновых волокон и многочисленных недифференцированных фибробластов с ультраструктурными признаками высокой их метаболической активности. Пучки коллагеновых волокон ориентированы преимуществeнно вдоль кровеносных сосудов и образуют арки, соединяющие сосуды различного уровня (калибра). Эластическая ткань появляется на четвертом месяце и формирует сетевидные структуры.
Меланоциты, возникающие из клеток нервного гребня, определяют пигментацию сосудистой оболочки в процессе образования меланосом, что отмечается только на седьмом месяце. Меланоциты сосудистой оболочки, как и меланоциты кожи, происходят из клеток нервного гребешка в результате их миграции в направлении зачатка глазного яблока. Именно эти клетки являются источником увеальных меланом.
Первые признаки иннервации сосудистой оболочки отмечаются уже на третьем месяце эмбриогенеза. На четвертом месяце развития можно уже обнаружить скопления ганглиозных клеток и целой сети нервных стволов, часть из которых адренэргические.
Мембрана Бруха. В тот момент, когда клетки пигментного эпителия сетчатки уже лежат на тонкой базальной мембране (шестая неделя— эмбрион 12—16 мм), фибробласты начинают синтезировать коллагеновые волокна. Первоначально коллагеновые волокна ориентированы в различных направлениях, но уже к концу 9-й недели можно различить 4—5 слоев будущей мембраны Бруха. Волокна эластического слоя мембраны выявляются к середине третьего месяца. Наружный слой мембраны Бруха теперь отграничен коллагеновыми волокнами стромы сосудистой оболочки, а фибробласты мигрируют в более глубокие области. Наиболее наружный слой мембраны (базальная пластинка эндотелиальных клеток хориокапилляров) образуется в последнюю очередь.
↑ Ресничное тело
В отличие от сосудистой оболочки, ресничное тело состоит не только из производных мезенхимы, но и производных нейроэпителия. К производным нейроэпителия относится пигментный эпителий ресничного тела (рис. 5.7.3, 5.7.4).
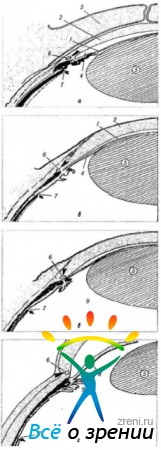
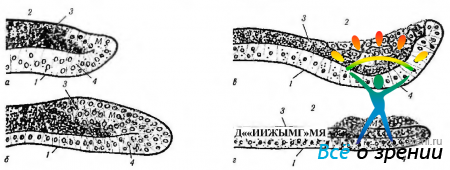
Рис. 5.7.3. Схема развития ресничного тела и радужной оболочки и их отношение к каналу Шлемма и зубчатой линии: а — 4-й месяц эмбрионального развития. Зачаток ресничной мышцы локализуется непосредственно позади углубления будущей передней камеры. Стрелка указывает на место формирования зубчатой линии, расположенной позади складок пигментированного эпителия ресничных отростков. Нейроэпителиальная часть радужной оболочки пока короткая. Шлеммов канал позади угла (стрелка); б — 6-й месяц эмбрионального развития. Меридиональные волокна соединяются со склеральной шпорой позади угла. Начинают дифференцироваться в области плоской части ресничного тела циркулярные мышечные волокна. Нейроэктодермальная часть радужки распространяется на большее протяжение по поверхности зрачковой мембраны. Шлеммов канал сохраняет свое положение позади угла. Зубчатая линия (стрелка) располагается в проекции средней части ресничной мышцы; в — 7-й месяц эмбрионального развития. Треть плоской части ресничного тела накрывает меридиональную часть ресничной мышцы. Хорошо дифференцированы циркулярные пучки мышцы. Угол передней камеры углубился, в связи с чем шлеммов канал располагается в проекции угла; г — 9-й месяц эмбрионального развития. Отмечается удлинение плоской части ресничного тела. Радужная оболочка почти полностью сформировалась. Шлеммов канал еще более смещен вперед (' - -зрачковая мембрана: 2 — роговая оболочка; 3 — веко; 4 — передняя камера; 5 — хрусталик; 6—шлеммов канал; 7 — начало сенсорной части сетчатки; 8 — радужная оболочка; 9 — ресничное тело)
Рис. 5.7.4. Развитие радужной оболочки и ресничного тела (7-й месяц развития): а — двухслойный нейроэпителий (будущий пигментный эпителий радужки) распространяется по зрачковой мембране; б четко виден краевой синус радужной оболочки, части ресничного тела (большее увеличение); в — то же, что на предыдущем рисунке (большее увеличение) (1 — зрачковая мембрана; 2 — пигментный эпителий радужки; 3 — ресничное тело; 4 — шлеммов канал, ресничная мышца; 5 — краевой синус; 6 — сфинктер радужки)
Ресничный эпителий развивается на задней поверхности продвигающегося кпереди края зрительного бокала и состоит из двух слоев нейроэктодермальных клеток. Некоторые исследователи указывают на то, что для дифференциации края глазного бокала в ресничное тело и радужную оболочку, важным является наличие его контакта с хрусталиком.
Уже на третьем месяце эмбрионального развития (50—54 мм) обнаруживаются продольные вдавления на задней поверхности нейроэпителия, которые соответствуют местам расположения кровеносных сосудов.
Между 3-ми 4-м месяцами (размер эмбриона 65—75 мм) появляются складки эпителия, число которых равняется 70—75. Эти складки являются будущими ресничными отростками. В это же время в ресничные отростки проникает строма, содержащая кровеносные сосуды.
Апикальные поверхности двух слоев ресничного эпителия первоначально имеют реснички, распространяющиеся в межклеточном пространстве. После четвертого месяца две апикальные поверхности плотно прикрепляются при помощи щелевых контактов, десмосом и запирающей ленты (fasciae adherens). Межклеточные контакты отсутствуют только в местах расположения микроворсинок. Вскоре в цитоплазме появляется аппарат Гольджи, что косвенно свидетельствует об интенсификации белкового синтеза клетками и начале образования камерной влаги. Об этом также свидетельствует расширение межклеточных пространств, отмечаемое на 4—6-м месяце эмбрионального развития. Цитоплазматические складки, расположенные на боковых поверхностях эпителиальных клеток, указывающие на начало транспорта растворимых белков, появляются на последних этапах развития эмбриона.
Ресничная мышца. Клетки, из которых развивается ресничная мышца, обнаруживаются после десятой недели эмбрионального развития. Они выглядят как свободно лежащие мезенхимные клетки, число которых постепенно увеличивается. Более плотно они располагаются в области края зрительного бокала. Процесс дифференциации мышечных волокон начинается с наиболее наружных клеточных слоев, что отмечается уже на 12-й неделе. При этом в цитоплазме клеток появляются миофиламенты и плотные тельца, расположенные на плазматической мембране. Отдельные клетки окружены прерывающейся базальной мембраной. По мере дальнейшего развития внешняя (меридиональная) часть ресничной мышцы увеличивается более других. Клетки ее удлиняются и выстраиваются параллельно склере. На этой стадии развития внутренняя часть мышцы (наиболее близкая к ресничному эпителию) развита в меньшей степени.
К четвертому месяцу число уплотнений, расположенных на цитоплазматической мембране, а также микрофиламентов существенно увеличивается.
Между 5-ми 6-м месяцами фибробласты, лежащие между и вокруг мышечных клеток, превращаются в связки ресничной мышцы. В течение пятого месяца меридианально расположенные гладкомышечные клетки образуют характерную структуру треугольной формы, а концы волокон направляются вперед и включаются в состав склеральной шпоры. Окончательная дифференциация связок наступает лишь на седьмом месяце. Волокна, расположенные с внутренней стороны меридианальной мышцы, в последующем формируют циркулярную часть мышцы. Тем не менее даже при рождении циркулярная мышца содержит небольшое количество мышечных клеток (1—2 слоя). Дальнейшее развитие этого слоя происходит на протяжении первого года жизни.
В отличие от фенестрированных капилляров ресничных отростков, эндотелиальные клетки, выстилающие сосуды ресничной мышцы, не содержат фенестр и плотно соединены между собой межклеточными контактами.
↑ Радужка
Развитие радужной оболочки во многом зависит от полного и правильного закрытия эмбриональной щели, а также от своевременного образования передней части «сосудистой сумки хрусталика» (tunica vasculosa lends). Сосудистые каналы этой эмбриональной структуры первоначально возникают на шестой неделе развития (размер эмбриона равен 17— 18 мм) в виде кольцевидного сосуда, окружающего край зрительного бокала. Тяжи мезенхимных клеток продвигаются к передней поверхности хрусталика. Эта мезенхимная ткань представляет собой вторую волну миграции клеток нервного гребня, участвующих в образовании передней камеры глаза и, в конечном счете, дифференцирующихся в строму радужной оболочки (рис. 5.7.3—5.7.5).
Рис. 5.7.5. Развитие радужной оболочки и ресничного тела (8-й месяц развития): а - радужная оболочка и угол передней камеры; б - область зубчатой линии. Четко определяется угол передней камеры, корень радужки и ресничное тело (1 — зубчатая линия; 2 — сенсорная часть сетчатки; 3 — ресничное тело; 4 — радужка; 5 — угол передней камеры; 6 — роговая оболочка; 7 — склера)
Сосудистая сеть радужки. Задние длинные ресничные артерии с носовой и височной сторон ресничного тела разветвляются и их ветви впадают в сосуды, лежащие по периферии «сосудистой сумки хрусталика». Таким образом, образуется большой артериальный круг кровообращения радужки. Позже, большой артериальный круг получает ветви от сплетения передних ресничных артерий. Сосудистые ветви задних длинных ресничных артерий и большого артериального круга кровоснабжают зрачковую мембрану.
После того как к концу третьего месяца эмбрионального развития сформировались ресничные складки (будущие ресничные отростки), края обеих стенок зрительного бокала быстро растут вперед.
На стадии развития, при которой эмбрион достигает 48—50 мм, от зрительного бокала отделяется периферическая часть «сосудистой сумки хрусталика», которая становится сосудистой сетью зрачковой мембраны. Таким образом, к концу четвертого месяца сосудистая система радужки состоит из двух слоев:
- сзади — сосуды «сосудистой сумки хрусталика»,
- а спереди — сосуды зрачковой мембраны.
На протяжении пятого месяца развития ветви, отходящие от длинных ресничных артерий, достигают мезенхимы в средней части радужки и образуют сосудистые арки.
Мезенхимные производные радужки дифференцируются раньше, чем производные нейроэктодермы. На передней поверхности радужки мезенхимные клетки образуют однослойную выстилку, отграничивающую переднюю камеру глаза. В последующем они участвуют в образовании переднего пограничного слоя радужки. Межклеточных контактов между клетками нет, а видны лишь широкие промежутки, выполненные цитоплазматическими отростками.
На последующих этапах в строме радужки появляются пигментированные меланоциты (9 месяцев эмбриогенеза). Степень пигментации определяется расовой принадлежностью индивидуума и достигает максимума после рождения.
Часть мезенхимных клеток стромы превращается в фибробластоподобные клетки, секретирующие коллагеновые фибриллы и межклеточное вещество.
Сфинктер и дилятатор (рис. 5.7.6, 5.7.7).
Рис. 5.7.6. Схемы развития сфинктера радужной оболочки (по Ruprecht, Wulle, 1973): а — 3-й месяц эмбрионального развития; б— 4-й месяц эмбрионального развития; в — 5-й месяц эмбрионального развития; г—8-й месяц эмбрионального развития (1 — базальная мембрана; 2 — будущая строма радужной оболочки; 3 — наружный слой эпителия; 4 — внутренний слой эпителия; М — сфинктер)
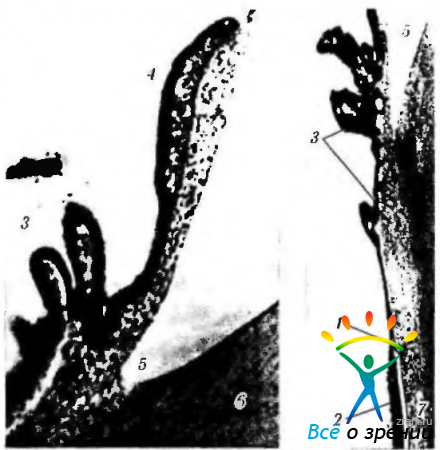
Рис. 5.7.7. Стадии развития сфинктера радужной оболочки из периферической части края глазного бокала (по Ruprecht, Wulle, 1973): а— 12-я неделя эмбрионального развития; б — 7-й месяц эмбрионального развития (1 — наружный слои глазного бокала; 2 — внутренний слой глазного бокала; 3—место формирования будущего сфинктера; 4 — шпора Михеля; 5 — мезенхима, формирующая зрачковую (иридопупиллярную) мембрану; 6 - строма роговой оболочки; 7—эндотелии роговой оболочки; 8—«сосудистая сумка хрусталика»; 9—капсула хрусталика)
Дальнейший рост и дифференциация двухслойного нейроэктодермального слоя зрительного бокала приводит к образованию мышц радужки — дилятатора и сфинктера.
Начало формирования сфинктера сводится к появлению выпячиваний на базальной поверхности клеток переднего эпителиального слоя. К 3-му месяцу клетки начинают синтезировать базальную мембрану, элементы цитоскелета, характерные для гладкомышечных клеток, а на протяжении пятого месяца и миофибриллы. Даже при появлении миофиламентов и межклеточных контактов мышца не отделяется от пигментного эпителия. На шестом месяце развития в сформированные мышечные пучки проникают соединительнотканные тяжи и кровеносные сосуды. При этом отмечается начало отделения мышцы от эпителия. Завершается процесс погружения мышцы в строму лишь на 8-м месяце.
Признаков развития дилятатора нет до шестого месяца. Первый признак развития мышцы характеризуется появлением в эпителиальных клетках, лежащих вблизи шпоры Михеля (Michel), нежных миофибрилл. Миоэпителиальные клетки веретеновидной формы. Четко видна тонкая базальная мембрана, расположенная между мышечными клетками и стромой радужки.
Миоэпителиальные клетки продолжают развиваться и после рождения. Дилятатор, в отличие сфинктера, не отделяется от эпителия и не окружен стромой.
Пигментный эпителий. Слой пигментного эпителия начинается в области зрачкового края радужки и прерывается у его корня. Пигментация эпителиальных клеток обнаруживается лишь к концу седьмого месяца. В этот промежуток времени на задней поверхности радужки обращенной к задней камере глаза, в эпителиальных клетках появляются многочисленные складки. На протяжении эмбрионального развития сила сцепления между двумя слоями эпителиальных клеток незначительная, особенно В области зрачка. В результате этого между двумя эпителиальными слоями существует циркулярный синус (краевой синус фон Зили (von Szily)) (рис. 5.7.4).
«Воротничок». Возникновение «воротничка» в строме радужки связано с тем, что в эмбриогенезе на сфинктере располагаются петли сосудов зрачковой мембраны. На протяжении шестого месяца наступает регрессия центральных участков «сосудистой сумки хрусталика». Сосуды атрофируются, и при этом прекращается кровообращение. Сохраняются лишь сосуды, которые на последующих стадиях образуют малый круг кровообращения радужки, расположенный по краю сфинктера. Эта линия и является границей «воротничка». К девятому месяцу поверхностно расположенные сосуды также атрофируются. «Воротничок» у новорожденного располагается ближе к зрачку, чем у взрослых.
Адренергическая и холинергическая иннервация стромы радужки обнаруживается только после развития мышц при размере эмбриона 200—300 мм (7,5 мес.).
----
Статья из книги: Строение зрительной системы человека | Вит В. В.



Комментариев 0