Классификация глаукомы

Описание
Различают три основных вида глауком:- врожденную,
- первичную
- и вторичную.
Врожденная глаукома — генетически детерминированная (первичная врожденная глаукома), может быть вызвана заболеваниями или травмами плода в период эмбрионального развития или в процессе родов. Повышенное внутриглазное давление у ребенка может быть обнаружено при рождении, развиться в первые недели, месяцы, но иногда и через несколько лет после рождения.
Врожденную глаукому классифицируют на
- первичную,
- сочетанную
- и вторичную.
Первичная ранняя врожденная глаукома диагностируется в 80% случаев врожденной глаукомы. Чаще заболевание проявляется на первом году жизни ребенка.
Как правило, поражаются оба глаза, по в разной степени. У мальчиков встречается чаще, чем у девочек. Заболевание связано с наследственностью. За развитие глаза отвечают определенные гены, мутация, включая глаукому и другие генетические дефекты. Но у детей могут наблюдаться и спорадические случаи, не имеющие наследственной предрасположенности к развитию врожденной глаукомы.
Повышение внутриглазного давления вызвано нарушением формирования угла передней камеры и трабекулярной сети при внутриутробном развитии, поэтому у таких детей нарушается отток водянистой маги, что способствует внутриглазному давлению.
В зависимости от уровня внутриглазного давления рано или поздно, т. е. в течение недель, месяцев и даже лет, развиваются глаукомные поражения. Механизм их развития такой же, как у взрослых, но у детей наблюдается увеличение размеров глазных яблок, обусловленное большей растяжимостью склеры.
Растяжению подвержена также роговица, что может приводить к небольшим разрывам, которые вызывают помутнение роговицы. Это может пройти при снижении внутриглазного давления. В результате поражения зрительного нерва или помутнения роговицы у детей с врожденной глаукомой наблюдаются нарушения зрения.
Диагноз врожденной глаукомы можно заподозрить при наличии у детей специфических признаков и симптомов.
Прежде всего, это увеличенные в размерах глаза. Нередко отмечаются интенсивное слезотечение, светобоязнь, гиперемия склеры.
Обследование у новорожденных и детей младшего возраста проводить сложнее, чем у взрослых. Если есть подозрение на глаукому, необходима полная диагностика под общей анестезией. Следует измерить внутриглазное давление, провести обследование всех отделов глаза, в частности диска зрительного нерва. Для первичной врожденной глаукомы характерны углубления передней камеры и атрофия радужки. Экскавация диска зрительного нерва развивается быстро, но вначале она обратима и уменьшается при снижении внутриглазного давления. В поздней стадии болезни глаза и особенно роговица увеличены в размерах, роговичный лимб растянут, роговица мутная, приросшая сосудами, в дальнейшем может образоваться перфорирующая язва роговицы.
Детская глаукома, или инфантильная врожденная глаукома. Инфантильная врожденная глаукома возникает в возрасте 3 10 лет. Причина повышения внутриглазного давления в основном та же, что при врожденной глаукоме. Однако это происходит позже, так как угол передней камеры более сформирован, чем при врожденной глаукоме, и отток водянистой влаги нормальный, поэтому внутриглазное давление может быть нормальным в течение первых лет жизни и только позднее начнет постепенно повышаться.
Имеются некоторые клинические отличия инфантильной врожденной глаукомы от первичной врожденной глаукомы. Роговица и глазное яблоко нормальных размеров, отсутствуют такие симптомы, как слезотечение, светобоязнь и помутнение роговицы. Этот тип глаукомы диагностируется при обычном обследовании или когда ребенок обследуется прицельно в связи с наличием глаукомы в ролу. У некоторых детей глаукома сопровождается нарушениями зрения и страбизмом (косоглазием). Данный тип глаукомы часто является наследственным заболеванием. При повышении внутриглазного давления при детской глаукоме происходят те же изменения, что у взрослых больных глаукомой: экскавация диска зрительного нерва и сужение полей зрения. Размеры и глубина экскавации диска могут уменьшаться при нормализации внутриглазного давления. Как правило, дети имеют нормальное кровообращение, поэтому прогноз их заболевания благоприятный при условии возвращения внутриглазного давления к нормальным показателям.
Ювенильная глаукома. При ювенильной глаукоме повышение внутриглазного давления происходит в старшем детском или юношеском возрасте, часто является наследственным и сочетается с миопией. Повышение внутриглазного давления обусловлено недоразвитием угла передней камеры и трабекулярной ткани. Симптомы заболевания и методы лечения такие же, как и при открытоугольной первичной глаукоме у взрослых пациентов.
Следует отметить, что дети могут страдать и другими формами глаукомы, например вторичной глаукомой в результате травмы или воспаления.
Сочетанная врожденная глаукома. Сочетанная врожденная глаукома имеет много общего с первичной врожденной глаукомой. Она развивается вследствие недоразвития угла передней камеры и дренажной системы глаза. Врожденная глаукома часто сочетается с микрокорнеа, ангидрией, синдромами Морфана и Маркезани, а также с синдромами, вызванными внутриутробным инфицированием вирусом краснухи.
Вторичная врожденная глаукома. Причинами вторичной врожденной глаукомы являются травмы и увеиты, ретинобластомы, ювенильная ксантогранулема, внутриглазные кровоизлияния. При ретинобластомах и фиброплазиях возникают закрытоугольная глаукома и смещение кпереди иридохрусталиковой диафрагмы. При ювенильной ксантогранулеме в радужке откалывается желтоватый пигмент.
Лечение врожденной глаукомы определяется тяжестью заболевания. При умеренно выраженном заболевании терапию можно начать с понижения внутриглазного давления глазными каплями. Но лечение врожденной глаукомы лекарственными средствами малоэффективно. С целью снижения внутриглазного давления требуется проведение хирургической операции.
Прогнозы удовлетворительные только при своевременно проведенной хирургической операции. Если операция проведена в начальной стадии болезни, зрение в течение жизни сохраняется у 75% больных и только у 15—20% поздно прооперированных больных.
Классификация первичной глаукомы
В 1952 г. на Всесоюзном съезде по глаукоме была принята классификация, предложенная профессором Б. Л. Поляком. В этой классификации отражены основные клинические формы глаукомы, динамика процесса — состояние функции глаза и степень компенсации внутриглазного давления.
Формы: застойная и простая глаукома.
Стадии: начальная, развитая, далеко зашедшая, почти абсолютная и абсолютная.
По степени компенсации: компенсированная, субкомпенсированная, некомпенсированная, декомпенсированная.
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
Застойная глаукома — это наиболее часто встречающаяся форма глаукомы. При ней обнаруживается ряд характерных изменений в переднем отрезке глаза. Чаще всего глаукома характеризуется длительным хроническим течением. Очень редко болезнь начинается остро, в виде первого приступа в здоровом до этого глазу. Глаукома, как правило, поражает оба глаза, но процесс начинается сначала па одном. Промежуток между заболеваниями обоих глаз в большинстве случаев небольшой: несколько месяцев, год, два. Но нередки случаи, когда глаукома во втором глазу обнаруживается через много лет (10—15) после определения ее в первом глазу.
Для застойной формы глаукомы характерно появление ранних субъективных признаков, что облегчает и раннюю диагностику заболевания. В начальной стадии больные жалуются на затуманивание зрения, появление радужных кругов, неприятные ощущения, иногда легкую боль в области глаза, изменение рефракции — появление близорукости. Часто эти симптомы появляются после эмоциональных стрессов, умственных и физических перегрузок. Причиной этих жалоб является кратковременное повышение внутриглазного давления, вызывающее преходящие, нестойкие изменения в переднем отрезке глаза.
В начальных стадиях застойной глаукомы еще нет никаких органических изменений органа зрения. Периоды подъема внутриглазного давления кратковременны, поэтому при обследовании больных острота зрения, поле зрения не изменены, нет изменений и со стороны зрительного нерва. Начальный период длится от нескольких дней до года.
С течением времени повышение внутриглазного давления повторяется чаще, периоды повышенного внутриглазного давления удлиняются, глаукома переходит в стадию выраженной застойной глаукомы. В этой стадии появляются стойкие объективные изменения в переднем отрезке глаза, обнаруживается нарушение зрительных функций.
В развитой стадии застойной глаукомы отмечаются:
- застойная гиперемия передних цилиарных сосудов. Эти сосуды видны на склере недалеко от лимба, представляют собой продолжение мышечных артерий и вен;
- тусклость роговицы;
- снижение чувствительности роговицы. Понижение чувствительности роговицы происходит вследствие сдавления чувствительных окончаний, а позднее — в результате глубоких трофических нарушений в них;
- уменьшение глубины передней камеры как следствие увеличения объема стекловидного тела;
- зрачок несколько расширен, иногда имеет форму вертикально вытянутого овала, вяло реагирует на свет. Это зависит от сдавления цилиарных нервов и наступающей атрофии радужной оболочки, повышения тонуса симпатической нервной системы;
- при офтальмоскопии обнаруживаются атрофия зрительного нерва, экскавация диска, перегиб и сдвиг сосудов;
- одновременно нарушаются функции глаза: центральное зрение понижено, поле зрения суживается (сначала с внутренней стороны, в дальнейшем и по остальной периферии), слепое пятно, как правило, увеличено и сливается с дефектом поля зрения.
При резко выраженном сужении поля зрения не только с носовой, но и с других сторон и понижении остроты зрения можно думать о далеко зашедшей глаукоме.
В результате продолжающейся атрофии зрительных волокон может наступить почти абсолютная глаукома, когда больной в состоянии лишь улавливать движение руки или свет.
Абсолютная глаукома является печальным завершением болезни, когда зрение полностью утрачено (равно нулю).
Переход глаукомы из одной стадии в другую совершается постепенно или быстро в зависимости от степени компенсации процесса у данного больного. Добиться состояния компенсации глаукомы — это значит остановить развитие глаукоматозного процесса. При компенсированной (непрогрессирующей) глаукоме зрительные функции сохраняются. Для этого необходимо создать больному правильные условия лечения и режима (труда и быта) с самого начала болезни (в стадии начальной глаукомы). Для компенсации глаукоматозного процесса нужно прежде всего обеспечить нормализацию внутриглазного давления.
В зависимости от степени компенсации глаукоматозного процесса различают:
- компенсированную глаукому, при которой внутриглазное давление благодаря лечению нормализовано и зрительные функции не падают;
- субкомпенсированную, при которой внутриглазное давление колеблется в пределах от 23 до 35 мм рт. ст.;
- некомпенсированную, при которой внутриглазное давление превышает 35 мм рт. ст.;
- декомпенсированную глаукому, или острый ее период, при которой налицо все явления, свойственные начальной глаукоме. но выраженные в резкой форме и наступающие внезапно.
Острый приступ может развиться в любой стадии глаукомы. Он может разыграться без каких-либо внешне видимых причин. В других случаях появлению приступа способствуют сильное душевное потрясение, инфекционное заболевание, погрешности в еде или питье, ошибочное закапывание в глаз атропина или другого средства, расширяющего зрачок. Поэтому при лечении пожилых больных, склонных к повышению внутриглазного давления, необходимо воздерживаться от назначения этих средств.
Острый приступ глаукомы на здоровом глазу может возникнуть без каких-либо видимых причин.
Начинается острый приступ глаукомы внезапно, чаще ночью или в ранние утренние часы. Возникают резкие боли в глазу, орбите, голове. Головная боль часто сопровождается рвотой, общей слабостью. Больные лишаются сна и аппетита. Такие общие симптомы могут быть поводом для диагностических ошибок.
Явления со стороны глаза при остром приступе глаукомы резко выражены: отек век и конъюнктивы, часто появляется слезотечение.
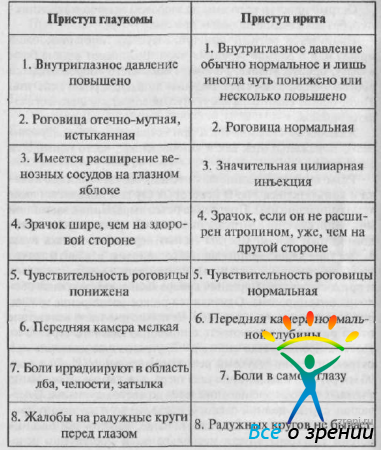
Резко выражена застойная инъекция сосудов глазного яблока и конъюнктивы век. В некоторых случаях появляется даже хемоз конъюнктивы. Появление резко выраженной застойной инъекции связано с затруднением оттока крови из глаза по водоворотным венам. Сосуды (вены) переднего отрезка глаза вследствие характерного застоя расширены и извиты; роговица отечно-мутна, истыкана, шероховата и нечувствительна к прикосновению. Передняя камера мелка, так радужная оболочка инъецирована. Отмечаются резкое расширение зрачка, отсутствие реакции его на свет. Детально дно глаза вследствие отека роговицы рассмотреть с помощью глазного зеркала не удается. Зрение резко снижено. Внутриглазное давление при остром приступе глаукомы резко повышено (до 60—70 и даже 90 мм рт. ст.), пальпаторно глаз тверд, как камень. В особенно тяжелых случаях зрение снижается до светоощущения. Отмечались случаи полной слепоты после первого же такого приступа (молниеносная глаукома). Чаще, однако, все явления острой глаукомы спустя несколько дней постепенно исчезают, но после каждого такого приступа зрение в большей или меньшей степени снижается. Очень редко бывает лишь один такой приступ, обычно же приступы повторяются, но первоначальная их острота уменьшается, болезнь может принять характер хронической глаукомы. Острый приступ глаукомы можно спутать с острым иритом или иридоциклитом. В этом случае введение в глаз атропина, необходимого при иритах, может оказаться роковым для больного глаукомой. Во избежание такой тяжелой ошибки необходимо знать сравнительные признаки глаукомы и ирита (см. табл. 2).
Таблица 2. Сравнительные признаки глаукомы и ирита
Эти клинические явления относятся главным образом к застойной глаукоме.
Простая глаукома. Простая глаукома встречается гораздо реже, чем застойная форма глаукомы: в 4—5% случаев по отношению к застойной. Протекает без объективных изменений и переднем отрезке глаза. Болезнь начинается незаметно, так что больные очень часто не подозревают, что у них один глаз поражен, и обнаруживают это случайно.
Внешний вид глаз при простой глаукоме нормален: явлении раздражения отсутствуют полностью, изредка можно отметить несколько расширенные вены и слегка расширенный и слабо реагирующий на свет зрачок. Основной признак глаукомы — повышение внутриглазного давления — при простой глаукоме может оказаться лишь слабо выраженным.
Часто при первом исследовании внутриглазное давление оказывается нормальным, и только путем повторного и систематического измерения в разные часы в течение нескольких дней можно установить некоторое повышение и неустойчивость этого давления. В то же время оказывается, что вечером давление значительно ниже, чем утром (разница 5 мм рт. ст. будет говорить в пользу глаукомы).
При простой глаукоме, как и при застойной, постепенно уменьшается поле зрения и падает острота зрения. Так как зрачок светится сероватым цветом и поэтому кажется не совсем чистым, неопытный врач, не владеющий техникой офтальмоскопии, может принять простую глаукому за старческую катаракту. По существу, простая и застойная глаукомы представляют собой одно и то же заболевание, причем эти формы могут переходить одна в другую: застойная глаукома переходит в простую и обратно.
Простая глаукома в отличие от застойной характеризуется ровным, медленным течением, подъемы внутриглазного давления невысоки, резкие колебания внутриглазного давления редки. Но заболевание неуклонно прогрессирует.
Основными симптомами простой глаукомы являются повышение давления, развитие атрофии зрительного нерва с экскавацией его диска, сужение поля зрения и снижение остроты зрения. Отсутствие ранних субъективных ощущений приводит к тому, что больные обращаются к врачу только тогда, когда появляется снижение зрительных функций, т. е. когда уже наступают необратимые изменения. Часто зрение на одном глазу бывает уже совсем утрачено или резко снижено. Позднее обращение больного к врачу соответственно ухудшает прогноз простой глаукомы. При позднем распознавании и нерегулярном лечении глаукомы наступает слепота.
Абсолютная глаукома. Абсолютная глаукома — это исход всех клинических форм глаукомы, протекающих неблагоприятно и заканчивающихся слепотой. Под влиянием постоянно действующего повышенного офтальмотонуса, нарушения циркуляции и обмена веществ в тканях глаза происходят резкие атрофические изменения, функция полностью угасает, глаз тверд, как камень. Иногда начинаются сильнейшие боди. Абсолютная глаукома становится абсолютной болящей глаукомой. В глазу с абсолютной глаукомой отмечаются дистрофические процессы, нередко поражается роговица в виде дистрофического кератита, язв роговой оболочки и т. д. Дистрофические язвы могут инфицироваться, развивается гнойная язва роговицы, часто заканчивающаяся прободением роговицы. При прободении роговицы на глазу с высоким внутриглазным давлением может набухать экспульсивная геморрагия — разрыв длинных задних цилиарных артерий под хориоидеей. При этом все оболочки глазного яблока или часть их под напором крови выталкиваются из глазного яблока.
В 1975 г. на Всесоюзном съезде офтальмологов по патофизиологическим механизмам гипертензии были выделены следующие формы:
- закрытоугольная глаукома, при которой повышение внутриглазного давления вызвано блокадой угла передней камеры, внутриглазными структурами (радужкой, хрусталиком, стекловидным телом) или гониосинехиями;
- открытоугольная глаукома, обусловленная поражением дренажной системы глаза;
- смешанная глаукома, при которой сочетаются оба механизма повышения внутриглазного давления.
Существует также неглаукомная офтальмогипертензия, вызванная дисбалансом между продукцией и оттоком водянистой влаги глаза.
При формулировке диагноза обозначают стадии заболевания.
- I стадия (начальная) — периферическое поле зрения нормальное, но имеются дефекты в центральном поле зрения. Глазное дно без видимых изменений, но уже может отмечаться небольшая экскавация диска зрительного нерва, не доходящим до его края.
- II стадия (развитая) — периферическое поле зрения сужено с носовой стороны более чем на 10°, экскавация диска зрительного нерва умеренно выражена и доходит до края в некоторых участках.
- III стадия (далеко зашедшая) — периферическое поле зрении сужено с носовой стороны до 15°, глубокая краевая экскавация диска зрительного нерва.
- IV стадия (терминальная) — отсутствует предметное зрение или сохраняется светоощущение с неправильной проекцией света, тотальная экскавация и атрофия зрительного нерва.
Состояние внутриглазного давления. Для его обозначения используют следующие градации: А — нормальное давление (не превышает 21 мм рт. ст.); В — умеренно повышенное давление (от 22 до 32 мм рт. ст.); С — высокое давление (более 32 мм рт. ст).
Динамика глаукомного процесса:
- стабилизированная глаукома — при длительном наблюдении (не менее трех месяцев) состояние поля зрения и диска зрительного нерва остается стабильным;
- нестабилизированная глаукома — увеличиваются сужение поля зрения и экскавация диска зрительного нерва. Первичная открытоугольная глаукома. Первичная остроугольная глаукома встречается и в молодом возрасте, но она более типична для лиц зрелого и пожилого возраста и является наиболее распространенной формой глаукомы. Заболевание наблюдается одинаково часто как у мужчин, так и у женщин. Первичную открытоугольную глаукому относят к генетически обусловленным заболеваниям, в большинстве случаев отмечается полигенная передача заболевания.
К факторам риска первичной открытоугольной глаукомы относятся пожилой возраст, наследственность, раса (представители негроидной расы болеют в 2 — 3 раза чаще), сахарный диабет, нарушения глюкокортикоидного обмена, артериальная гипотензия, миопическая рефракция, ранняя дальнозоркость, синдром пигментной дисперсии.
Патогенез открытоугольной глаукомы связан с нарушением нормальной функции дренажной системы глаза, по которой осуществляется отток жидкости из него, в дренажной зоне лимба всегда обнаруживаются дистрофические и дегенеративные изменения. В начальной стадии болезни эти изменения минимальны: утолщаются трабекулярные пластины, суживаются интрабекулярные щели и особенно шлеммов канал. В дальнейшем трабекула почти полностью перерождается, щели в ней исчезают, шлеммов канал и часть коллекторных каналов зарастают. В поздних стадиях глаукомы дегенеративные изменения глаза являются вторичными и связаны с действием на ткани повышенного внутриглазного давления. При открытоугольной глаукоме трабекулы смещаются в сторону наружной стенки шлеммова канала, суживая его просвет. Такое состояние называется функциональным блоком венозного синуса склеры. Блокада синуса легче возникает в глазах с анатомическим предрасположением, т. е. при переднем положении венозного синуса склеры, слабом развитии склеральной шпоры и относительно заднем расположении цилиарной мышцы. Все изменения в дренажной системе глаза в определенной мере зависят от нервных, эндокринных и сосудистых нарушений. Поэтому первичная глаукома сочетается с такими заболеваниями, как атеросклероз, гипертоническая болезнь, сахарный диабет, поражения подбугорковой области. Степень и характер дистрофических изменений в дренажном аппарате при глаукоме обусловливаются генетическими факторами. Вследствие этого открытоугольная глаукома часто носит семейный характер.
Чаще всего открытоугольная глаукома начинается и прогрессирует незаметно для больного, который не испытывает никаких неприятных ощущений и обращается к врачу только тогда, когда появляются грубые нарушения зрительных функций (развитая или далеко зашедшая стадии), в этих стадиях добиться стабилизации процесса становится очень трудно, если вообще возможно.
При открытоугольной форме глаукомы ее можно спутать с катарактой, оставить больного без лечении и допустить развитие неизлечимой слепоты.
При катаракте внутриглазное давление нормальное, а при исследовании в проходящем свете ослабляется розовое свечение зрачка и на его фоне можно различить черные штрихи, пятна более интенсивных помутнений.
При глаукоме внутриглазное давление повышается, поле зрения начинает прогрессивно суживаться с носовой стороны, свечение зрачка в проходящем свете ярко-розовое (если нет сопутсвующей катаракты), а диск зрительного нерва становится сероватым, сосуды по его краю перегибаются (глаукоматозная экскавация). Эти же изменения характерны для открытоугольной глаукомы с нормальным внутриглазным давлением. Кроме того, для этого типа глаукомы характерны кровоизлияния ми диске зрительного нерва, перикапиллярная атрофия, неглубокая экскавация диска зрительного нерва, иногда с бледным нейроретикальным кольцом, глиозоподобные изменения сетчатки, а также некоторые изменения сосудов конъюнктивы. Все эти симптомы определяются офтальмологом и указывают на дополнительные факторы, вовлеченные в механизм глаукоматозного поражения при данном типе глаукомы. При глаукоме нормального давления цереброспинальной жидкости в ретробульбарном отделе зрительного нерва наблюдаются острые нарушения гемодинамики (гемодинамические кризы, снижение артериального давления в ночное время, сосудистые спазмы) и хронические нарушения микроциркуляции крови в диске зрительного нерва (венозная дисциркуляция, микротромбозы).
Прогноз при глаукоме с нормальным давлением сходен с таковым при глаукоме с повышенным давлением. При отсутствии адекватной, снижающей внутриглазное давление терапии может наступить слепота. Однако особенностью глаукомы с нормальным давлением является то, что, несмотря на выраженные расстройства зрительных функций, случаи полной слепоты встречаются редко. Это объясняется тем, что с возрастом роль сосудистых факторов риска, вызывающих этот тип глаукомы (низкого кровяного давления и нарушений сосудистой регуляции), ослабевает.
Первичная открытоугольная глаукома без видимого глаукоматозного поражения называется глазной гипертензией (состояние, при котором внутриглазное давление выше 21 мм рт. ст.). Это состояние также следует отнести к глаукоме. Развитие глаукоматозного поражения может произойти как при внутриглазном давлении выше 21 мм рт. ст., так и при более низких его значениях. Тем не менее вероятность того, что это произойдет, увеличивается с ростом давления.
Основой профилактики слепоты от глаукомы является раннее выявление заболевания. С этой целью всем людям старше сорока лет необходимо инструментально измерять внутриглазное давление раз в 2—3 года. В тех случаях, где есть пациенты с установленной глаукомой, их родственникам это следует делать с тридцатипятилетнего возраста, при этом желательно оценить поле зрения с помощью периметра и осмотреть диск зрительного нерва.
Малейшее подозрение на глаукому требует детального обследования в специализированных кабинетах или даже в стационаре.
Больные глаукомой должны находиться на диспансерном наблюдении у офтальмолога (посещать врача 2—3 раза в год, а при необходимости — чаще), который контролирует поле зрения, остроту зрения, уровень внутриглазного давления, состояние зрительного нерва. Это позволяет судить о динамике патологического процесса, своевременно менять медикаментозный режим, а при отсутствии нормализации внутриглазного давления под действием капель рекомендовать переход к хирургическому лечению — традиционному или лазерному. Только такой комплекс мер в состоянии помочь сохранить зрительные функции на многие годы. Любая антиглаукомная операция ставит своей целью только снижение внутриглазного давления, т. е. по своей сути является симптоматическим метолом лечения. Она не предполагает улучшения зрительных функций или избавления от глаукомы.
Первичная закрытоугольная глаукома. Заболевание первичной закрытоугольной глаукомой в 2—3 раза реже заболевания первичной открытоугольной глаукомой. Женщины болеют чаше, чем мужчины.
Определенную роль в патогенезе первичной закрытоугольной глаукомы играют генетические, нервные, эндокринные и сосудистые факторы. Первичной закрытоугольной глаукоме присущи те же кардинальные симптомы, что и открытоугольной: повышение внутриглазного давления, сужение поля зрения с носовой стороны, развитие глаукоматозной атрофии зрительного нерва с формированием характерной экскавации диска его на глазном дне.
Наследственность обусловливает особенности строения глаза, предрасполагающие к развитию заболевания. Эти особенности заключаются в анатомической структуре глаза (узкий угол передней камеры, небольшие размеры глазного яблока, мелкая передняя камера, крупный хрусталик, короткая переднезадняя ось, чаще гиперметропическая клиническая рефракция глаза, увеличение объема стекловидного тела). К функциональным факторам относятся расширение зрачка в глазу с узким углом передней камеры, повышение внутренней влаги, увеличение кровенаполнения внутриглазных сосудов.
Существуют два механизма развития первичной закрытоугольной глаукомы: зрачковый блок и образование складки при анатомически плоской радужке.
Зрачковый блок возникает в результате плотного прилегания зрачка к хрусталику, из-за чего внутренняя влага скапливается в задней камере глаза, корень радужки выпячивается к передней камере и блокирует ее угол.
При расширении зрачка прикорневая складка радужки закрывает фильтрационную зону узкого угла передней камеры при отсутствии зрачкового блока.
В результате скопления жидкости в задней камере происходит смещение стекловидного тела кпереди, что может привести к витреохрустальному блоку. При этом корень радужки придавливается хрусталиком к передней стенке угла передней камеры. Кроме этого, образуются гониосинехии (спайки), отмечаются сращение корня радужки с передней стенкой угла передней камеры и его облитерация. Чаще всего встречаются больные со зрачковым блоком (80%) при первичной закрытоугольной глаукоме.
Первичная закрытоугольная глаукома со зрачковым блоком. Сужение зрачка осуществляется мышцей — сфинктером радужки, которая иннервируется парасимпатической частью автономной нервной системы. Расширение зрачка осуществляется мышцей — дилятором радужки, иннервируемой симпатической частью автономной нервной системы. Бывают ситуации, когда обе мышцы радужки активны одновременно, т. е. работают в противоположных направлениях, из-за этого возрастает давление радужки на хрусталик. Это наблюдается при эмоциональном напряжении или шоке. Подобная ситуация возможна во время сна. Течение болезни волнообразное с приступами и спокойными межприступными периодами. Различают острые и подострые приступы первичной закрытоугольной глаукомы, во время которых повышается внутриглазное давление.
В ходе приступа настолько быстро развивается атрофия зрительного нерва, что оказание помощи должно осуществиться безотлагательно.
Спровоцировать острый приступ глаукомы могут стрессовые ситуации, пребывание в темноте, длительная работа в наклонной позе, закапывание в глаз мидриатиков, побочные действия некоторых медикаментов общего пользования.
В глазу появляются сильные боли, иррадиирующие в соответствующее надбровье или половину головы. Глаз красный, резко усиливается сосудистый рисунок на конъюнктиве и склере. Роговица выглядит шероховатой, тусклой, мутноватой по сравнению с прозрачной, блестящей здоровой роговицей; сквозь помутневшую роговицу виден широкий овальный зрачок, который не реагирует на свет. Радужка меняет свой цвет (как правило, становится зеленовато-ржавой), рисунок ее сглажен, нечеток. Передняя камера либо очень мелкая, либо вообще отсутствует, что можно разглядеть при фокальном (боковом) освещении. Пальпация такого глаза болезненна. Кроме того, ощущается каменистая плотность глазного яблока. Зрение резко снижено, больному кажется, что перед глазом густой туман, вокруг источников света видны радужные круги. Внутриглазное давление повышается до 40—60 мм рт. ст. В результате сужения части сосудов развиваются явления очагового или секторального некроза стромы радужки с последующим асептическим воспалением, образованием задних синехий по краю зрачка, гониосинехий, деформацией и смещением зрачка. Нередко из-за сильных болей в глазу в связи со сдавлением чувствительных нервных волокон существенно повышается артериальное давление, появляются тошнота, рвота. По этой причине данное клиническое состояние ошибочно расценивают как гипертонический криз, динамическое нарушение мозгового кровообращения или пищевое отравление. Такие ошибки приводят к тому, что пациенту слишком поздно начинают снижать внутриглазное давление, когда нарушения в зрительном нерве становятся необратимыми и приводят к развитию хронической закрытоугольной глаукомы с постоянно повышенным внутриглазным давлением.
Подострый приступ первичной закрытоугольной глаукомы протекает в более легкой форме, если угол передней камеры закрывается не на всем протяжении или недостаточно плотно. При подострых приступах не развивается странгуляция сосудов и не возникают некротические и воспалительные процессы в радужке. Больные обычно жалуются на затуманивание зрения и появление радужных кругов при взгляде на свет. Боль в глазном яблоке слабо выражена. При осмотре отмечаются легкий отек роговицы, умеренное расширение зрачка, расширение эписклеральных сосудов. После подострого приступа не происходит деформации зрачка, сегментарной атрофии радужки, образования задних синехий и гониосинехии.
Течение первичной закрытоугольной глаукомы со зрачковым Люком. Глаукома, как правило, обнаруживается при остром или подостром приступе. В ранней стадии заболевания внутриглазное давление повышается только во время приступов, в межприступные периоды оно нормальное. После повторных приступов развивается хроническая глаукома, течение которой имеет много общего с течением первичной открытоугольной глаукомы: повышение внутриглазного давления отмечается постоянно, развиваются характерные для глаукомы изменения поля зрения и диска зрительного нерва.
Лечение. В связи с высоким уровнем внутриглазного давления и выраженным синдромом необходимо срочное лечение. Главная цель — отстранить радужку от трабекулярной сети и таким образом облегчить отток водянистой влаги. Сначала необходимо уравнять давление в передней и задней камерах глаза. Для этого на периферии радужки делается искусственное отверстие лазерным лучом или хирургическим методом. Таким образом водянистая влага получает новый путь оттока и независимо от зрачка проникает в переднюю камеру. Первая процедура называется лазерной иридотомией, а другая — хирургической иридэктомией. Однако обе процедуры трудновыполнимы, когда внутриглазное давление слишком высокое. Лазерная иридотомия затруднена из-за роговичного отека и проблематичного осмотра внутренних структур глаза, поэтому имеется риск повреждения лазером других тканей глаза. Хирургическое вмешательство в глазу с высоким давлением также рискованно: ткань глаза, смещенная вперед высоким внутриглазным давлением, может оказаться ущемленной в разрезе.
По этим причинам сначала необходимо снизить внутриглазное давление с помощью медикаментозных средств, по крайней мере в течение первых часов с начала острого приступа глаукомы. Глазные капли, которые обычно используются при лечении хронической глаукомы, при закрытоугольной глаукоме бесполезны. Лекарства практически не всасываются тканями глаза, так как диффузия препарата весьма затруднена. В связи с этим необходимо назначение мощных системных препаратов. Подобные препараты не применяются местно (в виде капель или мазей), а назначаются в виде таблеток или внутривенных инъекции и достигают области, на которую воздействуют за счет циркуляции в общем кровотоке. Эти вещества, например ацетазоламид, снижают продукцию водянистой влаги, а маннитол, подобно белкам, направляет жидкость от глаза в кровяное русло и благодаря этому снижает внутриглазное давление. Когда внутриглазное давление достаточно снижено, назначают глазные капли, уменьшающие внутриглазное давление, и проводят лазерное лечение или хирургические операции.
Желательно не допустить развития острого приступа глаукомы. С этой целью показаны как иридотомия, так и иридэктомия. Проведение таких мероприятий необходимо в том случае, если при осмотре офтальмолог определяет возникновение острого приступа, или тогда, когда острый приступ закрытоугольной глаукомы уже возник в парном глазу.
Закрытоугольная глаукома при плоской радужке. Анатомически плоская радужка — один из факторов, способных вызвать повышение внутриглазного давления. В отличие от зрачкового блока при плоской радужке закрытие угла передней камеры происходит из-за анатомического строения, при котором находящаяся в крайнем переднем положении радужка блокирует угол передней камеры. При расширении зрачка происходят утолщение периферии радужки и образование складок. Может произойти полное закрытие иридокорнеального угла. Нарушается отток водянистой влаги, и повышается внутриглазное давление. С годами вероятность возникновения подобного состояния возрастает. Для того чтобы возник приступ при закрытии угла передней камеры, зрачок должен быть сильно расширен. По сравнению со зрачковым блоком закрытие угла плоской радужкой встречается намного реже, но наблюдается сочетание обоих вариантов, иногда между ними трудно установить различие. Острый или подострый приступ возникает в результате блокады узкого угла передней камеры периферической складкой радужки при расширении зрачка под влиянием мидриатиков, эмоционального возбуждения, пребывания в темноте.
Лечение. Для предотвращения резкого повышения внутриглазного давления следует добиться постоянного умеренного миоза (сужения зрачка). Бывает достаточно назначения на ночь средней дозы миотического лекарственного средства.
Профилактика. Наиболее важным является предотвращение сильного расширения зрачка. В тяжелых случаях, особенно если приступы уже возникли, необходимо проведение легкого лекарственного миоза. особенно в ночное время. При сочетании двух возможных механизмов развития приступа (закрытие угла плоской радужкой и зрачковый блок) с целью профилактики показана периферическая иридотомия.
Первичная закрытоугольная глаукома с витреохрусталиковым блоком. Эта форма очень редкая и возникает, если имеются анатомические предрасположения в глазах (уменьшенный размер глазного яблока, крупный хрусталик, массивное ресничное тело). В заднем отделе глаза скапливается жидкость. Иридохрусталиковая диафрагма смещается кпереди и блокирует угол передней камеры. При этом хрусталик может ущемляться в кольце ресничного тела.
Клиническая картина острого приступа глаукомы. При осмотре отмечается плотное прилегание радужки всей ее поверхностью к хрусталику, а также очень мелкая, щелевидная передняя камера. Обычное лечение этой формы первичной закрытоугольной глаукомы неэффективно, поэтому она называется "злокачественной глаукомой".
----
Статья из книги: Глазные болезни. Полный справочник | Передерий В.А.


Комментариев 0