Папиллоренальный синдром

Описание
Папиллоренальный синдром — редко встречающееся аутосомно-доминантное заболевание, характеризующееся двусторонней дисплазией диска зрительного нерва, нарушениями васкуляризации зрительного нерва и сетчатки, пороками развития почек, мочевого пузыря и мочеточников.В литературе описано более 20 семей, у членов которых обнаружена данная аномалия, упоминаемая также под названиями «ренально-колобоматозный синдром», «колобомоуретероренальный синдром». Мы избегаем применения термина «колобома» для обозначения данной мальформации, так как, во-первых, нет доказательств патогенетической роли нарушений сопоставления проксимальных концов эмбриональной щели р происхождении заболевания; во-вторых, лишь у незначительного числа пациентов изменения диска зрительного нерва можно интерпретировать как колобому.
Генетика и патогенез. Заболевание наследуется по аутосомно-доминантному типу. В 1995 г. P. Sanyanusin и соавт. идентифицировали мутацию в гене РАХ2 у пациентов с папиллоренальным синдромом из двух семей. К 2002 г. установлено более 10 различных мутаций гена РАХ2, в частности миссенсмутация с замещением Gly75 на Ser, гексануклеотидная дупликация GluThr и др., которые верифицированы приблизительно у 50 % больных с папиллоренальным синдромом.
Предполагают, что развитие папиллоренального синдрома связано с нарушениями ангиогенеза сетчатки, почек и, возможно, мозжечка. Вероятно, в ряде случаев аномалия обусловлена мутацией гена РАХ2, который экспрессируется в период эмбрионального развития в зрительном пузыре, слуховом пузырьке и почках.
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
Выявление множества цилиоретинальных сосудов у пациентов с папиллоренальным синдромом свидетельствует о нарушениях эмбрионального развития при реконструкции гиалоидной системы в период формирования центральных сосудов сетчатки. Известно, что у некоторых млекопитающих (лемуры, кошки) ретинальная циркуляция осуществляется при помощи ветвей задних цилиарных артерий с анастомозами на уровне диска зрительного нерва, а центральные артерии и вены сетчатки недостаточно выражены.
Вероятно, ретинальная циркуляция у пациентов с папиллоренальным синдромом осуществляется по кошачьему типу. У плода такая сосудистая сеть неспособна обеспечить адекватное развитие височных областей на периферии сетчатки, расположенных вдали от места прикрепления диска зрительного нерва в носовой части глазного яблока. Эти отдаленные участки сетчатки наиболее подвержены нарушениям васкуляризации и развитию ретинальной гипоплазии. Селективная потеря ганглиозных клеток сетчатки и отсутствие нервных волокон, обусловленные гипоплазией обширных неперфрузируемых зон сетчатки, могут быть причиной аномалий диска зрительного нерва и уменьшения размеров хиазмы у больных с папиллоренальным синдромом.
В основе изменений почек, обнаруживаемых при папиллоренальном синдроме, также лежат нарушения васкуляризации, обусловливающие развитие гипоплазии почек, а также ренальной гипертензии и в итоге почечной недостаточности, в то время как другие дефекты эмбриональной мезенхимы могут быть ответственны за развитие аномалий мочевыщелительной системы и половых органов. Данный фенотип имеет много общих черт с изменениями, обнаруженными у мышей с мутацией гена РАХ2, но нельзя исключить, что и другие генетические дефекты могут быть причиной описанных нарушений.
Клинические проявления. Впервые мальформация описана G. Rieger (1977) и Н. Karcher (1979) как сочетание атипичного синдрома «вьюнка» с гипоплазией почек. Н. Karcher (1979) представил двух пациентов из одной семьи с папиллоренальным синдромом, у которых изменения диска зрительного нерва, напоминающие аномалию «вьюнка», сочетались с гипоплазией почек и хроническим гломерулонефритом. Интересно, что у других членов этой семьи автор обнаружил псевдозастойный диск, но без сочетания с патологией почек.
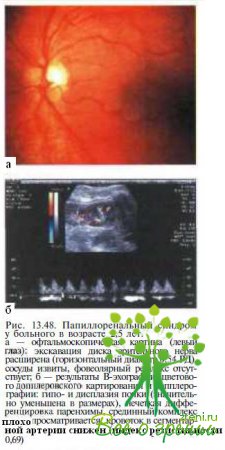
Мальформация диска зрительного нерва у больных с папиллоренальным синдромом характеризуются выраженной семьи, так и у пациентов из разных родословных) и включают, помимо атипичного синдрома «вьюнка» и псевдоневрита, следующие изменения: дисплазию диска (рис. 13.48), значительное увеличение экскавации диска, ямку диска, колобому зрительного нерва, аномалии центральных сосудов диска. Кроме того, определяются признаки персистирующей фетальной сосудистой системы (сосок Бергмейстера, пятно Миттендорфа и др.), выраженная недостаточность периферической (между экватором и зубчатой линией) ретинальной васкуляризации, серозная отслойка сетчатки.
C.F. Parsa и соявт. (2001), используя МРТ, обнаружили у 8-месячной девочки с папиллоренальным синдромом истончение зрительных нервов, почти полное отсутствие хиазмы и выраженное уменьшение зрительных трактов. При цветовом допплеровском картировании кровотока в обоих зрительных нервах выявлено отсутствие центральных сосудов сетчатки.
Экстраокулярные проявления включают гипоплазию (нередко в сочетании с дисплазией) почек (рис. 13.48, б), обычно приводящую к развитию почечной недостаточности, пузырно-мочеточниковый рефлюкс и нейросенсорную тугоухость.
Зрительные функции. Острота зрения при этой аномалии варьирует от «правильной светопроекции» до 1,0. В поле зрения определяются увеличение слепого пятна и полиморфные дефекты, соответствующие проекции неперфузируемых зон сетчатки и хороидеи сосудистой.
Электрофизиологические исследования. Субнормальная ЭРГ и изменения амплитудных и/или временных параметров ЗВП отмечают даже у пациентов с папиллоренальным синдромом, имеющих нормальную остроту зрения.
Дифференциальная диагностика. Пациенты с папиллоренальным синдромом нередко наблюлаются у офтальмолога с ошибочным диагнозом «глаукома с низким давлением», синдром «вьюнка», колобома зрительного нерва, что связано с недооценкой или игнорированием экстраокулярной симптоматики.
Целесообразно при обследовании детей раннего возраста с мальформациями диска зрительного нерва, в частности, атипичным синдромом «вьюнка» или значительным расширением экскавации диска в сочетании с аномальными центральными сосудами изучить семейный анамнез для исключения наследственных висцеральных или офтальмологических поражений, провести ультразвуковое исследование почек, определить концентрацию креатинина в плазме крови. Раннее выявление гипоплазии почек и проведение адекватной терапии может предотвратить развитие почечной недостаточности, обусловливающей задержку роста и угрожающей жизни ребенка. Известны случаи пренатальнойдиагностики изменений почек у плодов при ультразвуковом обследовании беременных женщин из родословной с папиллоренальным синдромом, обусловленном мутацией рамки считывания (619insG) гена РАХ2.
Иногда возникают трудности при дифференциальной диагностике папиллоренального синдрома и синдрома Рубинштейна — Тейби, при котором также отмечаются атрофия или дисплазия зрительного нерва и пороки развития почек. При офтальмологическом обследовании у детей с синдромом Рубинштейна — Тейби наиболее часто выявляют кол бочковые или пал очкоколбочковые дисфункции (78 % больных), косоглазие (67— 79 %), обструкцию носослезного канала (25—37 %), птоз (29 %), катаракту (25 %), атрофию или дисплазию зрительного нерва, глаукому и аномалии роговицы.
Наряду с этим отмечают умственную отсталость (100 % больных), низкий рост, лицевые микроаномалии, расширение концевых фаланг пальцев кистей и стоп (100 %), вальгусную деформацию межфаланговых суставов, крипторхизм (80 %). При рентгенологических исследованиях выявляют аномалии развития позвонков и грудины, расширение, укорочение и уплощение терминальных фаланг пальцев кистей и стоп, иногда — полидактилию и частичную синдактилию, смещение головки бедренной кости, укорочение трубчатых костей, отставание костного возраста, при КТ и MPT — агенезию или гипоплазию мозолистою тела.
Статья из книги: Зрительные функции и их коррекция у детей | С.Э. Аветисов, Т.П. Кащенко, А.М. Шамшинова.


Комментариев 0