Синдром Эйкарди

Описание
Синдром Эйкарди — врожденное заболевание неясной этиологии, характеризующееся следующей симптоматической триадой: хороретинальные лакунарные очаги, частичное или полное отсутствие мозолистого тела и инфантильные спазмы или судороги. С момента первого сообщения, сделанного JAicardi (1958), в мировой литературе описано более 200 пациентов с данной патологией.Патогенез. Причины развития синдрома Эйкарди неизвестны. В публикациях, посвященных этой патологии, описаны только девочки, за исключением единственного мальчика с XXY- кариотипом, поэтому считается, что синдром Эйкарди — Х-сцепленное доминантное заболевание, которое приводит к летальному исходу у лиц мужского пола. J.Chevrie и JAicardi (1986) предполагали, что все известные случаи синдрома Эикарди — результаты новых хромосомных мутаций, так как не было сведений о пораженных сибсах. Однако недавнее сообщение о синдроме Эикарди у двух сестер опровергает их мнение. Не исключено, что эмбриональный мозаицизм при мутации может быть дополнительным механизмом наследования. У девочки с синдромом Эикарди была выявлена микроделеция в Хр22.3. Триггерная роль инфекционных заболеваний ЦНС и тератогенного воздействия лекарств или токсинов иной природы в генезе синдрома не доказана. На основании накопленных данных о клинических и морфологических изменениях сетчатки и ЦНС у пациентов с синдромом Эйкарди можно предположить, что нарушения развиваются в период между 4-й и 8-й неделями гсетации.
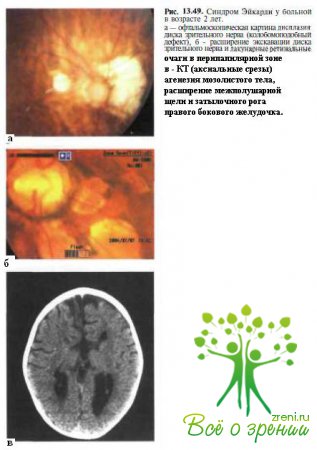
Клинические проявления. Патогномоничным офтальмаскопическим признаком синдрома Эйкарди являются множественные депигментированные лакунарные хорорстинальные очаги, гистологически представляющие собой четко очерченные сквозные дефектні, ограниченные пигментным эпителием сетчатки и хоровдеей (рис. 13.49). Размеры их варьируют в диаметре от 1/10 до 5 РД и более. Прилежащая к очагам сетчатка клинически интактна, но при гистологических исследованиях в большинстве случаев определяют ее изменения, а также атрофию хоровдеи и пигментного эпителия в зоне патологии.
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
Поражения глаз обычно двусторонние и, как правило, асимметричные. В 8—21 % случаев лакунарные очаги выявляют лишь на одном глазу. Наряду с лакунарными очагами у пациентов с синдромом Эйкарди описаны различные аномалии зрительного нерва: колобома диска зрительного нерва (приблизительно 44 % от всех случаев), синдром «вьюнка» («утреннего цветка»), гипоплазия зрительного нерва (около 50 % от общего числа), врожденная пигментация диска зрительного нерва.
Другие известные изменения глаз при синдроме Эйкарди — аметропии, косоглазие, микрофтальм (21—44 %), отслойка сетчатки, псевдоглиома, катаракта, колобома радужки, ретробульбарные кисты, а также симптомокомплекс, описанный в офтальмологической литературе как «персистирующая фетальная сосудистая сеть и характеризующийся наличием зрачковой мембраны, задних синехий, задней полярной катаракты, эпипапиллярного и эпиретинального глиоза.
Изменения на глазном дне являются важным прогностическим критерием при синдроме Эйкарди. Например, у детей с лакунарными ретинальными очагами, диаметр которых равен или превышает 5 РД, в будущем можно ожидать грубых нарушений психомоторного развития и отсутствия речевых навыков.
Системные проявления. Наиболее яркие системные проявления синдрома Эйкарди — инфантильные спазмы, вертебральные и реберные мальформации, микроцефалия, аномалии ушной раковины. Почти у всех пациентов выявляют отставание в психическом развитии. Заболевание часто заканчивается гибелью пациентов в раннем возрасте из-за осложнений, связанных с рецидивирующей пневмонией. Недавно появились сообщения о благоприятных вариантах течения заболевания с минимальными клиническими проявлениями, контролируемой эпилепсией и отсутствием ментального дефицита.
Зрительные функции. Острота зрения у пациентов с синдромом Эйкарди варьирует от 0 до 0,8. У детей раннего возраста с синдромом Эйкарди, не имеющих нарушений оптических сред, изменений в макуле и диске зрительного нерва, острота зрения, определяемая при помощи паттернреверсивных ЗВП или методом предпочтительного взора, может соответствовать возрастной норме. Функциональный прогноз при синдроме Эйкарди зависит от тяжести рефракционных нарушений, площади и локализации лакунарных ретинальных очагов и состояния постгеникулярных зрительных путей. У детей с нормальным фовеолярным рефлексом и отсутствием поражений задних зрительных путей острота зрения, как правило, высокая. Сообщений о нарушениях поля зрения при синдроме Эйкарди в литературе нет, что, вероятно, обусловлено невозможностью проведения периметрии из-за раннего возраста пациентов или их интеллектуального отставания.
Электрофизиологические исследования. При регистрации ганцфельд ЭРГ изменений обычно не обнаруживают. Может быть незначительное снижение амплитуды фотопической ЭРГ. ЗВП на вспышку у детей с синдромом Эйкарди в большинстве случаев соответствуют нормальным параметрам, за исключением случаев с тяжелой микрофтальмией или грубыми поражениями постгеникулярных зрительных путей. В связи с этим регистрация ЭРГ и ЗВП в ответ на вспышку не позволяет сделать определенный функциональный прогноз при синдроме Эйкарди. В литературе есть сообщение об отсутствии ЗВП при стимуляции пораженного глаза у пациента с односторонним поражением. При регистрации ЗВП на реверсивные паттерны у всех пациентов с лакунарными поражениями в макуле, аномалиями зрительного нерва и/или зрительных путей определяют снижение амплитуды и удлинение латентности компонента Р100.
Нейрорадиологические исследования. При КТ, МРТ или НСГ выявляются ангенезия мозолистого тела (см. рис.13.49, в), аномалии миграции (пахигирия, лолимикрогирия, корковые гетеротопии) и разнообразные структурные мальформации ЦНС (арахноидальные кисти, кольпозыфалия, синдром Dandy — Walker, церебральная полушарная асимметрия). Описаны больные, у которых сочетались признаки синдрома Эйкарли и септооптической дисплазии.
Дифференциальная диагностика. Синдром Эйкарди необходимо дифференцировать от врожденного токсоплазмоза и поражений, вызываемых вирусами цитомегалии и герпеса, а также патологических состояний, которых могут сочетаться аномалии развития зрительного нерва и структурные мальформации ЦНС (например, от септооптической дисплазии).
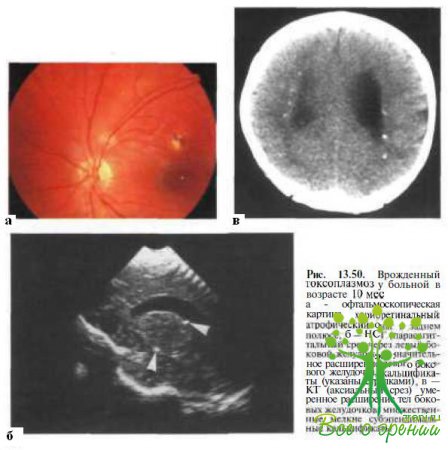
Врожденный токсоплазмоз характеризуется в большинстве случаев классической симптоматической триадой, включающей двусторонний хориоретинит, гидроцефалию и интракраниальные кальцификаты. Признаки острого увеита определяются лишь у 10 % внутриутробно инфицированных но-ворожденных. У трети пациентов выявляют атрофические хориоретинальные очаги в заднем полюсе (рис. 13.50), нередки микрофтальм, нистагм и атрофия зрительного нерва. При врожденном токсоплазмозе в отличие от синдрома Эйкарди часто встречаются перивентрикулярные кальцификаты (см. рис. 13.50, б, в). Важное диагностическое значение имеют результаты иммунологических исследований, в частности широко используемого в последнее время ELISA-теста позволяющего определить уровень иммуноглобулинов.
Лечение. Офтальмологическая реабилитация пациентов с синдромом Эйкарди подразумевает профилактику зрительной депривации и включает раннюю коррекцию аметропии и лечение амблиопии. У больных с косоглазием, врожденной катарактой или отслойкой сетчатки при определенных показаниях возможна их хирургическая коррекция.
Статья из книги: Зрительные функции и их коррекция у детей | С.Э. Аветисов, Т.П. Кащенко, А.М. Шамшинова.


Комментариев 0