Патология зрительного нерва

Содержание:
Описание
Клинические проявления заболеваний зрительного нерва нередко вызывают затруднения при дифференциальной диагностике у офтальмологов. Поэтому иногда упускается драгоценное время для осуществления рациональной терапии.
Патология зрительного нерва может начинаться и течет исподволь, иногда остро, однако дети, особенно дошкольного возраста, как правило, не замечают нарушения зрения, тем более, если в процесс вовлечен один глаз. Глаза при патологии зрительного нерва остаются спокойными и не дают повода проверить состояние зрения, а затем и глазного дна.
Патология зрительного нерва является преимущественно проявлением общих заболеваний, особенно головного мозга. Все изменения зрительного нерва можно подразделить на врожденные, воспалительные, застойные явления, травмы и атрофии. Патология зрительного нерва, в какой бы форме она ни выражалась, почти всегда ведет к нарушению зрительных функций.
↑ АНОМАЛИИ РАЗВИТИЯ ЗРИТЕЛЬНОГО НЕРВА
Аномалии развития зрительного нерва обнаруживаются при офтальмоскопии и представлены в основном гипоплазией, колобомой, углублением и пигментацией диска, псевдоневритом, миелиновыми волокнами, глиозом диска зрительного нерва. Возможны также врожденные атрофии зрительных нервов.
↑ Колобома диска зрительного нерва
встречается исключительно редко и имеет довольно четкую и характерную офтальмоскопическую картину. На месте диска зрительного нерва всегда определяется более или менее обширное углубление овальной формы с ровными пигментированными краями. Овал бывает всегда в 2—3 раза больше самого диска. Острота зрения снижается в зависимости от локализации колобомы, может быть слепота, если полностью нарушен макулопапиллярный пучок в зрительном нерве. Колобомы диска зрительного нерва, как правило, сочетаются с колобомами сетчатки и сосудистой оболочки. Могут одновременно быть и другие аномалии развития глаза (микрофтальм, микрокорнеа и др.).
↑ Углубление диска зрительного нерва
встречается еще реже, чем колобома. Офтальмоскопические признаки углубления и колобомы очень сходны и некоторые авторы рассматривают углубление в диске как частичную колобому зрительного нерва. Функции при этом могут страдать в различной степени в зависимости от интенсивности и локализации углубления.
Пигментация диска зрительного нерва характеризуется отложением глыбок пигмента на диске и особенно в области его сосудистой воронки, а также по ходу сосудов на диске. В редких случаях большая часть диска представляется темно-бурой. Функции глаза при пигментации диска чаще всего не нарушены и лечения не требуется.
↑ Псевдоневрит зрительный
наблюдается чаще, чем другие аномалии развития зрительного нерва, и требует к себе исключительного внимания. Клиническая картина напоминает неврит. При псевдоневрите диск зрительного нерва представляется гиперемированным, сероватым, физиологическая экскавация отсутствует. Контуры его неотчетливые, однако ткань диска яркая, рефлексирует. Сосуды извилистые, но калибр артерий и вен, а также соотношение между ними не изменены. Перипапиллярного отека сетчатки нет.
Если такую картину обнаруживают в раннем детском возрасте, возникают трудности в динамическом исследовании зрительных функций, а они являются решающими в дифференциальной диагностике этого состояния между истинным невритом или папиллитом. Чаще всего такая симптоматика аномалии диска зрительного нерва присуща высокой дальнозоркости и глиозу. Поэтому для диагностики имеют значение объективные данные рефрактометрии. При псевдоневрите неполноценность центрального зрения может быть обусловлена лишь аметропией и должна поддаваться очковой коррекции.
↑ Гипоплазия зрительного нерва
обусловлена врожденным недоразвитием ганглиозных клеток и офтальмоскопически проявляется в бледности и малых размерах диска (в 2—3раза меньше нормы), извитости сосудистого пучка, глубокой физиологической экскавации. Зрение при этой патологии может быть сохранено в различных пределах.
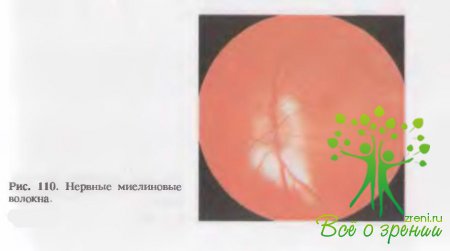
Миелиновые волокна дают характерную офтальмоскопическую картину: они напоминают «лисьи хвосты», которые веерообразно отходят от диска зрительного нерва к сетчатке, прикрывая ее сосуды (рис. 110). Количество этих «хвостов» может быть различным. Зрение обычно не страдает, но размеры слепого пятна увеличены.
Процесс обусловлен тем, что миелинизация захватила не только волокна зрительного нерва, но и сетчатки.
↑ Друзы диска зрительного нерва
сравнительно редкое заболевание. Они представляют собой белесоватые или желтоватые округлые разнокалиберные (от булавочной головки и более), одиночные или в виде колоний (конгломераты) коллоидные образования, располагающиеся преимущественно по краю диска, а также в перипапиллярной зоне. При выраженном процессе диск представляется увеличенным и несколько проминирующим в стекловидное тело, т. е. создается картина застойного диска зрительного нерва.
Количество друз может увеличиваться, при глубоком расположении они давят на волокна зрительного нерва, вызывая ухудшение зрения, изменения поля зрения.
↑ Врожденная атрофия зрительных нервов
обнаруживается у новорожденных сравнительно редко по наличию у них расширенных и почти не реагирующих на свет зрачков, некоординированных движений глазных яблок, нистагму, отсутствию реакции слежения и фиксации. На глазном дне при этом видны белые с сероватым оттенком диски зрительных нервов с четкими контурами. Сосуды сетчатки резко сужены. Врожденная атрофия зрительных нервов является следствием разнообразных внутриутробных заболеваний ЦНС, в том числе и семейно-наследственного характера.
Следует отметить, что все перечисленные врожденные изменения зрительного нерва необратимы и их лечение практически не дает эффекта.
↑ ВОСПАЛЕНИЕ ЗРИТЕЛЬНОГО НЕРВА
Воспалительные заболевания зрительного нерва называются невритами.
↑ Неврит может захватывать различные отделы зрительного нерва и в связи с этим различают:
- неврит диска зрительного нерва;
- ретробульбарный неврит — воспаление глазничного отдела зрительного нерва;
- интракраниальный неврит — воспаление зрительного нерва, локализующееся в его внутричерепном отделе (оптохиазмальный арахноидит).
Причинами невритов зрительного нерва могут быть воспалительные заболевания головного мозга и его оболочек (менингит, арахноидит, абсцесс мозга, энцефалит на фоне бактериальных и вирусных острых и хронических инфекций, таких как грипп, туберкулез, сыпной тиф, сифилис, бруцеллез и др.), рассеянный склероз, болезни крови, нарушения обмена веществ (сахарный диабет, подагра), болезни почек, местные очаги воспаления (болезни околоносовых пазух носа, зубов), воспалительные заболевания глаза (увеиты) и глазницы (флегмоны, тенониты), а также травмы глаза и глазницы. Бесконечное разнообразие и сочетание причин, вызывающих невриты зрительного нерва, часто затрудняют поиски истинной их причины, которую бывает трудно установить.
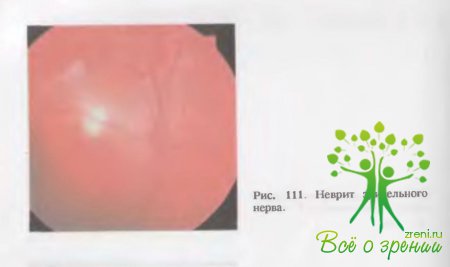
↑ Неврит диска зрительного нерва
как правило, характеризуется быстрым и значительным падением остроты и нарушением поля зрения и ухудшением цветоощущения. Офтальмоскопически (рис. 111) определяются гиперемия диска, стушеванность его границ, расширение вен, иногда экссудат по ходу сосудов и в сосудистой воронке. В тяжелых случаях возможны кровоизлияния в ткань диска, а также сетчатку, иногда резко выражена экссудация на поверхности диска. Выстояние (проминенция) лиска в стекловидное тело выражено незначительно.
↑ Ретробульбарный неврит
проявляется в первую очередь быстрым снижением остроты зрения. В поле зрения нередко определяются выпадения в виде центральных и парацентральных скотом, очень часто расстраивается цветоощущение.
Для ретробульбарного неврита характерно возникновение болей в глазнице при движениях глазного яблока. Это зависит от того, что воспалительный процесс захватывает сухожильное кольцо, снабженное чувствительными нервными окончаниями, от которого начинаются почти все мышцы глазного яблока. На глазном дне явления неврита выражены скудно, а могут и вовсе отсутствовать. Выраженные изменения иногда наблюдаются лишь в исходе процесса, когда может возникнуть нисходящая атрофия зрительного нерва.
Наиболее существенным фактором в этиологии ретробульбарного неврита является рассеянный склероз. Заболевание это встречается преимущественно в пубертатном возрасте. Данная патология может вызываться при отравлениях метиловым спиртом, могут быть алкогольная, табачная и другие интоксикации.
Признаки данного неврита могут появляться значительно позже, иногда через много лет. Очень характерно, что ретробульбарный неврит при рассеянном склерозе может возникать неоднократно, острота зрения при этом резко падает, иногда до нуля, но затем под влиянием лечения вновь восстанавливается, т. е. происходит разрушение миелиновых влагалищ, а осевые цилиндры зрительного нерва гибнуть не сразу.?
↑ Интракраниальный неврит (прежде назывался оптико-хиазмальный неврит)
обусловлен воспалением паутинной мозговой оболочки, захватывающем область зрительного перекреста и внутричерепной части зрительных нервов. В этих случаях наряду со значительным понижением зрения обоих глаз можно наблюдать характерные изменения поля зрения хиазмального типа. Офтальмоскопически изменения со стороны диска зрительного нерва могут быть незначительными и проявляться небольшой гиперемией его и отеком. Нередко изменения в диске появляются в исходе процесса в виде нарастающей атрофии.
В зависимости от характера воспалительного процесса вокруг зрительного перекреста и зрительных нервов образуются спайки, кисты, оказывающие давление и еще в большей степени нарушающие кровообращение.
Течение интракраниальиых невритов бывает тяжелым и нередко наблюдаются временные улучшения функций с последующим их понижением.
Следует указать, что зрительный нерв может поражаться туберкулезным процессом. Возникает так называемый солитарный туберкул диска зрительного нерва, который проявляется в том, что по краю диска или в центре располагаются туберкулезные гранулемы (туберкулы). При слиянии они приобретают грибовидную форму и прикрывают весь диск и перипапиллярную зону. Туберкулы имеют желтовато-розовый цвет и проминируют в стекловидное тело. Необходимо дифференцировать от гумм. Острота зрения при солитарных туберкулах быстро и резко понижается. Исходом заболевания является частичная атрофия диска зрительного нерва.
Следует особенно подчеркнуть, что неврит зрительного нерва, как правило, заканчивается атрофией. Атрофия может быть частичной, когда нервные волокна в области очага воспаления гибнут не полностью и зрение сохраняется, и полной — в таких случаях острота зрения равна нулю. Атрофия зрительного нерва при невритах возникает через несколько недель после начала заболевания. Диск зрительного нерва становится белым, контуры его долгое время остаются неотчетливыми. Такая атрофия называется вторичной в отличие от первичной атрофии, при которой контуры диска с самого начала четкие, ровные.
При ретробульбарном неврите, если процесс развивался далеко за пределами глазного яблока и не захватывал диск зрительного нерва, возникает нисходящая первичная атрофия. Так как при ретробульбарном неврите преимущественно поражается макулопапиллярный пучок, то чаще всего наблюдается побледненне височной половины диска. Если же появляется отек диска зрительного нерва, то развивающаяся атрофия носит характер вторичной нисходящая атрофия развивается и при интракраниальном неврите, но побледненне диска отмечается через значительно больший период времени (месяцы).
↑ ПРИНЦИПЫ ЛЕЧЕНИЯ НЕВРИТОВ
Интракраниальные невриты подлежат не только консервативному, но и хирургическому лечению. Операции направлены на рассечение спаек вокруг зрительного нерва и зрительного перекреста. Их следует осуществлять до возникновения атрофии зрительного нерва при сохранении остаточного зрения в нейрохирургическом стационаре.
↑ ЗАСТОЙНЫЕ ПРОЦЕССЫ В ЗРИТЕЛЬНОМ НЕРВЕ
Застойный диск зрительного нерва — отек диска зрительного нерва невоспалительного характера, обусловленный, как правило, повышением внутричерепного давления (рис. 112). Застойный диск возникает в связи с наличием объемных процессов в головном мозге, абсцессов, гумм, туберкулом, паразитарных кист (цистицеркоз), гидроцефалии, а также при болезнях крови, травме черепа, опухолях и травме глазницы и др.
Застойный диск является обычно следствием задержки тканевой жидкости, оттекающей в нормальных условиях по зрительному нерву в полость черепа. Офтальмоскопическая картина застойного диска разнообразна, отличается динамичностью, в развитии ее можно проследить пять стадий.
- Начальная стадия характеризуется гиперемией и стушеванностью очертаний, нерезким отеком преимущественно носовой части диска зрительного нерва. Позднее отек захватывает височную зону, где проходит макулопапиллярный пучок. Нарастание отека ведет к увеличению диска, его проминенции, расширению вен. Зрительные функции, как правило, не страдают.
- Выраженная стадия сопровождается дальнейшим увеличением размеров диска и его проминенцией. Наблюдается отек ткани всего диска. При этом сосуды местами тонут в отечной ткани, вены значительно расширены и извиты, артерии узкие, могут появляться кровоизлияния из расширенных вен. Зрительные функции обычно снижаются очень мало и в основном увеличивается слепое пятно.
Резко выраженная стадия застойного диска проявляется все теми же признаками, но выраженными еще резче. Диск может принимать такие размеры, что не умещается в поле зрения даже при расширенном зрачке, резко выстоит над уровнем сетчатки на 2—3 мм в виде гриба. Увеличивается количество кровоизлияний. В редких случаях в области пятна сетчатки вследствие отека (как при почечной ретинопатии) может появляться картина звезды. Зрительные функции заметно ухудшаются.
Если в этих стадиях причина процесса устранена, то возможно обратное его развитие и восстановление функций.
Застойные диски в стадии атрофии зрительного нерва
возникают при длительном существовании ее. Отек уменьшается и диск зрительного нерва становится бледнее. Контуры его неотчетливы. Вены приобретают нормальную ширину, артерии остаются узкими, кровоизлияния рассасываются. Острота зрения быстро падает, поле зрения значительно сужено.
- Терминальная стадия возникает в тех случаях, когда лечение неэффективно и причина процесса не ликвидирована. Изменения в зрительном нерве прогрессируют. Диск приобретает белый цвет. Наступает полная слепота.
Как правило, застойные диски бывают двусторонними, но выраженность их может быть различной. Быстрота развития застоя зависит от скорости нарастания внутричерепного давления. Если оно небольшое, то начальные стадии застойных дисков могут существовать в течение нескольких лет. Следовательно, по стадии застоя нельзя делать вывод о длительности его существования.
Бывают случаи, когда патологический процесс, вызывающий повышение внутричерепного давления, оказывает прямое или косвенное воздействие еще и на какой-либо участок зрительного пути. Возникающие при этом застойные диски обозначают термином «осложненные». Признаками осложненных застойных дисков могут быть изменения поля зрения, разница в остроте зрения обоих глаз без признаков атрофических изменений и т. д.
Изменения поля зрения могут быть разнообразными и зависят от локализации патологического процесса. Воздействие на зрительный перекрест ведет к битемпоральной и биназальной гемианопсии, а на зрительные тракты или центральный неврон зрительного пути — к гомонимной гемианопсии. Тщательное исследование поля зрения оказывает неоценимую услугу в постановке топического диагноза, особенно в случаях, когда поражаются участки мозга, не дающие неврологической симптоматики.
Дифференцировать застойный диск необходимо от неврита и псевдоневрита. Особенно это трудно сделать в начальных стадиях и в стадиях атрофии. Ошибка в диагнозе может вести к неправильной тактике врача в отношении больного и принести ему вред. Очень важны подробные анамнестические данные, указывающие на гипертензионный синдром (периодические «туман» перед глазами, головные боли, тошнота, рвота). Необходимы рентгенограммы черепа, компьютерная томография и т. п.
↑ АТРОФИИ ЗРИТЕЛЬНОГО НЕРВА
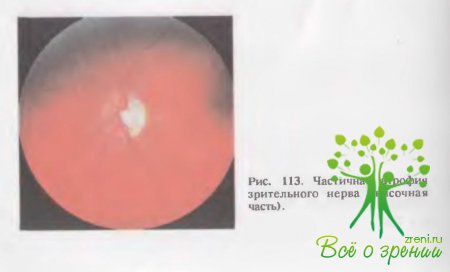
↑ Атрофические процессы в зрительном нерве
возникают как следствие воспалительных или застойных явлений и всегда сопровождаются снижением остроты и сужением границ поля зрения вплоть до слепоты (рис. 113).
Кроме того, атрофия зрительного нерва может быть врожденной, а также возникать вследствие интоксикаций: отравления хинином, метиловым спиртом и другими веществами, при ботулизме.
Клиническая картина атрофии всегда характеризуется расширением зрачков и почти полным отсутствием их реакции на свет, отсутствием реакций слежения и фиксации. Взгляд у таких больных при двустороннем поражении «блуждающий». При офтальмоскопии атрофия зрительного нерва проявляется прежде всего побледнением диска и сужением артериальных сосудов. По состоянию границ диска атрофии зрительного нерва подразделяют на первичные, или простые (границы диска четкие), и вторичные (границы диска смазаны).
Снижение остроты зрения при атрофии зрительного нерва обусловлено как локализацией, так и интенсивностью атрофического процесса. В тех случаях, когда атрофический процесс распространяется на макулопапиллярный пучок, отмечается значительное снижение остроты зрения. Если же поражаются периферические волокна зрительного нерва, то острота зрения может понизиться лишь незначительно, более выражено ухудшение периферического зрения.
Статья из книги: Офтальмология | Ковалевский Е.И..



Комментариев 0