Воспаления роговицы (Кератиты) (Часть 2) | Руководство по детской офтальмологии

Описание
Частота фликтенулезных заболеваний зависит от времени года: наибольшее количество случаев наблюдается на весенние месяцы (май), отмечается также небольшой осенний подъем. Имеют значение также санитарно-гигиенические условия, характер питания зимой (недостаток витаминов А, группы В, С, зелени). Длительность болезни 1—2 мес. Возможны обострения и рецидивы.Результаты клинико-рентгенологического обследования больных с фликтенулезным кератитом свидетельствуют о высокой частоте туберкулезных изменений у этих детей. Установлено, что чем моложе больные фликтенулезом, тем чаще у них обнаруживается активно протекающий туберкулезный процесс.
Положительные результаты туберкулиновых реакций (80 - 90%) также указывают на инфицированность большинства больных. Туберкулинонегативных случаев встречается очень немного. Они могут зависеть от технических погрешностей и влияния различных анергизирующих факторов, среди которых важная роль принадлежит недостаточности витамина А.
Обнаружение признаков фликтенулеза нередко позволяет диагностировать туберкулез в ранней стадии, особенно в детском возрасте. Их значение возрастает еще и потому, что у детей при некоторых формах туберкулеза слабо выражены физикальные проявления, заболевание протекает бессимптомно или маскируется гриппоподобными заболеваниями.
У большинства больных в крови отмечается моноэозинофилия, которую расценивают как проявление аллергизации организма при туберкулезе первичного периода. При тяжелом течении скрофулеза резко выражена гипоальбуминурия, возникновение которой объясняется изменением трофических процессов и повышенной проницаемостью капилляров.
Лечение фликтенулезных кератитов проводит офтальмолог совместно с фтизиатром. Оно направлено в первую очередь на устранение вторичных аллергизирующих факторов. С этой целью проводят дегельментизацию, санацию полости рта, рекомендуют ограничить употребление углеводов и соли и т. д.
Одновременно с этим осуществляют активную противовоспалительную и десенсибилизирующую (глюконат кальция, супрастин и др.) терапию. Лекарственные препараты для общего употребления назначает фтизиатр (стрептомицин, фтивазид и др.).
Местно проводят форсированные инстилляции растворов антибиотиков, сульфанил-амидных препаратов, амидопирина, кортикостероидов, хинина, витаминов, а также назначают мидриатики. Для снятия боли закапывают 5% раствор новокаина.
При торпидном течении показаны инстилляции цитостатика циклофосфана. Для ликвидации острых явлений проводят рассасывающую терапию (дионин, йодид калия, папаин, микродозы дексазона и др.). Лечение кератита продолжается около месяца. Необходимо строгое соблюдение диеты. Терапия осуществляется в условиях глазного стационара. Переболевшие дети подлежат диспансеризации в специализированном диспансере и в глазном кабинете детской поликлиники.
Вирусные кератиты. Герпетический кератит (keratitis herpeticus). Герпетический кератит из года в год становится все более распространенным заболеванием глаз у детей и взрослых во всем мире. Повсеместно отмечаются также более тяжелое его течение и преимущественное поражение детей и молодых людей.
На долю герпетического кератита приходится до 80% всех воспалительных процессов роговицы. Высокая частота, а также тяжелое течение герпетической болезни в известной мере связано с неоправданно широким применением кортикостероидных гормонов.
Распространенность герпеса глаз можно объяснить еще и тем, что в последние годы чаще возникают эпидемии гриппа и вирусного гепатита, активирующие латентную инфекцию, в том числе и вирус герпеса.
Вирус просток) герпеса (herpes simplex) относится к фильтрующемся, нейродермотропным вирусам, которые находятся в организме человека с раннего детства, попадая в него, очевидно, контактным и воздушно-капельным путем. Об инфицированности герпетическим вирусом можно судить по высокому титру специфических антител.
Обычно большинство детей рождаются с антителами благодаря высокому содержанию их у матерей. Однако в течение первого полугодия жизни эти антитела исчезают, поэтому в данный период жизни у ребенка отмечается самая высокая чувствительность к вирусу.
Установлено, что более половины детей инфицируются вирусом простого герпеса в возрасте до 5 лет. Почти все взрослые остаются здоровыми вирусоносителями и являются постоянными источниками инфекции. Специфические антитела к наиболее распространенным штаммам вируса герпеса обнаруживаются почти у каждого 6-го здорового ребенка.
Вирус, находясь в равновесии с антителами, не вызывает заболевания до тех пор, пока не увеличится его вирулентность. Активация вируса и снижение сопротивляемости организма происходят под влиянием таких факторов, как лихорадочное состояние при различных инфекционных заболеваниях, охлаждение, эмоциональвое напряжение, вакцинация, перегревание, ультрафиолетовое облучение, нейроэндокринные сдвиги и др.
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
В создавшихся, предрасполагающих к развитию заболевания условиях даже при небольших повреждениях глаза (микротравмы), сопровождающихся эрозией эпителия конъюнктивы и роговицы, появляется возможность для внедрения вируса в ткани глаза. Герпетическая болезнь нередко проявляется как системное поражение организма: кожи, слизистых оболочек, центральной и периферической нервной системы, печени, глаз.
Герпетический кератит — проявление нейроинфекции, которая обычно локализуется в глазу ввиду избирательных свойств вируса и реактивности больного. Заболевание может вызываться многочисленными штаммами возбудителя, отличающимися друг от друга по своим биологическим свойствам.
Клинически заболевание может проявляться в виде двух форм: первичного герпеса, при котором в организме отсутствуют противогерпетические антитела и чаще послепервичного герпеса роговицы, когда инфицирование уже произошло и в организме имеется некоторое количество антител.
Первичный герпес (herpes primerius) глаза наблюдается примерно у 25% больных детей со всеми герпетическими поражениями роговицы. Заболевание наблюдается преимущественно у детей от 5 мес до 5 лет, но чаще в первые 2 года жизни, что связано с отсутствием у них специфического иммунитета.
Течение болезни острое, длительное и тяжелое. Поверхностная, везикулезвая, форма встречается редко, а если и развивается, то затем переходит в древовидную. Инфильтраты имеют серый цвет и различные контуры. Преобладает глубокий, метагерпетический, кератит, с явлениями иридоциклита. На задней поверхности роговицы появляется большое количество полиморфных серых преципитатов.
В радужке расширяются имеющиеся и появляются вновь образованные сосуды. В связи с вовлечением в процесс ресничного тела возникают «цилиарные» боли. В роговицу очень рано врастает множество поверхностных и глубоких сосудов. Процесс течет волнообразно, захватывая почти всю роговицу.
Часто возникают обострения, рецидивы. Ремиссии заболевания непродолжительные. Резко снижена чувствительность роговицы, тем не менее имеется корнеальный синдром. Отделяемое из конъюнктивального мешка серозное, а иногда слизисто-гнойное. Изменениям в роговице нередко предшествуют или возникают одновременно с ними герпетические высыпания на коже век, около носа и на губах.
Послепервичный герпес (herpes postprimarius) глаза встречается чаще у детей старше 3 лет на фоне имеющегося, но слабого противогерпетического иммунитета. Наличие слабого иммунитета отражается на клинической картине заболевания. Послепервичный герпетический кератит прежде всего характеризуется подострым течением.
Инфильтраты имеют преимущественно древовидную или метагерпетическую форму. Васкуляризации инфильтратов, как правило, не бывает. Корнеальный синдром выражен слабо. Отделяемое из конъюнктивального мешка чаще серозно-слизистое, скудное.
Течение процесса более благоприятное и менее длительное (2—3 нед), чем при первичном герпесе. Возможны рецидивы, но ремиссии более длительные (до года). Заболевание возникает преимущественно осенью и зимой.
По виду и локализации процесса различают несколько разновидностей герпеса глаза.
Везикулезный кератит (keratitis vesiculosus) характеризуется тем, что на роговице в любом ее отделе из-за отслоения эпителия серозной жидкостью появляются единичные или множественные проминирующие пузырьки серого цвета. Затем они лопаются и образуют эрозии - язвочки. Чувствительность роговицы снижается.
Регенерация эпителия идет медленно в связи с нарушением трофики. Заболевание чаще одностороннее, но склонно к рецидивам. Если в процесс вовлекаются более глубокие слои роговицы, то после выздоровления остаются помутнения различной степени и величины, снижающие зрение.
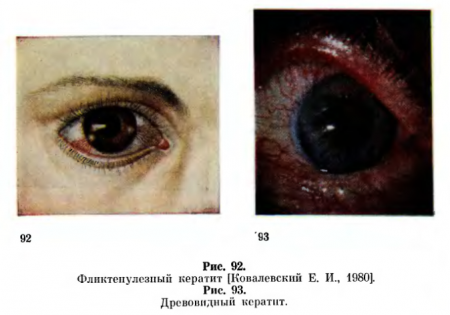
Древовидный кератит (keratitis dendriticus) своеобразен тем, что возникшие герпетические пузырьки сливаются, изъязвляются и образуют серые борозды — трещины эпителия, напоминающие ветви дерева. Такая картина обусловлена распространением процесса по ходу веточек нервов (рис. 93).
Эта форма заболевания встречается более чем у 50% от всех больных с другими формами герпеса, протекает длительно, вяло, сопровождается иритом или иридоциклитом.
Инфильтраты нередко могут распространяться сравнительно глубоко, в этих случаях остаются значительные помутнения роговицы, резко снижающие зрение.
Метагерпетический кератит (keratitis metaherpeticus) отличается от первых двух поверхностных процессов тем, что воспалительные инфильтраты залегают в основном глубоко в строме роговицы и на большой ее площади — глубокая форма герпеса. Чаще заболевание возникает на почве древовидного кератита. Роговица представляет собой массивную эрозированную, мутно-серую, дандкартообразную поверхность.
На этом фоне определяются отдельные древовидные очертания и белесоватые рубцовые изменения. Очень часто наблюдаются поражения сосудистой оболочки в виде переднего, а иногда и заднего увеита с изменениями на глазном дне (отек сетчатки, папиллит).
Васкуляризация роговицы или отсутствует, или минимальная. Отмечаются светобоязнь, блефароспазм и «цилиарная» боль. По выздоровлении всегда остаются грубые помутнения роговицы, поэтому зрение резко снижено.
Дисковидный кератит (keratitis disculosus) характеризуется образованием глубокой инфильтрации в виде диска, располагающегося в центре роговицы. Роговица в этой области утолщена, появляются складки задней пограничной пластинки, пузыревидные отслоения эпителия. Вокруг инфильтрата имеется зона отека (рис. 94).
Инфильтрат обычно не изъязвляется, но постепенно замещается соединительной тканью. Резко снижается зрение, отмечаются рецидивы.
Несмотря на многообразие разновидностей герпеса глаза, их объединяет ряд характерных признаков, являющихся решающими в дифференциальной диагностике с другими видами кератитов:
- характерным элементом является пузырек, а форма инфильтрации чаще древовидная или ландкартообразная;
- цвет инфильтрации серый;
- чувствительность роговицы на обоих глазах снижена или отсутствует, но имеется тригеминальная невралгия;
- васкуляризация роговицы, как правило, отсутствует (после- первичный герпес);
- течение кератита упорное, длительное, с обострениями и ремиссиями;
- поражается один глаз преимущественно;
- возникновение кератита чаще связано с перенесенными общими заболеваниями и повреждениями глаза;
- из соскоба с эпителия выделяют вирус простого герпеса;
- возбудитель заболевания резистентен к антибиотикам и сульфаниламидным препаратам;
- имеются внутриклеточные специфические антитела (после- первичный герпес);
- кожные пробы с герпетическим полиантигеном положительные при послепервичном и отрицательные при первичном герпесе.
Лечение офтальмогерпеса предусматривает воздействие на еще не поврежденные вирусом ткани в целях их защиты; ткани, поврежденные вирусом; сопутствующую воспалительную реакцию; коллагеновый некроз стромы роговицы; рубцовые изменения поврежденных тканей; специфические защитные факторы; факторы неспецифической резистентности.
Выбор метода лечения определяется клинической формой и стадией заболевания с учетом предшествующего лечения, общего состояния организма и наличия сопутствующих заболеваний. Из нуклеозидов эффективны аденинарабинозид (АРА-А), 5-бромуридин, а также оксолин, теброфен, флореналь, госсипол.
С целью пролонгирования действия лекарственных средств создана новая оригинальная лекарственная форма - растворимые глазные лекарственные пленки (ГЛП) с противовирусными препаратами.
Значительный прогресс в лечении офтальмогерпеса связан с применением в клинической практике отечественными офтальмологами высокоактивных препаратов — концентрированного лейкопитарного интерферона и его индукторов. Использование интерфероногенов для лечения наиболее тяжелых форм офтальмогерпеса имеет значительные преимущества по сравнению с лечением противовирусными химиопрепаратами (йоддезоксиуридин, оксолин, теброфен и др.).
Терапевтический эффект отмечен при внутримышечном введении продигиозана по 50—100 мкг 1 раз в 3 дня, пирогенала в дозе 50—100 мкг/мл по схеме: в 1-й'день 0,1 мл, в последующие 9 дней увеличивают дозу на 0,1 мл, затем 10 дней по 1,0.
В комплексном лечении офтальмогерпеса с успехом применяют физические методы: рентгенотерапию, микроволновую теранию, ультразвук, диадинамотерапия, лекарственный электрофорез, фонофорез.
Положительное влияние на течение тяжелого офтальмогерпеса оказывает магнитотерапия. При воздействии переменного магнитного поля значительно уменьшаются боль и светобоязнь, улучшается трофика роговицы.
В последние годы наметилась тенденция к комплексному использованию средств противовирусной терапии и микрохирургических методов. Предложен метод аргонлазеркоагуляции для лечения герпетического кератита, позволяющий строго дозировать интенсивность воздействия на патологический очаг.
Левамизол может быть рекомендован для лечения больных с тяжелыми хроническими вялотекущими формами герпетических поражений на фоне сниженной иммунореактивности по схеме: 2,5 мг на 1 кг массы тела, суточная доза 2—4 драже (одно драже -50 мг), 2 дня подряд еженедельно до стихания клинических проявлений заболевания. С целью профилактики рецидивов левамизол назначают в дозе 2—4 драже 1 раз в неделю.
Хорошие результаты получены при системном применении нестероидных противовоспалительных средств (бутадион, метацил, индометацин и др.). В случае выраженного аллергического компонента эффективна терапия фенкаролом, перитолом или другими противоаллергическими препаратами. При уменьшении образования интерферона показано системное применение или введение под конъюнктиву индукторов интерферонообразования: продигиозана, пирогенала, полудана.
Обязательно назначают средства, улучшающие трофику—витамины А, группы В, С и РР, новокаин, дибазол, салицилаты, хинин, супрастин (димедрол, тавегил и др.). Используют средства, повышающие иммунитет: у-глобулин, инактивированную вакцину, герпетический полиантиген, проводят аутогемотерапию.
Проводят вмешательства, направленные на предотвращение распространения процесса: соскоб эпителия и прижигание эфиром, спиртом, спиртовым раствором йода; гальванокаутеризацию, нейротомию (трепаном или ножом), частичную послойную кератопластику, воздействие лучами Букки, а в последнее время и лазеркоагуляцию.
Осуществляют комплекс воздействия, способствующих рассасыванию помутнений: электро (фоно) форез дионина, хлорида кальция, лидазы, цистеина, амидопирина, йодида калия, алоэ, стекловидного тела; оксигенотерапии и др.
Больные, страдающие рецидивирующим офтальмогерпесом, должны находиться под диспансерным наблюдением.
Необходимо упорядочить режим труда этих больных, по возможности исключить факторы, способствующие возникновению рецидивов болезни, проводить общее клиническое обследование для выявления сопутствующих заболеваний, а при возникновении опасности повторного обострения осуществлять специальные профилактические мероприятия.
Обменные кератиты. Из обменных кератитов, которые в настоящее время встречаются у детей, хотя и очень редко, следует отметить авитаминозные кератиты.
Авитаминоз А. При авитаминозе А наблюдаются многообразные изменения кожи, слизистых оболочек, а также различных оболочек глаза. Недостаточность витамина А возникает при тяжелых желудочно-кишечных заболеваниях, болезнях дыхательных путей, неправильном кормлении, инфекционных болезнях, сепсисе и недоношенности.
В возникновении врожденной недостаточности витамина А играет роль алиментарный авитаминоз матери, тиреотоксикоз, алкогольный цирроз печени, холецистит и холангит, диабет, туберкулезная хроническая интоксикация, аллергические заболевания кожи (экзема) и др. Заболевание обоих глаз начинается постепенно в виде прексероза, а затем развиваются и ксероз и кератомаляция.
Прексероз характеризуется исчезновением слоя слезы в области глазной щели. В связи с этим появляются нежная матовость и тусклость (сухость) конъюнктивы, а иногда пигментация в виде треугольника основанием к лимбу. Сухость и матовость быстро усиливаются при замедленном мигании. В роговице образуются поверхностные помутнения.
Эпителиальный ксероз является как бы второй стадией А-авитаминоза. В этот период в области белесоватого треугольника на конъюнктиве и в полулунных складках образуются ксеротические сухие бляшки в виде застывшего сала или пены — бляшки Искерского - Бито. Они не подвергаются некрозу, но в их зоне постоянно происходит десквамация эпителия. Одновременно отшелушивается эпителий роговицы (гиперкератоз).
Чувствительность роговицы снижена. В связи с сухостью роговицы, помутнением и разрушением эпителия снижается острота зрения. Процесс этот длительный, что, вероятно, объясняется не только гипо- и авитаминозом А, но и недостатком витаминов РР, тиамина (В1) и рибофлавина (В2). Иногда при ксерозе наблюдается скудное крошковидное отделяемое.
Васкуляризация роговицы наступает очень редко и выражена слабо. Перикорнеальная инъекция не наблюдается. Зрение резко снижается.
Кератомаляция возникает вследствие глубокого авитаминоза А на почве в первую очередь искусственного вскармливания детей и выражается в большинстве случаев двусторонним помутнением роговицы молочного цвета. Помутнение, начавшись в поверхностных слоях, может в течение нескольких суток захватить большую часть глубоких слоев роговицы.
Одновременно с проникновением помутнений вглубь и вширь возникает распад и отторжение Эпителия и стромы роговицы. Чувствительность роговицы полностью отсутствует, и процесс распада происходит безболезненно. В конъюнктивальном мешке обнаруживается слизисто-гнойное отделяемое. В лучшем случае процесс останавливается у задней пограничной пластинки, язва рубцуется и образуется мощная лейкома (бельмо) роговицы. При этом зрение падает до светоощущения.
Лечение авитаминоза А заключается в первую очередь в приеме витамина А. Лечебная разовая доза для детей 5000 — 10000, суточная до 20000 МЕ.
Пища, получаемая больными с авитаминозом А, должна быть богата жирами и белками, так как только в их присутствии происходит быстрая утилизация и накопление витамина А в организме. Кроме того, необходимо включать в рацион питания овощи и фрукты, содержащие витамины А, группы В, С и РР (картофель, морковь, зеленый горошек, салат, малина, смородина, персики, абрикосы и др.).
Необходимо отметить, что чрезмерное потребление витамина А может привести к гипервитаминозу, который проявляется головной болью, рвотой, головокружением, шелушением кожи и выпадением волос.
Авитаминоз В. Авитаминоз В1 сопровождается рядом тяжелых общих изменений в организме, таких, как пониженная деятельность желудочно-кишечного тракта, потеря ригидности мышц и полиневриты. Поражения роговицы обусловлены повреждением чувствительной и симпатической иннервации.
Заболевание глаз начинается с их раздражения, затем снижается острота зрения. В первые дни заболевания отмечаются центральные помутнения в поверхностных и средних слоях роговицы. Различают ряд разновидностей заболеваний глаз при авитаминозе В1: дисковидные кератиты без распада или с незначительным распадом; дисковидные кератиты с выраженным распадом и слабой васкуляризацией роговицы; круговой абсцесс роговицы с прободением и выпадением оболочек; герпетиформные кератиты, напоминающие метагерпетическую форму.
Почти у половины больных в процесс вовлекается сосудистая оболочка глазного яблока. Течение заболевания торпидное. Чаще всего при авитаминозе В1 возникают невриты зрительного нерва.
Лечение авитаминоза В1 состоит во введении витамина В1 (тиамина) внутривенно (1 2% раствор) или внутримышечно (6% раствор), а также в виде 0,5% мази в конъюнктивальный мешок. Лечение, как правило, приводит к полному выздоровлению, если оно начато в ранних стадиях авитаминоза и его проводят регулярно.
Авитаминоз В2. Авитаминоз В2 (гипо- или арибофлавиноз) характеризуется васкуляризацией роговицы, дистрофией эпителия, интерстициальным и язвенным кератитом. Патологические процессы в роговице при этом виде авитаминоза протекают сравнительно медленно и доброкачественно. Клиническое течение может ухудшаться при хронической туберкулезной интоксикации и врожденном сифилисе, которые сами по себе вызывают гипорибофлавиноз.
Лечение авитаминоза В2 заключается в назначении витамина В2 по 5 20 мг в день. Витамин В2 принимают внутрь и применяют местно в виде 0,02% раствора. Большой эффект дают субконъюнктивальные инъекции фосфорилированного витамина В2. Своевременно начатое и правильно проведенное лечение приводит к выздоровлению и восстановлению высокой остроты зрения.
Авитаминоз Е. При авитаминозе Е нарушается трофика глаза. Отмечаются истончение роговицы и ее деформации в виде образования кератоконуса и появления выраженного неправильного астигматизма.
Лечение — прием внутрь масляных и спиртовых растворов витамина Е по 3 мг на прием -2 раза в день.
Другие авитаминозы у детей встречаются редко, существенного влияния на роговицу не оказывают.
Прочие кератиты. Грибковые кератиты. Грибковые кератиты, или кератомикозы, у детей встречаются редко. Эти кератиты вызываются различными видами грибов. Установление этиологии этих заболеваний затруднено, так как они напоминают вялотекущие хронические бактериальные кератоконъюнктивиты со скудным отделяемом.
Этиологию, как правило, определяют либо методом исключения инфекционной (бактериальная, вирусная) флоры и токсико-аллергического процесса, либо путем обнаружения того или иного гриба лабораторными методами (дымчатый аспергилл, актиномицеты).
Кератомикозы в большинстве случаев протекают подостро со слабовыраженным корнеальным синдромом. В роговице чаще выявляют серовато-белесоватые нитевидные или крошковатые рыхловато-суховатые инфильтраты со сравнительно ровными и четкими контурами, но с перифокальной желтоватой зоной. В случаях изъязвления инфильтратов иногда обнаруживают тягучее отделяемое. В процесс может вовлекаться сосудистая оболочка глазного яблока. Течение заболевания длительное, упорное. После него остаются помутнения роговицы, значительно снижающие зрение.
Лечение медикаментозное симптоматическое и антимикозное (амфотерицин, трихомицин и др.), назначают нистатин, сульфаниламидные препараты, цинк с резорцином. Проводят механотерапию с последующими прижиганиями эфиром, спиртовым раствором бриллиантового зеленого, криотерапию и др.
В целях унификации диагноза кератита, выбора метода лечения и оценки его эффективности при установлении клинического диагноза целесообразно придерживаться определенной схемы, учитывая такие критерии, как острота процесса (острый, подострый, хронический), частота (рецидивирующий), локализация (центральный, периферический), глубина (поверхностный, глубокий), вид инфильтрации (дисковидный, полиморфный и др.), этиология (туберкулезный, герпетический и др.). С учетом этих, а возможно, и других критериев диагноз может быть сформулирован, например, таким образом: «кератит правого глаза, подострый, рецидивирующий, центральный, поверхностный, древовидный, герпетический постпервичный».



Комментариев 0