Детские заболевания глаз из книги: Справочник - детские болезни
Описание
На приеме у офтальмолога
Детский офтальмолог (от греч. «офтальмос» — глаз) занимается оценкой состояния органа зрения и его функций у детей. Чаще глазного врача называют окулистом — от латинского слова «окулюс».
Многие дефекты органа зрения, беспокоящие взрослых, возникают еще в детстве, нередко причина заболеваний глаз обнаруживается в раннем возрасте, а иногда даже до рождения.
Родители часто обращаются к врачу-офтальмологу, чтобы выяснить, все ли в порядке с глазами их ребенка, что могут означать те или иные признаки.
Ряд подобных вопросов можно решить и самостоятельно, если знать основы строения и функции глаз ребенка, обращать внимание на необычные внешние признаки строения глаза, покраснение глаз, белый цвет области зрачка и пр.
Но при заболеваниях глазного дна, травмах глаз необходимо обратиться к врачу.
Основы строения и функции глаз
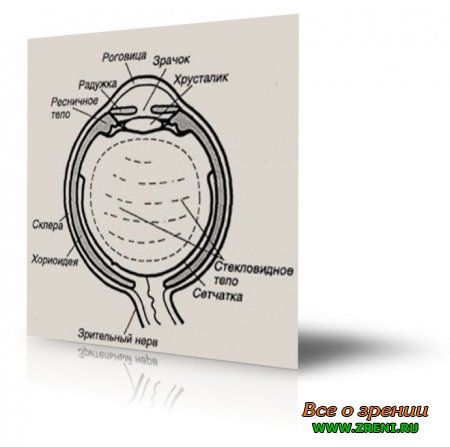
Глаз по своей форме напоминает шарик для игры в настольный теннис.
Снаружи видна лишь передняя часть глазного яблока. Это и прозрачный участок наружной (фиброзной) оболочки, называемой роговицей, и треугольные белого цвета участки непрозрачного отдела той же оболочки — склеры.
Сквозь роговицу видна находящаяся глубже наружной сосудистая оболочка, точнее, ее красивая передняя часть — радужка, которая у каждого человека имеет индивидуальный рисунок и цвет.
В центре радужки расположено круглое отверстие — зрачок. Задние отделы наружной и сосудистой оболочки не видны. Большую часть сосудистой оболочки, в глубине глазного яблока, выстилает внутренняя оболочка — сетчатка.
Пространство между роговицей и радужкой (передняя камера) занято прозрачной водянистой влагой. За радужкой находится хрусталик — двояковыпуклая биологическая увеличительная линза, имеющая размеры горошины. Основной объем внутри глаза заполняет прозрачное бесцветное студнеобразное стекловидное тело.
Глазное яблоко часто упрощенно сравнивают с фотоаппаратом. Подобно корпусу фотокамеры, склера придает ему форму и защищает то, что находится внутри этого хрупкого прибора.
Роговица, как передняя линза в конденсоре объектива, собирает в пучок световые лучи, сосудистая оболочка выполняет роль диафрагмы.
Горизонтальное сечение глазного яблока и, подобно кассете, защищает от лишнего света «святое святых» глаза — сетчатку, которую можно сравнить с чрезвычайно чувствительной фотопленкой.
Горизонтальное сечение глазного яблока
Пословица гласит: «Береги глаз, как алмаз».
Алмаз же хранят в коробочке, подложив под него мягкий поролон. Таким защитным футляром для глазного яблока служит костная полость — глазница, выстланная жировой клетчаткой.
Каждое глазное яблоко подвешено в глазнице на шести мышцах, сокращение которых синхронно поворачивает оба глаза в сторону рассматриваемого предмета. Спереди глазницу прикрывают кожно-мышечные складки — верхнее и нижнее веко. Над верхними веками растут брови, препятствующие скатыванию влаги со лба. На краях век расположены ресницы и выходные отверстия железок. Видимые передние отделы склеры и задняя поверхность век покрыты конъюнктивой — тонкой слизистой пленкой, подобно тому, как во рту десны и губы находятся под тонкой прозрачной слизистой.
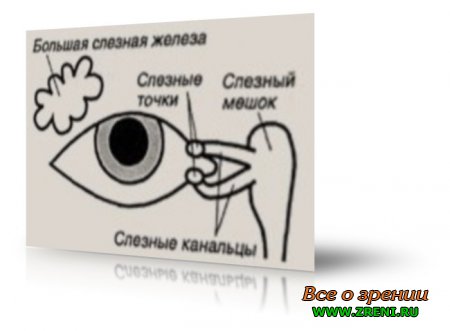
Глаз постоянно увлажняется многочисленными мелкими незаметными слезными железками конъюнктивы. Слезы при обильном истечении и при плаче также вырабатывает большая слезная железа, находящаяся под верхне-наружным краем глазницы.
Слезы скатываются к внутренней спайке век. Рядом с внутренним углом каждого века расположена слезная точка, которой начинается слезный каналец, впадающий в слезный мешок. Далее слезные пути открываются в полость носа, куда и стекает в конце концов слеза. Поэтому, когда человек плачет, он начинает «хлюпать носом».
Если слез очень много, они не успевают попадать в нос и стекают по щекам.
Работа глаза в акте зрения напоминает функцию микрофона при записи звука.
С сетчатки только начинается сложнейший путь зрительного восприятия, в котором далее принимают участие зрительные нервы, частично перекрещивающиеся друг с другом (это образование называется хиазмой), зрительные пути в тканях головного мозга, подкорковые зрительные центры и пучки, ведущие от них к шпорной борозде затылочной доли мозга — корковому центру зрительного анализатора. Именно в этом месте коры головного мозга формируется окончательное восприятие того, что мы видим.
Слезные органы
Острота зрения и ее определение
Одна из основных функций глаза — острота зрения, или способность распознавания минимальных по размеру объектов на максимальном расстоянии.
Считается, что хорошо видит человек, который может с расстояния 50 м сосчитать пальцы на руке. При этом угол между сетчаткой глаза и сторонами пальца имеет ширину, равную 1 минуте. Такая способность — видеть под углом зрения, равным 1 минуте, — называется единицей (1,0), или, как иногда очень упрощенно говорят, стопроцентным зрением.
При рассматривании предметов на одинаковом расстоянии острота зрения тем выше, чем меньшего размера объекты удается рассмотреть. То есть острота зрения тем выше, чем на большем расстоянии человек может увидеть предметы одинакового размера.
Обычно тесты для проверки остроты зрения помещаются на расстоянии 5 м. Наиболее часто для этих целей используется таблица Сивцева—Головина. Если рассматривать ее с расстояния 5 м, то остроте зрения, равной единице, соответствует четкое видение десятой сверху строчки.
Если человек видит знаки только первой строчки, это соответствует зрению, сниженному в 10 раз, то есть 0,1.
При определении по таблице Сивцева-Головина с пятиметрового расстояния острота зрения при видении каждого последующего ряда букв выше на 0,1.
Так, если ребенок различает лишь буквы третьего ряда, острота его зрения равна 0,3. В таблицах вместо букв могут быть кольца разной величины с разрывом, по различению которого судят об остроте зрения.
Для обследования детей, не знающих буквы, широко распространена таблица Орловой с рисунками. Перед тем как определять зрение у такого ребенка, следует подвести его к таблице и проверить, правильно ли он называет рисунки. При этом необходимо учитывать, что внимание детей быстро истощается.
Зрительные функции детских глаз имеют длительный период созревания.
Для детей трех лет острота зрения 0,2—0,3 может считаться нормальной.
Для четырехлетних она равна 0,6.
А ко времени поступления в школу острота зрения ребенка достигает 0,7—0,8.
Если ребенок не способен различать с расстояния, равного 5 м, первую строчку таблицы, то есть его зрение меньше 0,1, тогда следует показывать ему пальцы с разного расстояния.
Способность считать пальцы с расстояния каждого метра расценивается как 0,02: считает пальцы с одного метра — 0,02, с двух — 0,04, с трех — 0,06, с четырех — 0,08. Если же у ребенка нет предметного зрения и он не способен различать пальцы, а видит только руку у своего лица — острота его зрения равна 0,001.
Если ребенок не различает даже свет, его зрение равно нулю (0), если же есть светоощущение, острота зрения расценивается как 1.
Как определить, видит ли грудной ребенок?
Для этого надо проверить, реагирует ли его зрачок на направленный на него яркий свет электрического фонарика.
В возрасте одного месяца ребенок обычно следит за движущимися на расстоянии 20—40 см от его глаз предметами. К трем-четырем месяцам он уже видит более отдаленные от него предметы, а в четыре-шесть месяцев младенец зрительно реагирует на знакомые ему лица. Если малыш не видит того, что видят другие дети его возраста, родители должны показать его детскому офтальмологу.
Когда проверяют отдельно зрение каждого глаза, другой глаз должен быть прикрыт.
Неодинаковая реакция на выключение правого и левого глаза означает разницу в их остроте зрения.
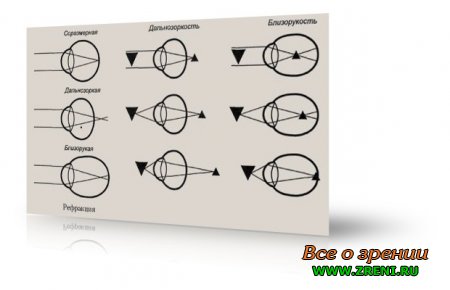
Важным, но не единственным условием хорошего зрения является необходимость того, чтобы идущие от предметов лучи соединились точно на сетчатке. Это возможно при соответствии длины глаза и силы его оптики — рефракции. Соразмерность длины и оптики глаза называется эмметропией, несоразмерность — аметропией.
Если глаз маленького размера или оптика слаба, параллельные лучи сойдутся лишь позади сетчатки, а изображение на ней будет размытым. Чем ближе к такому глазу наблюдаемый им объект, тем лучи от него сойдутся дальше от сетчатки и тем хуже видит человек со слабой рефракцией. Так как он лучше видит дальние предметы, чем близкие, его называют дальнозорким.
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
У некоторых длина глаза слишком велика или сила его преломляющей оптики слишком сильна, поэтому параллельные лучи от далеких предметов сойдутся в глазу, не успев достигнуть сетчатки. На сетчатке могут собраться только расходящиеся лучи от близко расположенных объектов.
Поэтому такая рефракция называется близорукостью — миопией. Компенсировать зрение при близорукости, разводить лучи и делать рефракцию слабее могут поставленные перед глазом «минусовые» стекла. При дальнозоркости на сетчатке могли бы соединиться лучи, имеющие сходящееся направление еще до попадания в глаз. Но в природе таких лучей нет.
Собирающиеся лучи могут быть созданы искусственно — приставлением к глазу выпуклого «плюсового» стекла. На рисунке показано изменение хода лучей при нахождении стекол перед глазами с разными видами несоразмерной рефракции. Глаз в некоторой степени сам может изменять свою преломляющую силу при рассматривании предметов, находящихся на разном расстоянии. Это возможно благодаря тому, что меняется кривизна, а следовательно, и преломляющая сила хрусталика.
Ход лучей и видимость наблюдаемого объекта при различной его отдаленности от глаза
Такое приспособление (фокусировка) глаза к видению на разном расстоянии называется аккомодацией.
Если ребенок плохо видит далеко лежащие предметы, а при приставлении перед глазом минусовых стекол зрение его улучшается, он, вероятно, близорукий.
Дальнозоркий же ребенок, благодаря напряжению своей аккомодации, со зрением вдаль справляется чаще. А вот долго рассматривая близкие предметы, он может быстро уставать, так как его аккомодации не хватает для сведения на сетчатке очень расходящихся лучей.
Если при взгляде ребенка вдаль приставление к глазу выпуклого стекла не ухудшает его зрение, не создает этим искусственно близорукость, то вероятно, ребенок дальнозоркий. Помимо таких простых, но субъективных методов, зависящих от ответов исследуемого, существуют и объективные способы определения рефракции, которые может применить только врач.
Правильно определить рефракцию и ответить на вопрос о том, нужны ли ребенку очки, может лишь врач-офтальмолог.
Близорукость
Близорукость не одинакова по времени наступления, степени усиления рефракции, осложнениям и прогнозу для зрения.
Врачи различают три вида близорукости:
- обычную школьную миопию,
- врожденную миопию,
- миопическую болезнь.
Большинство детей страдает школьной близорукостью, которая обычно начинается в тот период, когда ребенок еще находится в младших классах школы. Усиливается она медленно и редко достигает высоких степеней к взрослому возрасту. Анатомические нарушения глаза при школьной миопии либо отсутствуют, либо весьма незначительны.
Что же рекомендуется для предупреждения школьной близорукости?
• Читать ребенку следует с расстояния около 40 см, спина при чтении должна быть выпрямлена. Надо категорически запретить ребенку читать в транспорте.
• Настольную лампу мощностью в 60 Вт, освещающую рабочее место ребенка, рекомендуется прикрыть зеленым абажуром.
• В классе близорукого ребенка желательно посадить на средний ряд ближе к доске.
• Смотреть телевизор или работать с компьютером ребенку разрешается не более 1 часа в день. Монитор не должен стоять напротив окна, дающего отблеск на экране.
• Важную роль играют полноценное питание, пребывание на свежем воздухе не менее 1,5 часов в день.
• Близоруким детям полезны занятия физкультурой, но допустимую для близорукого ребенка физическую нагрузку может определить только врач. В зависимости от степени близорукости из-за большого напряжения и возможности получения травм противопоказан ряд видов спорта: бокс, борьба, тяжелая атлетика.
Близоруким детям иногда назначают лекарства, которые, по мнению ряда врачей, призваны улучшить питание глаза и укрепить его оболочки и сосуды. Однако и без активного вмешательства у большинства детей прогрессирование школьной близорукости замедляется само и к взрослому возрасту далее останавливается. Поэтому при сегодняшнем уровне возможностей медицинской науки и практики к любому очень активному вмешательству (особенно хирургическому) с целью вернуть высокое зрение при школьной близорукости надо относиться очень осторожно.
Иногда близорукость возникает с рождения. Это так называемая врожденная миопия. У таких детей степень близорукости высокая и обычно имеются выраженные анатомические изменения глаза. Заболевание диагностируется к возрасту одного-трех лет. Оно редко прогрессирует, то есть степень такой близорукости. Аккомодация редко увеличивается с возрастом.
Аккомодация
При миопической болезни степень начавшейся в любом возрасте близорукости очень быстро нарастает. Очки приходится менять чаще одного раза в год. При этом не удается достичь удовлетворительной остроты зрения даже с сильными корригирующими стеклами. Врач рано выявляет изменения на глазном дне — симптомы дистрофического поражения сетчатки и зрительного нерва.
Если лучи не могут собраться в одной точке сетчатки из-за того, что преломление в различных сечениях глаза неодинаково, рефракция называется астигматизмом. Изображение в таких случаях остается расплывчатым при приставлении к глазу любых сферических стекол, и только цилиндрические стекла могут выправить этот дефект.
Определить рефракцию и назначить соответствующую ей оптическую помощь сложно из-за того, что у молодых людей очень сильна аккомодация, то есть хрусталик, постоянно меняя свою кривизну, изменяет показатели рефракции.
При длительном чрезмерном напряжении аккомодации ребенка (например, при частом рассматривании мелких предметов на очень близком расстоянии, чтении при слабом освещении и тому подобном) возникает временное усиление рефракции. Это — спазм аккомодации, который также называют ложной близорукостью.
Для определения того, какая же рефракция у ребенка на самом деле, ему приходится закапывать в глазные щели капли атропина, временно устраняющие возможность аккомодировать. Лишившись после закапывания атропина аккомодации, ребенок может отметить, что стал хуже видеть на близком расстоянии; зрачки ребенка становятся широкими и перестают суживаться на свет. Все эти явления не опасны и вскоре проходят. Иногда после закапывания атропина у ребенка может покраснеть лицо.
Чтобы уменьшить возможность такого явления, ребенка надо часто поить водой или молоком.
Очки
Многим детям с несоразмерной рефракцией приходится пользоваться очками.
Ни в коем случае нельзя покупать детям очки без врачебного рецепта!
Очень важно подобрать удобную очковую оправу, чтобы ребенок испытывал меньше неудобств, когда будет носить очки. Важно, чтобы мостик оправы соответствовал ширине переносицы ребенка, а дужки очков прочно удерживали их на лице и при этом не жали за ушами.
Основная часть очков — линзы. Они могут быть изготовлены из стекла или пластмассы. Пластмассовые линзы легче по весу, они реже разбиваются, но зато значительно быстрее царапаются. Какие линзы предпочесть, не столь существенно.
Важно, чтобы их плоскость в очках находилась параллельно роговицам, а оптические центры линз соответствовали центрам зрачков. Ну и, конечно, линзы должны быть нужной силы.
Правила пользования очками
• Чтобы очки меньше портились, их следует хранить в жестком футляре.
• Очки нельзя класть линзами книзу.
• Периодически очки следует мыть теплой водой с мылом и протирать специальной чистой салфеткой.
Подростки иногда предпочитают корректирование зрения контактными линзами. Ухаживать за контактными линзами детям в настоящее время значительно сложнее, чем за очками. Их использованию, индивидуальному хранению и стерилизации обучает врач, подобравший контактные линзы определенной фирмы, он же порекомендует и средства ухода за этими линзами.
Заболевания глаз
Косоглазие
Косоглазие — это непараллельное положение глазных яблок при взгляде вдаль. Это одна из наиболее частых причин беспокойства родителей.
Ложное впечатление косоглазия у младенца до года может возникнуть из-за косого направления его глазных щелей. Для постановки предварительного диагноза можно направить в лицо ребенка свет фонарика: при отсутствии косоглазия отсвет будет симметрично расположен на черном фоне зрачков правого и левого глаза.
Истинное же косоглазие — не только косметический дефект, но нарушение здоровья.
Причина косоглазия — расстройство в согласованной деятельности мышц правого и левого глаза. В основе несогласованности могут быть как структурные нарушения самих мышц, так и расстройства нервной регуляции совместной деятельности этих мышц. Поэтому такого ребенка следует как можно раньше проконсультировать у офтальмолога и у невропатолога.
Если причина не связана с неврологическими проблемами, исправлением косоглазия будет заниматься офтальмолог. Он определит, одинаковое ли изображение передают в мозг от одного предмета правый и левый глаз, то есть имеется ли полноценное бинокулярное зрение. Изображение при нарушении бинокулярности может раздваиваться, тогда мозг ребенка постарается повернуть глаза так, чтобы к нему не посылался сигнал с худшего глаза.
Поэтому при косоглазии врач-офтальмолог прежде всего пытается очками сделать одинаково высокой остроту зрения каждого глаза. Если одними только стеклами не удается повысить остроту зрения худшего глаза (это назавается амблиопия), офтальмолог вынуждает мозг разрабатывать амблиопичный глаз тренировками.
В большинстве случаев это достигается при помощи наклейки или капель, временно выключающих информацию с лучшего глаза: вынужденный усиленно работать худший (амблиопичный) глаз при этом повышает свою остроту зрения. Когда мозг ребенка вновь начинает получать двоящееся изображение, то специальными упражнениями их сливают в единый устойчивый объемный образ.
Лечение косоглазия — задача нескольких лет, требующая очень больших усилий как от ребенка, так и от его родителей. Ношение очков и упражнения для глаз нередко сменяются хирургической операцией на глазодвигательных мышцах, затем вновь назначаются упражнения для глаз.
Специалисты считают, что при упорном лечении бинокулярное зрение и параллельное положение глаз удается восстановить более чем у половины косивших детей.
Если глаз внешне не такой, как у всех
Рассматривая своего ребенка, родители иногда замечают у него какие-либо необычные признаки строения глаз.
Нормальный внешний вид глаз
Внутренний угол глазных щелей может быть прикрыт складкой кожи век, называемой эпикантусом. Эта невинная складка очень часто бывает у новорожденных детей, а затем с увеличением у них спинки носа обычно исчезает — примерно к годовалому возрасту. Иногда это просто косметическая особенность некоторых человеческих рас.
Эпикантус
Отсутствие участка века — колобома века — требует обязательной консультации с врачом, так как, если участок роговицы постоянно остается неприкрытым, она может высыхать.
Колобома верхнего правого века
Опущение века — птоз века и несмыкание века — лагофтальм могут быть результатом поражения нервной системы ребенка и требуют врачебной консультации.
Вместе с тем, новорожденные дети мало открывают глаза, так как почти постоянно спят. У многих здоровых грудных детей во время сна веки остаются не сомкнутыми — в этом нет ничего страшного.
Птоз правого верхнего века
Лагофтальм левого глаза
Края век и ресницы могут быть завернуты в сторону глазного яблока, это — заворот век. Или, наоборот, слизистая век и ресницы отстоят от глаза, это — выворот век.
Такие состояния обычно не опасны, но заворот век может приводить к царапанью ресницами роговицы, а выворот — к высыханию слизистой. Насколько необходимо сразу вмешиваться при этих состояниях, решит врач.
Заворот нижнего левого века
Выворот верхнего правого века
Увеличение размеров всего века или его части может быть вызвано отеком. При отеке кожа века блестит; если же отек имеет воспалительный характер, кожа краснеет. Отек век возникает довольно легко и может быстро менять свои размеры. Почему возник отек и что следует предпринимать в таких случаях, должен решить врач.
Редко встречаются опухоли век у детей. Они проявляются в виде малоподвижных ограниченных образований — дермоидов, лимфангиом.
Дермоид — плотное доброкачественное образование около угла век.
Лимфангиома — бесцветное эластичное образование, оно обычно нечетко ограничено, деформирует глазную щель. Растут такие образования медленно, окраска кожи над ними не изменяется. Ребенка следует показать офтальмологу, так как эти доброкачественные опухоли можно спутать с другими заболеваниями, требующими активного лечения.
Более подробно о лечении, профилактике и восстановлении зрения Вы можете узнать здесь.
Иногда у ребенка увеличенное веко или его участок имеют измененную пигментом окраску, это проявление пигментной опухоли — невуса. Своевременно проведенная консультация со специалистом позволит выбрать правильную тактику — наблюдение или активное лечение.
Выстояние глазного яблока из глазницы — экзофтальм или западение в ней глаза — энофтальм возникают из-за изменения объема содержимого глазницы. Обследование у специалиста покажет, насколько опасны эти изменения для зрения, а иногда и для жизни ребенка.
Иногда у ребенка замечается значительное изменение диаметра роговицы.
Почему изменены размеры роговиц, является ли это уменьшением всего глаза - микрофтальмом или увеличением всего глаза — гидрофтальмом?
Увеличение у ребенка размеров роговой оболочки свыше 11 мм часто вызвано повышением внутриглазного давления — детской глаукомой. Это тяжелое заболевание глаз, приводящее к значительной потере зрения, обязательно требует наблюдения и лечения опытным врачом-офтальмологом!
Точно определить размеры роговицы и всего глазного яблока позволяет ультразвуковое или современное рентгенологическое обследование.
Гидрофтальм справа
Микрофтальм справа
Изменение формы зрачков у ребенка может возникнуть из-за спаек радужки с хрусталиком — синехий, а также быть проявлением неполного заращения зародышевой щели глаза перед рождением — колобомы радужки.
Синехин на левом глазу
Синехин на левом глазу
Красные веки и глаза
Причинами покраснения глаз и век могут быть различные заболевания.
Красное окрашивание кожных покровов век новорожденного может быть следствием подкожного кровоизлияния, возникшего во время родов, а также доброкачественной опухоли — гемангиомы. Обычно гемангиома век с возрастом постепенно становится бледнее, ее размер уменьшается, и она может самостоятельно исчезнуть. Если же такое пятно увеличивается, следует прибегнуть к хирургическому или лучевому лечению.
В тех случаях, когда кожа век ребенка прежде была обычной, а затем покраснела, следует думать о воспалении кожи — дерматите, вызванном лекарствами, пищевой аллергией, а в подростковом возрасте и применением косметики. Если помимо покраснения имеются припухлость, болевые ощущения, нарушения движений века, то вероятна воспалительная причина изменений. Отек и покраснение кожи век могут быть также следствием укуса насекомых.
Воспаление краев век — блефарит — проявляется покраснением и утолщением краев век, чешуйками на них, выпадением ресниц, ощущением зуда век. Причина этого заболевания — воспаление расположенных в крае век железок, возникающее при общих заболеваниях, кариозных зубах, гипоавитаминозе, плохих санитарных условиях. Страдающих блефаритом детей необходимо проверить на наличие у них глистов. Одной из частых причин блефарита может быть клещ-демодекс.
Неисправленные аномалии рефракции также могут стать источником этого длительного, плохо поддающегося лечению заболевания.
Блефарит обоих глаз
Ячмень — ограниченное воспаление одной-двух сальных железок век. На участке края век появляются точечное болезненное покраснение, припухлость, затем гнойничок. Ячмень может увеличиваться в объеме и вскрыться самостоятельно, может и самостоятельно рассосаться или превратиться в округлое хроническое слабовоспалительное образование в хряще — градину.
При нарастании в ячмене воспалительных явлений увеличиваются околоушные и подчелюстные лимфатические узлы, повышается температура тела, ухудшается общее состояние ребенка.
Лечение заключается в разогревании области ячменя сухим теплом (грелка, УВЧ), закапывании в глазную щель 20%-ного или 30%-ного раствора сульфацила натрия (альбуцида).
Нельзя выдавливать ячмень или накладывать на него компресс и повязки!
Врач может назначить и общее противовоспалительное лечение.
Ячмень на верхнем веке правого глаза
При увеличении ячменя воспаление может перейти на все веко, оно резко отекает, краснеет. Это абсцесс века — серьезное заболевание, требующее обращения к врачу.
Покраснение глаз чаще всего вызывается воспалением слизистой, покрывающей спереди глазное яблоко и заднюю поверхность век, — конъюнктивитом. Наряду с покраснением отмечаются светобоязнь, слезотечение, слизисто-гнойное отделяемое, ощущение песка в глазах.
Конъюнктивит обоих глаз (веки правого глаза вывернуты)
Основная причина конъюнктивита — раздражение слизистой и попадание инфекции. Конъюнктивиты часто сопровождают острые воспаления дыхательных путей. Отделяемое из глазных щелей склеивает ресницы, припухшие края век. Прежде всего нужно лечить общее заболевание.
Конъюнктивиты обычно лечат следующим образом.
• Глаза освобождают от гнойного отделяемого, обмывая веки раствором "..."а или марганцовокислого калия (1:5000).
• Можно вместо этих фармацевтических средств использовать крепкую заварку чая.
• В глазные щели каждые два часа закапывают капли с раствором сульфаниламидов или антибиотиков.
• Надо часто мыть с мылом руки. Инфекция через общие бытовые предметы, полотенца, постельное белье со слизистой больных глаз может передаться здоровым, поэтому у больного должно быть отдельное полотенце.
При конъюнктивите нельзя завязывать глаза повязкой, так как это создает условия для бурного размножения микробов.
Обычно конъюнктивит излечивается в течение недели, однако ряд форм этого заболевания имеет свои особенности течения и длительность.
У новорожденных картина воспаления слизистой глаз может возникнуть в возрасте 2—3 дней из-за заражения гонококками из родовых путей матери. Это заболевание называется гонобленнорея.
Для гонорейного конъюнктивита, помимо покраснения слизистой век и глазных яблок, характерны плотный отек век и обильное кровянисто-гнойное отделяемое. Такой отек слизистой новорожденного чрезвычайно опасен, так как приводит к нарушению питания роговицы, ее изъязвлению и прободению.
В результате гонококками могут инфицироваться все оболочки и среды глаза. Итогом гонорейного воспаления глаза может стать слепота. Для того чтобы у младенца не возникали такие инфекции глаз, ему сразу после рождения закапывают в обе глазные щели 20%-иый раствор сульфацила натрия (альбуцида). При своевременно и правильно проведенном лечении заболевание быстро проходит.
Вместе с тем при возникновении конъюнктивита с трудно снимаемыми пленками следует подумать о дифтерийном конъюнктивите. Больного следует госпитализировать, чтобы активно лечить его от этого чрезвычайно опасного для жизни заболевания.
Хронический конъюнктивит возникает из-за постоянного раздражения глаз пылью, аллергии на применение косметики, неправильной очковой коррекции, заболеваний зубов или желудочно-кишечного тракта. У младенцев гнойный конъюнктивит может длиться очень долго, если его слизистая постоянно заражается микробами из закупоренных слезоотводящих путей. Это заболевание называется дакриоцистит.
Дакриоцистит слева
Обычно к моменту рождения преграда в этих путях рассасывается. Если же это не произошло, слеза не находит выхода и создаются условия для развития инфекции.
Основной признак дакриоцистита — появление слезы или гноя из слезных точек при надавливании на область слезного мешка. Для обеззараживания слизистой в глазную щель закапывают противомикробные средства. При отсутствии результата от назначенного врачом ежедневного многократного массажа слезных путей, призванного вытолкнуть пробку, прибегают к хирургическим процедурам.
Покраснение глаза может быть проявлением воспаления склеры — склерита. В таких случаях покраснение не очень яркое, болезненное, ограничивается небольшим участком склеры. Обычные причины склерита — аллергия, острые или хронические инфекции.
Склерит на правом глазу
Воспаление роговицы — кератит — достаточно частое заболевание. В отличие от конъюнктивитов, покраснение при кератите наиболее выражено вблизи роговицы. Но яркий симптом этого заболевания — нарушение прозрачности роговицы. Возникает кератит чаще как последствие конъюнктивита, вызывается различными микроорганизмами, аллергенами, травмами. Причиной кератита могут быть и многие общие заболевания. Любой кератит необходимо лечить у врача.
Кератит правого глаза
Покраснение глазного яблока свойственно и заболеваниям сосудистой оболочки глаз. Эти заболевания носят название ирит, иридоциклит, увеит. Воспалительные заболевания сосудистой оболочки очень опасны, при них происходит значительное снижение зрительных функций.
Ирит правого глаза
Белый цвет зрачка
Родителям нужно обращать внимание на зрачки ребенка. В норме область зрачков имеет черную окраску, так как сквозь прозрачную оптику глубокие отделы глаза кажутся черными. Но если в глубоких оптических средах имеется что-то непрозрачное, цвет зрачка кажется светлым.
Причиной белого цвета зрачка чаще всего является катаракта — помутнение хрусталика. Понятно, что ребенок будет очень плохо видеть сквозь мутный хрусталик.
Причины заболевания. Катаракта у детей чаще возникает еще во внутриутробном периоде из-за наследственных причин или болезни матери во время беременности.
Существует большой риск появления катаракты у еще не родившегося младенца, если его мать в период беременности переболела краснухой.
Причиной помутнения хрусталика могут быть и нарушения обмена веществ ребенка. В таком случае младенец, родившийся без патологии глаз, постепенно слепнет, а его зрачки приобретают серый цвет. Поэтому желательно показать грудного ребенка врачу-офтальмологу.
Полная катаракта правого глаза
Частичная катаракта правого глаза
Особенно опасно появление светлой окраски зрачка глубоко за радужкой. Родители могут заметить белое, серое или желтое свечение участка зрачка при определенном повороте глаз ребенка. В большинстве случаев такой ребенок к тому же плохо видит.
Это очень грозный признак, необходимо незамедлительно показать малыша офтальмологу, так как этот симптом у маленьких детей может быть вызван опухолью сетчатой оболочки — ретинобластомой. Такая злокачественная опухоль опасна не только для глаза, но и для жизни ребенка. Ретинобластома может передаваться по наследству.
У детей, которые родились преждевременно с очень малой массой тела (обычно менее 2000 г) и длительно получали при выхаживании ингаляции кислорода, также может возникнуть белая окраска зрачков.
Такая патология — ретинопатия недоношенных, в отличие от ретигюбластомы, не угрожает жизни, но очень опасна для зрения. Если заболевание обнаружено рано (а оно, как правило, проявляется спустя месяц после рождения), врачи делают попытку лечить его. Поэтому глубоко недоношенного ребенка необходимо часто, не реже одного раза в месяц, показывать глазному врачу, чтобы как можно раньше обнаружить первые признаки заболевания и начать лечение.
Существует еще ряд заболеваний, которые после длительного течения иногда проявляются белым цветом зрачка. Это отслойка сетчатки и помутнения стекловидного тела, вызываемые различными причинами.
Заболевания, обнаруживаемые на глазном дне
Изменения в глубине глаза очень часто ничем, кроме понижения зрительных функций (остроты, поля зрения, цветоощущения и светоощущения), себя не проявляют и не заметны при наружном осмотре. Но причину этих нарушений нередко может определить лишь врач на глазном дне.
Поэтому врач-офтальмолог всегда осматривает дно глаз своих пациентов (офтальмоскопирует). При офтальмоскопии виден кружок участка глазного дна. Его красный цвет обусловлен просвечнием красной сосудистой оболочки сквозь бесцветную сетчатку. На этом фоне находится диск — торцевую часть зрительного нерва.
К диску же подходят тон как нитки, сосуды сетчатки. В самом центре дна имеется небольшое углубление - центральная ямка. Ее заболевания приводят к значительному падению остроты зрения.
Нарушения красной окраски периферии дна возникают в результате заболеваний глубоких отделов глаза или всего организма. Дно глаза — место, где врач непосредственно видит нерв и сосуды своего пациента. Поэтому врачи многих специальностей при постановке ребенку диагноза интересуются результатом осмотра глазного дна.
Травмы глаз
Травмы глаз детей чрезвычайно опасны. Повреждения глаз легче предупредить чем вылечить их последствия. Как правило, травмы глаз у детей возникают из отсутствия должного внимания взрослых.
Сильный удар тупым предметом в область глаза часто приводит к отеку и кровоизлиянию под кожу век. Даже когда нет видимого нарушения целости КОЖР оболочек, ребенка, получившего такую контузию, следует показать врачу. Может оказаться, что у него серьезно повреждены кости глазницы, оболочки и содержим глазного яблока.
Тем более опасно, когда при получении механической травмы нарушается целость кожи век, слизистой, склеры и роговой оболочки — ранение.
Профилактика травм глаз
• Чтобы грудной ребенок не поранил глаза собственными ногтями, их надо их своевременно обрезать.
• Давая ребенку игрушку, надо подумать, не сможет ли он ею нанести травму своему глазу. Предметы из бьющихся материалов, имеющие острые края и углы нередко вызывают тяжелые повреждения глаз, особенно при попадании в руки малышей. На продающихся игрушках обычно написано, для какого возраста они предназначены. Такие игрушки, как пистолеты, стреляющие шариками, рогатки, луки и им подобные, могут быть причиной больших несчастий.
• Следует убирать иголки, булавки, гвозди, ножницы, ножи, вилки и другие колюще-режущие предметы в недоступные для маленьких детей места.
• Надо приучить ребенка к тому, что столярные и токарные работы требуют определенных общих и личных средств, защищающих глаза от механической травмы, — экраны, очки.
Механическая травма бывает в результате попадания в глазную щель инородного тела: пылинки, кусочков угля, металла, осколков наждачного круга.
Даже поверхностно лежащее в глазной щели инородное тело вызывает светобоязнь, слезотечение, сжатие век, резкую боль. Оно может оказаться под веком или на роговой оболочке. Его не рекомендуется удалять самостоятельно, так как можно вызвать серьезные осложнения. Если такое случилось, следует наложить на глаз повязку и как можно скорее доставить ребенка в лежачем положении к врачу.
Ожоги глаз
Чрезвычайно опасны ожоги глаз.
Дети получают термические ожоги, без присмотра родителей пользуясь петардами и другими пиротехническими устройствами, поджигая легковоспламеняющиеся и взрывоопасные вещества.
При любом термическом ожоге пострадавшего надо как можно быстрее доставить к врачу.
Попадание в глазную щель химических веществ вызывает химические ожоги. Они также приводят к очень серьезным последствиям.
Ожоги щелочью и кислотой вызывают разъедание тканей глаза. В случае химического ожога следует немедленно начать обильно промывать глаз струей воды в течение не менее 5—10 минут. При ожоге кислотой хорошо действует ранняя нейтрализация раствором соды, а при щелочных ожогах желательно начать промывание лимонной или борной кислотой.
Бывает, что дети получают ожоги анилиновыми красителями — грифелем анилинового карандаша, чернилами. В таких случаях необходимо промывать глаза дубящими веществами, например крепким чаем.
Дети любят смотреть на вспышку электросварки. При этом может произойти лучевой ожог, проявляющийся сильной резью в глазах, светобоязнью, слезотечением. В таком случае помогают холодные примочки, и симптомы обычно быстро самостоятельно проходят.
Надо твердо усвоить, что при любом ожоге глаз ребенка необходимо как можно скорее показать врачу!
Даже если у вас нет претензий к состоянию глаз ребенка, все же его следует периодически показывать офтальмологу.
Рекомендуется обследовать младенца в первые 6 месяцев после рождения, а затем — в 3 года. Обязательно нужно осмотреть глаза перед поступлением в школу, и далее делать это ежегодно.

















Комментариев 0