Анатомо-физиологические основы периметрии; ориентировочная оценка конфигурации поля зрения
Содержание:
Описание

Цель занятия. Обучить слушателей методике ориентировочной периметрии с учетом общих задач исследования и некоторых анатомо-физиологических особенностей периферического отдела зрительного анализатора.
Методика проведения занятия. Слушатели готовят домашнее задание — анатомия и физиология сетчатки и зрительного нерва, оптика глаза—по учебнику; по соответствующим разделам Указаний изучают постановку задачи и знакомятся с общей методикой «пальцевых» проб и проб с зеркальным офтальмоскопом. В ходе занятия друг на друге и на больных под контролем преподавателя отрабатываются навыки ориентировочного исследования конфигурации поля зрения.
Содержание занятия: Анатомо-физиологические основы методики.
Целесообразные действия человека в значительной мере возможны благодаря четкой зрительной ориентировке в пространстве. Такая ориентировка была бы по-просту немыслимой (даже при высокой остроте зрения) если бы наш зрительный анализатор не был способен одновременно принимать информацию из различных мест окружающего пространства. Одновременность восприятия разных объектов не может обеспечиться подвижностью глазных яблок, так как перемещение зрительных осей в пространстве обусловливает последовательную смену зрительных ощущений и их запоминание, не более. Лишь то обстоятельство, что само рецептивное поле — оптически деятельная сетчатая оболочка — одного, а тем более — двух глаз имеет немалую площадь (около 850 и 1700 мм2), а соответствующие им центральные отделы зрительного анализатора также развернуты на достаточном участке поверхности коры головного мозга, может служить анатомическим фундаментом для практически мгновенного построения цельной картины внешнего мира, называемой зрительным образом.
Рецептивное поле человеческого глаза простирается от диска зрительного нерва во все стороны до границ оптически деятельной сетчатки, или, как принято считать — до зубчатой линии (orа serrata). На этой площади размещается около 130 миллионов световоспринимающих клеток — палочек и колбочек, способных при средней освещенности внешней среды к одновременному раздражению. Концентрация этих фоторецепторов в различных участках сетчатки далеко не одинакова — она заметно убывает от центра к периферии. Но все же и в краевых зонах их вполне достаточно для счета пальцев примерно с расстояния в 50 см.
Такая, казалось бы, незначительная острота зрения (0,01) имеет все же довольно важное значение, так как обеспечивает «сторожевую» и «поисковую» функции органа зрения. Периферические отделы сетчатки не так уж беспомощны, как это может показаться на первый взгляд. Эволюция закрепила за ними повышенную чувствительность к мельканию, к передвижению объектов во внешней среде. Именно эти зоны являются главным генератором ориентировочных, рефлекторных движений глазных яблок, головы и всего туловища, направленных на детальное изучение тех изменений, которые внезапно произошли в окружающей обстановке (в поле зрения).
Периферия сетчатки имеет решающее значение и для сумеречного зрения, ибо именно здесь преобладают палочки — рецепторы, чувствительные к слабому свету. Наконец, известную роль играет и способность периферии сетчатки к различению цветов, хотя эта функция и выражена здесь намного слабее, чем в центральной зоне (например, водитель автомобиля, остановившись перед перекрестком, должен не только внимательно смотреть на дорогу, но и замечать нижним сектором сетчатки смену цвета сигналов довольно высоко висящего светофора). Практический опыт показывает, что дефекты не только центральных, но и периферических участков рецептивного поля зрительного анализатора — если они велики по площади и глубоки по интенсивности поражения — способны приводить к инвалидизации больных, лишая их способности совершать в первую очередь относительно сложные действия (быстрая ходьба по лестнице, переход через улицу, письмо и чтение и т. п.). Поэтому клиническая офтальмология крайне заинтересована в раннем выявлении различных дефектов поля зрения.
↑ Задачи исследования
Общепринятое определение понятия «поле зрения» нуждается в уточнении, которое должно способствовать более широкому внедрению в клиническую практику правильной методики исследования.
Обычно этим термином обозначают пространство, которое одновременно воспринимается неподвижным глазом (Глазные болезни (под редакцией Т. И. Брошевского и А. А. Бочкаревой), М., 1977, 264 с; Е. И. Ковалевский, Глазные болезни, М., 1980, 431 с). Это, конечно, верно в теоретическом плане. Беда в том, что требование «неподвижности» глаза зачастую переносят и на саму периметрию, то есть — на процедуру исследования границ поля зрения, добиваясь того, чтобы голова больного оставалась все время в одном и том же положении относительно исследуемого глаза, а глаз был ориентирован все время в одну и ту же точку пространства («прямо перед собой»).
Конечно, в процессе отдельных замеров протяженности поля зрения в том или ином направлении глаз должен сохранять неподвижность. Иначе при повторных исследованиях будут получаться неоднозначные результаты. Но процесс исследования всего поля зрения должен обязательно сопровождаться перемещениями глаза относительно орбиты или относительно периметра, ибо только подобным образом, периодически меняя установку головы или глаза, можно устранить помехи, связанные с «затеняющим действием» на периферическое поле зрения носа, век, надбровных дуг, щек, и тем самым ликвидировать главный источник ошибочных заключений.
Исходя из внешней осевой симметрии глазного яблока, можно было бы предполагать, что поле зрения в норме для глаза, полностью освобожденного от такого затеняющего действия окружающих частей лица, должно иметь одинаковую протяженность во все стороны (примерно по 90°). Но это не так. В действительности глаз по отношению к линии взора, соединяющей центр роговицы и центральную ямку сетчатки, не является вполне симметричной системой.
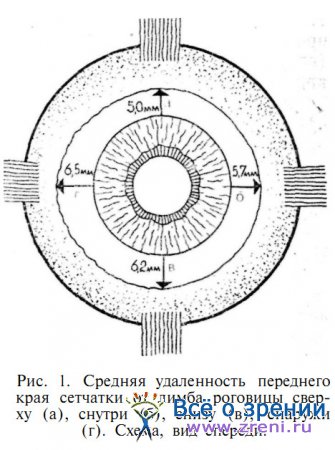
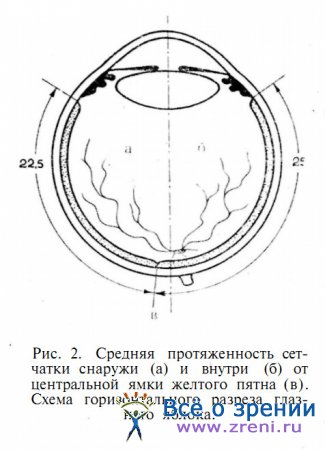
Как видно из рис. 1, наиболее далеко сетчатка простирается кпереди в верхнем и во внутреннем отделах глазного яблока. Эта асимметрия существенно возрастает за счет относительного смещения желтого пятна в височную сторону (рис. 2).
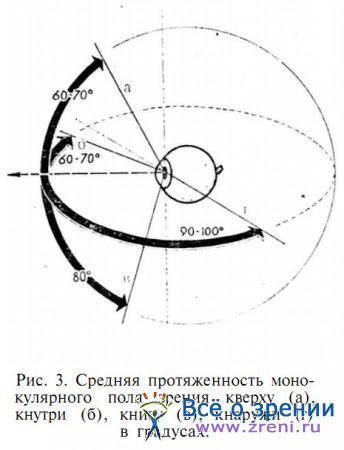
Поэтому, если нижне-наружная граница поля зрения достигает 90° и более, то верхняя и внутренняя его границы даже при оптимальных условиях исследования не могут достигать этих величин (рис. 3).
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
Возможно также, что ограничение поля зрения сверху И снутри связано и с некоторыми другими проявлениями анатомо-физиологической асимметрии сетчатки.
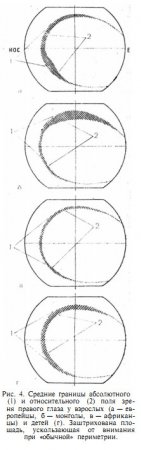
Такое максимально возможное поле зрения принято называть абсолютным. Но есть и другое поле зрения, которое существует при среднем положении глаза в глазнице и обычной ширине глазной щели, т. е. на фоне затеняющего действия век и носа, и называется относительным. Неверно истолковывая требование «неподвижности» глаза, на практике часто ограничиваются проверкой именно этого неполного поля зрения. Из приведенных на рис. 4 схем (схемы составлены по усредненным данным М. Н. Шибаловской) видно, что от внимания врача при этом ускользает довольно обширная зона оптически деятельной сетчатки, где могут локализоваться наиболее ранние проявления некоторых заболеваний зрительного анализатора (глаукома, отслойка сетчатки, ретиношизис, опто-хиазмальный арахноидит и др.).
Мы полагаем, что границы относительного поля зрения вообще не должны быть объектом специального внимания офтальмолога-клинициста. Лишь при таких дефектах поля зрения, которые с периферии явно заходят в зону относительного поля зрения или же целиком располагаются в его пределах—т. е. парацентрально, исследование можно вести без соблюдения строгих правил выявления границ абсолютного поля зрения, которые излагаются дальше.
Итак, одной из важных характеристик зрительного анализатора и в норме и при патологии, является абсолютное поле зрения, вне границ которого глаз не замечает свет даже от яркого источника, хотя луч от него и проникает в зрачок. Но совершенно «слепые» участки могут возникать, как упоминалось, и в пределах функционирующей сетчатки — при иеизмененности внешних границ поля зрения (как острова в океане). Такие дефекты поля зрения именуются абсолютными скотомами.
Наряду с этим, при ряде заболеваний в поле зрения могут возникать и такие дефекты, которые характеризуются появлением участков неполной слепоты в периферических или центральных участках рецептивного поля. Локальное снижение чувствительности фоторецепторов или проводимости аксонов любой этиологии, отек, дислокация или рубцовая деформация участков сетчатки — все это может приводить к искажению контуров наблюдаемых объектов, к их кажущемуся увеличению или, чаще, уменьшению, к снижению светлоты, изменению цветности, наконец к появлению периферических пли центральных относительных дефектов поля зрения, которые удается обнаружить лишь при условии использования в качестве тест-объектов слабых, «подпороговых» раздражителей.
Существуют очень тонкие методы исследования подобных относительных скотом (участков «депрессии» поля зрения), основанные на применении сложной и дорогостоящей аппаратуры. Мы будем касаться этих вопросов в дальнейшем только в том объеме, который доступен практическим врачам, использующим, в основном, серийную отечественную пли легко изготовляемую своими силами диагностическую аппаратуру.
↑ Ориентировочная оценка конфигурации поля зрения
Как и любое исследование функции органа зрения, определение границ поля зрения может проводиться ориентировочными способами. Они не требуют специальной аппаратуры и, вследствие этого, выполнимы в любых условиях. Конечно, их точность и надежность не сравнимы с эффективностью приемов, основанных на использовании приборов — периметров и кампиметров. Но иногда необходимость в применении этих сложных приборных методик отпадает после грамотно выполненного ориентировочного исследования, отвечающего поставленной задаче.
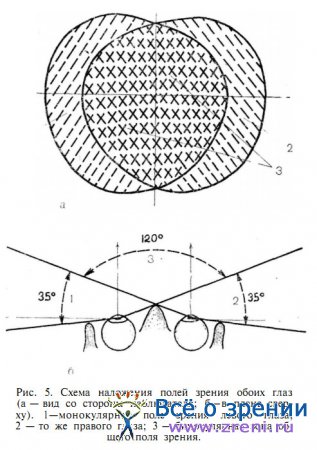
Первичную информацию о сужении поля зрения врач нередко получает из тщательно собранных жалоб и анамнеза. Наиболее часто больные замечают ограничение привычного зрительного поля с височной стороны (например, при патологии в области хиазмы или при отслойке сетчатки во внутреннем секторе), так как в этих участках обычно не отмечается затеняющего действия лицевых выступов и век. Кроме того, височный серп поля зрения каждого глаза не перекрывается полем зрения другого глаза и его периферический дефект (в пределах от 60 до 90° и более) ощущается больным даже при двух открытых глазах (рис. 5).
Относительно часто замечают больные и те сужения поля зрения, которые начинаются в нижних его отделах (например, при верхней отслойке сетчатки). Сравнительно поздно отмечаются ими краевые дефекты в верхних и, особенно, в носовых отделах поля зрения (в частности, при прогрессирующей глаукоме и нижней отслойке сетчатки). Это связано как с маскирующим действием «тени» от верхнего века и от носа, так и с бинокулярным перекрытием полей зрения обоих глаз во внутренних половинах.
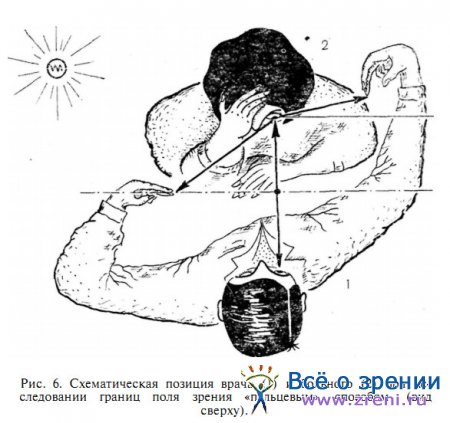
Наиболее простым методом ориентировочной оценки протяженности поля зрения является «пальцевой» способ. Обычно его называют контрольным. Но это неверно, ибо прием весьма неточен и не может служить контролем для какого-либо иного способа периметрии. Эта распространенная, но не всегда верно используемая методика заключается в следующем. Больной усаживается спиной к окну или к иному источнику света. Врач располагается, также сидя, перед больным в 50—60 см от него с таким расчетом, чтобы иметь возможность свободно передвигать кисти своих рук вверх, вниз, направо и налево достаточно далеко, удерживая их на средине расстояния «врач — больной» (рис. 6).
Обычно рекомендуют располагаться дальше — на удалении 1 м. Но это расстояние слишком велико, чтобы можно было правильно перемещать пальцы руки, служащие в данном способе объектом наблюдения для исследуемого.
Врач и больной закрывают противолежащие глаза: больной — рукой, а врач — прищуривая веки, или тоже свободной рукой. Обследуемый фиксирует взором открытый глаз врача; врач также смотрит на глаз больного, наблюдая за тем, чтобы он не отклонялся в момент исследования.
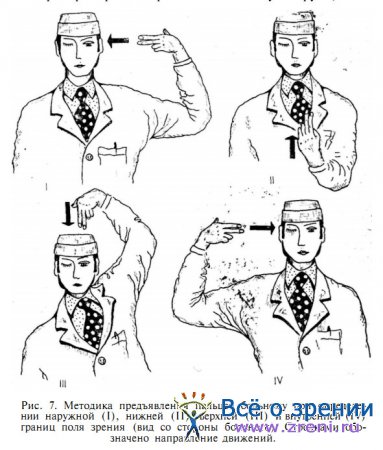
Рекомендуем врачу двигать кисть руки не только от периферии к центру, но и обязательно пальцами вперед (рис. 7).
При этом полезно слегка шевелить ими и следить за тем, чтобы они все время были освещены косо падающим из-за больного светом, но не бросали тень на лицо и халат врача.
Как видно из рис. 7, исследуя височную границу поля зрения, нужно отодвигать свою руку подальше и предъявлять боль-пому пальцы точно сбоку, то есть в плоскости его глаза. Удерживая и здесь пальцы на середине расстояния «больной — врач», последний оставляет без внимания височный серп поля зрения примерно на протяжении 30° от периферической его границы. В рекомендуемом нами варианте учитывается, замечает ли больной пальцы сразу же в момент предъявления (норма, то есть граница свыше 90°), или же пальцы для опознания нужно приблизить к срединной плоскости (височное сужение поля зрения).
В остальных трех секторах пальцы продвигаются от периферии к центру точно в срединной плоскости между врачом и больным. Состояние этих участков границы поля зрения контролируется по появлению концов пальцев в поле зрения самого исследующего: он должен замечать их одновременно с больным. При этом, конечно, у врача должно быть нормальное поле зрения. Основной ошибкой при таких исследованиях является приближение кисти к лицу больного по мере перемещения ее к центру. Это происходит из-за того, что руку непроизвольно поворачивают по дуге в плечевом суставе. Если не вносить постепенной поправки в движение руки, пальцы окажутся в поле зрения врача раньше, чем в поле зрения больного, и может быть сделано ошибочное заключение о сужении границы.
Пользуясь этим простым и универсальным приемом, можно осуществлять и количественную оценку протяженности поля зрения, конечно приблизительно. Так, граница может быть оценена в 60° тогда, когда в момент обнаружения пальцев больным они бывают отнесены вверх, вниз или в стороны от линии фиксации взора примерно на расстояние вытянутой руки; 45° соответствуют удалению пальцев от нее на 50—60 см; приближение пальцев к этой линии на 25—30 см свидетельствует о границе поля зрения в 30°, а совпадение с ней — об отсутствии поля зрения в данном направлении.
При низкой остроте зрения (менее 0,01) советуем предъявлять больному не пальцы, а освещенные светом ладони то одной, то обеих рук в относительно периферических участках поля зрения (например, слева и справа под углом 45—60°). Больной всякий раз должен ответить, одну или две ладони предъявляет ему врач. Закономерное выпадение восприятия одной из ладоней в определенном участке поля зрения будет говорить о его сужении в данном секторе. Эта простая ориентировочная проба, являющаяся примером так называемого статического исследования поля зрения, хорошо зарекомендовала себя па практике.
↑ Примерная оценка поля зрения при непрозрачных оптических средах
При отсутствии форменного зрения некоторое заключение о поле зрения можно получить с помощью засвета глаза «зайчиком» от зеркального офтальмоскопа. Используя офтальмоскоп, обычно говорят о проверке проекции света. При этом, если больной правильно называет направление, откуда падает зайчик, в заключении пишут «правильная проекция», если он постоянно ошибается, то делают вывод о «неправильной проекции», и, наконец, если он дает путанные ответы, то говорят о «неуверенной проекции».
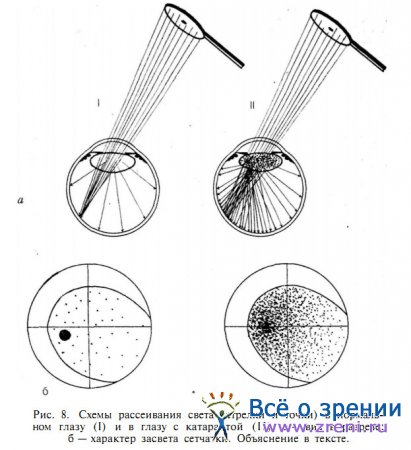
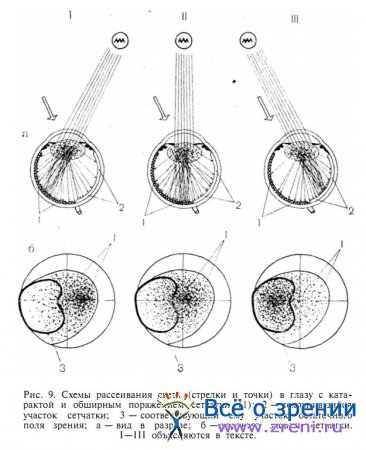
Такие заключения являются поверхностными и не говорят врачу почти ничего о функциональной способности сетчатки. А ведь при правильном проведении пробы она является ни чем иным, как ориентировочным исследованием поля зрения в условиях значительной непрозрачности оптических сред глаза. Дело в том, что проба с зеркалом проводится, как правило, у лиц с помутнением оптических сред глаза. При этих условиях резко возрастает рассеивание света на средах, которое происходит и в норме. Но, если в нормальных условиях главный пучок света, проходящий к сетчатке, имеет намного большую интенсивность, чем рассеянный на средах и достигающий всей сетчатки свет, то при помутнении роговицы, катаракте, гемофтальме доля рассеянного в глазу света значительно возрастает. По существу, помутневшие оптические среды могут почти целиком потерять способность фокусировать свет на сетчатке, и тогда больной бывает не в состоянии выделить на фоне сильного рассеянного света ту его часть, которая продолжает следовать в направлении светового потока, падающего в глаз (рис. 8).
Такой больной, если у него сетчатка функционирует нормально, в ответ на освещение глаза с любой стороны видит примерно равномерно освещенным все поле зрения. Именно поэтому он затрудняется выделить преимущественное направление, ведет себя неуверенно и, уступая настойчивым вопросам врача, дает ответы, не совпадающие между собой при повторных исследованиях (хотя нередко и угадывает положение источника света, так как выбор вариантов не так уж велик). Полагаем, что именно такова природа так называемой «неуверенной проекции света», которую получают в условиях нормального функционирования зрительно-нервного аппарата. Об этом же свидетельствуют, в частности, и нередко хорошие визуальные исходы экстракции катаракты при «прогностически неблагоприятном» результате исследования проекции света.
При устойчивых неверных ответах говорят о «неправильной проекции света», однако такие ответы чаще бывают связаны с сужением рецептивного поля сетчатки, когда диффузно рассеянный на средах свет достигает всей поверхности глазного дна, но воспринимается только функционально сохранившимся участком сетчатки (рис. 9).
В приведенном примере больной воспринимает свет только работоспособной, внутренней частью сетчатки. Но из-за катаракты при засвете с любой стороны ему неизменно кажется, что свет, не очень четко очерченный в пространстве и различный по яркости, всегда падает в глаз с наружной стороны (обозначено фигурной стрелкой). Такой больной дает правильный ответ только в случае помещения источника света на проекции функционирующей части сетчатки (схема III); при других вариантах (схемы I и II) он ошибается, и всегда в одном направлении. Но эти ответы принимать во внимание нет нужды.
У некоторых лиц подобная закономерная ошибка может возникать и при совершенно нормальной сетчатке. Это связано с большей светочувствительностью носовой ее половины, вследствие чего свет кажется падающим преимущественно со стороны виска (например, при закрытом веками глазе). Данное обстоятельство нужно также иметь в виду при трактовке результатов исследования.
Таким образом, исследование поля зрения с помощью зайчика от офтальмоскопа при непрозрачных оптических средах глаза и правильное истолкование результатов способны дать врачу более полное, более надежное представление о состоянии зрительного анализатора, чем стандартное заключение о «правильной», «неуверенной» или «неправильной» проекции света. Но для того, чтобы подобное исследование принесло врачу полезную информацию, пробы нужно проводить весьма точно, с соблюдением ряда условий. Познакомимся с ними подробнее.
Больного усаживают в обычное положение для офтальмоскопии. Здоровый глаз закрывают ладонью или повязкой. Перед тем, как это сделать, полезно проверить, насколько больной способен правильно понимать свою задачу. Для этого пациенту предлагают смотреть прямо вперед, а затем отбрасывают офтальмоскопом свет от настольной лампы с четырех основных направлений в здоровый глаз. Убедившись в том, что больной называет верно направление на источник света: «сверху», «снизу», «справа», «слева», закрывают здоровый глаз и предлагают больному также смотреть прямо вперед. Небольшие неточности в установке исследуемого глаза при таких ориентировочных испытаниях не играют существенной роли. Если установка глаза удается плохо, больного просят смотреть плохо видящим глазом в направлении на палец своей руки, установленной врачом перед лицом больного. Затем пациенту дают задание называть направление, откуда будет падать свет в глаз; называть быстро, особенно не задумываясь и ни в коем случае не пытаясь искать глазом источник света.
Сначала офтальмоскоп помещают недалеко от линии взора. Получая правильные ответы, смещают его все более периферично. О границе поля зрения можно судить по переходу правильных ответов в неуверенные или неправильные. Ориентировочная оценка протяженности поля зрения в градусах и при этой методике может осуществляться по положению руки с офтальмоскопом (см. правила, изложенные ранее). Советуем не разбрасывать зону поиска по всем возможным направлениям, ставя вопрос, как это обычно делается: «Откуда падает сейчас свет?». При плохом различении основного пучка света больной может решать такую общую задачу неуверенно. Более четко идет исследование, если всякий раз ограничиваться двумя противоположными направлениями. Тогда вопрос ставится, к примеру, так: «Сверху или снизу падает сейчас свет в глаз?» (пучок света, естественно, направляется по одному из этих направлений). Здесь не следует опасаться элементов подсказки. Конечно, возможность угадывания возрастает, но нужная надежность легко достигается соответствующим увеличением числа однотипных проб.
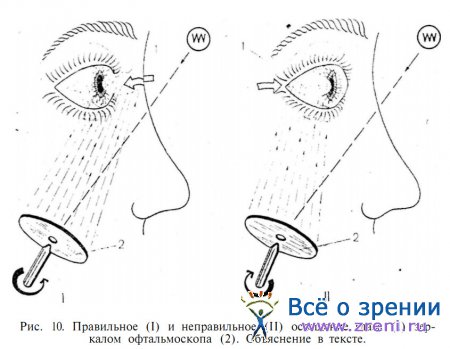
Если больной дает неуверенные ответы при данной пробе со всех направлений, возможно, что яркость света недостаточна. Нередко ответы пациента становятся четкими лишь после того, как вогнутым зеркалом на зрачке будет более тщательно сфокусирован свет от лампы. Но следует обращать внимание па то, чтобы маленькое фокальное пятно не заходило на склеру, так как это увеличивает и без того сильное рассеивание света в глазу. Поэтому зайчик всегда следует наводить на передний отдел глаза не со стороны век, а таким образом, чтобы световой пучок первым освещал зрачок. Это не столь простая задача, ибо пучок света в воздухе не виден даже в затемненном помещении. Для уточнения своих действий рекомендуем рукоятку офтальмоскопа располагать перпендикулярно исследуемому меридиану (рис. 10).
Это позволит одним вращением пальцев точно разворачивать плоскость зеркальца и подводить косо падающий световой пучок к исследуемому глазу в нужном направлении, т. е. спереди — назад (фигурные стрелки).
При четких ответах больного нужно помнить о возможности неосознанного использования им всяких побочных источников информации—шума от перекладывания офтальмоскопа в другую руку, движения воздуха от перемещения руки с офтальмоскопом и т. д. Для того, чтобы свести влияние таких источников подсказки к минимуму, желательно во время исследования одновременно использовать обе свои руки, перемещая одну из них с зеркалом, а вторую — в качестве отвлекающего маневра. Если при таких «затрудненных» условиях больной все же правильно называет направление засвета глаза, это свидетельствует о надежности результатов исследования. И тем не менее, не нужно переоцнивать клиническую информативность этого, наиболее частого, результата. Данная методика позволяет выявить лишь обширные и глубокие дефекты поля зрения, связанные с поражением зрительного нерва или сетчатки. Что же касается случаев неполного снижения светочувствительности сетчатки (например, при невысокой отслойке сетчатки), то здесь дефекты поля зрения могут и не выявиться, так как остаточные функции сетчатки бывают достаточны для проекционно правильного светоощущения.
В случае, когда больной дает в основном неверные ответы, целесообразно попытаться выделить среди них хотя бы единично встречающиеся правильные. Если эти верные ответы не имеют тенденции к топографической повторяемости, а встречаются, наряду с неверными ответами, при предъявлении света с самых различных направлений, то речь не может идти ни о чем другом, кроме простого угадывания. Если же намечается связь между правильными ответами и определенным положением зеркала в пространстве, то можно думать о сохранении зрительных функции в проекционно связанной с ним зоне сетчатки. Обнаружив направление устойчивых верных ответов,. можно постараться определить и примерную площадь функционально сохранившейся сетчатки. Для этого отклоняют луч света немного в стороны от первоначального направления. Возникновение неуверенности в ответах будет примерно указывать на границы работоспособной зоны зрительного анализатора. Обычно бывает достаточно найти четыре пункта, ограничивающие се сверху, снизу и с боков.
Иногда бывает полезно прислушаться к общей оценке больным своих зрительных ощущений при засвете его незрячего глаза спереди неподвижным ярким источником света. Если испытуемый скажет, что видит достаточно очерченное световое пятно и сможет примерно обвести пальцем проекцию его границ перед глазом, то есть, если он сможет воспроизвести свое «поле зрения» в простанстве, это позволит считать оптико-реконструктивную операцию не лишенной смысла.
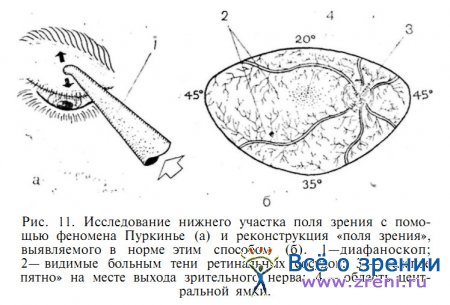
Более надежную оценку состояния центральных отделов сетчатки получают, освещая внутренность глазного яблока с непрозрачными средами непосредственно через веки и склеру в преэкваториальной зоне (рис. 11).
Покачивая наконечник диафаноскопа, приложенный к анестезированному глазу или к коже века, создают переменное освещение, которое позволяет больному увидеть тени сосудов сетчатки на противоположных от места засвета участках глазного дна — в 20—45° от заднего полюса глаза (феномен Пуркинье). Такая «аутоофтальмоскопия» возможна лишь при условии, что соответствующие зоны сетчатки функционируют достаточно хорошо.
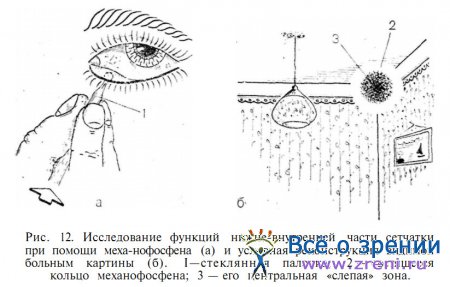
Неплохие результаты, особенно при подозрении на отслойку сетчатки, могут быть получены в сомнительных случаях и при проверке способности сетчатки к формированию «механофосфена», то есть ощущений светового кольца с темным центром в местах, противоположных месту надавливания стеклянной палочкой на глаз (рис. 12).
Это ощущение не будет возникать, там, где имеется даже плоская отслойка сетчатки, так как вдавление склеры не коснется отслоенной ретины. Наконец, в самых трудных случаях прибегают к электрофизиологическим исследованиям.
Упражнение № 1. Техника движения руки при определении поля зрения «пальцевым» способом.
Усадите перед собой на рекомендуемом расстоянии товарища по группе. Пусть второй помощник сядет сбоку и наблюдает за правильностью перемещения ваших рук. Начните с определения наружной границы поля зрения. Когда вам удастся несколько раз подряд предъявить испытуемому сбоку шевелящиеся пальцы — точно во фронтальной плоскости исследуемого глаза, перейдите к проверке других участков границы — внутреннего, верхнего, нижнего. Повторяйте каждую из этих проб, пока контролер, сидящий сбоку от вас, не скажет, что ваша кисть движется достаточно строго по срединной плоскости между вами и «больным», а сами вы не научитесь перемещать кисть так, чтобы' кончики пальцев, а не сама ладонь, первыми входили с периферии в поле зрения (и ваше, и испытуемого). Добившись правильности движений кистей обеих рук при исследовании как наружной, так и остальных границ поля зрения, поменяйтесь местами с остальными членами вашей учебной бригады, давая им возможность также приобрести эти необходимые первичные навыки.
Упражнение № 2. Определение границ поля зрения «пальцевым» способом в норме и в условиях патологии.
Займите со своим партнером прежнее исходное положение. Повернув голову «больного» в сторону исследуемого глаза — сначала поменьше, а при следующих пробах — побольше, смоделируйте у испытуемого различное по степени «глаукомное» сужение поля зрения (за счет перекрытия части его поля зрения переносицей и носом). Сами держите голову ровно, отмечая разницу между положением концов пальцев в тот момент, когда заметите их вы, и тогда, когда их заметит «глаукомный больной». Попробуйте всякий раз оценивать степень «сужения» поля зрения по разным меридианам в угловых градусах (на глаз, или прибегая к помощи угломера, который легко составить из двух линеек и транспортира). Проделайте такие же модельные опыты по «сужению» поля зрения сверху, попросив партнера держать глазную щель полуприкрытой. Еще лучше удаются подобные весьма наглядные упражнения, если испытуемому последовательно одевать картонные «очки» — наподобие иммобилизирующих очков Горбаня, но с большими или меньшими отверстиями произвольных конфигураций, призванные имитировать различные типы сужения поля зрения (разработка И. Н. Селивановой). Затем повторите все упражнения, поменявшись местами с помощником.
Упражнение № 3. Ориентировочное определение поля зрения при непрозрачности оптических сред.
Снова примите исходное положение, но на этот раз нужно усадить «больного» рядом со столиком, на котором стоит лампа для офтальмоскопии. Завяжите исследуемый глаз узким бинтом, чтобы веки под повязкой были сомкнуты. Возьмите в правую руку зеркальный офтальмоскоп и научитесь так отбрасывать с разных сторон на веки «больного» зайчик света, чтобы он не сползал на глаз с окружающих частей лица, а сразу попадал на роговицу, прикрытую веками. Перемещая зеркало в какую-либо сторону, не забывайте двигать в противоположном направлении свою вторую руку (отвлекающее движение). Затем переложите офтальмоскоп в левую руку и повторите исследование с левой стороны, т. е. в пределах правой части поля зрения «больного».
После того, как засвет глаза с различных сторон крайней периферии вами будет устойчиво отработан, научитесь плавно перемещать зеркальце вдоль основных 8 меридианов: от периферии к центру, но так, чтобы зайчик света оставался все время на исследуемом глазу. Это трудно, но выработать необходимый навык все же можно в течение одного занятия.
Заняв позицию «больного» и плотно закрыв второй свой глаз рукой, обращайте внимание на кажущиеся направления падения света. Несомненно, вы будете ошибаться, отдавая предпочтение височному сектору поля зрения. Если это случиться, попросите коллегу, проводящего в данный момент исследование, оценить конфигурацию и примерную протяженность вашего «патологического» (при закрытых веках!) поля зрения.
В заключение, если представляется возможность, проведите несколько исследований на больных с действительными дефектами поля зрения, сопоставляя свои данные с теми полями зрения, которые имеются на бланках в историях болезни.
↑ КОНТРОЛЬНЫЕ ВОПРОСЫ
1. Техник, работающий на лазерной установке, нарушил правила безопасности и был засвечен мощной вспышкой света. Пучок лучей вошел в зрачок его левого глаза со стороны носа под углом в 85° к зрительной оси, так как глаз в этот момент был отведен к виску. Увидел ли пострадавший вспышку, и если увидел, то в каком виде?
2. Вы исследуете больному носовую границу поля зрения правого глаза «пальцевым» способом. Назовите 5 причин, по которым вы сможете заметить свои шевелящиеся пальцы раньше, чем больной?
3. Каким зеркалом — плоским или вогнутым — лучше исследовать поле зрения при непрозрачных оптических средах глаза?
4. Почему сосуды сетчатки (феномен Пуркинье) бывают видны только при засвете сетчатки через склеру, но не через зрачок?
5. Дублируют или дополняют друг друга две методики ориентировочного исследования поля зрения, основанные на феномене «аутоофтальмоскопии» и на феномене «механофосфена»?
---
Статья из книги: Исследование поля зрения и внутриглазного давления у взрослых и детей | Горбань А.И.



Комментариев 0