Заболевания сосудистого тракта глаза
Содержание:
Описание
Сосудистая оболочка (tunica vasculosa; увеальный тракт) поражается у детей сравнительно часто. Различные изменения в этой оболочке в структуре общей детской глазной заболеваемости составляют около 5%. Детей с этой патологией обследуют и лечат в детских глазных стационарах. Болезни сосудистой оболочки включают в себя воспалительные заболевания инфекционного или токсико-аллергического характера (ириты, иридоциклиты, эндофталъмиты, панувеиты), дистрофические процессы, опухоли и травмы, а также врожденные аномалии.
К аномалиям сосудистой оболочки, которые изредка обнаруживают у новорожденных, относят аниридию, колобому радужки, ресничного тела и собственно сосудистой оболочки, поликорию, корэктопию, "веснушки", аплазию, альбинизм.
Заслуживают внимания и требуют лечения лишь некоторые из них.
↑ Заболевания сосудистого тракта
Среди общей заболеваемости патология сосудистого тракта занимает примерно 5 %.
Из патологических процессов сосудистого тракта в клинике чаще всего встречаются воспалительные заболевания. Второе место занимают посттравматические изменения. На третьем месте стоят дистрофические процессы, на четвертом - опухоли и на пятом - врожденные аномалии.
↑ Аниридия
Люди, гетерозиготные по гену Sey , страдают аниридией - полным или частичным недоразвитием радужины глаза, сопровождающимся катарактой, непрозрачностью роговицы, глаукомой и т.д.
Встречаемость патологии - от 1 на 64 000 рождений до 1 на 96000.
Это отсутствие радужки. При этом за роговицей имеется картина как бы максимально расширенного зрачка, т. е. чернота. Уже при боковом освещении видны контуры хрусталика и ресничного пояска. Иногда виден ободок - остаток (рудимент) корня радужки и ресничные отростки. Наиболее отчетливую картину аниридии дает биомикроскопия и осмотр в проходящем свете, при этом соответственно диаметру роговицы определяется красный рефлекс с глазного дна.
Аниридия нередко сопровождается светобоязнью. Острота зрения у таких детей очень низкая и мало поддается коррекции. Часто имеется нистагм. Эта аномалия иногда сочетается с врожденной глаукомой вследствие врожденной патологии дренажной системы глаза, которая является основным путем оттока водянистой влаги.
Лечение аниридии без глаукомы направлено в основном на искусственное создание зрачка. Это достигается ношением индивидуально изготовленной косметической (соответственно окрашенной) контактной линзы.
Иногда проводят реконструктивные пластические операции (коллагенореконструкция).
↑ Колобома
Колобома радужки, цилиарного тела и сосудистой оболочки - отсутствие части отдела.
Колобома – общее название некоторых видов врожденных, реже приобретенных дефектов тканей глаза (края века, радужки, собственно сосудистой оболочки, сетчатки, диска зрительного нерва, хрусталика). Врожденный или приобретенный дефект глаза, приводящий к различным аномалиям: от возникновения небольшого углубления края века или нижней части радужной оболочки глаза, в результате чего зрачок напоминает грушу, до дефектов глазного дна. Увеличение зрачка приводит к появлению у человека симптомов ослепления. Колобома глазного века представляет собой врожденное углубление на краю века.
Колобома (дефект) радужки - одна из наиболее частых разновидностей врожденных аномалий этой части сосудистой оболочки. Иногда колобома захватывает и ресничное тело, и собственно сосудистую оболочку - хориоидею.
Клиника колобомы радужки очень наглядна; колобома представляет собой дефект ткани в виде "замочной скважины" или груши, повернутой узкой частью вниз. Если колобома захватывает только радужку, то, как правило, зрачковый край с его пигментной бахромой цел и виден на всем протяжении и отчетливо определяется реакция зрачка на свет.
Острота зрения в глазу с колобомой радужки всегда ниже, чем в здоровом глазу. Если колобома распространяется на все отделы сосудистой оболочки, то в поле зрения имеются секторальные выпадения (скотомы). Когда эта аномалия имеется в обоих глазах, нередко возникает и нистагм. В отличие от врожденной колобомы полная колобома радужки вследствие операции или травмы имеет дефект зрачкового края; зрачок расширен и не реагирует на свет. Такая колобома располагается в любом секторе радужки.
Дети с врожденной колобомой не нуждаются в какой-либо срочной медицинской помощи. Они должны быть включены в группу профилактики глазной патологии и детский офтальмолог обязан не позднее чем в первом полугодии жизни ребенка проверить зрительные функции, клиническую рефракцию, осуществить тщательную биомикро- и офтальмоскопию и определить показания к пластической операции или косметической контактной коррекции в дошкольном или более позднем возрасте.
Встречаются круглые дырчатые дефекты - поликория, пигментные пятна, остатки межзрачковой мембраны во влаге передней камеры.
↑ Поликория
Поликория - это два или более зрачков; один из них больше, а остальные - меньших размеров; форма этих зрачков не вполне округлая, а реакция на свет вялая. Естественно, что при таком состоянии радужки имеется выраженный зрительный дискомфорт и снижение остроты зрения.
Если зрачков более трех и их величина более 2 мм, то в первом полугодии или году жизни показана попытка хирургическим путем (швы, пластика) устранить поликорию. Если это не сделано, то в дошкольном или школьном возрасте назначают косметические и оптические контактные линзы.
Лечение поликорий радужки заключается в иридопластике.
↑ Корэктопия
Характеризуется эксцентричным расположением зрачка. Если имеется смещение в носовую, т. е. в оптическую, зону, то возможно резкое снижение остроты зрения и как следствие развитие амблиопии и косоглазия.
Лечение оперативное.
↑ Межзрачковая мембрана
Межзрачковая мембрана является наиболее безобидной аномалией, которая нередко обнаруживается у детей. Она может иметь причудливую форму в виде паутины, колеблющейся в водянистой влаге передней камеры, как правило, фиксированной к радужке и передней капсуле хрусталика. Выраженные и плотные мембраны в центральной зоне хрусталика могут снижать остроту зрения.
Лечение не требуется. В редких случаях показано удаление мембраны с помощью микрохирургической операции.
↑ Воспалительные заболевания сосудистого тракта
Воспалительные заболевания сосудистого тракта: радужки - ирит, цилиарного тела - циклит, иридоциклит или передний увеит, поражение сосудистого тракта - задний увеит или хореоидит, иридоциклохориоидит, панувеит, генерализованный увеит.
Инфекция попадает экзогенным или эндогенным путями.
Первое место в этиологии воспалительных заболеваний сосудистого тракта занимают эндогенные факторы. Экзогенные инфекционные, или асептические, увеиты являются вторичными и возникают при прободных ранениях глазного яблока, после операций, язв роговицы и других ее заболеваний.
Основная причина возникновения переднего увеита - гнойные процессы в околоносовых пазухах и других пораженных органах как с острым течением, так и с хроническим.
Главную роль играют эндогенные причины: туберкулез, вирусные заболевания, заболевания ЛОР-органов, сифилис, сепсис, заболевания зубов, травмы глаза и др.
Эндогенные заболевания сосудистого тракта могут быть как метастатические (попадание инфекции в сосудистое русло), так и токсико-аллергические (при сенсибилизации организма).
↑ Ирит
Ирит - воспаление радужной оболочки или радужной оболочки и цилиарного тела (иридоциклит).
Этиология ирита: туберкулез, токсоплазмоз, ревматизм, грипп, сифилис, лептоспироз, бруцеллез, гонококковая инфекция, болезни обмена веществ, фокальные инфекции, ранения глаз, операции на глазном яблоке, гнойные процессы в роговой оболочке.
Патогенез ирита: воздействие возбудителя или его токсинов на передний отдел увеального тракта; реакция радужной оболочки и цилиарного тела, находящихся в состоянии сенсибилизации, на действие микробного или аутоиммунного антигена. Заболевание, как правило, протекает в виде иридоциклита. Изолированное поражение радужной оболочки встречается крайне редко.
Симптомы ирита. Боль, усиливающаяся при пальпации глаза; перикорнеальная или смешанная инъекция глазного яблока. Радужная оболочка отечна, зеленоватого или ржавого цвета, ее рисунок нечеткий. Зрачок сужен, реакция на свет замедлена. На поверхности радужной оболочки и на задней поверхности роговицы отложения экссудата - преципитаты.
Влага передней камеры нередко мутнеет, на ее дне образуется скопление гнойных клеток (гипопион-ирит). Иногда бывают кровоизлияния на поверхности радужной оболочки и осаждение крови на дно камеры в виде гифемы. Между зрачковым краем радужной оболочки и передней капсулой хрусталика образуются спайки - синехии.
Течение иридоциклита может быть острым и хроническим. Продолжительность острых форм обычно 3-6 недель, хронических - несколько месяцев со склонностью к рецидивам, особенно в холодное время года. При изменениях в преломляющих средах глаза острота зрения снижается.
Дифференциальный диагноз. Острый иридоцикпит отличается от острого конъюнктивита отсутствием отделяемого, наличием перикорнеальной инъекции глазного яблока, изменением радужной оболочки, зрачка. Важно отличать острый иридоциклитот острого приступа глаукомы, при котором внутриглазное давление повышено, роговица мутна, отечна, имеется застойная, а не воспалительная, инъекция сосудов, зрачок (до применения мистических средств) расширен, передняя камера мелковата, боль локализуется не в самом глазу, а в соответствующей половине головы.
Лечение ирита направлено на основное заболевание, вызвавшее иридоцикпит. Раннее назначение мидриатических средств - инсталляции 1 % раствора сульфата атропина 4- 6 раз в день, на ночь 1 % атропиновая мазь. Для лучшего расширения зрачка за нижнее веко закладывают тампон, смоченный 0,1% раствором адреналина гидрохлорида и 1% раствором кокаина гидрохлорида, на 15-20 мин, 1-2 раза в день; применяют электрофорез атропина или закладывают за нижнее веко 1-2 кристаллика(!) сухого атропина.
На глаз рекомендуется тепло, на кожу виска ставят пиявки. В остром периоде - инстилляции 1 % эмульсии гидрокортизона 4-5 раз вдень, закладывание 0,5% гидрокортизоновой мази 3-4 раза в день, субконъюнктивальные инъекции 0,2 мл 0,5-1 % эмульсии кортизона или гидрокортизона 1-2 раза в неделю. Для уменьшения воспалительных явлений, рассасывания экссудата, устранения свежих синехий - папаин в виде субконъкзнктивальных инъекций (1-2 мг препарата в изотоническом растворе хлорида натрия, от 2 до 15 инъекций) или электрофореза.
Проводят общее противоаллергическое и противовоспалительное лечение. Внутрь бутадион по0,15 гили реопирин по 0,25 г 3 раза в день в течение 10 дней с исследованием крови через 5 дней, салициламид по 0,5-1 г 6-8 раз в день после еды; препараты кальция внутрь, в/м и в/в; димедрол по 0,03 г 2-3 раза в день, пипольфен по 0,025 г 2-3 раза в день.
При токсико-аллергических процессах внутрь кортикостероиды. В случаях острых гнойных иридоциклитов - антибиотики и сульфаниламиды, витамины С, В1, В2, B6, PP. При иридоциклитах туберкулезной, токсоплазмозной, сифилитической, ревматической этиологии - специфическое лечение.
Прогноз. Острые формы заканчиваются обычно в течение 3-6 нед, хронические продолжаются несколько месяцев, склонны к рецидивам, особенно в холодное время года. Степень понижения зрения зависит от тяжести процесса и изменений в преломляющих средах глаза.
↑ Увеит
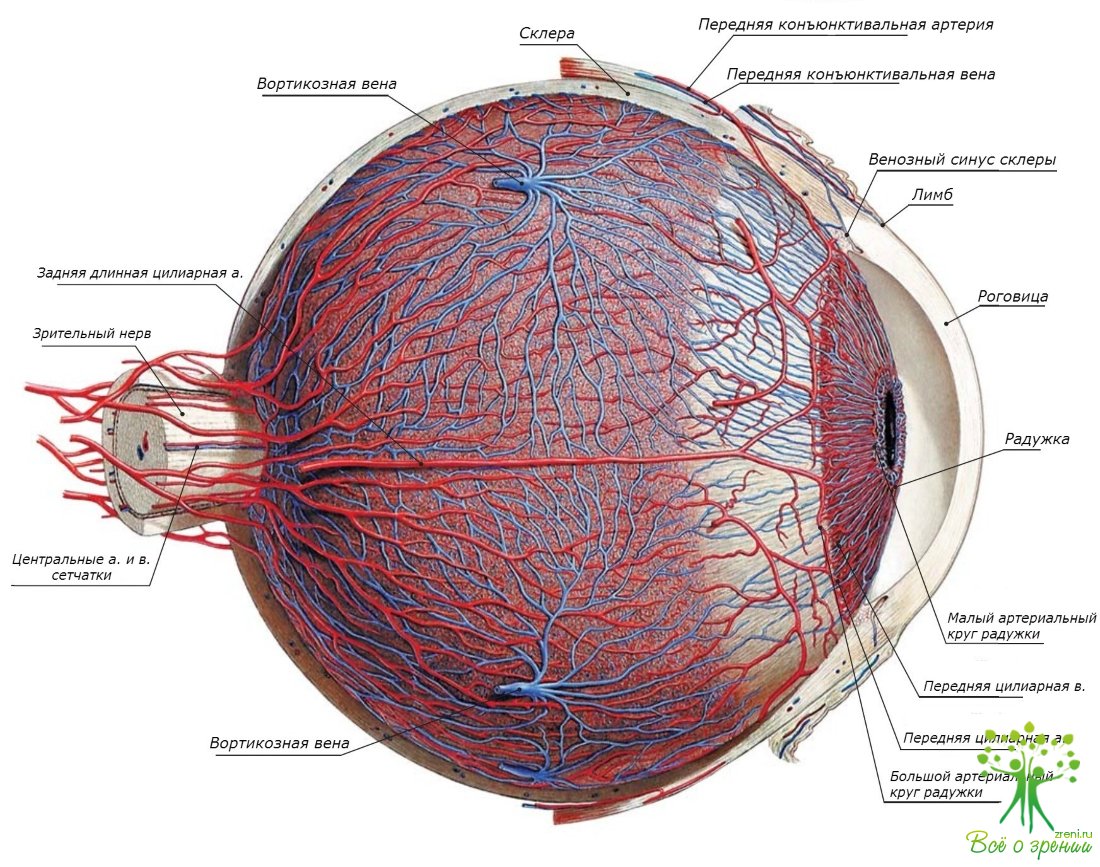
Увеит - воспаление сосудистой оболочки глазного яблока. Анатомически сосудистую оболочку глазного яблока разделяют на радужку, ресничное тело и собственно сосудистую оболочку, расположенную позади ресничного тела и составляющую почти 2/3 сосудистой оболочки (фактически выстилает сетчатку снаружи).
Кровоснабжение собственно сосудистой оболочки осуществляют в основном задние короткие ресничные артерии, а радужки и ресничного тела -передние и задние длинные ресничные артерии, т.е. кровоснабжение этих двух отделов происходит из разных источников, поэтому передний и задний отделы сосудистой оболочки обычно поражаются раздельно, что послужило причиной разделения увеитов на передние и задние.
Режим. Необходима срочная консультация офтальмолога, поскольку довольно часто увеит быстро прогрессирует с развитием опасных осложнений.
↑ Передний увеит
Лечение основного заболевания.
Антибактериальные средства.
Противовоспалительные средства: НПВС, глюкокортикоиды, цитостатики - в зависимости от этиологии увеита. Преднизолона ацетат - по 2 капли 1 % суспензии в больной глаз сначала каждые 4 ч, а затем, по мере улучшения снижая ежедневную дозу. Дексаметазона натрия фосфат 0,1 % р-р в глазных каплях.
Лекарственная циклоплегия, препятствующая образованию задних спаек радужки и способствующая разрыву уже образованных. Препараты выбора: гоматропина гидробромид по 2 капли 2% р-ра в больной глаз 2 р/сут или при необходимости через каждые 3 ч, скополамина гидробромид по 2 капли 0,25% р-ра до 3 р/сут. Альтернативные препараты: адреналин, кокаин. Введение атропина не рекомендуют, особенно при выраженной экссудации.
При стихании воспалительного процесса - рассасывающие препараты в виде электрофореза или фонофореза (ферменты).
↑ При заднем увеите
Лечение основного заболевания. Антибактериальные средства. Противовоспалительные средства: НПВС, глюкокортикоиды, цитостатики - в зависимости от этиологии увеита.
Противопоказания.
Гиперчувствительность к препарату. Лекарственная циклоплегия противопоказана при сопутствующей закрытоугольной глаукоме или предрасположенности к ней.
Меры предосторожности
Гоматропина гидробромид может оказать резорбтивное холиноблокирующее действие, особенно у грудных детей и детей раннего возраста Местное применение глюкокортикоидов может вызвать повышение внутриглазного давления. При длительном применении возможно развитие катаракты и обострение герпетического кератита, иногда протекающего под маской ирита.
Осложнения
Отложения преципитатов на поверхности роговицы и хрусталика обусловливают понижение остроты или полную потерю зрения больного глаза Повышение внутриглазного давления вследствие задних синехий радужки и развитие закрытоугольной глаукомы Катаракта Васкулиты с окклюзией сосудов, инфаркты сетчатки Отёк диска зрительного нерва Отслойка сетчатки.
Течение и прогноз
Зависят от основного заболевания Острые иридоциклиты обычно продолжаются 3-6 нед, хронические формы склонны к рецидивированию в холодное время года. При центральном хориоретините или атрофических изменениях сетчатки острота зрения значительно ухудшается.
↑ Иридоциклит
Иридоциклит - острое воспаление радужной оболочки и цилиарного тела (iridocyclitis), или передний увеит.
Течение иридоциклитов может быть острым или хроническим. Возможно двустороннее заболевание, когда возникают вспышки процесса на одном глазу или на обоих.
Классификация иридоциклита:
- 1. Ревматический.
[banner_centerrs] {banner_centerrs} [/banner_centerrs] - 2. Риногенный.
- 3. Диабетический.
- 4. Туберкулезный.
- 5. Сифилитический.
- 6. Подагрический.
- 7. Травматический.
- 8. Бруцеллезный.
Заболевание начинается резкой болью в глазу и половине головы, в которой располагается глаз, ухудшения зрения, рефлекторного слезотечения, светобоязни, блефароспазма из-за раздражения цилиарных нервов. Боли распространяются по ходу тройничного нерва. Типичная для цилиарных болей резкая болезненность при пальпации глаза через веки соответственно области цилиарного тела и усиление самопроизвольных болей ночью.
При этом перикорнеальная инъекция слизистой разной интенсивности, радужная оболочка отечная, гиперемированная, может быть зеленоватого цвета или ржавого, рисунок ее нечеткий, зрачок сужен. При тяжелых формах иридоциклита наблюдается смешанная гиперемия из-за распространения процесса на всю систему передних цилиарных сосудов.
Иногда наблюдается хемоз конъюнктивы. Заметно изменение цвета радужки (голубого в зеленый, серого в грязно-зеленый, коричневого в ржавый), ее толщины, смазанность и расплывчатость рельефа вследствие расширения и переполнения кровью сосудов радужки или их новообразования и появления экссудата.
Камерная влага мутнеет из-за наличия в ней белка, клеток крови (лимфоцитов, макрофагов и др.), иногда пигмента. В зависимости от тяжести воспалительного процесса и его этиологии возможно появление в передней камере серозного, фибринозного либо гнойного (гипопион) экссудата или крови (гифема).
В некоторых случаях появляются кровоизлияния в радужную оболочку (геморрагический ирит); на задней поверхности роговицы - точечные помутнения (преципитаты) разной локализации, формы, числа, цвета, состоящие из лимфоцитов, плазматических клеток, макрофагов.
Они могут быть крупными или мелкими. При тяжелых формах иридоциклита преципитаты откладываются и на передней капсуле хрусталика.
В начале процесса изменение объема радужки и рефлекторный спазм приводят к сужению зрачка и вялой болезненной реакции его на свет. Рано могут возникать периферические передние синехии между зрачковым краем и капсулой хрусталика вследствие скопления экссудата в передней камере, отека и набухания радужки. С развитием задних синехий возможно сращение всего зрачкового края, нарушающего нормальный отток жидкости из задней камеры в переднюю и способного привести к вторичной глаукоме. Внутриглазное давление при иридоциклите нормальное или снижено при нарушении секреции камерной влаги.
Радужная оболочка вследствие расширения сосудов и воспалительного отека изменяется в объеме, что в сочетании с рефлекторным спазмом сфинктера зрачка приводит к его сужению и вялой реакции на свет.
Выраженные циклиты вызывают значительные изменения и в стекловидном теле. Оно мутнеет, в нем могут образоваться соединительнотканные тяжи. Ретракция стекловидного тела нередко осложняется отслойкой сетчатки. Возникают явления реактивного папиллита без последующей атрофии зрительного нерва.
↑ Опухоли сосудистого тракта
Опухоли сосудистого тракта — из доброкачественных образований встречаются нейрофибромы, невриномы, лейомиомы, невусы, кисты. Заметить изменения на глазу можно, если их локализация в переднем отрезке. Они в той или иной мере проявляются в изменении структуры и цвета радужки. Наиболее наглядно выглядят невусы и кисты.
Опухоли являются тяжелой формой офтальмопатологии и представляют угрозу не только для органа зрения, но нередко и для жизни больного.
↑ Невусы
Невусы — пигментные пятна, которые длительное время не изменяются, хотя могут перерождаться.
↑ Кисты
Хорошо просматриваются на радужке кисты, при своей наглядности не оказывая большого влияния на состояние глаза. Они возникают в результате изменений в эмбриональный период, но чаще после травм глаза. Кисты могут разрастаться, тогда рекомендуется лазерная коагуляция или хирургическое лечение.
↑ Злокачественные образования
Имеют тенденцию к росту и метастазированию. Наибольшее значение имеют меланомы. Они локализуются в любом месте сосудистой оболочки. При расположении на радужке обращает внимание появление темно-коричневого пятна с нечеткими границами, зрачок деформируется.
Распознавание. Снижение зрения — один из симптомов, заставляющий обратиться к врачу. При локализации образований в заднем отрезке глаза, ресничном теле, на задней поверхности радужки обнаружить их не всегда удается при осмотре офтальмологом. Уточнить диагноз помогает ультразвуковое сканирование, флюоресцентная ангиография, радиоизотопное исследование с применением фосфора 32. Посещение окулиста каждый год позволит вовремя поставить диагноз.
В зависимости от локализации и размеров образования применяют хирургический метод, ксеноновую или лазерную коагуляцию, бета — аппликацию, криотерапию (—180-190°С).
↑ Меланома
Меланома—злокачественная пигментная опухоль, может возникнуть в радужке, цилиарном теле, хориоидее. Меланома хориоидеи — самая частая опухоль увеального тракта, отличается быстрым ростом и метастазированием. Хориоидея не имеет чувствительных нервных окончаний, поэтому может протекать бессимптомно. Жалобы на понижение зрения возникают рано при центральном расположении опухоли. Наиболее типичной локализацией метастазов меланомы хориоидеи являются печень, затем легкие и плевра.
Меланомы хориоидеи диагностируют с помощью методов офтальмоскопии, диафаноскопии, современных радионуклидных методов. При общении с больным среднему медицинскому персоналу необходимо помнить, что меланома хориоидеи чаще всего возникает в возрасте 50—60 лет. И если в этом возрасте человек жалуется на постепенное снижение зрения, нужно прежде всего подумать о внутриглазной опухоли и направить больного к окулисту.
Лечение опухолей сосудистого тракта хирургическое. Современные достижения офтальмологии позволяют при ранней диагностике проводить органосохранные операции, сочетая их с лучевой терапией и медикаментозным лечением. Используется метод фотокоагуляции, криодеструкции. При невозможности сохранения глаза производят энуклеацию (удаление глазного яблока) с последующей лучевой терапией. После операции больной длительное время (более 5 лет) находится на диспансерном наблюдении.
↑ Меланобластома
Злокачественная пигментная опухоль. Может возникнуть в различных отделах сосудистого тракта. Меланобластома радужной оболочки имеет вид коричневого, возвышающегося над ней пятна. Растет медленно, иногда отмечаются рецидивирующие кровоизлияния в переднюю камеру, в дальнейшем — вторичная глаукома. Меланобластома цилиарного тела и хориоидеи выявляется при достижении значительных размеров с помощью специальных методов исследования. Опухоли дают метастазы во внутренние органы. Прогноз неблагоприятный


Комментариев 0