Некоторые системные заболевания невыясненной этиологии

Содержание:
Описание
Ниже будут рассмотрены те системные заболевания, при которых поражение органа зрения встречается особенно часто. К таким заболеваниям мы относим саркоидоз, болезнь Бехчета, увеопаротит, эластическую псевдоксантому, пемфигоид, амилоидоз.↑ Саркоидоз (болезнь Бенье—Бека—Шауманна)
Саркоидоз — системное поражение различных тканей и органов с образованием ограниченных туберкулоидных гранулем. Особенно часто в процесс вовлекаются кожа и лимфатические узлы (поверхностные и средостения). Нередко страдают легкие, кости, сердечно-сосудистая и нервная система. Мужчины и женщины поражаются одинаково часто. Болезнь начинается обычно в среднем возрасте, и тяжесть ее течения варьирует от весьма легкой до смертельных исходов.
Патогистологически саркоидозный бугорок состоит из эпителиоидных клеток и небольшого количества гигантских клеток и лимфоцитов. В отличие от туберкулезного бугорка, в нем никогда не обнаруживаются признаки распада. Бугорок в итоге замещается фиброзной тканью или подвергается гиалинизации.
Имеется разница между распространенностью поражения и относительной легкостью симптомов. Диагноз часто вызывает затруднения. В таких случаях используют, кроме клинических методов, рентгенологические и гистологические исследования биопсийного материала. Ценным диагностическим тестом является квжная проба [Kweim А., 1941]. Суспензию из саркоидозной ткани вводят внутрикожно. Тест высоко чувствительный и специфичный. Кожная проба с туберкулином отрицательная.
Поражения глаз и их придатков встречаются примерно в 38— 54% всех случаев саркоидоза [Obenauf С. et al., 1978]. В процесс могут вовлекаться все тканевые структуры. На коже век и на конъюнктиве появляются небольшие узелки, реже — плоские инфильтраты без заметной сосудистой и воспалительной реакций. Поражение слезной железы проявляется безболезненным припуханием, процесс нередко осложняется сухим кератоконъюнктивитом. Саркоидозный дакриоаденит может быть изолированным проявлением болезни.
Особенно характерны для саркоидоза хронические гранулематозные иридоциклиты. Гранулемы в радужке имеют вид поверхностно расположенных узелков, часто бывают крупные преципитаты на задней поверхности роговицы, задние синехии, иногда экссудат в передней камере. В тяжелых случаях появляются помутнения в стекловидном теле, осложненная катаракта и глаукома [Золотарева М. М., Рабинович М. Г., 1965]. В. Delvamynck и соавт. (1979) описали так называемый саркоидозный трабекулит. При этом мелкие желтоватые бугорки появляются в трабекулярном аппарате в углу передней камеры. Внутриглазное давление повышается в результате ухудшения оттока водянистой влаги из глаза. Бугорки рассасываются через 2—4 нед под влиянием кортикостероидов,, но возможны рецидивы и развитие стойкой вторичной глаукомы.
В заднем отделе глаза особенно часто возникают хориоретиниты и ретинальные перифлебиты. Описаны случаи венозной окклюзии сетчатки. Специфическими для саркоидоза являются мелкие желтоватые бессосудистые фокусы («капля восковой свечи»)у лежащие на сетчатке. Однако такие фокусы при саркоидозном поражении глазного дна встречаются далеко не всегда. Своеобразные сферические помутнения стекловидного тела, напоминающие нитку жемчуга, описал Landers (1949). По данным С. Obenauf и соавт. (1978), у 7% больных наблюдается поражение зрительного нерва с его отеком и атрофией.
Лечение саркоидоза и его глазных проявлений заключается в общем и местном введении кортикостероидов. Дозы, методы введения и длительность применения кортикостероидов подбираются индивидуально. D. James и соавт. (1964) отмечают, что больные с острыми иритами, узелковой эритемой кожи и лимфоаденопатией хорошо поддаются лечению, тогда как у лиц с хроническим увеитом, легочным фиброзом и псевдокистами костей течение бывает затяжным, вялым, несмотря на интенсивное лечение.
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
↑ Болезнь Хеерфордта (увеопаротит)
Болезнь начинается с лихорадочного состояния и опухания предушных слюнных желез. Затем развивается увеит, как передний, так и задний, который может сочетаться с неврологическими симптомами: диплопией, парезами отводящего и лицевого нервов. Болезнь поражает чаще людей молодого возраста. Этиология заболевания не установлена. Многие авторы рассматривают его как клинический вариант саркоидоза. Лечение кортикостероидами обычно дает хороший эффект.
↑ Болезнь Бехчета
Турецкий дерматолог Н. Behcet в 1937 г. описал заболевание, характеризующееся поражениями кожи, слизистых оболочек и глаз, и высказал предположение, что оно имеет вирусное происхождение. Это не столь уже редкое заболевание неоднократно описывалось и ранее. Впервые упоминание о нем встречается еще у Гиппократа более 2000 лет назад [Feigenbaum А., 1956]. В 1920 г. 3 Gilbert описал его под названием «sepsis lenta», полагая, что оно имет стафилококковую этиологию. Заболевание особенно распространено в Японии и на Ближнем Востоке, но довольно часто встречается и в Европе.
Поражаются лица молодого и среднего возраста, мужчины заболевают чаще, чем женщины. Основным симптомам часто предшествует лихорадочное состояние, мышечные боли, общее недомогание. Этиология болезни Бехчета не установлена, решающее значение, по^видимому, имеют аутоиммунные механизмы (Shimizu Т. et al., 1965]. Указывают также на роль гипофизарноадреналовой дисфункции [Ohgugchi М., 1978] и на генетическую предрасположенность. S. Ohno и S. Sugiura (1978) обнаружили антиген HLA-B5 у 60% больных и только в 28% случаев в контрольной группе.
Наиболее характерные клинические симптомы следующие. На слизистой оболочке полости рта образуются афты, на половых органах — язвочки, на коже — фолликулиты, узловая эритема; в глазу возникают увеиты и нейроретиниты. В более тяжелых случаях поражаются сосуды, суставы, легкие, желудочно-кишечный тракт, центральная нервная система. Довольно часто встречаются тромбофлебит, артриты, язвенный колит. Со стороны центральной нервной системы описаны диплопия, менингоэнцефалиты, деменция.
Наиболее заметные глазные проявления болезни Бехчета заключаются в рецидивирующем иридоциклите, который протекает с сильными болями, выраженной инъекцией сосудов глазного яблока и гипопионом в передней камере, экссудатом в зрачке, задними синехиямп. Рецидивы иридоциклита наблюдаются 3—4 раза в год и могут привести к заращению зрачка, вторичной глаукоме или атрофии глазного яблока.
Не менее часто, но обычно несколько позднее в процесс вовлекается и задний отдел глаза [Шпак Н. И., 1977]. Заболевание протекает по типу васкулита, хорио- и нейроретинита. Клиническая картина весьма вариабельна. Поражение сосудов сетчатки заключается в их сужении, появлении белых транссудативных полос или футляров на венах, полосчатых или в форме пламени геморрагий. В других случаях видны множественные экссудативные очаги в сетчатке, экссудат и геморрагии в заднем отделе стекловидного тела. Иногда преобладает поражение зрительного нерва. В результате организации экссудата и геморрагий может развиться тракционная отслойка сетчатки [Шпак Н. И., 1977].
При патогистологическом исследовании обнаруживается неспецифическое воспаление всего увеального тракта с инфильтрацией его лимфоидными и плазматическими клетками, периваскулиты, геморрагии, дегенеративные изменения в сетчатке и в зрительном нерве.
Для диагностики болезни Бехчета используют «пробу с уколом». Стерильной иглой прокалывают кожу. У лиц, страдающих болезнью Бехчета, через 24 ч на месте укола образуется пустула [Fellner М., Kantor I., 1964].
Лечение глазных проявлений болезни Бехчета представляет собой нелегкую задачу. Н. И. Шпак [1977] рекомендует использовать противовоспалительные, дегидратационные и стимулирующие средства, противовирусное лечение и парабульбарно фторурацил. Большинство авторов считает наиболее эффективным использование иммуносупрессивных медикаментов (циклофосфана, фтор-урацила, лейкерана, левамизола) в комбинации с кортикостероидами в течение продолжительного времени. Даже при условии своевременного лечения прогноз для зрения остается серьезным.
↑ Болезнь Фогта—Коянаги—Харады
Это заболевание относят к увеоэнцефаломенингитам. Причина болезни не установлена; можно думать об аутоиммунной или вирусной этиологии. Некоторые авторы [Reinki Н., 1953; Yoshida К., 1960] вводили в глаз лабораторных животных материал из пораженного глаза человека, мозга или спинномозговой жидкости и получили экспериментальный увеит. Результаты этих опытов расценивались как доказательство вирусной природы болезни. Однако другие исследователи не получили таких результатов.
Клиническая картина болезни полиморфна. Первые случаи, описанные A. Vogt (1906) и Y. Koyanagi (1914), заметно отличались от наблюдений Е. Harada (1926). Только позднее Н. Remki (1953) объединил болезнь Фогга—Коянаги и болезнь Харады в единую нозологическую форму.
Заболевают лица молодого и среднего возраста, иногда и дети. Поражаются кожа, волосы, слух, нервная система и глаз. На коже появляются участки облысения и пятнистой депигментации, брови и ресницы также депигментируются, появляется шум в ушах и ухудшается слух. Нервные симптомы могут включать слабость, головную боль, головокружение, рвоту. В спинномозговой жидкости увеличивается содержание клеток, появляется белок.
Наиболее характерные симптомы развиваются в глазу. Они заключаются в поражении всех отделов сосудистой оболочки. Поражение билатеральное, но сначала может заболеть один глаз. В одних случаях процесс начинается с переднего увеита, в других— с заднего [Шпак Н. И., 1975]. Нередко появляется отек и экссудативная отслойка сетчатки. Процесс может захватить диск зрительного нерва (отек диска) и стекловидное тело, в котором появляются густые помутнения. При гистологическом исследовании обнаруживается интенсивная диффузная инфильтрация всей сосудистой оболочки лимфоидными и эпителиоидными клетками, подобно тому, как это имеет место при симпатическом воспалении.
В благоприятных случаях восстанавливаются и слух, и зрение, помутнения стекловидного тела рассасываются, сетчатка самопроизвольно прилегает. Однако возможны и рецидивы увеита, и стойкое снижение зрения и даже слепота с необратимыми изменениями в глазу.
Следует иметь в виду возможность атипичного течения болезни Фогта—Коянаги—Харады без клинических признаков поражения кожи или нервной системы. Лечение заключается в назначении противовоспалительной, особенно стероидной, терапии.
↑ Эластическая псевдоксантома
Заболевание передается по аутосомно-рецессивному типу и поражает эластические волокна во всем организме, особенно в коже, сосудах и в глазу (в мембране Бруха). В результате возникают дегенеративные изменения в тех органах, где эластическая ткань играет важную функциональную роль [Perry О., 1975]. Особенно часты изменения в коже, где первично страдают эластические волокна в глубоких ее слоях. Кожа утолщается, образует папулы, деколорируется и становится морщинистой, особенно у сгибов, на шее, в области живота и груди. Утолщенные участки кожи имеют бурый или желтоватый цвет. Нередко поражаются сосуды конечностей, иногда сосуды сердца [Gonnor P. et al., 1961].
Изменения в глазу начинаются с мембраны Бруха, которая становится нерегулярной, истончается и затем в ней самопроизвольно или после легкой травмы глаза появляются щели. В дальнейшем вследствие поражения эластического слоя сосудов могут возникнуть геморрагии, экссудативные фокусы, ишемические участки с врастанием в сетчатку неоваскулярной мембраны.
Изменения на глазном дне в таких случаях получили название ангиоидных полос. Они впервые были описаны R. Doyne в 1889 г. Их сочетание с псевдоксантомой было обнаружено Е. Groenblad и К. Strandberg в 1929 г., по именам которых такое сочетание получило название синдрома Гренблад—Страндберга. Этот синдром чаще встречается у лиц в возрасте 30—50 лет. Поражаются оба глаза, но в неравной степени. Следует отметить, что ангиоидные полосы сетчатки не всегда связаны с псевдоксантомой я в редких случаях могут наблюдаться при болезни Педжета, серповидноклеточной анемии, акромегалии и при травмах глаза.
Клинически в первом периоде болезни на глазном дне видны бурого, желтоватого или серого цвета полосы. В типичных случаях полосы извитые, ветвятся и образуют своеобразное, как бы сосудистое дерево (рис. 36).
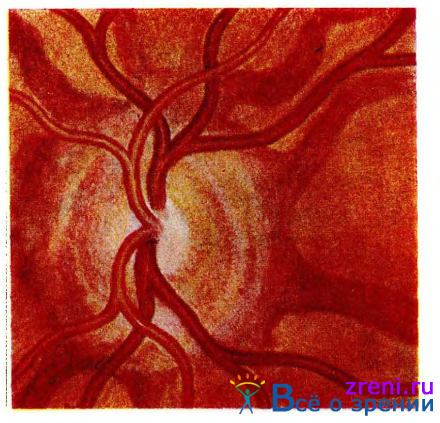
Рис. 36. Ангоидные полосы сетчатки.
В других случаях на глазном дне видны только отдельные короткие полоски такого же цвета, ничем не напоминающие сосуды.
При флюоресцентной ангиографии полосы флюоресцируют как в артериальную, так и в венозную фазы. Это указывает на деструкцию пигментного эпителия, вследствие чего лучше видна флюоресценция хориоидальных сосудов.
Во втором периоде болезни, который имеет место примерно у 75% больных, вследствие изменения хориоидальных и ретинальных сосудов возникают геморрагии, появляются экссудативные фокусы, сухая или влажная дистрофия желтого пятна, в некоторых случаях с врастанием неоваскулярной мембраны через дефект в мембране Брухта и пигментном эпителии.
Прогноз серьезный, так как у многих больных стойко и значительно снижается зрение.
Реже, чем сетчатка, при эластической псевдоксантоме, страдают роговая оболочка (помутнения, кератоконус), хрусталик (катаракта, сублюксация) и зрительный нерв (атрофия).
Лечение симптоматическое, направленное на улучшение кровообращения в глазу и питание (сосудорасширяющие препараты витамины). Эффективность лечения сомнительная.
↑ Рубцовый пемфигоид слизистых оболочек
Следует различать истинный пемфигус и пемфигоид. Клинически дифференцировать эти заболевания не всегда возможно. За последние годы были разработаны лабораторные методы, которые позволяют разделить пемфигус и пемфигоид. При исследовании биопсийного материала акантолиз обнаруживают только при истинном пемфигусе. Другой тест заключается в обнаружении в плазме крови антител при пемфигусе против интрацеллюлярной субстанции эпидермиса, а при пемфигоиде — против базальной мембраны.
Пемфигоид можно разделить на две формы: генерализованную и с преимущественным поражением слизистых оболочек [Perry О.,. 1975]. Из-за резко выраженного рубцевания слизистых оболочек последнюю форму часто называют рубцовым пемфигоидом. Этиология заболевания не установлена, можно думать об аутоиммунном характере болезни.
Особенно насто рубцовый пемфигоид поражает слизистую оболочку рта [84%, по данным О. Perry, 1975], затем слизистые оболочки глотки (43%), носа (38%), гортани (30%), половых органов (30%), пищевода (7%). Кожа вовлекается в процесс примерно в 20% случаев. Поражение конъюнктивы глаз (78%) по частоте уступает только слизистой оболочке рта. По данным А. И. Покровского (1960), изолированное поражение конъюнктивы наблюдалось в 16 % всех случаев.
Больные жалуются на чувство жжения и боль в пораженных участках слизистой оболочки. При локализации процесса в полости рта возникают затруднения в приеме пищи, при поражении глотки и гортани может затрудняться дыхание. Вследствие рубцевания слизистых оболочек могут развиваться стриктуры мочеиспускательного канала, влагалища, ануса.
При поражении конъюнктивы появляются жалобы на светобоязнь, жжение в глазах. Конъюнктива гиперемирована, утолщена, покрыта эрозиями. Эрозии возникают на месте пузырей, которые быстро вскрываются при движении век и глаз. В дальнейшем развивается воспалительная пролиферация ткани конъюнктивы, в результате которой суживается и укорачивается конъюнктивальный мешок.
В конечном итоге вследствие интенсивного рубцового перерождения инфильтрата конъюнктивальный мешок сморщивается, своды его исчезают, появляются спайки между глазным яблоком и веком (симблефарон), возникает рубцовый заворот век и трихиаз (рис. 37).
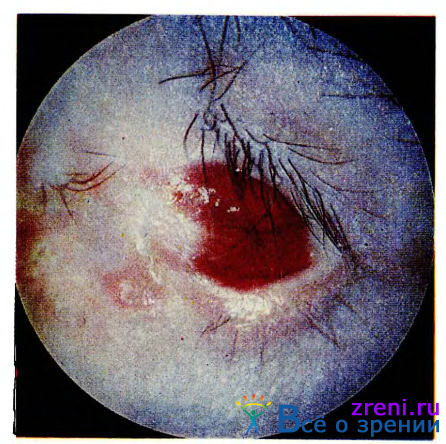
Рис. 37. Исход рубцового пемфигоида.
В тяжелых случаях могут образоваться блефарофимоз (укорочение глазной щели) или даже анкилоблефарон (сращение век между собой). Нередко больной не может закрыть глаз, так как веки фиксированы спайками к глазному яблоку. Спайки также ограничивают движения глазного яблока.
Изменения роговицы наступают позднее, чем конъюнктивы. Они заключаются в высыхании эпителия и стромы, ее помутнении, появлении эрозий роговицы. В конечном итоге может наступить слепота.
Течение болезни медленное и продолжается месяцы и годы. Лечение малоэффективно. Используют кортикостероиды, иногда иммуносупрессоры.
Следует отметить, что и при истинном пемфигусе также возможно, хотя и значительно реже, заболевание конъюнктивы и роговицы. В таких случаях клиника и исходы болезни такие же, как и при рубцовом пемфигоиде слизистых оболочек.
Сходные, но слабее выраженные изменения конъюнктивы и кожи век (обычно без поражения роговицы) могут иметь место при герпетиформном дерматите Дюринга.
↑ Амилоидоз
Амилоидоз — мезенхимальный диспротеиноз, сопровождающийся глубоким нарушением белкового обмена, появлением аномального фибриллярного белка и образованием в межуточной ткани сложного вещества амилоида [Струков А. И., Серов В. В., 1979]. Амилоид может откладываться в организме как диффузно (общий, распространенный), так и местно в виде поражения отдельных органов или тканей (местный амилоидоз). Различают 5 форм амилоидоза: 1) первичный, или идиопатический, с неизвестной причиной; 2) наследственный (возникает вследствие нарушения генетического механизма синтеза фибриллярных белков); 3) приобретенный (развивается на иммунологической основе при хронических инфекциях, парапротеинемиях и др.); 4) старческий (вследствие инволютивных нарушений обмена); 5) локальный опухолевидный неизвестной природы.
Клинические проявления амилоидоза зависят от его выраженности и локализации. В целом исход амилоидоза неблагоприятный. Амилоидоз, как правило, ведет к атрофии паренхимы, склерозу органа и выключению его функции. Так, при поражении сердца развивается хроническая сердечная недостаточность, при поражениях почек — уремия, при поражении надпочечников — болезнь Аддисона.
Поражения глаз при амилоидозе чаще всего проявляются в конъюнктивитах и парезах наружных глазных мышц. В таких случаях с диагностической целью используют биопсию конъюнктивы.
При первичном амилоидозе описаны зрачковые нарушения, помутнения стекловидного тела, глаукома [Inomata Н., OkajamaM., Oshima К., 1976]. Очень тяжело протекает амилоидоз орбиты, для которого характерны диплопия, ограничения подвижности глаз и нарастающий экзофтальм [Nehen К., 1979]. При орбитотомии обнаруживается плотная, сращенная с подлежащей костью опухоль, в которую как бы замуровано глазное яблоко. После операции обычно возникают рецидивы. Мы оперировали одну такую больную и были не в состоянии выделить орбитальные структуры из плотной ткани, в которой они были замурованы. Гистологически выявляются аккумуляция амилоидного материала, разрастание соединительной ткани, гпгантоклеточная инфильтрация.
---
Статья из книги: Патология органа зрения при общих заболеваниях | Комаров Ф.И., Нестеров А.П., Марголис М.Г., Бровкина А.Ф.


Комментариев 0